המומחה הרפואי של המאמר
פרסומים חדשים
כריתה טרנסורטרלית של הערמונית.
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
לא רק שתפקוד הרבייה של גבר תלוי באיכות חייו, בדימוי העצמי שלו, במצבו הפסיכו-רגשי והפיזי. בעיות מסוימות מבחינת חיי המין יכולות להופיע אצל גברים בכל גיל, אלא שישנן גם בעיות שכיחות מאוד בקרב גברים בני 40 ומעלה. אנו מדברים על דלקת הערמונית ואדנומה של הערמונית הידועות לשמצה, אשר לא רק משפיעות לרעה על תפקודו המיני של הגבר, אלא גם יוצרות מכשול ליציאה תקינה של שתן מהגוף. ומכיוון שמצב זה יוצר אי נוחות ניכרת עבור המין החזק וגם גורם למצבים מסכני בריאות, הצורך בטיפול בפתולוגיות הנ"ל הוא ברור, וכריתת הערמונית היא אחת השיטות היעילות ביותר אם טיפול תרופתי אינו נותן את התוצאות הצפויות.
בלוטת הערמונית ושיטות הטיפול בה
בלוטת הערמונית היא אחד האיברים הפנימיים הבודדים שיש לגברים אך לנשים אין. הבלוטה היא חלק ממערכת הרבייה ואחראית על ייצור נוזל המשמש כמצע הזנה לזרע - זרע הגברי. הפרשת הערמונית מתערבבת עם הזרע ומבטיחה את קיומם של ה"ראשנים" הקטנים, שבזכותם יכולים להיוולד חיים חדשים.
הערמונית (שם נוסף לבלוטת הערמונית) עוזרת לגבר להפוך לאב ואינה גורמת לתסמינים לא נעימים עד שהיא מתחילה לגדול. עלייה בגודל הערמונית יכולה להתרחש כתוצאה מתהליך דלקתי ארוך טווח באיבר ( דלקת הערמונית ). גברים רבים אינם ממהרים לפנות לרופא עם הבעיה שלהם, מה שמוביל למעבר המחלה לצורה כרונית. ודלקת ארוכת טווח בהיעדר טיפול יעיל מובילה להתרבות רקמות האיבר הפגוע (היפרפלזיה של הערמונית או, פשוט יותר, אדנומה של הערמונית).
דלקת הערמונית ואדנומה של הערמונית אינן הפתולוגיות היחידות בהן נצפית עלייה בגודל האיבר. כידוע, מצב דומה ניתן לראות עם חלוקה בלתי מבוקרת (התפשטות) של תאים ממאירים בתוך האיבר. במקרה זה, אנו מדברים על אונקולוגיה, כלומר גידול ממאיר.
אם אדנומה של הערמונית היא גידול שפיר, שבמהלך צמיחתו רק דוחס איברים סמוכים, וגורם לשיבוש תפקודם, אזי קרצינומה של הערמונית היא כבר תהליך ממאיר, שבו לא רק הגידול גדל עקב חלוקה פעילה של תאים ממאירים, אלא גם הרעלת הגוף בחומרים רעילים ומוות של תאים בריאים.
אך יהיה אשר יהיה, גם דלקת הערמונית וגם אדנומה או קרצינומה של הערמונית גורמות לעלייה בגודל האיבר. ומיקום בלוטת הערמונית הוא כזה שהיא מקיפה את השופכה, דרכה יוצאים שתן ונוזל הזרע (הפרשת הערמונית מעורבבת עם תאי זרע) מגוף הגבר. ברור שעלייה בגודל הערמונית כרוכה בדחיסה של תעלת השופכה. לפיכך, בעיות לא רק בזקפה, אלא גם במתן שתן.
מהו האיום במצב כזה ואילו תסמינים עשויים להצביע על גידול בגודל בלוטת הערמונית? לרוב, גברים מתלוננים על קשיים בתחילת פעולת מתן השתן, כלומר יש תחושה של שלפוחית שתן מלאה, יש רצון להשתין, אך שחרור השתן נעדר או שהוא כואב. יתר על כן, הרצון ללכת לשירותים לצורך קטן עולה לעתים קרובות למדי, אך כמות השתן המשתחררת קטנה בהרבה מהצפוי. מה שגרוע עוד יותר הוא שבלילה מספר הדחפים להשתין עולה, בעוד שהסבירות לדחפים כוזבים גם היא עולה.
אם פעולת מתן השתן היא פרודוקטיבית, הגבר עלול להיתקע בשירותים זמן רב, מכיוון שהשתן ישתחרר בזרם דק או אפילו בטיפות. עם הזמן, ניתן להבחין ביותר ויותר אירועים ממושכים של המטוריה, כאשר נמצאים חלקיקי דם בשתן.
אצירת שתן בגוף, כאחת הווריאציות של קיפאון, יכולה להוביל לגירוי של דפנות שלפוחית השתן ולתהליכים זיהומיים ודלקתיים בה, להיווצרות אבנים בדרכי השתן ( אורוליטיאזיס ), דלקת בכליות והתפתחות נפרוליתיאסיס, מה שמוביל בסופו של דבר לאי ספיקת כליות ( אי ספיקת כליות ).
כפי שאנו רואים, ההשלכות של הגדלת הערמונית הן קשות למדי עבור גברים, ולכן עוד לפני שמתעוררים סיבוכים מסוכנים, יש לעשות הכל כדי למנוע דחיסה של השופכה. כדי לעצור את הדלקת הגורמת להגדלת בלוטת הערמונית, משתמשים בתרופות, אך אם הן לא עוזרות, יש צורך לפנות להסרת חלק מהערמונית, מה שגורם לדחיסה של השופכה, או אפילו את האיבר כולו. ניתוח זה נקרא כריתה של הערמונית. אם מדובר בהסרה מלאה של בלוטת הערמונית, נקבעת כריתה רדיקלית או כריתה של הערמונית.
אינדיקציות להליך
מאחר וכריתת חלק מבלוטת הערמונית, ובמיוחד כל רקמותיה, היא ניתוח רציני ואחראי שיכול להשפיע לאחר מכן על תפקוד הרבייה של הגבר, ניתוח נקבע רק במקרים חמורים כאשר טיפול תרופתי לא הניב תוצאות, ומצבו של המטופל מעורר חששות עקב סיבוכים אפשריים או שכבר מתפתחים.
התערבות כירורגית בבלוטת הערמונית מסומנת עבור קטגוריות החולים הבאות:
- גברים הסובלים מדלקת כרונית של הערמונית, הגורמת להתקשות רקמת הערמונית,
- חולים עם דלקת כרונית של בלוטת הערמונית, שיש להם אבנים בתוך האיבר, בשלפוחית השתן או בכליות,
- חולים עם אדנומה של הערמונית, כלומר היפרפלזיה שפירה של בלוטת הערמונית, שהיא בדרך כלל תוצאה של דלקת הערמונית,
- אלו שאובחנו כחולים בקרצינומה של הערמונית או סרטן הערמונית (להקלה על התסמינים ולמניעת התפשטות התהליך הממאיר).
ניתוח TUR מיועד לאנשים שעברו בעבר ניתוחים פתוחים, חולים במחלות שעבורן ניתוחים פתוחים אינם מומלצים, ולגברים צעירים שעבורם שמירה על תפקוד מיני חשובה.
אילו תסמינים, בנוסף להיווצרות אבנים, חייבים להיות לחולה על מנת שניתן יהיה לקבוע שיטה כה רדיקלית לטיפול בפתולוגיות שתוארו לעיל:
- תסמינים של עצירת שתן (הרעלה, חוסר איזון מים-אלקטרוליטים, שינוי בצבע ובריח של נוזל מופרש, נוכחות חול בשתן),
- כאב חמור בתחילת מתן שתן,
- דחף מוגבר להשתין, שחלקו לא הביא לשחרור שתן,
- ביקורים תכופים בלילה לשירותים לצורך מתן שתן, שמספרם עולה על זה שבמהלך היום,
- פעולת מתן שתן איטית וממושכת, כאשר השתן משתחרר בזרם דק או טיפה אחר טיפה,
- נוכחות של דם בשתן, שנרשמה לאורך תקופה.
אם ניתן להקל על תסמינים אלה באמצעות תרופות, אין צורך בהסרת החלקים המוגדלים של הערמונית.
חשוב להבין שכריתת הערמונית אינה שיטה מלאה לטיפול במחלות שתוארו לעיל. היא רק מאפשרת להסיר תסמינים מסוכנים של עצירת שתן ולמנוע סיבוכים הקשורים אליה. ובמקרה של היפרפלזיה של רקמת הערמונית, היא גם מסייעת במניעת תהליך ממאיר.
בסרטן הערמונית, כריתת הערמונית מסייעת במניעת גרורות לאיברים אחרים אם מבוצעת בשלב מוקדם של המחלה.
הכנה
ניתוחים להסרת חלק מאיבר או כל רקמותיו מבוצעים לעיתים רחוקות ללא הכנה מקדימה, וכריתת הערמונית אינה יוצאת דופן. החלק העיקרי בתהליך ההכנה הוא בדיקה מלאה של המטופל על ידי מטפל, אורולוג, אנדרודולוג, כולל בדיקות מעבדה ואינסטרומנטליות נחוצות.
מבחנים חובה הם:
- בדיקת דם קלינית ובדיקת שתן,
- בדיקת דם מפורטת (ביוכימית),
- בדיקת קרישת דם הנקראת קואגולוגרם,
- תרבית מיקרופלורה, כמו גם קביעת רגישות הפתוגן שזוהה לאנטיביוטיקה (זה הכרחי מכיוון שמבוצע טיפול אנטי דלקתי עם חומרים אנטיבקטריאליים לפני הניתוח),
- בדיקת ביולוגית לאיתור עגבת ( בדיקת דם לאגן כבד ), דלקת כבד, זיהום HIV (ניתן לבצע בדיקות בנפרד או כחלק ממכלול המוצע על ידי מעבדות רבות),
בנוסף, ניתן ליטול דם ורידי כדי לקבוע את סוג הדם וגורם ה-Rh. זה חשוב במיוחד אם פרמטרים אלה לא נבדקו בעבר או אם המטופל עבר הליך עירוי דם.
בנוסף לבדיקות, המטפל רושם אולטרסאונד של איברי האגן ( שלפוחית השתן, הערמונית ), פלואורוגרפיה או צילום רנטגן של הריאות, ואלקטרוקרדיוגרפיה. שני המחקרים האחרונים חשובים מבחינת הכנסת הרדמה, שיכולה להיות מקומית (עמוד השדרה) או כללית. התייעצויות עםאורולוג ומרדים הן חובה.
אם דלקת הערמונית נגרמת על ידי מיקרופלורה חיידקית, יינתן מראש טיפול אנטיביוטי יעיל, אשר ימנע את התפשטות הזיהום במהלך הניתוח ואת הכללת התהליך הדלקתי.
בחולים עם סיכון מוגבר לדימום, ניתן לדחות את מועד הניתוח ב-1-3 חודשים, במהלכו מתבצע טיפול בקורטיקוסטרואידים (פינאצטריד, דוטסטריד וכו'), הנחוץ להפחתת מילוי הדם בכלי הערמונית. זה אמור להפחית את הסבירות לסיבוך כמו דימום במהלך הניתוח.
באשר להכנה לניתוח עצמו, המטופל מוזהר מראש כי 1.5-2 שבועות לפני המועד המתוכנן לניתוח, עליו להפסיק ליטול תרופות כלשהן, במיוחד נוגדי קרישה, אשר הופכים את הדם לפחות צמיג ויכולים לעורר דימום במהלך כריתה. אם אדם אינו יכול לסרב לתרופות (ישנן תרופות חיוניות למחלות שונות, שהפסקתן אינה מקובלת), עליו להודיע על כך לרופא.
בערב שלפני הניתוח, יש לבצע הליכי היגיינה, לבצע חוקן ניקוי ולהכין (לגלח) את אזור הערווה. ארוחת הערב ביום שלפני הניתוח צריכה להיות מוקדמת ולא כבדה. לאחר השעה 12 בלילה, יהיה עליכם להגביל את צריכת האוכל והשתייה, וזאת בשל הצורך בהרדמה.
לפני הכנסת טכניקות פולשניות, נקבע קורס של טיפול אנטיביוטי לכולם כאמצעי מניעה מפני זיהום זיהומי. מיד לפני הניתוח, מתבצעת תרופה מקדימה, כלומר הכנסת תרופות הרגעה למניעת תגובות סומאטו-וגטטיביות.
טֶכנִיקָה כריתה טרנסורטרלית של הערמונית.
מכיוון שהערמונית היא איבר מין גברי פנימי והגישה אליה מוגבלת, המטופל והרופא ניצבים בפני שאלת בחירת שיטה כירורגית. בעבר, כל הניתוחים בוצעו בשיטה הסופרפובית (אדנומקטומיה טרנס-ווסיקלית), שבוצעה כמעט במגע. ניתוח כריתת הערמונית הוא שיטה פופולרית למדי לפתרון בעיית הגדלת בלוטת הערמונית, ומנתחים התאמנו בעבר בהסרת האיבר או חלקיו הבודדים דרך חתך בדופן הבטן הקדמית תחת הרדמה כללית, ולאחר מכן הפצע נתפר ללא קרישת כלי הדם.
ברור שהתערבות כירורגית כזו כרוך בתקופת שיקום ארוכה והייתה לה השפעה שלילית על התפקודים המיניים של הגבר. בנוסף, תמיד היה סיכון לדימום לאחר הניתוח.
בהדרגה, עם התפתחות הרפואה, החלה להינתן עדיפות לכריתה טרנסאורטרלית של הערמונית (TURP) ולשיטה הלפרוסקופית, המסווגות כזעיר פולשניות ובעלות פחות תופעות לוואי בהשוואה לכריתה כירורגית של הערמונית.
השיטה הלפרוסקופית היא חדשנית. היא נדונה לראשונה בשנת 2002. תיאורטית, מדובר באותו ניתוח, אך הוא מבוצע ללא חתכים גדולים בגוף. שלושה או ארבעה דקירות (לא יותר מ-10 מ"מ) נעשים בדופן הבטן מלפנים, דרכם מוחדרים דרך טרוקרים כלי ניתוח, מצלמת וידאו השולחת תמונה למסך מחשב, תאורה ואוויר לשיפור הראות. המנתח שולט במכשירים מרחוק, ועוקב אחר התקדמות הניתוח על גבי הצג. החלקים המעוכים של הערמונית מוסרים דרך צינור ניקוז המוחדר לאחד הדקירות. משך הניתוח הוא כשעתיים וחצי.
יתרונות השיטה הלפרוסקופית הם:
- האפשרות להסיר ערמונית גדולה (מעל 120 סמ"ק ),
- ויזואליזציה של פעולות המנתח, תוך הבטחת סיכון נמוך יותר לנזק לרקמה בריאה והסרה לא שלמה של רקמה שגדלה יתר על המידה,
- סיכון נמוך לדימום וסיבוכים במהלך הניתוח,
- עוצמת כאב נמוכה יחסית,
- הקטטר לאחר ניתוח לפרוסקופי מונח לפרק זמן קצר יותר מאשר לאחר התערבות בשיטת הסופרפוביק,
- חזרה מהירה לפעילות גופנית (הליכה מותרת למחרת הניתוח),
- תקופות אשפוז קצרות יותר בהשוואה לשיטה המסורתית,
- היעדר צלקות גדולות ומכוערות,
- סיכון נמוך לניתוח חוזר,
- היעלמות כמעט מוחלטת של תסמיני המחלה
- במקרים רבים, ניתן היה להימנע מדליפת שתן לאחר הניתוח.
כריתה טרנסאורטרלית אינה טכניקה חדשה. יש לה היסטוריה ארוכה. אב הטיפוס של הרסקטוסקופ, שבאמצעותו מבוצע ניתוח TUR, הומצא בסוף המאה ה-19. מדובר בציסטוסקופ מקס ניץ, שבאמצעותו אובחנו מחלות אורולוגיות ונצרבו רקמות שמנעו זרימת שתן תקינה.
הרסקטוסקופ הראשון הומצא על ידי מקס שטרן בשנת 1926. גולת הכותרת שלו הייתה הלולאה החשמלית, אשר שופרה מאוחר יותר שוב ושוב כדי להתאים לזרם בתדר גבוה, מה שאפשר לא רק הסרת רקמות אלא גם קרישה (איטום) בו זמנית של כלי דם שהחלו לדמם בכבדות. זה הפחית משמעותית את הסיכון לסיבוכים מסוכנים.

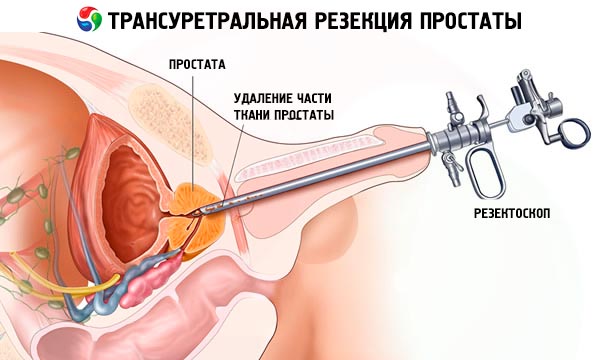
כריתה טרנס-אורתרלית של הערמונית היא סוג מיוחד של ניתוח שאינו משאיר עקבות על גופו של המטופל, מכיוון שהליך החדרת הרסקטוסקופ פנימה אינו דורש ביצוע חתכים או נקבים על פני הגוף. העובדה היא שהגישה לערמונית היא דרך תעלת השופכה.
רסקטוסקופ הוא צינור בקוטר 7-10 מ"מ ובאורך של כ-30 ס"מ עם מערכת אופטית (טלסקופ), שסתומים לנוזל המשמשים לשטיפת אזור הניתוח, ומערכת מכשירים להוצאה וצריבה של רקמות (מכשירי קרישה, לולאות, קורטות, סכינים חשמליות). כמו במקרה של לפרוסקופיה, הרופא מסוגל לדמיין את פעולותיו, במקום לחתוך במגע.
ראשית, מוחדר רסקטוסקופ (דרך השופכה) לחלל שלפוחית השתן, נבדקים האיבר עצמו והאזור שבין שלפוחית השתן לשופכה, שם נמצאת הערמונית. לאחר מכן, מוסרים את רקמת הערמונית או האדנומה שבתוכה באמצעות לולאה חשמלית או סכין, הפועלים כמו מחפר, כלומר, האיבר מוסר בחלקים.
חלקים קטנים של הערמונית חודרים לשלפוחית השתן, משם הם נשטפים בעזרת מכשיר מיוחד. בסוף הניתוח, הרופא בודק את חלל שלפוחית השתן והערמונית. אם ישנם כלי דם מדממים, הם נאטמים באמצעות מכשיר קרישה. כאשר הרופא בטוח שאין סיכון לדימום וכל רקמת הערמונית הוסרה משלפוחית השתן, מוסר הרסקטוסקופ ובמקום זאת מוחדר לשופכה צינור עם בלון בקצה, הנקרא צנתר פולי.
לאחר שהבלון נמצא בתוך שלפוחית השתן, נוזל מוזרם לתוכו, ובכך אטמו את בלוטת הערמונית, מונעת דימום ומספקת מנוחה לאזור בו בוצע הניתוח. הקטטר המלא לא יכול עוד ליפול החוצה.
לקטטר פולי יש לא פתח אחד, אלא שלושה פתחים, שניים מהם מספקים שטיפה רצופה של הרקמות הפנימיות של שלפוחית השתן, והשלישי מיועד למילוי וריקון הבלון בקצה הקטטר. משך שטיפת שלפוחית השתן תלוי בנוכחות דם בנוזל הנפלט.
בארצנו, פעולות טכנולוגיית TUR מתבצעות באופן פעיל מאז שנות השבעים של המאה הקודמת. בתחילה, מדובר היה בכריתה טרנסאורטרלית מונופולרית. אלקטרודות היו ממוקמות בשני קצוות לולאת הכריתה. המתח שסופק אליהן חימם את הסכין ל-400 מעלות, מה שאפשר כריתה בו זמנית של רקמות וקרישת כלי דם. החיסרון העיקרי של שיטה זו היה הסכנה של זרם עובר דרך כל גופו של המטופל במהלך הניתוח. ברור שלניתוח כזה היו התוויות נגד רבות, וקודם כל, הוא נאסר בפתולוגיות קרדיווסקולריות.
מאוחר יותר, הטכנולוגיה עודכנה לטובת שיטה חדשה - כריתה דו-קוטבית טרנסאורטרלית של הערמונית. היא מאופיינת במיקום הקתודה והאנודה בקצה אחד של הלולאה, מה שאומר שהזרם עובר אך ורק ביניהן, מה שמפחית את הסיכון לשריפת רקמה בריאה וסיבוכים אחרים ומאפשר לגברים עם מחלות לב להיפטר מאי הנוחות הקשורה להגדלת הערמונית, השיטה הלא פולשנית הפופולרית והיעילה ביותר.
יתרונות ניתוח TUR:
- סיכון נמוך לדימום, מכיוון שהכלי דם נקרשים במהלך הניתוח,
- טראומה מינימלית לרקמות והיעדר חתכים,
- היכולת לשלוט במתרחש באופן חזותי,
- תקופת שיקום קצרה,
- התוויות נגד מינימליות,
- היכולת לפתור בו זמנית בעיות שונות: הסרת אדנומה של הערמונית, טיפול בסרטן (הסרת בלוטת הערמונית מתבצעת אך ורק באונקולוגיה), הסרת אבנים בשלפוחית השתן, דיסקציה של היצרות בשופכה,
- אין עקבות של ניתוח,
- האפשרות להשתמש בהרדמה עדינה,
- סיכון נמוך יותר לתפקוד מיני לקוי מאשר בניתוח פתוח,
- טיפול יעיל לאדנומה חוזרת.
שיטה מודרנית יעילה ובטוחה אף יותר לטיפול בבעיות גבריות נחשבת לכריתת לייזר של הערמונית, המתבצעת באופן דומה לניתוח TUR. נעשה שימוש באותו ציוד אנדוסקופי, אך במקום לולאה חשמלית, כל המניפולציות מבוצעות על ידי קרן אור ממוקדת (לייזר).
באמצעות לייזר ניתן לבצע 4 סוגי פעולות:
- אידוי של בלוטת הערמונית באמצעות לייזר מגע (פוטוסלקטיבי). פעולה זו היא אנלוגיה מלאה ללייזר TUR הרגיל, אך היא מבוצעת באמצעות לייזר אשלגן-טיטניל-פוספט וליתיום-טריבורט. הרקמות מוסרות שכבה אחר שכבה, אך אינן נמעכות, אלא מתאדות (מיובשות). במקרה זה, כלי הדם המושפעים מהלייזר נקרשים, מה שמונע דימום חמור. לשיטה זו מינימום סיבוכים, אינה משפיעה על תפקוד הזקפה ומתאימה לטיפול בסרטן הערמונית בכל שלב.
החסרונות היחידים של השיטה הם עלותה הגבוהה, משך ההליך הארוך (כ-2 שעות) והיעדר הציוד הדרוש בבתי חולים ציבוריים.
- אנוקלאציה בלייזר. שיטה זו נחשבת לחדשה ביותר (קצת יותר מ-10 שנים) והמתקדמת ביותר להסרת איברים. הניתוח משתמש בציוד אנדוסקופי ובלייזר הולמיום, החותך את אונות הערמונית המחולקות לחלקים נוחים לחילוץ, במקום להפוך אותן לגושים, כמו בניתוח TUR. הקפסולה של בלוטת הערמונית אינה ניזוקה, וניתן להשתמש בחלקים החולצים של האיבר לבדיקה היסטולוגית.
זוהי גם שיטת טיפול רחוקה מלהיות זולה. הניתוח יכול להימשך בין שעה לשעתיים, תלוי בגודל האיבר.
- אבלציה בלייזר. השיטה דומה לקודמת, אך הערמונית אינה מוסרת לחלוטין. החלקים הגדלים של הערמונית עוברים נמק (צריבה) תחת השפעת אותו לייזר הולמיום. הרקמה המתה תופרש לאחר מכן עם השתן.
- קרישה אינטרסטיציאלית. השיטה הפחות נפוצה להקטנת גודל הערמונית באמצעות חתכים המבוצעים בלייזר באיבר. החתכים יצטרכו להחלים בעתיד, אך עוצמת תהליכי הריפוי משתנה מאדם לאדם. שיטה זו אינה משמשת עבור ערמונית גדולה.
יתרון גדול של כל ניתוח המבוצע בלייזר הוא מזעור הסיכון לדימום וזיהום בגוף במהלך הניתוח, כמו גם היעדר השפעה שלילית על העוצמה, דבר שחשוב מאוד בטיפול במטופלות צעירות פעילות מינית החולמות על יורשים.
בחירת הרופא בשיטת ביצוע הניתוח מושפעת לאו דווקא מרצון המטופל אלא מגודל הערמונית. לפיכך, ניתוח בטן מבוצע כאשר האיבר גדול מ-85 סמ"ק. לפרוסקופיה אפשרית גם כאשר הערמונית מוגדלת יתר על המידה (יותר מ-120 סמ"ק ). ובעזרת אנוקלאציה בלייזר, ניתן להסיר ערמונית שגדלה ל-200 סמ"ק.
מבין השיטות הנותרות, רק TUR דו-קוטבי מתאים להסרת אדנומה גדולה עד 120 סמ"ק . באמצעות ניתוח חד-קוטבי, ניתן להסיר איבר שאינו גדול מ-80 סמ"ק , אותו הדבר חל על אידוי לייזר. קרישת לייזר משמשת לעיתים רחוקות ורק עבור בלוטות ערמונית קטנות יחסית (30-60 סמ"ק ).
התוויות נגד
כריתת הערמונית, כמו כל ניתוח רציני אחר, כוללת רשימה ארוכה של התוויות נגד מוחלטות ויחסיות, אשר עלולות להוות מכשול לניתוח או לדחות אותו במספר ימים או שבועות. לכן, התערבויות כירורגיות אינן מבוצעות אם למטופל יש חום גוף גבוה או לחץ דם גבוה, או מחלות זיהומיות חריפות (חיידקיות או ויראליות). אך הניתוח יתוכנן ברגע שתסמיני המחלה יחלפו.
כנ"ל לגבי עישון ונטילת תרופות המשפיעות על קרישת הדם. הניתוח יבוצע 2-3 שבועות לאחר שהמטופל עישן את הסיגריה האחרונה שלו או מפסיק ליטול תרופות נוגדות קרישה האסורות במקרה זה.
באשר להתוויות נגד מוחלטות, התערבות כירורגית אינה מבוצעת במחלות אונקולוגיות, למעט סרטן הערמונית בשלב מוקדם של ההתפתחות. זאת בשל הסיכון להתפשטות גרורות באופן המטוגני, כלומר דרך הדם. עבור אידוי לייזר, סרטן הערמונית בשלבים 3 ו-4 אינו מהווה התווית נגד, בעוד ש-TUR קונבנציונלי מבוצע רק בשלבים 1 ו-2 של המחלה.
השימוש בהרדמה עשוי גם להטיל מגבלות על חולים עם בעיות בתפקוד הלב או מערכת הנשימה, במיוחד במקרה של אי ספיקה של תפקודי איברים חיוניים. המספר הגדול ביותר של התוויות נגד הן בעת שימוש בהרדמה כללית, הרלוונטית לשיטה המסורתית של ביצוע ניתוח בשיטה סופרפובית ולפרוסקופיה. ניתוח טורבולנטי (TUR) מבוצע בעיקר תחת הרדמה ספינלית.
כריתת הערמונית אינה מבוצעת בחולים מעל גיל 70, שגופם, עקב בלאי פיזיולוגי, פשוט אינו מסוגל לעמוד בעומס כזה.
כמו כן, לא רצוי לבצע ניתוח בטן בחולים עם הפרעות אנדוקריניות כגון תת פעילות של בלוטת התריס ( תירוטוקסיקוזיס), זפק, סוכרת, השמנת יתר (פתולוגיות אלו אינן מהוות התוויות נגד לניתוח TUR) עקב הסיכון לסיבוכים שונים לאחר הניתוח. ניתוח עשוי להידחות לגברים הסובלים מפתולוגיות מעיים קשות ולאלה הסובלים מבעיות שאינן מאפשרות הכנסת ציוד אנדוסקופי לשופכה (עבור TUR). מסוכן לבצע ניתוחים באזור האגן ובחולים הסובלים מדליות באזור האגן.
קיים סיכון גבוה לדימום חמור אצל חולי המופיליה, מה שהופך גם הוא למכשול להסרת איברים. עם זאת, אידוי לייזר מאפשר לעזור לאנשים עם הפרעות קרישת דם, מכיוון שקרישת כלי הדם מתרחשת מיד ברגע הנזק שלהם.
כך או כך, ההחלטה על אפשרות ביצוע ניתוח בכל מטופל ספציפי מתקבלת על ידי הרופא המטפל, האחראי על החלטתו ולחייו של האדם שהפקיד את גורלו בידיו. לכן, יש לתת עדיפות תמיד לאנשי מקצוע בעלי ידע וניסיון מספיקים בתחום זה.
ההשלכות לאחר ההליך
לא משנה באיזו שיטה משתמשים לביצוע כריתת הערמונית, אף רופא לא יכול להבטיח שהניתוח יהיה ללא השלכות שליליות. רובם לאחר ניתוח בטן מסורתי. העובדה שהוא מבוצע כמעט על ידי מגע דורשת מהמנתח ידע טוב באנטומיה, מחקר מפורט של נתוני אולטרסאונד, התמצאות במבנים אנטומיים ויכולת להבחין בין רקמות בריאות לבין רקמות שעברו שינוי פתולוגי ללא שליטה חזותית. אחרי הכל, אם הרקמות לא מוסרות לחלוטין, קיים סיכון גבוה שהן יתחילו לגדול שוב.
תקופת ההחלמה לאחר ניתוחים פתוחים היא תמיד ארוכה יותר ומלווה בתסמונת כאב ניכרת, המחייבת שימוש במשככי כאבים. אם במהלך הניתוח נוצר זיהום (ולא ניתן לשלול זאת במהלך ניתוחים פתוחים), יידרש טיפול אנטיביוטי נוסף.
ניתוח רגיל כרוך בחתך גדול למדי בדופן הבטן, שייקח זמן רב להחלים. אם התפר הטרי לא מעובד ומטופל כראוי, קיים שוב סיכון לזיהום הפצע.
תוצאה לא נעימה של ניתוח פתוח היא ירידה בתשוקה המינית. השימוש בשיטות אחרות מפחית את הסבירות לתוצאה כזו, ולכן הן נחשבות עדיפות יותר עבור מטופלים צעירים ובגיל העמידה. חוסר מוחלט של זקפה יכול להופיע לאחר הסרת הערמונית אם סיבי העצב האחראים על תפקודים מיניים נפגעו במהלך הניתוח. זהו תהליך בלתי הפיך.
ברוב המקרים, הירידה בפעילות המינית היא זמנית. אחרי הכל, כל ניתוח, אפילו כזה שכמעט ולא כואב, הוא טראומה לגוף, והוא דורש זמן כדי לשקם תפקודים מסוימים. עם הזמן, הכל חוזר לקדמותו, והגבר ממשיך לחיות חיים מלאים. אם זה לא יקרה במשך זמן רב, תצטרכו לעבור בדיקות נוספות כדי לזהות את הגורמים לחוסר הזקפה.
תוצאה שכיחה למדי של ניתוח ערמונית, אופיינית יותר לשיטת הסופרפוביק ולניתוחי TUR, היא שפיכה רטרוגרדית, שבה גבר חווה אורגזמה במהלך זקפה, אך לא נפלט זרע. אין זה אומר שאין זרע, הוא פשוט נפלט בכיוון הלא נכון (לא לתוך השופכה, אלא לתוך שלפוחית השתן). חלק מהזרע עדיין עשוי להשתחרר במהלך קיום יחסי מין, אך רובו נמצא בשתן, שהופך עכור ולבנבן.
יש לציין כי הפתולוגיה אינה משפיעה על הסיפוק מיחסי מין עבור שני בני הזוג, אך ייתכנו בעיות בהריון. שפיכה רטרוגרדית מטופלת בדרכים שונות (טיפול תרופתי, רפלקסולוגיה, פיזיותרפיה, ניתוח פלסטי של הסוגר של שלפוחית השתן והשופכה וכו'). אך מכיוון שהפרעת השפיכה אינה משפיעה במיוחד על חיי המין, והרצון להרות ילד אינו עולה כל יום, בתקופות אלו ניתן לנסות לקיים יחסי מין עם שלפוחית שתן מלאה, דבר שלא יאפשר לזרע לחדור דרך הכניסה לשופכה.
עם הסרה חלקית של רקמת הערמונית, החלמה מלאה אינה מתרחשת בכל המקרים. תדירות ההתקפים עשויה להשתנות בהתאם לשיטת ביצוע הניתוח. אך גם עם טיפול יעיל כמו כריתה בלייזר, ההסתברות להתקפים היא כ-10%. עם זאת, יהיה צורך לבצע ניתוח חוזר לאחר מספר שנים, כאשר רקמות האיבר גדלות עד כדי כך שהן מתחילות ללחוץ על השופכה.
סיבוכים לאחר ההליך
יש לציין שגם השיטות עם מספר תופעות הלוואי הנמוך ביותר, הכוללות לפרוסקופיה של הערמונית, כמו גם הסרה מלאה או חלקית של בלוטת הערמונית באמצעות לייזר, אינן יכולות למנוע לחלוטין סיבוך כמו דימום לאחר הניתוח. אפילו חשיפה ללייזר, המאפשרת קרישה מיידית של כלי דם במהלך הניתוח, אינה שוללת דימומים אפשריים בתקופה שלאחר הניתוח, לאחר שרקמות נמקיות מתחילות להתקלף בהדרגה. זה מסוכן במיוחד עבור אנשים עם הפרעות קרישת דם.
לא ניתן לשלול הופעת קשרים צלקתיים, הידבקויות והיצרות באתר הערמונית שהוסר ובשופכה. האחרונה עלולה לגרום להפרעות בדרכי השתן, וההקלה עבור הגבר תהיה זמנית. לאחר מכן, יהיה צורך בניתוחים חדשים לטיפול בסיבוכים. שכיחות הסיבוכים היא כ-2-5%.
תסמונת TUR נחשבת לסיבוך מסוכן למדי של ניתוח טרנסורטרלי. היא קשורה לצורך לשטוף את אזור הניתוח במהלך התערבות כירורגית. מכיוון שבשלב זה יש גם נזק לכלי הדם, חלק מהמים יכולים להתערבב עם הדם ולהיכנס למערכת הדם. ככל שהערמונית קטנה יותר וזמן הניתוח קצר יותר, כך הסיכון לסיבוך כזה, אשר יכול להשפיע על חדות הראייה ולגרום לפגיעה בתודעה, נמוך יותר. באופן עקרוני, נטילת תרופות משתנות לאחר ניתוח מסייעת לשכוח מתסמינים כאלה די מהר.
לעיתים סיבוכים נגרמים לא עקב הפרטים הספציפיים של הניתוח, אלא עקב רשלנות של המנתח או חוסר יכולת מספקת. לרוב הם בעלי אופי דלקתי ונגרמים עקב נזק לאיברים שונים (שופכה, שלפוחית השתן, קפסולת הערמונית, מעיים) במהלך הניתוח.
סיבוך מביש נוסף המתרחש אצל 17-83% מהגברים לאחר כריתת הערמונית בשיטות שונות הוא בריחת שתן, שהיא מצב פסיכו-טראומטי עבור גבר בוגר. תוצאה זו, הקשורה להפרה של העצבוב של סוגר השופכה החיצוני, נצפית זמן מה לאחר הניתוח. היא יכולה לחלוף מעצמה (שנה לאחר הניתוח, מספר החולים עם סיבוך זה יורד ל-5-23%) או לדרוש טיפול מיוחד.
מה גורם לתפקוד לקוי של הסוגר? במהלך ניתוח פתוח לבטן, במיוחד אם הערמונית מוסרת לחלוטין, קיים סיכון לפגיעה בסיבים העצביים האחראים על התכווצות שרירי הסוגר ושלפוחית השתן. ובמהלך ניתוח עם גישה דרך השופכה, הסוגר הפרוקסימלי, השולט על זרימת השתן לשופכה, נמתח. ובכל זאת, הניתוח יכול להימשך שעה-שעתיים, שבמהלכן יוכנס צינור לשופכה, שקוטרו גדול עבור הכניסה מהשופכה לשלפוחית השתן.
בריחת שתן עשויה להופיע אצל חולים לאחר ניתוח בכל שיטה, אך ההסתברות לסיבוך כזה נמוכה יותר בלפרוסקופיה. עודף משקל וגיל המטופל יכולים לשחק תפקיד מרכזי בהופעת תסמין כזה. קיים קשר בין תדירות התסמין לגודל בלוטת הערמונית, פתולוגיות נלוות ואפיזודות של הרטבה בעבר.
סיבוך זה דורש תשומת לב מיוחדת. ולפני נקיטת צעדים כלשהם לחיסול הבעיה, יש צורך לבצע מספר בדיקות אבחון כדי לשלול את האופי הזיהומי של הפתולוגיה. בדרך כלל, המטופל עובר בדיקת שתן ובדיקת תרבית חיידקים למיקרופלורה, ממלא שאלון מיוחד, שבו הוא מתאר את כל הניואנסים של הרטבה. במקרים מסוימים, מתברר שבריחת שתן הייתה תוצאה של לחץ, שיכול לכלול את הניתוח עצמו.
כדי לקבוע את מידת ההרטבה, מבוצעת בדיקת פדים באמצעות פדים סופגים. נפח השתן שאבד נמדד במשך שעה. אם הוא פחות מ-10 גרם, זה מצביע על דרגה קלה של בריחת שתן. כמות השתן בין 11-50 גרם מצביעה על דרגה בינונית, ומעל 51 גרם מצביעה על פתולוגיה חמורה.
ייתכן שיידרשו בדיקה נוירולוגית,בדיקה רקטלית ואורודינמית, אורתרוציסטוסקופיה וציסטואתרוגרפיה יורדת עם חומר ניגוד כדי לאתר היצרות ופיסטולות בשופכה.
הטיפול בהרטבה משנית מתחיל בדרך כלל שישה חודשים עד שנה לאחר הניתוח, מכיוון שאצל רוב החולים הבעיה חולפת מעצמה בתקופה זו עקב יכולות הפיצוי של הגוף. אם מתן שתן תקין אינו חוזר בתוך תקופה זו, אין תקווה לשיקום ספונטני של תפקוד הסוגרים ויש להשתמש בשיטות טיפול שונות.
נבדלים בין שלבי הטיפול הבאים בדליפת שתן לאחר כריתת הערמונית:
- טיפול שמרני, המבוצע במשך שנה:
- טיפול תרופתי (תרופות אנטיכולינרגיות המנרמלות את יכולת ההתכווצות של הסוגר),
- תרגילים טיפוליים לאימון שרירי רצפת האגן,
- גירוי חשמלי של שרירי רצפת האגן.
- טיפול כירורגי מתבצע כאשר טיפול שמרני ארוך טווח אינו יעיל:
- עבור בריחת שתן קלה עד בינונית, מבוצע הליך זעיר פולשני הנקרא מתלה לגברים, הכולל הנחת רצועות מיוחדות לפני החלק התלוי של השופכה כדי לספק דחיסה מכנית של השופכה ולעצור אובדן שתן בין מתן שתן.
- הרטבה חמורה מטופלת על ידי השתלת סוגר מלאכותי של השופכה.
- ייתכן שיידרש גם ניתוח להסרת רקמת צלקת והידבקויות המשפיעות לרעה על תפקוד מערכת גניטורינארית, וזה מסייע בשיקום זרימת שתן תקינה.
ברור שבריחת שתן היא מצב מאוד לא נעים המתרחש לאחר ניתוח כריתת הערמונית ודורש זמן רב לתיקון המצב. אך אין זו סיבה לסרב להתערבות כירורגית, המאפשרת לפתור את בעיית עצירת השתן בגוף ואת הסיבוכים המתעוררים לאורך זמן. עדיף לרפא הרטבה מאשר לסבול מכליות חולות.
לפחות, תמיד יש מבחר של שיטות לביצוע הניתוח ומרפאות עם צוות ברמות שונות. אף אחד לא מונע ממך לבקר בבתי חולים ומרכזים רפואיים שונים, לדבר עם רופאים, לקרוא ביקורות באינטרנט מאנשים שכבר עברו את הניתוח.
טיפול לאחר ההליך
כריתת הערמונית היא ניתוח שניתן לבצע בשיטות שונות. אך אין בכך כדי לשנות את הגישה אליו כהתערבות כירורגית, שלאחריה הגוף יזדקק לזמן מה כדי להתאושש, שכן חלק מרקמותיו ניזוקו, ותפקודי מערכת השתן והגניטואורינרית עלולים להיפגע. משמעות הדבר היא שהמטופל נדרש לנקוט במידה מסוימת של זהירות ולפעול לפי הוראות הרופא כדי למנוע סיבוכים מסוכנים.
ללא קשר לשיטת ביצוע הניתוח, לאחר הליך של הסרה מלאה או חלקית של הערמונית, המטופל מוכנס לקטטר, אשר שואף לשתי מטרות: פריקת איברי השתן לאחר הניתוח וניקוי שלפוחית השתן מהדם המצטבר שם, חלקיקי רקמה נמקית וזיהום אפשרי. החדרת קטטר לאחר כריתת הערמונית נחשבת להליך חובה. דבר נוסף הוא שמשך נוכחותו בגוף משתנה בהתאם לשיטות ניתוח שונות.
מטופלים שעברו ניתוח פתוח מסורתי יצטרכו לסבול את נוכחותו של קטטר למשך זמן רב ביותר. במשך 7-10 ימים, דם עשוי להשתחרר מהפצע בתוך הגוף, מה שמצריך שטיפה מתמדת כדי למנוע קיפאון וזיהום של שלפוחית השתן. במהלך כל הזמן הזה, הקטטר יהיה בשופכה, מוציא שתן ושוטף מים החוצה.
לאחר לפרוסקופיה של הערמונית, משך הקטטר קצר יותר - בין יומיים לארבעה ימים, תלוי בעוצמת הצבע האדום של הנוזל הנפלט. אם הנוזל הופך ורוד בהיר או שאין לו צבע יוצא דופן, הקטטר מוסר.
בהקשר זה, ניתוח TUR נעים אף יותר, מכיוון שבדרך כלל צריך לסבול קטטר לא יותר מ-3 ימים, ולאחר טיפול לייזר עם קרישה כמעט מיידית של כלי הדם וסיכון מינימלי לזיהום, ניתן להוציא את הצינורות מהשופכה לאחר 24 שעות בלבד.
לאחר הסרת הקטטר, המטופל יכול לחזור הביתה, אם כי במקרים מסוימים מותר לעשות זאת מוקדם יותר. כל עוד הקטטר נמצא בגוף ולאחר הוצאת הצינורות מהשופכה, הגבר עלול לחוש אי נוחות מסוימת. גוף זר בשופכה יכול לגרום לעוויתות כואבות ודחפים כוזבים להשתין. לאחר הוצאתו, עלולה להופיע תחושת צריבה בעת הליכה לשירותים לצורך קטן, שתן לפעמים בעל גוון ורוד. תסמינים כאלה אינם נחשבים פתולוגיים ונעלמים מעצמם תוך שבוע.
לאחר הסרת הקטטר, גברים חשים הקלה ניכרת. מתן שתן הופך להיות הרבה יותר נעים, מכיוון שהנוזל מתחיל לזרום בזרם חזק. אבל צריך להבין שהאיברים הפנימיים לא יכולים להתאושש לחלוטין בפרק זמן כה קצר, ושלפוחית השתן צריכה ללמוד לעבוד שוב כרגיל. לכן, בימים הראשונים לאחר הסרת הצינורות, אין צורך לחכות עד שהשלפוחית תתמלא לחלוטין, מומלץ ללכת לשירותים כל חצי שעה, וביום השלישי-חמישי לפחות פעם בשעה, במיוחד מכיוון שתצטרכו לשתות הרבה.
הצורך בכמות גדולה של נוזלים להיכנס לגוף נובע מסיבות שונות:
- מחצות ערב הניתוח אסור למטופל לאכול או לשתות, מה שאומר שיש צורך בחידוש נוזלים; אם המטופל מרגיש טוב, ניתן לאפשר לו לשתות כבר שעתיים לאחר הניתוח, אך לא לאכול עד למחרת.
- צריכת נוזלים נמוכה גורמת לשתן להיות מרוכז יותר, מה שמגרה את דפנות שלפוחית השתן ויכול לגרום לדלקת,
- יש צורך בשטיפה טבעית של חלל שלפוחית השתן לאחר הוצאת הקטטר, במיוחד אם השתן עדיין ורוד (רקמה נמקית עדיין עשויה להיות מופרשת יחד עם השתן במשך זמן מה לאחר צריבה בלייזר או זרם; גם הישארותן בגוף אינה רצויה).
המטופל יצטרך לשתות הרבה (אנחנו לא מדברים על משקאות אלכוהוליים, אלא על מים, תה, קומפוט), אבל יהיו כמה הגבלות במזון. במהלך תקופת ההחלמה, תצטרכו לוותר על מאכלים שומניים, חריפים, מלוחים מאוד, מטוגנים ומעושנים. אבל מאכלים מבושלים ומאודים, כל מוצרי חלב דלי שומן, מים מינרליים עדיין יהיו מועילים בלבד.
אם הניתוח בוצע בשיטה פתוחה או בציוד לפרוסקופי, נותרו על הגוף פצעים מחתכים ודקירות, הדורשים טיפול חיטוי במי חמצן או ירוק מבריק, החלפת חבישות ותחבושות, הסרת תפרים לאחר ריפוי מוצלח של הפצע. לאחר ניתוח פתוח, המטופל עשוי להישאר בבית החולים יותר משבוע, ובמהלכו הפצע נמצא תחת פיקוח של צוות רפואי. לאחר שהייה בבית החולים, יהיה עליך לעקוב אחר ריפוי הפצע בעצמך. אם נצפים כאבים עזים, הרופא רושם משככי כאבים.
במהלך תקופה זו, הגבר יצטרך להגביל את פעילותו הגופנית. במשך מספר ימים לאחר הניתוח, הוא לא יורשה לקום מהמיטה או לאמץ את שרירי האגן יתר על המידה. באופן עקרוני, הגבלת פעילות גופנית (במשך חודש וחצי, אסור לעסוק בספורט, להתנועע באופן פעיל, להרים משקולות או לקיים יחסי מין) רלוונטית לכל סוגי הניתוחים. אך לאחר לפרוסקופיה, המטופל יכול לקום מהמיטה לאחר 1-2 ימים, ולאחר שיטות לא פולשניות, אפילו באותו יום או למחרת לאחר הניתוח.
כדי למנוע סיבוכים זיהומיים, מטופלים מקבלים טיפול אנטיביוטי רחב טווח בתקופה שלאחר הניתוח. משך הטיפול האנטיביוטי הוא 1-2 שבועות. לאחר טיפול לייזר, אשר ממזער את הסיכון לזיהום, אין צורך באנטיביוטיקה, אך הרופאים מעדיפים ללכת על בטוח. בנוסף, טיפול אנטיביוטי מפחית את הסיכון לפתח תהליכים דלקתיים, שאינם מתאימים במיוחד בתקופת ההחלמה.
כדי להפחית את העומס על שרירי רצפת האגן ולמנוע דימום, מטופלים יצטרכו לעקוב אחר תנועות היציאות שלהם, תוך הימנעות מעצירות. אלו הסובלים מבעיות עיכול עשויים להזדקק לנטילת חומרים משלשלים, אשר צריכים להיקבע על ידי הרופא המטפל. באופן כללי, נטילת תרופות במשך מספר ימים לאחר הניתוח צריכה להיות מוסכמת עם הרופא המטפל, במיוחד אם מדובר בתרופות המשפיעות על מאפייני הדם.
בימים הראשונים לאחר הניתוח, לא מומלץ לבצע תנועות פתאומיות, לקפוץ מהמיטה או להתכופף. אך גם היפודינמיה לא תתרום לשיקום תפקודי האיברים. לאחר עזיבת בית החולים, מומלץ למטופלים לצאת לטיולים יומיים באוויר הצח, פעילות גופנית מתונה ותרגילים מיוחדים לשיקום טונוס איברי השתן.
סיבוך שכיח לאחר ניתוח כריתת הערמונית הוא בריחת שתן. כדי לשקם את יכולת ההתכווצות של סוגר השופכה, יש לאמן אותו באמצעות תרגילים מיוחדים. ייתכן שיהיה צורך אף לעבור טיפול ייעודי או לפנות לניתוח כדי למנוע את ההשלכות.
כדי שההחלמה תהיה מהירה ויעילה יותר, גברים יצטרכו לדבוק באורח חיים בריא. עבור רבים, זוהי הזדמנות מצוינת לוותר על הרגלים רעים ולהתחיל חיים חדשים.
משוב על המבצע
גברים, עם הגאווה והאיפוק הטבועים בהם, לא אוהבים במיוחד לדבר על בעיותיהם, במיוחד בכל הנוגע לתפקוד המיני ולנושא העדין של מתן שתן. מסיבה זו, הם אינם ממהרים לשתף את צערם עם רופא עד שהבעיה מגיעה לקנה מידה המחייב התערבות כירורגית. זו גם הסיבה לכך שיש מעט ביקורות על ניתוח כריתת הערמונית באינטרנט. מי ירצה לספר לכל העולם שיש לו בעיה כה עדינה שיכולה להשפיע על חיי המין שלו?!
עם זאת, לעיתים ניתן למצוא פוסטים שבהם גברים משתפים את תוצאות הטיפול של חבריהם. ומטופלים לשעבר של האורולוג בגילאי 65-75, שאין להם במה להתבייש, יכולים לספר לכם משהו על יעילות הטיפול הכירורגי.
יש לומר מיד ששניהם מדברים בהתלהבות על שיטת הטיפול הכירורגית, ורואים בה את השיטה הרדיקלית ביותר לטיפול בבעיה. למרות הסיבוכים והניואנסים האפשריים של הניתוח, גברים מותשים מהמחלה מוכנים לעשות הכל כדי להיפטר מכאבים ובעיות במתן שתן. אפילו סיבוך כמו בריחת שתן בקושי עוצר אף אחד.
המספר הגדול ביותר של ביקורות חיוביות עוסק בטיפול בלייזר (אידוי לייזר), משום שהוא מראה סיכון מינימלי לסיבוכים כמו דימום וירידה בתפקוד הזקפה, דבר שחשוב לגברים צעירים. ובלימת שתן במקרה זה היא נדירה. עם אנוקלאציה בלייזר, הסיכון לסיבוכים בצורה של דליפת שתן, הפרעות זיקפה, שפיכה רטרוגרדית ודימום קל גבוה במקצת ודומה לניתוח TUR באמצעות לולאה חשמלית.
בהתייחס לעלות הגבוהה של ניתוחי טורוסקופיה (TUR) וטיפולי לייזר, מטופלים לשעבר רבים טוענים כי טיפול תרופתי במשך מספר שנים גזל מכיסם עוד יותר כסף, למרות העובדה שהתוצאה הייתה שלילית.
ביקורות של מטופלים וחבריהם מאושרות על ידי חוות דעתם של רופאים המציינים שיפור ביציאת השתן ובמצבם הכללי של המטופלים לאחר כל אחת מהפעולות לטיפול בבלוטת הערמונית. באופן עקרוני, אם מתבצעים כל המחקרים הדרושים ונלקחים בחשבון התוויות נגד, גברים סובלים את הניתוח היטב, ללא קשר לשיטת ביצועו. עניין נוסף הוא משך תקופת ההחלמה, סיבוכים אפשריים וסימנים קוסמטיים על הגוף.
הניתוח התקציבי ביותר נחשב לניתוח סופרא-פובי בשיטה הפתוחה, אך הוא גם נותן את המספר המרבי של סיבוכים והישנות, בעל מספר רב של התוויות נגד, וההחלמה לאחר מכן אורכת מספר חודשים (עד שישה חודשים), בעוד שלאחר ניתוחים אחרים גבר חוזר לחלוטין לחיים נורמליים לאחר חודש וחצי. למרות הזול, מעט גברים מחליטים לסכן את תפקוד הזקפה שלהם, שלעתים קרובות נשאר פגוע לאחר ניתוח פתוח.
ישנן מעט תופעות לוואי לאחר ניתוח לפרוסקופי. דליפת שתן חולפת בדרך כלל מעצמה תוך שישה חודשים, הפרעות זיקפה עשויות להופיע באופן זמני, ודימום חמור הוא נדיר ביותר.
ניתוח TUR, כמו טיפול בלייזר, מראה את התוצאות הטובות ביותר לטווח ארוך, אם כי ההסתברות לדליפת שתן לאחר גישה לשופכה עדיין נותרה גבוהה. עם זאת, יש הרבה פחות ביקורות על סיבוכים באינטרנט מאשר תודה לרופאים על השפעה טובה לאחר הניתוח, דבר המצביע על יעילות גבוהה של השיטה. בסופו של דבר, הרבה תלוי בגיל המטופל (ככל שהמטופל מבוגר יותר, כך קשה יותר לשחזר את טונוס הספינקטר), בזמן הפנייה לעזרה (גודל הערמונית עולה בהדרגה, וככל שהיא גדולה יותר, כך הניתוח יהיה ארוך יותר והסיכון לסיבוכים גבוה יותר), מאפייני גוף הגבר ופתולוגיות קיימות.
כריתת הערמונית נחשבת לניתוח אנטומי מדויק ודורשת יכולת גבוהה של הרופא בתחום זה. אך אפילו ידע ברפואה, אנטומיה וכירורגיה לא יעזור אם הרופא אינו יודע כיצד לטפל כראוי במכשירים הדרושים לביצוע סוג מסוים של ניתוח. על מנת שהתוצאה תהיה ראויה, ומספר הסיבוכים יהיה מינימלי, יש לנקוט בגישה אחראית לבחירת המרפאה והמנתח שיבצע את הניתוח, משום שבריאותו של הגבר ותפיסת העצמי שלו כגבר בעתיד תלויות בכך. סיכון הוא מטרה נעלה, אך לא כשמדובר בחייו ובבריאותו של אדם.


 [
[