המומחה הרפואי של המאמר
פרסומים חדשים
תסמונת גודפסטור: גורמים, תסמינים, אבחון, טיפול
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
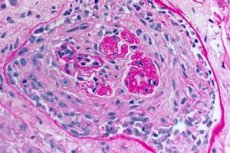
תסמונת גודפסטור היא תסמונת אוטואימונית הכוללת דימום ריאתי באלוואולות ודלקת גלומרולונפריטיס הנגרמת על ידי נוגדנים אנטי-GBM במחזור הדם. תסמונת גודפסטור מתפתחת לרוב אצל אנשים עם נטייה גנטית שמעשנים סיגריות, אך שאיפת פחמימנים וזיהומים ויראליים בדרכי הנשימה הם גורמים נוספים אפשריים. תסמינים של תסמונת גודפסטור כוללים קוצר נשימה, שיעול, עייפות, המופטיזיס ו/או המטוריה. תסמונת גודפסטור חשודה בחולים עם המופטיזיס או המטוריה ומאוששת על ידי נוכחות נוגדנים אנטי-GBM בדם. הטיפול בתסמונת גודפסטור כולל החלפת פלזמה, גלוקוקורטיקואידים ותרופות מדכאות חיסון כגון ציקלופוספמיד. הפרוגנוזה טובה אם הטיפול מתחיל לפני התפתחות אי ספיקת נשימה או כליות.
תסמונת גודפסטור תוארה לראשונה על ידי גודפסטור בשנת 1919. תסמונת גודפסטור היא שילוב של גלומרולונפריטיס ודימום אלוואולרי בנוכחות נוגדנים כנגד גלומרולונפריטיס. תסמונת גודפסטור מתבטאת לרוב כשילוב של דימום אלוואולרי מפושט וגלומרולונפריטיס, אך לעיתים גורמת לגלומרולונפריטיס מבודדת (10-20%) או למעורבות ריאתית (10%). גברים מושפעים בתדירות גבוהה יותר מנשים.
מה גורם לתסמונת גודפסטור?
הגורם למחלה לא נקבע במדויק. מניחים נטייה גנטית לתסמונת גודפסטור, והסמן שלה נחשב לנוכחות של HLA-DRW2. קיימת נקודת מבט על התפקיד האפשרי של זיהום ויראלי קודם (נגיף הפטיטיס A ומחלות ויראליות אחרות), סכנות תעשייתיות ותרופות (בעיקר D-פניצילאמין).
הבסיס לפתוגנזה של תסמונת גודפסטור הוא היווצרות נוגדנים עצמיים לממברנות הבסיס של נימים גלומרולריים של הכליות והנאדיות. נוגדנים אלה שייכים לקבוצת IgG, הם נקשרים לנוגדנים של ממברנות הבסיס בנוכחות רכיב C3 של המשלים עם התפתחות שלאחר מכן של דלקת חיסונית של הכליות והנאדיות של הריאות.
נוגדנים אנטי-GBM מכוונים נגד התחום הלא-קולגני (NC-1) של שרשרת 3 של קולגן מסוג IV, הנמצא בריכוז הגבוה ביותר בקרום הבסיס של נימים כלייתיים וריאתיים. חשיפה לגורמים סביבתיים - עישון, זיהומים נגיפיים באגן הנשימה (ARI) ושאיפת תרחיפים של פחמימנים (בתדירות גבוהה יותר) - ופחות תכופה, דלקת ריאות, מפעילה את הצגת האנטיגנים הנימים האלוואולריים לנוגדנים במחזור הדם אצל אנשים עם נטייה תורשתית (לרוב אלה נשאים של האללים HLA-DRwl5, -DR4 ו--DRB1). נוגדנים אנטי-GBM במחזור הדם נקשרים לקרום הבסיס, מקבעים משלים וגורמים לתגובה דלקתית תאית, מה שמוביל להתפתחות גלומרולונפריטיס ו/או דלקת נימים ריאתית.
כנראה שיש מכנה משותף מסוים בין אוטואנטיגנים של הממברנה הבסיסית של נימים גלומרולריים של הכליות והנאדיות. האוטואנטיגן נוצר תחת השפעת ההשפעה המזיקה של הגורם האטיולוגי. גורם אטיולוגי לא ידוע פוגע ומשנה את מבנה הממברנות הבסיסיות של הכליות והריאות. הפרשת תוצרי הפירוק הנובעים מקרומי הבסיס הגלומרולריים של הכליות מואטת ויורדת כאשר הן ניזוקות, מה שיוצר באופן טבעי את התנאים המוקדמים להתפתחות נזק אוטואימוני לכליות ולריאות. עדיין לא ידוע לחלוטין איזה רכיב של הממברנה הבסיסית הופך לאוטואנטיגן. נכון לעכשיו, ההנחה היא שזהו המרכיב המבני הפנימי של הממברנה הבסיסית של הכליה, שרשרת a3 של קולגן מסוג 4.
קומפלקסים חיסוניים שנוצרים מופקדים לאורך הממברנות הבסיסיות של נימים גלומרולריים, מה שמוביל להתפתחות תהליך דלקתי חיסוני בגלומרולוס הכליה (גלומרולונפריטיס) ובנאדיות (אלוואוליטיס). התאים העיקריים המעורבים בהתפתחות דלקת חיסונית זו הם לימפוציטים מסוג T, מונוציטים, אנדותליוציטים, לויקוציטים פולימורפונוקלאריים, מקרופאגים אלוואולריים. האינטראקציה ביניהם מסופקת על ידי מתווכים מולקולריים, ציטוקינים (גורמי גדילה - טסיות דם, דמויי אינסולין, בטא-טרנספורמציה; אינטרלוקין-1, גורם נמק גידולי וכו'). מטבוליטים של חומצה ארכידונית, רדיקלים חופשיים של חמצן, אנזימים פרוטאוליטיים, מולקולות דבק ממלאים תפקיד מרכזי בהתפתחות דלקת חיסונית.
להפעלת מקרופאגים אלוואולריים יש חשיבות רבה בהתפתחות דלקת אלוואוליטיס בתסמונת גודפסטור. במצב מופעל, הם מפרישים כ-40 ציטוקינים. ציטוקינים מקבוצה I (כימוטקסינים, לויקוטריאנים, אינטרלוקין-8) משפרים את זרימת הלויקוציטים הפולימורפונוקלאריים לריאות. ציטוקינים מקבוצה II (גורמי גדילה - טסיות דם, מקרופאג) מקדמים את תנועת הפיברובלסטים לריאות. מקרופאגים אלוואולריים מייצרים גם צורות פעילות של חמצן, פרוטאזות, אשר פוגעות ברקמת הריאה.
פתומורפולוגיה של תסמונת גודפסטור
הביטויים הפתומורפולוגיים העיקריים של תסמונת גודפסטור הם:
- נזק בולט למצע המיקרו-מחזור הדם של הכליות והריאות. בריאות נצפית תמונה של ורידיטיס, דלקת עורקים, דלקת קפילרית עם תופעות בולטות של הרס והתפשטות; נזק לנימים נצפה בעיקר במחיצות הבין-אלוואולריות, מתפתחת דלקת אלוואוליות עם תרבית דימומית בנאדיות. נזק לכליות מאופיין בהתפתחות של גלומרולונפריטיס פרוליפרטיבית חוץ-נימית עם היווצרות שלאחר מכן של היאלינוזיס ופיברוזיס, מה שמוביל להתפתחות אי ספיקת כליות;
- דימומים תוך-אלוואולריים בולטים;
- התפתחות של המוסידרוזיס ריאתי ופנאומוסקלרוזיס בדרגות חומרה שונות, כתוצאה מהתפתחות דלקת הנאדיות.
תסמינים של תסמונת גודפסטור
המחלה מתבטאת לרוב בביטויים קליניים של פתולוגיה ריאתית. המופטיזיס הוא התסמין הבולט ביותר; עם זאת, המופטיזיס עשוי להיעדר בנוכחות ביטויים דימומיים, והחולה עשוי להציג רק שינויים מסתננים בצילום חזה או עם מסתננים ומצוקה נשימתית ו/או אי ספיקת נשימה. קוצר נשימה (בעיקר במאמץ), שיעול, חולשה, ירידה ביכולת לעבוד, כאבים בחזה, חום וירידה במשקל שכיחים. עד 40% מהחולים סובלים ממקרוהמטוריה, אם כי דימום ריאתי עשוי להקדים ביטויים כלייתיים בשבועות עד שנים.
במהלך בדיקת דם, קוצר נשימה עלול להתגבר. חולשה וירידה ביכולת לעבוד גם הן דאגה.
תסמיני תסמונת גודפסטור משתנים עם הזמן, החל מריאות צלולות בהאזנה ועד לצלילים יבשים ופצפוצים. לחלק מהחולים יש בצקת היקפית וחיוורון עקב אנמיה.
במהלך הבדיקה, תשומת הלב מופנית לעור חיוור, ציאנוזיס של הריריות, נפיחות או גזם בולט של הפנים, ירידה בכוח השרירים וירידה במשקל. טמפרטורת הגוף בדרך כלל עולה לרמות חום.
בעת הקשה על הריאות, ניתן לקבוע קיצור של צליל ההקשה על פני מוקדים נרחבים של דימום ריאתי, אך זה נצפה לעיתים רחוקות; לעתים קרובות יותר, אין שינויים בצליל ההקשה.
סימן האזנה אופייני לתסמונת גודפסטור הוא צפצופים יבשים ורטובים, שמספרם עולה משמעותית במהלך או אחרי המופטיזיס.
בבדיקת מערכת הלב וכלי הדם, מתגלה יתר לחץ דם עורקי, ייתכן עלייה בגבול הקהות היחסית של הלב משמאל, צלילי לב עמומים, אוושה סיסטולית רכה, ואושש חיכוך פריקרדיאלי מופיע עם התפתחות אי ספיקת כליות חמורה. עם נזק כלייתי מתקדם על רקע יתר לחץ דם עורקי משמעותי, עלול להתפתח אי ספיקת חדר שמאל חריפה עם תמונה של אסתמה לבבית ובצקת ריאות. בדרך כלל, מצב זה מתפתח בשלב הסופי של המחלה.
ככלל, נזק לכליות מתבטא מאוחר יותר, לאחר זמן מסוים לאחר התפתחות תסמינים ריאתיים. סימנים קליניים אופייניים לפתולוגיה כלייתית הם המטוריה (לפעמים מקרוהמטוריה), אי ספיקת כליות מתקדמת במהירות, אוליגוריה, יתר לחץ דם עורקי.
ב-10-15% מהמקרים, תסמונת גודפסטור מתחילה בסימנים קליניים של פתולוגיה כלייתית - מופיעה התמונה הקלינית של גלומרולונפריטיס (אוליגוריה, בצקת, יתר לחץ דם עורקי, חיוורון בולט), ולאחר מכן מצטרפים תסמינים של נזק ריאתי. חולים רבים עשויים לסבול מכאבי שרירים, כאבי מפרקים.
ללא קשר לסוגי המחלה, תסמונת גודפסטור ברוב המקרים חמורה, המחלה מתקדמת בהתמדה, ומתפתחת אי ספיקת ריאות וכליות חמורה. תוחלת החיים של חולים מתחילת המחלה נעה בין מספר חודשים ל-1-3 שנים. לרוב, חולים מתים מאורמיה או דימום ריאתי.
מה מטריד אותך?
אבחון תסמונת גודפסטור
אבחון תסמונת גודפסטור דורש גילוי נוגדנים אנטי-GBM בסרום על ידי אימונופלואורסצנציה עקיפה או, כאשר זמין, על ידי בדיקת ELISA ישירה (Enzyme-linked Immunosorbent Assay) עם NC-1 a3 רקומביננטי אנושי. בדיקות סרולוגיות אחרות, כגון בדיקת נוגדנים אנטי-גרעיניים (ANA), משמשות לגילוי SLE ובדיקת טיטר אנטי-סטרפטוליזין-O כדי לזהות גלומרולונפריטיס פוסט-סטרפטוקוקלית, אשר עשויה להיות הגורם למקרים רבים של תסמונת ריאתית-כלייתית. ANCA חיובי (בדגימות פריפריאליות) ב-25% מהמקרים של תסמונת גודפסטור. ביופסיה כלייתית עשויה להיות אינדיקציה אם קיימת גלומרולונפריטיס (המטוריה, חלבון בשתן, בוצה של תאי דם אדומים בבדיקת שתן ו/או אי ספיקת כליות). גלומרולונפריטיס נמקית סגמנטלית מוקדית ומתקדמת במהירות עם מהלך מתקדם נמצאת בביופסיה בתסמונת גודפסטור ובכל שאר הסיבות לתסמונת ריאתית-כלייתית. צביעת אימונופלואורסצנציה של רקמת הכליה או הריאה מגלה באופן קלאסי שקיעת IgG לאורך נימים גלומרולריים או אלוואולריים. זה נראה גם בכליות סוכרתיות ובגלומרולונפריטיס פיברילי, הפרעה נדירה הגורמת לתסמונת ריאתית-כלייתית, אך גילוי נוגדנים ל-GBM בהפרעות אלו אינו ספציפי.
בדיקות תפקודי ריאות ושטיפה ברונכו-אלוואולרית אינן אבחנו תסמונת גודפסטור, אך ניתן להשתמש בהן כדי לאשר את קיומו של דימום אלוואולרי מפושט בחולים עם גלומרולונפריטיס ותעלות ריאתיות אך ללא המופטיזיס. נוזל שטיפה שנותר דימומי לאחר שטיפות מרובות עשוי לאשר תסמונת דימומית מפושטת, במיוחד אם יש ירידה נלווית בהמטוקריט.
 [ 3 ]
[ 3 ]
אבחון מעבדתי של תסמונת גודפסטור
- בדיקת דם כללית. מאפיינים אופייניים הם אנמיה היפוכרומית עקב חוסר ברזל, היפוכרומיה, אניזוציטוזיס, פויקילוציטוזיס של אריתרוציטים. נצפות גם לויקוציטוזה, תזוזה שמאלה של נוסחת הלויקוציטים ועלייה משמעותית ב-ESR.
- ניתוח שתן כללי. בשתן נמצאים חלבון (מידת החלבון בשתן יכולה להיות משמעותית), גלילים (גרגירים, היאלינים, כדוריות דם אדומות), כדוריות דם אדומות (מקרוהמטוריה עלולה להתרחש). ככל שאי ספיקת כליות כרונית מתקדמת, צפיפות השתן היחסית יורדת, ומתפתחת איזוהיפוסטנוריה במבחן צימניצקי.
- בדיקת דם ביוכימית. עלייה ברמות האוריאה, קריאטינין, הפטוגלובין, סרומוקואיד, a2 וגמא גלובולינים בדם, ירידה בתכולת הברזל.
- מחקרים אימונולוגיים. ניתן לזהות ירידה במספר מדכאי לימפוציטים מסוג T, ניתן לזהות קומפלקסים חיסוניים במחזור הדם. נוגדנים לקרום הבסיס של נימים גלומרולריים ואלוואולריים מזוהים באמצעות אימונופלואורסצנציה עקיפה או שיטות רדיואימונולוגיות.
- ניתוח כיח. כיח מכיל כמות גדולה של אריתרוציטים, המוסידרין וסידרופאגים.
אבחון אינסטרומנטלי של תסמונת גודפסטור
- בדיקת רנטגן של הריאות. סימנים אופייניים בצילום רנטגן הם חדירות ריאתיות באזור השורש המתפשטות לחלקים התחתונים והאמצעיים של הריאות, כמו גם חדירות דו-צדדיות, סימטריות ודמויי ענן, מתקדמות.
- חקר תפקוד הנשימה החיצונית. ספירומטריה מגלה סוג מגביל של אי ספיקת נשימה (ירידה בקיבולת החיונית), ככל שהמחלה מתקדמת, מצטרף סוג חסימתי של אי ספיקת נשימה (ירידה ב-FEV1, מדד טיפנו).
- א.ק.ג. מתגלים סימנים של ניוון שריר הלב חמור ממקור אנמי והיפוקסי (ירידה במשרעת גלי T ובמרווח ST בלידים רבים, לרוב בלידים בחזה השמאלי). עם יתר לחץ דם עורקי חמור, מופיעים סימנים של היפרטרופיה של שריר הלב בחדר שמאל.
- בדיקת גזי דם מגלה היפוקסמיה עורקית.
- בדיקת ביופסיות ריאה וכליות. ביופסיה של רקמת הריאה (ביופסיה פתוחה) והכליות מבוצעת לאימות סופי של האבחנה אם לא ניתן לאבחן במדויק את המחלה בשיטות לא פולשניות. מבוצעת בדיקה היסטולוגית ואימונולוגית של הביופסיות. הסימנים הבאים אופייניים לתסמונת גודפסטור:
- נוכחות של סימנים מורפולוגיים של גלומרולונפריטיס (לרוב חוץ-נימית), דלקת אלוויאוליתית דימומית, המוסידרוזיס ופיברוזיס אינטרסטיציאלי;
- גילוי משקעים ליניאריים של IgG ורכיב המשלים C3 על קרומי הבסיס של נאדיות הריאות וגלומרולי הכליות באמצעות שיטת אימונופלואורסצנציה.
קריטריונים לאבחון תסמונת גודפסטור
בעת אבחון תסמונת גודפסטור, מומלץ להשתמש בקריטריונים הבאים.
- שילוב של פתולוגיה ריאתית ופתולוגיה כלייתית, כלומר המופטיזיס (לעתים קרובות דימום ריאתי), קוצר נשימה ותסמינים של גלומרולונפריטיס.
- מהלך המחלה מתקדם בהתמדה עם התפתחות של אי ספיקת נשימה וכליות.
- התפתחות של אנמיה של חוסר ברזל.
- גילוי במהלך בדיקה רדיולוגית של הריאות של מספר חדירות דו-צדדיות דמויי ענן על רקע עיוות רשתי של תבנית הריאות.
- גילוי בדם של רמות גבוהות של נוגדנים במחזור הדם לקרום הבסיס של גלומרולי ונאדיות הכליה.
- גילוי משקעים ליניאריים של IgG ורכיב המשלים C3 על ממברנות הבסיס של נימים גלומרולריים ואלוואולריים.
- היעדר ביטויים מערכתיים אחרים (למעט ריאתיים וכליות).
אבחנה מבדלת של תסמונת גודפסטור
יש להבדיל בין תסמונת גודפסטור לבין מספר מחלות המתבטאות בהמופטיזיס או דימום ריאתי. יש צורך להוציא מכלל שימוש מחלות אונקולוגיות של הסמפונות והריאות, שחפת, מורסות ריאה, ברונכיאקטזיות, מחלות לב וכלי דם (המובילות לגודש ויתר לחץ דם במחזור הדם הריאתי), דלקת כלי דם מערכתית ודיאתזה דימומית.
תוכנית סקר לתסמונת גודפסטור
- בדיקות דם ושתן כלליות.
- בדיקת דם ביוכימית: קביעת חלבון כולל ושברי חלבון, קריאטינין ואוריאה, טרנסאמינאזות, סרומוקואידים, הפטוגלובין, פיברין, ברזל.
- ניתוח כיח: בדיקה ציטולוגית, קביעת סידרופאגים.
- מחקרים אימונולוגיים: קביעת תכולת לימפוציטים מסוג B ו-T, תת-אוכלוסיות של לימפוציטים מסוג T, אימונוגלובולינים, קומפלקסים חיסוניים במחזור הדם, נוגדנים לממברנות הבסיס של גלומרולי הכליות והאלוואולי.
- בדיקת רנטגן של הריאות.
- א.ק.ג.
- ספירומטריה.
- בדיקת ביופסיות של ריאות וכליות.
אילו בדיקות נדרשות?
טיפול בתסמונת גודפסטור
הטיפול בתסמונת גודפסטור כולל החלפת פלזמה יומית או כל יומיים למשך שבועיים עד שלושה שבועות (החלפת פלזמה של 4 ליטר) להסרת נוגדנים נגד GBM, בשילוב עם גלוקוקורטיקואידים תוך ורידיים (בדרך כלל מתילפרדניזולון 1 גרם במשך לפחות 20 דקות כל יומיים 3 פעמים עם פרדניזולון 1 מ"ג/ק"ג משקל גוף מדי יום) וציקלופוספמיד (2 מ"ג/ק"ג פעם ביום) למשך 6 עד 12 חודשים כדי למנוע היווצרות נוגדנים חדשים. הטיפול עשוי להיות מדולדל כאשר תפקודי הריאות והכליות מפסיקים להשתפר. תמותה ארוכת טווח קשורה למידת הפגיעה הכלייתית בתחילת המחלה; חולים הזקוקים לדיאליזה מוקדמת ואלו עם יותר מ-50% נפרונים סהרניים בביופסיה הם בעלי זמני הישרדות של פחות משנתיים ולעתים קרובות זקוקים לדיאליזה אלא אם כן נשקלת השתלת כליה. המופטיזיס עשוי להיות סימן פרוגנוסטי טוב מכיוון שהוא מוביל לגילוי מוקדם יותר של המחלה; מיעוט החולים החיוביים ל-ANCA מגיבים טוב יותר לטיפול בתסמונת גודפסטור. הישנות מתרחשת באחוז קטן מהמקרים וקשורה לעישון מתמשך ולזיהום בדרכי הנשימה. בחולים עם מחלת כליות בשלב סופי שעברו השתלת כליה, המחלה עלולה לחזור בשתל.
מהי הפרוגנוזה לתסמונת גודפסטור?
תסמונת גודפסטור לרוב מתקדמת במהירות ויכולה להיות קטלנית אלא אם כן מאובחנת ומטופלת במהירות; הפרוגנוזה טובה כאשר הטיפול מתחיל לפני התפתחות אי ספיקת נשימה או כליות.
הישרדות מיידית בזמן דימום ריאתי ואי ספיקת נשימה קשורה להבטחת פתיחות דרכי הנשימה; אינטובציה אנדוטרכאלית ואוורור מכני מומלצים לחולים עם רמות גזים בדם עורקיות גבוליות ואי ספיקת נשימה קרובה.

