המומחה הרפואי של המאמר
פרסומים חדשים
גורמים, תסמינים ואבחון של אנובולציה
סקירה אחרונה: 12.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
ברגע שגופה של ילדה מוכן לאימהות, היא מתחילה את המחזור החודשי שלה. בערך באמצע המחזור החודשי, ביצית, מוכנה להפריה, מתבגרת ועוזבת את השחלה מדי חודש. תהליך זה נקרא ביוץ ונמשך רק רבע שעה. ב-24 השעות הקרובות לאחר שחרור הביצית היא יכולה להיות מופרית וחיים חדשים יכולים להתחיל. תפקוד לקוי של השחלה, שמצטמצם להפרה של הבשלת הזקיק והביצית שבו או שחרורה בזמן הנכון, נקראת אנובולציה. באופן אידיאלי, אישה בגיל הפוריות צריכה להיות מוכנה להרות, לשאת וללדת ילד מרגע גיל ההתבגרות ועד גיל המעבר. עם זאת, במציאות, הדברים שונים במקצת.
גורם ל חוסר ביוץ
אצל נשים בריאות כמעט, מחזורי א-ביוץ, כאשר ביצית לא משתחררת, עשויים להופיע מספר פעמים בשנה. הם נגרמים מהפרעות הורמונליות, מכיוון שתהליך הביוץ נשלט על ידי הורמונים. הגורמים לאי-ביוץ ברקע הורמונלי תקין (בתחילה) טמונים בתנודות זמניות, לעיתים משמעותיות למדי, הנגרמות על ידי הפרעות בתפקוד מערכת ההיפותלמוס-יותרת המוח-שחלות הקשורות לעומס עצבי ופיזי; הפרעות אכילה (אנורקסיה, בולימיה, הקפדה על דיאטות קפדניות); נטילת תרופות; השלכות של פתולוגיות כרוניות חריפות והישנות; שינוי חד באקלים; ארגון מחדש של מערכת הרבייה ומעברה לשלב חדש. תקופות כאלה כוללות: גיל ההתבגרות (התפתחות פוריות); לאחר לידה (תקופת הנקה); טרום גיל המעבר (דעיכת פוריות). חוסר ביוץ הנגרם מסיבות זמניות הוא פיזיולוגי ואינו דורש טיפול.
אי-ביוץ הנגרם על ידי גלולות למניעת הריון דורש דיון נפרד. פעולתן מבוססת על שיבוש תהליכים טבעיים המחברים את ההיפותלמוס, בלוטת יותרת המוח והשחלות. אצל רוב הנשים, הפוריות משוחזרת ללא בעיות כאשר הן מפסיקות ליטול גלולות למניעת הריון, אך לא אצל כולן. זה מאוד אינדיבידואלי.
אנובולציה פתולוגית (כרונית) היא היעדר ביוץ באופן קבוע. הסיבה העיקרית לכך היא חוסר איזון הורמונלי הנגרם מתפקוד לקוי של השחלות. תפקוד לקוי של הביוץ נצפה לרוב אצל נשים עם תסמונת שחלות פוליציסטיות. ניוון שחלות מוקדם, עודף או מחסור באסטרוגנים, הורמון מגרה זקיק ולוטאוטרופין, והפרה של היחס ביניהם יכולים להשפיע על מנגנון התפתחות הביוץ. מחלת שחלות סקלרוציסטיות, הנחשבת לסיבוך של מחלת פוליציסטות או ניוון, מורכבת מהיווצרות של ציסטות קטנות מרובות לא בשלות בעלות קרום צפוף.
אבל אי-ביוץ עקב חוסר פרוגסטרון מעלה שאלות. אחרי הכל, ניתן לדון בחוסר פרוגסטרון רק בשלב השני של המחזור, כאשר הביוץ כבר התרחש. אם לא היה ביוץ, אז רמות פרוגסטרון נמוכות הן די נורמליות. ייצור פרוגסטרון לא מספק נחשב בדרך כלל בהקשר של הפרעות במחזור החודשי וההבשלה של תאי מין עקב תפקוד לקוי של השחלות. חוסר פרוגסטרון מבודד כמעט ולא נתקל, ולכן טיפול בפרוגסטרון סופג ביקורת ואינו מוכר על ידי כל הרופאים, לפחות לא על ידי ההמונים.
גורמי סיכון
גורמי סיכון לתפקוד לקוי של הביוץ הם פתולוגיות מולדות של איברי הרבייה והתפתחותן; היפרפלזיה של בלוטת יותרת הכליה; עודף פרולקטין או אנדרוגנים; היסטוריה של תהליכים דלקתיים חריפים וכרוניים של איברי האגן (במיוחד דלקת רירית הרחםואנדומטריוזיס ); זיהומים המועברים במגע מיני; תפקוד לקוי של בלוטת התריס; השמנת יתר כרונית או ניוון; הרגלים רעים; השפעת תהליכים אוטואימוניים אפשרית גם כן.
פתוגנזה
קשרים פתוגניים בשיבוש תהליך הביוץ הם הגורמים שהוזכרו לעיל אשר משבשים את האיזון ההורמונלי, וכתוצאה מכך שיבוש השלב הראשון של מחזור הביוץ בכל שלב - הבשלה או שחרור הביצית מהזקיק הדומיננטי.
תסמונת שחלות פוליציסטיות משחקת תפקיד מרכזי בפתוגנזה של אנובולציה. במקרה זה, מנגנוני הביוץ ההיפותלמוס-יותרת המוח והשחלות מופרעים. בפתוגנזה של סקלרוציסטוזיס, כסיבוך שלה, נחשבת גם ייצור יתר של פוליוטרופין, התורם לתפקוד לקוי של השחלות ולהיווצרות ציסטות המכוסות בקרום צפוף במקום זקיקים, מה שהופך את הביוץ לבלתי אפשרי. כמו כן נלקח בחשבון מחסור בלוטאוטרופין.
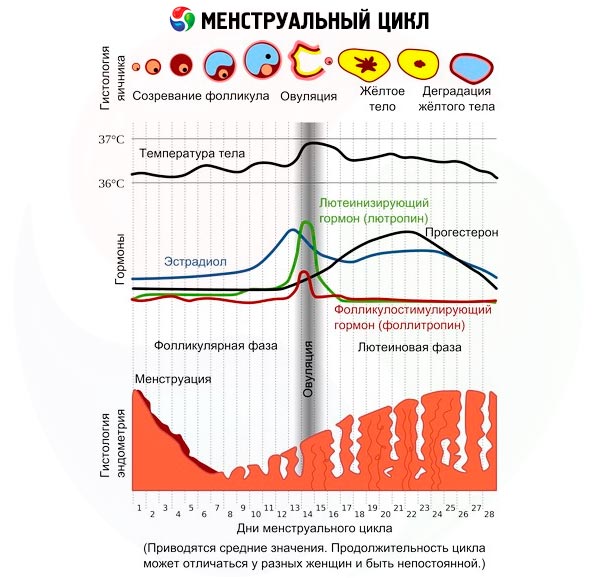
השערה נוספת מציבה את הגורמים העיקריים בהיפראקטיביות של קליפת האדרנל, הפרעות בהפרשת סטרואידים וחוסר באסטרוגן, אשר משבשים את תהליך התבגרות הזקיקים, מה שמוביל להתפתחות תסמונת אנדרוגניטלית, אנובולציה ואמנוריאה.
תקופת התפתחות הפוריות מאופיינת באנובולציה, הנגרמת מרמות לא מספקות של לוטאוטרופין, ייצורו עולה ומגיע לשיאו עד גיל 15-16. תהליך הפוך - ירידה בסינתזה של הורמונים הדרושים לביוץ מתרחשת כאשר היכולת ללדת ילדים דועכת (תקופת השיא).
בהפרעות היפותלמוס-יותרת המוח עם עודף פרולקטין, אנובולציה היא תוצאה של ההשפעה המעכבת של כמותו, שהיא גדולה פי כמה מהנורמה, ישירות על השחלות, על תפקוד בלוטת יותרת המוח של ייצור לוטאוטרופין (היא אינה מגיעה לשיא הדרוש לביוץ), ועל תפקוד ההיפותלמוס של סינתזה של הורמון משחרר גונדוטרופין.
גידולים של לוקליזציה היפותלמוס ותהליכים עצביים אחרים בהיפותלמוס, רעב וירידה חדה במשקל הגוף יכולים לעורר ירידה ואף הפסקה מוחלטת של ייצור הורמונים משחררי גונדוטרופין גם עם רמות פרולקטין תקינות.
תוצאה של התערבות כירורגית עבור אדנומה של בלוטת יותרת המוח, כמו גם טיפול בקרינה, עשויה להיות היעדר ביוץ עקב ירידה חדה ברמת ההורמונים הגונדוטרופיים. זה מתאפשר גם על ידי הפרשת יתר של אנדרוגנים.
אי-ביוץ עשוי להיות מלווה בהיעדר וסת או דימום רחמי, אולם, לעתים קרובות הרבה יותר אצל נשים מחזור חודשי חד-פאזי (אנובולטורי), המסתיים בדימום דמוי וסת. הכישלון משפיע על שלב הביוץ, ושלב ההפרשה והתפתחות הגופיף הצהוב אינם מתרחשים כלל. כמעט כל המחזור החד-פאזי הוא ריבוי של תאי רירית הרחם, ולאחר מכן נמק ודחייה שלהם. במהלך המחזור, מתרחשים בשחלות שלבים שונים לחלוטין של התפתחות ורגרסיה של הזקיק באופיים ובמשך הזמן.
אנובולציה מאופיינת יותר בהיפר-אסטרוגניזם לאורך המחזור, ללא שינוי בחשיפה לפרוגסטרון בשלב השני של המחזור הרגיל. אם כי לעיתים רמת האסטרוגן יורדת, דבר המשפיע על אופי השינויים באנדומטריום - מהיפו- להיפרפלסטי, מלווה בגדילת פוליפים בלוטיים.
דימום בסוף מחזור אנובולטורי מוסבר על ידי נסיגה של זקיקים לא בשלים, אשר בדרך כלל מלווה בירידה ברמות האסטרוגן. השכבה התפקודית של אנדומטריום עוברת שינויים הרסניים - חדירות כלי הדם עולה, מופיעים תפליטים, המטומות ונמק רקמות. השכבה השטחית של אנדומטריום נדחית, מה שגורם לדימום. אם זה לא קורה, מתרחש דימום דיאפדי עקב נדידת תאי דם אדומים דרך קרומי כלי הדם.
כל מקרה שלישי של אי פוריות נשית, על פי הסטטיסטיקה, נגרם עקב היעדר ביוץ. גינקולוגים, בתורם, מכנים את תסמונת השחלות הפוליציסטיות כסיבה העיקרית לתפקוד לקוי זה, המאובחן אצל לא יותר מכל נציגה עשירית מהמין ההוגן בגיל הפוריות. יחד עם זאת, סימנים חיצוניים של מחלת פוליציסטות מתגלים במהלך בדיקת אולטרסאונד של השחלות של נשים בגיל הפוריות בתדירות כפולה. אך התמונה הקלינית המתאימה לתסמונת השחלות הפוליציסטיות אינה נמצאת אצל כולם.
מחלת שחלות סקלרוציסטיות מאובחנת בשלושה עד חמישה אחוזים מהפתולוגיות הגינקולוגיות, ושליש מהמקרים מלווים בעקרות מתמשכת.
תסמינים חוסר ביוץ
נשים בדרך כלל מגלות על היעדר ביוץ כאשר רצונן להפוך לאם אינו מתממש. לאחר מספר ניסיונות עקרים להיכנס להריון, רוב הנשים פונות לרופא כדי לברר מה לא בסדר איתן. לכן, התסמין העיקרי של חוסר ביוץ הוא חוסר היכולת להיכנס להריון. לעיתים, נצפית אמנוריאה במהלך חוסר הביוץ (לאחר רגשות עזים, פעילות גופנית מתישה סדירה, דיאטות קפדניות וצום). עם זאת, רוב הנשים ממשיכות לחוות מחזורים במהלך חוסר הביוץ, או ליתר דימום, שהאישה לוקחת לווסת, מכיוון שההבדל אינו מורגש לא בתדירותם, לא בכמות (איבוד דם) ולא באיכות (רווחת האישה בתקופה זו). חוסר ביוץ עם מחזורים סדירים אינו נדיר כלל, אלא אפילו נורמה.
דימום ברחם אינו תמיד סדיר, אולם נשים מפרשות זאת כשינוי באורך המחזור ובדרך כלל אינן ממהרות לפנות לרופא.
היפראסטרוגניזם מאופיין בדימום כבד וממושך. התוצאה שלהם יכולה להיות התפתחות של אנמיה, מלווה בתסמינים שלה - חולשה, עייפות מהירה, סחרחורת, קוצר נשימה, עור חיוור, שיער וציפורניים יבשים ושבירים.
מחסור באסטרוגן (היפואסטרוגניזם) מאופיין בהפרשות חודשיות דלות ומשכן הקצר. אמנוריאה עשויה להופיע, דבר שעשוי להצביע על סקלרוציסטוזיס. במקרה זה, אולטרסאונד מראה שחלות מוגדלות או מקומטות, המכוסות בהכרח בתצורות גבשושיות עם קווי מתאר ציסטיים. צמיחת שיער בתבנית גברית, תת-התפתחות של הרחם ובלוטות החלב, עודף משקל. נוכחות כל התסמינים אינה הכרחית. תסמינים של חולשה כללית עשויים להופיע - הפרעות שינה, ליבידו, כאבי ראש, חולשה, עייפות, עייפות.
הסימנים הראשונים של חוסר ביוץ אינם ברורים במיוחד, הבולט שבהם הוא היעדר וסת, שאינה נצפית לעתים קרובות. עם זאת, תסמינים כגון אי סדירות, שינוי בכמות ההפרשות (אוליגומנוריאה); היעדר הסימנים הרגילים של וסת מתקרבת (תסמונת קדם-וסתית) או ירידה ניכרת בהם; היעדר עלייה בטמפרטורת הגוף הבסיסית בשלב השני לכאורה של המחזור צריכים להתריע בפניך.
תסמינים מדאיגים עשויים לכלול שיעור יתר (צמיחה מוגזמת של שיער תלוי אנדרוגן), שינויים משמעותיים במשקל הגוף על פני תקופה קצרה, הפרשה קלה מהפטמות (היפרפרולקטינמיה) ותנודות פתאומיות במצב הרוח.
לפעמים את צריכה להיות מאוד קשובה לעצמך ולגוף שלך על מנת להבחין בבעיות במחזור הביוץ החודשי שלך ולפנות לעזרה רפואית בזמן, ולא בשלב מתקדם.
בהתאם לסיבה, נבדלים בין סוגי האנובולציה הבאים: אנובולציה פיזיולוגית ואנובולציה פתולוגית. הראשון כולל תקופות של ארגון מחדש של הפוריות - גיל ההתבגרות, לאחר לידה ותקופת דעיכתה.
מחזורי אנובולטורציה יכולים להתרחש אצל כל אישה בתקופות של לחץ גבוה מאוד, עקב סיבות עיכוליות, מחלות חריפות והחמרות של מחלות כרוניות. לעתים קרובות הם פשוט לא מורגשים, ולפעמים, אם הסיבות שגרמו להם הן משמעותיות וארוכות טווח, הווסת של האישה עלולה להיפסק או שתדירותה ועוצמתה עשויות להשתנות. כאשר גורם הלחץ לגוף מוסר, מצבה של האישה בדרך כלל מתנרמל.
באנובולציה פתולוגית, היעדר השלב השני של המחזור החודשי מתרחש באופן קבוע. אנובולציה כרונית מלווה בהכרח בעקרות מתמשכת ולעתים קרובות מתגלה דווקא במהלך ניסיונות לממש את תפקוד האם. תסמינים בולטים אינם אופייניים לצורה הכרונית של היעדר ביוץ, דימום חודשי הוא בדרך כלל קבוע. ניתן לחשוד בפתולוגיה זו בעיקר על ידי מדידת הטמפרטורה הבסיסית. אנובולציה פתולוגית כפופה לטיפול חובה אם אישה מתכננת להביא ילדים לעולם.
סיבוכים ותוצאות
היעדר ביוץ באופן קבוע יכול להוביל להחמרת חוסר איזון הורמונלי, שיבוש תפקוד השחלות, גם אם חוסר הביוץ נגרם מסיבות אחרות, מכיוון שכל ציר ההיפותלמוס-יותרת המוח-שחלות מעורב בתהליך.
אנובולציה כרונית עם היפראסטרוגניזם גורמת לדימום רחמי רב, מה שמוביל להפרעות בהמטופויאזה ולאנמיה. סירוב לטיפול מוביל בדרך כלל לאי פוריות מתמשכת.
אבחון חוסר ביוץ
ישנן שתי דרכים לקבוע בבית האם הביוץ תקין: על ידי מדידת הטמפרטורה הבסיסית שלך לאורך מספר מחזורי וסת ורישום שלה, או באמצעות בדיקת ביוץ אקספרס שנרכשת בבית מרקחת.
גרף הטמפרטורה של מחזור anovulatory הוא בצורת עקומה מונוטונית, לעתים רחוקות יותר קו מקוטע, כל אינדיקטורי הגרף אינם עולים על 37 ℃.
הבדיקה המהירה רושמת את שיא תכולת הלוטאוטרופין בשתן לפני הביוץ; אם ביוץ אינו מתרחש, אז אין קפיצה במדד זה.
אם יש חשד להפרעה בתפקוד הביוץ, יש צורך להתייעץ עם מומחה ולעבור בדיקה אבחנתית יסודית. לכל החולים עם אי-ביוץ מומלץ ייעוץ רפואי וגנטי; לעיתים יש צורך בייעוץ אנדוקרינולוג.
בנוסף לראיון הרפואי הרגיל ולבדיקות הקליניות הקלאסיות, כדי לקבוע את בריאותה הכללית של האישה, נקבעות בדיקות ספציפיות כדי לספק מושג על מצבה ההורמונלי.
ההערכה המדויקת ביותר לגבי דרגת ואופי הפרעת הביוץ ניתנת על ידי רמות הפרולקטין והורמונים גונדוטרופיים ( מגרים זקיק ולוטאין ) בסרום.
רמות גבוהות של פרולקטין בסרום דורשות התייעצות עם אנדוקרינולוג ובדיקת דם לריכוזי TSH, T4, T3 (הורמוני בלוטת התריס) בפלזמה.
במקרה של הפרעה בעבודה המתואמת של ההיפותלמוס ובלוטת יותרת המוח ותכולת פרולקטין תקינה, רמת ההורמון מגרה זקיק, לוטאוטרופין ואסטרדיול בסרום עשויה להיות תקינה (אנובולציה נורמוגונדוטרופית) או נמוכה (אנובולציה היפוגונדוטרופית).
במקרה של אנובולציה בשחלות, תכולת הפוליטרופין עולה באופן משמעותי (פי ארבעה עד חמישה או יותר) על הערך הנורמלי. ההנחה של מקור כזה של אנובולציה כופה על מינוי אבחון זעיר פולשני - ביופסיה שחלתית באמצעות לפרוסקופ, כמו גם בדיקות אימונולוגיות לגילוי נוגדנים עצמיים לרקמת השחלה.
עלייה בריכוז הלוטאוטרופין בסרום, ובפרט היחס בין רמתו לתוכן ההורמון מגרה זקיק, הנתמך על ידי תסמינים מתאימים, מצביעה על נוכחות של תסמונת שחלות פוליציסטיות.
תפקוד לקוי של הביוץ מסומן על ידי רמות נמוכות של פרוגסטרון בסרום בשלב השני של המחזור (כאשר שלב שני זה נקבע בהתאם למחזור הספציפי, ולא על פי התוכנית הסטנדרטית ביום ה-21), כמו גם היעדר שינויים הפרשיים המתקבלים כתוצאה מגירוד אבחוני (גירוד רירית הרחם).
רמות האסטרדיול בסרום עשויות להיות מופחתות משמעותית (אוליגומנוריאה) או נורמליות במחזורי anovulatory סדירים.
בדיקת פרוגסטרון משמשת כחלופה לניתוח הקודם: תגובת הגוף להזרקה תוך שרירית של פרוגסטרון במשך שבעה עד עשרה ימים יכולה לאשר רוויה מספקת באסטרוגנים (דימום דמוי וסת ברחם מתרחש תוך יומיים עד חמישה ימים לאחר הקורס) וחוסר - התוצאה שלילית.
נבדק מצב האנדרוגנים של המטופל, ובמקרה של רמות גבוהות של הורמוני מין גבריים, נקבעת בדיקת דקסמתזון כדי להבהיר את מקור ההיפר-אנדרוגניזם.
ניתן לבצע גם בדיקת PCR כדי לבדוק אם יש זיהומים המועברים במגע מיני.
מבין בדיקות החומרה, הדבר הראשון שרושמים למטופל הוא סריקת אולטרסאונד לאיבוץ. במהלך סריקת אולטרסאונד, ניתן לראות על צג המחשב את היעדר זקיק דומיננטי. בתסמונת שחלות פוליציסטיות, מבשילים יותר זקיקים בבת אחת מהנדרש, אי אפשר לבודד את הדומיננטי, והם אינם מבשילים במלואם, אלא הופכים לציסטות ש"גדלות" על השחלה. מומחה האולטרסאונד רואה תמונה דומה עם שחלות רב-זקיקיות. ההתמיינות מתבצעת על סמך בדיקות רקע הורמונליות.
ייתכן שיידרשו אמצעי אבחון אינסטרומנטליים נוספים - אולטרסאונד וצילום רנטגן של בלוטות החלב, טומוגרפיה של המוח, בדיקת בלוטת התריס.
אבחון דיפרנציאלי
בהתבסס על תוצאות הבדיקה, מתבצעת אבחנה דיפרנציאלית. הסיבה המדויקת לאנובולציה נקבעת על ידי שיטת ניתוח הנתונים והדרה, גידולים נשללים, בפרט, של בלוטת יותרת המוח.
למי לפנות?
יַחַס חוסר ביוץ
תפקוד לקוי של הביוץ המתרחש כתוצאה מפעילות גופנית גבוהה אינו דורש טיפול הורמונלי. עם ירידה בעצימות האימון ובמינון העומסים, אי-הביוץ חולף מעצמו.
מְנִיעָה
במניעת התפתחות של אנובולציה, תפקיד עצום ממלא חינוך נערות מתבגרות לגבי גישתן הפרגמטית לבריאותן: הבנת הצורך לשמור על פעילות גופנית רציונלית, משטר עבודה ומנוחה אופטימלי, וביקורים בזמן אצל רופא כאשר מופיעים תסמינים של בעיות בתחום המיני. היכרות עם שיטות למניעת זיהומים המועברים במגע מיני, מזעור מתח והצורך בתזונה נאותה.
תזונתה של אישה בגיל הפוריות צריכה לכלול שני שלישים ממוצרים מן הצומח - ירקות, פירות, קטניות, דגנים. שליש צריך להיות מוצרי חלבון - בשר, דגים, מוצרי חלב. מחסור באסטרוגן קשור למחסור באבץ ונחושת בגוף, לכן התזונה חייבת לכלול ביצים, כבד, פירות ים, לחם מסובין ולחם מדגנים מלאים, ירקות עליים ירוקים (גולמיים).
 [ 21 ]
[ 21 ]

