המומחה הרפואי של המאמר
פרסומים חדשים
כריתת קיבה
סקירה אחרונה: 29.06.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
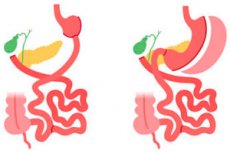
כריתת קיבה היא הליך כירורגי שבו מוסרים חלק או את כל רקמת הקיבה. ניתן לבצע כריתת קיבה מסיבות שונות ובכמויות שונות בהתאם לצורך הרפואי. הנה כמה סוגים של כריתת קיבה:
- כריתה חלקית של הקיבה: בהליך זה, מוסר רק החלק העליון של הקיבה. ייתכן שיהיה צורך בכך אם יש גידול או כיב באזור זה. כריתה חלקית של הקיבה משמרת את רוב הקיבה ומאפשרת למערכת העיכול לתפקד כרגיל.
- כריתת קיבה עם הסרה חלקית של הקיבה: הליך זה כרוך בהסרת חלק מהקיבה וחיבור החלק הנותר לוושט או למעי הדק. ניתן לבצע אותו עבור סרטן הקיבה או מחלות אחרות הפוגעות באיבר זה.
- כריתת קיבה עם הסרה מלאה של הקיבה (כריתת קיבה מלאה): במקרה זה, הקיבה כולה מוסרת והוושט מחובר למעי הדק. הליך זה עשוי להיות נחוץ במקרים של סרטן הקיבה או חריגות חמורות אחרות בקיבה.
לכריתת קיבה יכולות להיות השפעות שונות על מטופלים, כולל שינויים בעיכול וביכולת האכילה. אנשים שעברו כריתת קיבה עשויים להזדקק לתזונה מיוחדת ולפיקוח רפואי לאחר הניתוח. הליך זה מבוצע בדרך כלל עבור בעיות קיבה חמורות ועשוי לשפר את בריאות המטופל במקרים מסוימים. [ 1 ]
אינדיקציות להליך
ניתוח זה עשוי להתבצע עבור מגוון אינדיקציות, כולל:
- סרטן הקיבה: כריתת קיבה משמשת לעיתים קרובות כטיפול בסרטן הקיבה. בהתאם לשלב הסרטן, ניתן להסיר רק את הגידול או אפילו את כל הקיבה.
- פוליפים ומצבים טרום סרטניים: ייתכן שתומץ כריתת קיבה אם מתגלים מצבים טרום סרטניים או פוליפים גדולים בקיבה שלא ניתן להסירם בשיטות אחרות.
- השמנת יתר: ניתן לבצע כריתת קיבה כטיפול בהשמנת יתר אצל חולים עם מדד מסת גוף (BMI) גבוה. הליך זה מקטין את גודל הקיבה, מה שעלול להוביל להגבלת צריכת מזון וירידה במשקל.
- השמנת יתר עם מחלות נלוות: כריתת קיבה עשויה להיות מומלצת גם לחולים שמנים עם מחלות נלוות כגון סוכרת מסוג 2 או יתר לחץ דם עורקי, אשר עשויות להשתפר לאחר ירידה במשקל.
- סיבוכים של כיב קיבה: במקרים מסוימים בהם כיב קיבה גורם לסיבוכים כגון דימום או ניקוב, ייתכן שיידרש כריתת קיבה.
- גסטרופרזיס: לעיתים ניתן להשתמש בכריתת קיבה לטיפול בגסטרופרזיס, מצב בו התפקוד המוטורי של הקיבה מופחת, מה שעלול לגרום לתסמינים חמורים.
כריתת קיבה היא הליך כירורגי רציני וההחלטה לבצעה צריכה להתקבל באופן פרטני על ידי רופא על סמך אינדיקציות רפואיות ודיון עם המטופל.
הכנה
להכנה לכריתת קיבה תפקיד מפתח בהצלחת הניתוח ובבטיחותו ובהחלמה לאחר מכן. להלן שלבי ההכנה הבסיסיים:
התייעצות עם רופא:
- הצעד הראשון הוא פגישת ייעוץ עם הרופא שיבצע את הניתוח. בפגישה זו תוכלו לדון בהיסטוריה הרפואית שלכם, במצב הבריאותי הנוכחי, בתסמינים וברצונות שלכם לניתוח.
בחינה ומבחנים:
- ייתכן שתקבלו מגוון בדיקות מעבדה של דם ושתן, כולל ספירת דם כללית, ביוכימיה, קרישה ועוד.
- צילום רנטגן של החזה ו- ECG להערכת הריאות והלב.
- ייתכן שיהיה צורך בגסטרופיברוסקופיה או באנדוסקופיה של הקיבה כדי לבדוק את הקיבה ביתר פירוט.
הכנת קיבה:
- ייתכן שתומלץ לך לאכול תזונה נוזלית או נוזלית למחצה במשך מספר ימים לפני הניתוח. זה יעזור להפחית את נפח תוכן הקיבה ולהפוך את הניתוח לבטוח יותר.
גמילה מתרופות מסוימות:
- הרופא שלך עשוי לבקש ממך להפסיק באופן זמני נטילת תרופות מסוימות שעלולות להשפיע על קרישת הדם שלך או להשפיע על היבטים אחרים של הניתוח.
הכנה להרדמה:
- אם תתבצע הרדמה כללית, ייתכן שתצטרכו לצום לזמן קצר (ללא אוכל או מים) לפני הניתוח. הדבר יידון עם הרופא המרדים.
תמיכה פסיכולוגית:
- ניתוח כריתת קיבה יכול להשפיע על רווחתו הנפשית של המטופל. חשוב לדון בציפיות ובחששות שלך עם פסיכולוג או פסיכיאטר, במידת הצורך.
תכנון לתקופה שלאחר הניתוח:
- התכוננו לתזונה המיוחדת ולטיפול שתצטרכו לאחר ניתוח כריתת קיבה. שוחחו על כך עם הרופאים והדיאטנים שלכם.
תמיכה במשפחה ובאנשים אהובים:
- לתמיכתם של בני משפחה וחברים תפקיד חשוב בהכנה ובתהליך השיקום שלאחר הניתוח.
חתימה על הסכמה:
- תינתן לך הסכמה מדעת לניתוח, מה שמרמז על הבנתך המלאה של הסיכונים וההשלכות של הניתוח.
בעקבות ייעוץ רפואי:
- חשוב לפעול לפי כל הוראות הרופא והמרדים, במיוחד בימים שלפני הניתוח.
ההכנה לניתוח כריתת קיבה דורשת זהירות ומשמעת. חשוב לדון בכל היבטי הניתוח ותוכנית ההחלמה עם הצוות הרפואי שלך כדי להיות מוכנים להליך ולמזער את הסיכונים.
טֶכנִיקָה של כריתות קיבה
להלן מידע כללי על הטכניקה לביצוע כריתת קיבה:
- הכנה לניתוח:
- המטופל עובר הערכה בריאותית טרום ניתוחית הכוללת בדיקות דם, אלקטרוקרדיוגרמה ובדיקות נחוצות נוספות.
- לפני הניתוח, ייתכן שיהיה צורך בהכנות כגון הגבלת מזון ונוזלים כדי להפחית את הסיכון לסיבוכים.
- הרדמה: המטופל מקבל הרדמה כללית כדי להבטיח חוסר רגישות במהלך הניתוח.
- גישה לקיבה: המנתח מבצע חתכים קטנים בקיבה או חתך אחד גדול, בהתאם לסוג כריתת הקיבה (לפרוסקופית או פתוחה). כריתת קיבה לפרוסקופית מבוצעת באמצעות מכשירים זעירים ומצלמת וידאו המוחדרת דרך חתכים קטנים.
- בידוד קיבה: המנתח מבודד את הקיבה משאר הבטן כדי שניתן יהיה לבצע את ההסרה.
- כריתת קיבה: הקיבה עצמה מוסרת. שיטת ההסרה תלויה בסוג כריתת הקיבה:
- בניתוח כריתת קיבה מלאה (כריתת קיבה עם כריתה מלאה של הקיבה), הקיבה מוסרת לחלוטין.
- בכריתת קיבה אנכית (כריתת קיבה הכוללת חלק מהקיבה), מוסר רק חלק מהקיבה.
- בדיקה חוזרת: לאחר הסרת הקיבה, המנתח בודק את האיברים והרקמות שמסביב כדי לוודא שאין סיבוכים או דליפות.
- שחזור מערכת העיכול: לאחר הסרת הקיבה, נוצרת דרך חדשה לעיכול. זה עשוי לכלול חיבור ישיר של הוושט למעי (אשפה-ג'אדנואנסטומוזיס) כך שהמזון יוכל לעבור מהוושט למעי.
- סגירת פצע: המנתח סוגר חתכים בבטן או תפרים בעור לאחר כריתת קיבה לפרוסקופית.
- טיפול לאחר ניתוח: לאחר הניתוח, המטופל מקבל טיפול וניטור לאחר הניתוח כדי לנטר את מצבו ולמנוע סיבוכים.
סוגי כריתת קיבה
ישנם מספר סוגים שונים של כריתת קיבה בהתאם לכמות כריתת הקיבה ולאתר ההוצאה. הנה כמה מהם:
כריתת קיבה מלאה
כריתת קיבה מלאה היא הליך כירורגי שבו מוסרת הקיבה כולה. ניתוח זה יכול להתבצע עבור מגוון מצבים רפואיים, כולל סרטן הקיבה, מצבים טרום סרטניים מסוימים ומצבים רפואיים אחרים. להלן ההיבטים העיקריים של כריתת קיבה מלאה:
- אינדיקציות: האינדיקציה העיקרית לכריתת קיבה מלאה היא סרטן הקיבה, במיוחד במקרים בהם לא ניתן להסיר את הגידול מבלי להסיר את כל הקיבה. ניתן לבצע אותה גם במקרים של כיב קיבה חמור או מצבים טרום סרטניים.
- הליך: במהלך כריתת קיבה מלאה, המנתח מסיר את כל הקיבה. לאחר הסרת הקיבה, החלק העליון של הוושט (הוושט) מתחבר ישירות למעי כדי לאפשר עיכול ומעבר מזון.
- תקופה לאחר הניתוח: חולים שעברו כריתה מלאה של הקיבה זקוקים לטיפול ושיקום מיוחד לאחר הניתוח. עליהם להקפיד על תזונה ואורח חיים מיוחדים כדי להסתגל להיעדר הקיבה ולשינויים במערכת העיכול.
- השלכות: כריתת קיבה מלאה יכולה להיות בעלת השלכות משמעותיות על המטופל, כולל שינויים בהרגלי אכילה, ספיגת חומרים מזינים והסתגלות לאורח חיים חדש. מטופלים עשויים גם לעבור הערכות רפואיות ומעקב תקופתיים לאחר הניתוח.
- סיבוכים אפשריים: כמו בכל הליך כירורגי, כריתת קיבה מלאה אינה חפה מסיכונים וסיבוכים. אלה יכולים לכלול זיהומים, דימום, בעיות עיכול וסיבוכים אחרים. עם זאת, רופאים מנסים למזער את הסיכונים ולהבטיח את רווחתו של המטופל ככל האפשר.
כריתת קיבה מלאה היא ניתוח מורכב המבוצע רק במקרים עם אינדיקציות רפואיות חמורות. ההחלטה לבצע הליך זה צריכה להתקבל על ידי רופא על סמך בדיקה והערכה מפורטות של מצבו של המטופל. [ 2 ]
כריתת קיבה עם לימפודיסקה.
כריתת קיבה עם דיסקציה לימפטית היא הליך כירורגי שבו מוסרת הקיבה (כריתה מלאה של הקיבה או כריתה חלקית של הקיבה) ומבוצע דיסקציה לימפטית, שהיא הסרת בלוטות הלימפה באזורים הסובבים אותה. הליך זה מבוצע לעיתים קרובות במקרים של סרטן הקיבה כדי להסיר את הגידול ולמנוע התפשטות תאי הסרטן לרקמות ולבלוטות הלימפה הסובבות.
להלן הנקודות המרכזיות הקשורות לכריתת קיבה עם לימפודיסקציה:
- אינדיקציות: האינדיקציה העיקרית לכריתת קיבה עם דיסקציה לימפטית היא סרטן הקיבה. הליך זה עשוי להתבצע גם במקרים של סרטן הוושט שבו ייתכן שיהיה צורך להסיר את החלק העליון של הקיבה.
- סוגי כריתת קיבה: ישנם מספר סוגים של כריתת קיבה, כולל כריתה מלאה של הקיבה (הסרה של כל הקיבה) וכריתה חלקית של הקיבה (הסרה של חלק מהקיבה בלבד). הסוג הנבחר תלוי בהתפשטות הגידול ובמאפיינים האישיים של המטופל.
- דיסקציה לימפטית: דיסקציה לימפטית כרוכה בהסרת בלוטות לימפה באזורים הקרובים לקיבה ולוושט. זה נעשה כדי לזהות ולהסיר תאים סרטניים שעשויים להתפשט במערכת הלימפה.
- החלמה לאחר ניתוח: לאחר כריתת קיבה עם לימפודיסקציה, מטופלים עשויים להזדקק לתזונה מיוחדת ושיקום. הכנסת תזונה הדרגתית ושינויים באורח החיים יסייעו למטופלים להסתגל לסביבת העיכול החדשה.
- ניטור רפואי: חולים שעברו כריתת קיבה זקוקים למעקב רפואי מתמשך כדי לנטר את מצבם ולהגיב לכל סיבוך.
כריתת קיבה עם לימפודיסקציה היא הליך כירורגי מורכב ורציני הדורש מנתח מנוסה וצוות רפואי מצויד היטב. זה יכול להיות טיפול יעיל לסרטן קיבה, במיוחד בשלבים המוקדמים, אך יש לו סיכונים משלו והוא דורש תשומת לב קפדנית לשיקום לאחר הניתוח ולטיפול בחולה. [ 3 ], [ 4 ]
כריתת קיבה ביניים
כריתת קיבה תת-מלאה היא הליך כירורגי שבו מוסרים חלק מהקיבה, אך לא את כל הקיבה. בהליך זה, המנתח מסיר את החלק העליון של הקיבה (בדרך כלל את העקמומיות הגדולה וחלק מגוף הקיבה) תוך השארת החלק התחתון של הקיבה, המתחבר לתריסריון, שלם. כריתת קיבה תת-מלאה עשויה להתבצע ממגוון סיבות רפואיות, כולל סרטן הקיבה, כיבים, פוליפים או מצבים אחרים המשפיעים על החלק העליון של הקיבה. [ 5 ]
היבטים חשובים של כריתת קיבה תת-טוטאלית:
- הסרת קיבה עליונה: המנתח מסיר את החלק העליון של הקיבה, אשר עשוי לכלול את העקמומיות הגדולה, את גוף הקיבה ולעיתים את החלק העליון של העקמומיות האנטומית.
- שימור החלק התחתון של הקיבה: החלק התחתון של הקיבה, הנקרא העקמומיות האנטומית (צומת גסטרו-תריסריון), נשאר שלם. זה מאפשר לעיכול להימשך ולשלוט במעבר המזון דרך הקיבה.
- שחזור מערכת העיכול: לאחר הסרת החלק העליון של הקיבה, נוצר חיבור בין הקיבה הנותרת לוושט או למעיים. ניתן לעשות זאת באמצעות מגוון שיטות, כולל אנסטומוזה אנטומית (אנסטומוזה של רו) או וריאציות אחרות.
- טיפול והתאוששות לאחר הניתוח: לאחר כריתת קיבה חלקית, המטופל זקוק לטיפול ותזונה מיוחדים לאחר הניתוח. מזון יכול לעבור דרך שאר הקיבה והוושט אל המעיים, אך הדבר עשוי לדרוש שינויים בתזונה ובאופן אכילת המזון.
כריתת קיבה תת-שלמה יכולה להיות טיפול יעיל למצבים מסוימים בקיבה העליונה, אך היא יכולה גם להשפיע על האופן שבו המטופל מעכל ואוכל. לכן, חשוב לדון בכל ההיבטים של ניתוח זה עם המנתח שלך ולקבל ייעוץ לגבי טיפול לאחר הניתוח ותזונה לקבלת התוצאות הטובות ביותר. [ 6 ]
כריתת קיבה דיסטלית
כריתת קיבה דיסטלית היא הליך כירורגי שבו החלק התחתון של הקיבה מוסר בעוד החלק העליון של הקיבה נשאר. ניתוח זה עשוי להתבצע ממגוון סיבות רפואיות, כולל טיפול בסרטן הקיבה, כיבים בקיבה או מחלות אחרות במערכת העיכול העליונה. [ 7 ]
תהליך כריתת קיבה דיסטלית כולל בדרך כלל את השלבים הבאים:
- חתך: המנתח מבצע חתך בבטן המטופל כדי לגשת לקיבה ולמבנים הסובבים אותה.
- הסרת קיבה תחתונה: המנתח מסיר את החלק התחתון של הקיבה, אשר לעיתים קרובות כולל את החלק האנטרלי של הקיבה. חלק זה מוסר כדי להסיר גידולים סרטניים או לטיפול במצבים אחרים.
- יצירת אנסטומוזה: לאחר הסרת חלק מהקיבה, המנתח יוצר אנסטומוזה בין החלק העליון הנותר של הקיבה לבין הוושט או התריסריון. זה מאפשר את המשך מעבר המזון והעיכול הרגילים.
- סגירת חתך: האנסטומוזה שנוצרה נסגרת בתפרים כירורגיים או בשיטות אחרות כדי להבטיח חיבור הדוק.
ניתן לבצע כריתת קיבה דיסטלית כניתוח פתוח עם חתך גדול בבטן או באמצעות טכניקות לפרוסקופיות (ניתוח זעיר פולשני), שיכולות לקצר את תקופת ההחלמה ולהפחית סיבוכים לאחר הניתוח.
לאחר כריתת קיבה דיסטלית, ייתכן שמטופלים יזדקקו לשינויים תזונתיים ואורח חיים ועליהם לפעול לפי המלצות הצוות הרפואי כדי להסתגל בהצלחה לסביבתם החדשה. [ 8 ]
כריתת קיבה משולבת
כריתת קיבה משולבת היא הליך כירורגי הכולל הסרה של הקיבה (כריתת קיבה) וכריתה או הסרה בו זמנית של איברים או רקמות אחרים באזור שמסביב. זה עשוי להיות נחוץ כאשר סרטן או מחלת קיבה אחרת התפשטה למבנים או איברים שכנים.
סוג כריתת הקיבה המשולבת יכול להשתנות בהתאם למיקום ולשלב הגידול ולגורמים נוספים. הנה כמה דוגמאות לניתוחי קיבה משולבים:
- כריתת קיבה עם דיסקציה לימפטית: זהו הליך משולב שבו, בנוסף להסרת הקיבה, מוסרות גם בלוטות הלימפה באזור שמסביב. הדבר נעשה כדי לקבוע את היקף הסרטן ולמנוע את התפשטותו.
- כריתת קיבה משולבת עם כריתת כבד: אם סרטן הקיבה התפשט לכבד, ייתכן שיהיה צורך להסיר חלק מהכבד יחד עם הקיבה.
- כריתת קיבה משולבת עם כריתת טחול: אם הגידול התפשט לטחול, ייתכן שיהיה צורך להסיר את הטחול יחד עם הקיבה.
- כריתת קיבה משולבת עם כריתת איברים אחרים: במקרים מסוימים, הגידול עלול להתפשט לאיברים או רקמות אחרים כגון כבד, לבלב, מעיים או אחרים. במקרים כאלה, מבוצעת כריתת קיבה משולבת עם כריתת האיברים הרלוונטיים.
ניתוחי קיבה משולבים מבוצעים בדרך כלל במקרים מורכבים מבחינה רפואית, והם דורשים תקופת החלמה ארוכה יותר לאחר הניתוח ותשומת לב מיוחדת מצד הצוות הרפואי. מטופלים שעברו הליכים אלה חייבים לקבל מעקב רפואי ארוך טווח ולפעול לפי המלצות רפואיות לשיקום מוצלח.
כריתת קיבה לפרוסקופית.
כריתת קיבה לפרוסקופית היא הליך כירורגי שבו מוסרת הקיבה בטכניקה לפרוסקופית (זעיר פולשנית). לפרוסקופיה מאפשרת למנתחים לבצע את הניתוח דרך חתכים קטנים בדופן הבטן, תוך שימוש במכשירים מיוחדים ומצלמה כדי לראות איברים פנימיים. [ 9 ]
להלן המאפיינים העיקריים של כריתת קיבה לפרוסקופית:
- אינדיקציות: האינדיקציה העיקרית לכריתת קיבה לפרוסקופית היא סרטן הקיבה או מחלות קיבה אחרות הדורשות כריתה של איבר זה. ניתן להשתמש בטכניקה הלפרוסקופית עבור סרטן בשלב מוקדם עד בינוני.
- יתרונות: לניתוח כריתת קיבה לפרוסקופית מספר יתרונות על פני ניתוח פתוח (מסורתי), כולל פחות סיכון לזיהום, החלמה מהירה יותר, פחות כאב לאחר הניתוח ואשפוז קצר יותר.
- ניתוח: במהלך כריתת קיבה לפרוסקופית, המנתח מבצע מספר חתכים קטנים בדופן הבטן ומחדיר מכשירים לפרוסקופיים, כולל מצלמה, כדי לנווט ולבצע את הניתוח. הקיבה מוסרת דרך אחד החתכים.
- שיקום: לאחר כריתת קיבה לפרוסקופית, מטופלים עשויים להזדקק לתזונה מיוחדת ושיקום כדי להסתגל לאנטומיה ולשיטת העיכול השונים. עם זאת, ההחלמה בדרך כלל מהירה יותר מאשר לאחר ניתוח פתוח.
- מעקב רפואי: לאחר הניתוח, המטופלים עוברים מעקב רפואי קבוע כדי לעקוב אחר מצבם ולשים לב לסיבוכים אפשריים.
כריתת קיבה לפרוסקופית דורשת מנתח מנוסה וחדר ניתוח מאובזר היטב. זוהי השיטה המועדפת על מטופלים רבים משום שהיא בדרך כלל קשורה להחלמה מהירה יותר ופחות סיבוכים בהשוואה לניתוח פתוח מסורתי. [ 10 ]
כריתת קיבה שרוולית (כריתת קיבה עם היווצרות אגס קיבה)
ניתוח שרוול קיבה הוא הליך כירורגי המשמש לטיפול בהשמנת יתר ולהקטנת גודל הקיבה על מנת להפחית את צריכת המזון ולשלוט בתיאבון. במהלך ניתוח שרוול קיבה, המנתח מסיר את רוב הקיבה, והופך אותה לאיבר צר אנכי בצורת שרוול. שיטה זו הפכה פופולרית בניתוחים בריאטריים ויכולה לעזור למטופלים להשיג ירידה משמעותית במשקל. [ 11 ]
שלבים בסיסיים ומאפיינים של כריתת שרוול קיבה:
- הסרת חלק מהקיבה: המנתח יוצר חתך אנכי בבטן המטופל וגישה לקיבה. לאחר מכן, רוב הקיבה מוסרת, ומשאירה רק שרוול אנכי צר. החלק המוסר מהקיבה הוא בדרך כלל כ-75-80% מנפחו המקורי.
- שימור מסתם פילורי: מסתם הפילורי (המסתם המפריד בין הקיבה לתריסריון) נשמר בדרך כלל כדי לאפשר תנועה תקינה של מזון מהקיבה למעיים.
- נפח קיבה מופחת: לאחר הניתוח, הקיבה קטנה משמעותית, מה שמביא למנות מזון קטנות יותר ופחות תיאבון. זה עוזר למטופלים להרגיש שובע מהר יותר ולהפחית את צריכת הקלוריות.
- השפעה על התיאבון והאיזון ההורמונלי: ניתוח שרוול קיבה יכול להשפיע גם על האיזון ההורמונלי בגוף, מה שעוזר לשלוט בתיאבון ובחילוף החומרים.
ניתוח שרוול קיבה נחשב להליך בטוח יחסית עבור חולים רבים הסובלים מהשמנת יתר. הוא יכול לסייע בהשגת ירידה משמעותית במשקל ולשפר בעיות רפואיות הקשורות להשמנת יתר כגון סוכרת מסוג 2, יתר לחץ דם עורקי ודום נשימה חסימתי בשינה. עם זאת, כמו כל הליך כירורגי, ניתוח שרוול קיבה אינו נטול סיכונים ודורש ניטור רפואי קפדני לפני ואחרי הניתוח.
מטופלים השוקלים ניתוח שרוול קיבה צריכים להתייעץ עם מנתח בריאטרי כדי לדון באינדיקציות, בסיכונים וביתרונות של ההליך, ולהתכונן לשינויים באורח החיים והתזונה לאחר הניתוח.
כריתת קיבה מורחבת
כריתת קיבה מורחבת היא הליך כירורגי המסיר את רוב או את כל החלק העליון של הקיבה, ולעיתים אף חלק מהוושט ומבנים סמוכים אחרים. ניתוח זה עשוי להתבצע במקרים של סרטן קיבה כאשר הגידול כה גדול או התפשט עד כדי כך שנדרשת הסרה רדיקלית של הרקמה הפגועה.
תהליך כריתת קיבה מורחבת כולל את השלבים הבאים:
- חתך: המנתח מבצע חתך בבטן המטופל כדי לגשת לקיבה, לוושט ולמבנים אחרים.
- הסרת הקיבה ורקמות אחרות: המנתח מסיר את רוב או את כל החלק העליון של הקיבה ולעיתים חלק מהוושט, בלוטות הלימפה ורקמות מושפעות אחרות.
- יצירת אנסטומוזה: לאחר הסרת הרקמה החולה, המנתח יוצר אנסטומוזה בין החלק הנותר של הוושט לבין מערכת העיכול כדי לאפשר מעבר תקין של מזון ועיכול.
- סגירת חתך: האנסטומוזה שנוצרה נסגרת בתפרים כירורגיים או בשיטות אחרות כדי להבטיח חיבור הדוק.
כריתת קיבה ממושכת יכולה להיות בעלת השלכות משמעותיות על המטופל, כולל שינויים באורח החיים ובתזונה. לאחר הניתוח, המטופלים עשויים להזדקק לתזונה מיוחדת ולפיקוח רפואי צמוד. הסרה כירורגית של חלק גדול מהקיבה נחשבת לצעד רדיקלי ונדונה בקפידה עם המטופל על סמך אינדיקציות רפואיות ומאפייני המקרה האישיים.
כריתת קיבה פליאטיבית
כריתת קיבה פליאטיבית היא הליך כירורגי המבוצע להקלה על תסמינים ולשיפור איכות חייהם של חולים בסרטן קיבה מתקדם או במצבים חשוכי מרפא אחרים, כאשר טיפול רדיקלי אינו יעיל או אפשרי עוד. הליך זה אינו מכוון לריפוי רדיקלי, אלא להקל על התסמינים ולספק נוחות לחולים. [ 12 ]
המטרות העיקריות של כריתת קיבה פליאטיבית כוללות:
- הפחתת תסמינים: כריתת קיבה יכולה להפחית תסמינים כגון כאבי בטן, בחילות, הקאות, דיספאגיה (קושי בבליעה) ואי נוחות אחרת שלעתים קרובות מלווה בסרטן קיבה מתקדם.
- שיפור העיכול: הסרת חלק מהקיבה או את כל הקיבה יכולה לסייע בשיקום עיכול תקין כאשר גידול בקיבה מפריע למעבר תקין של מזון.
- שיפור איכות החיים: כריתת קיבה פליאטיבית יכולה לשפר את איכות חייהם של המטופלים, ולאפשר להם לנהל טוב יותר את התסמינים שלהם ולהמשיך לאכול כרגיל.
- הארכת חיים: במקרים מסוימים, כריתת קיבה פליאטיבית יכולה להאריך את משך חייו הנותר של המטופל על ידי שיפור מצבו הכללי ומאפשרת לו להמשיך טיפול תרופתי או טיפול סימפטומטי.
חשוב לציין כי כריתת קיבה פליאטיבית יכולה להיות ניתוח מורכב ואינה מתאימה לכל החולים עם סרטן קיבה מתקדם או מצבים דומים אחרים. יש לשקול בקפידה את ההחלטה לעבור כריתת קיבה פליאטיבית ולהתבסס על נסיבותיו האישיות של כל מטופל, בריאותו הכללית וציפיותיו מהטיפול. לפני ביצוע כריתת קיבה פליאטיבית, חשוב לקיים התייעצות מפורטת עם הצוות הרפואי ולדון בכל היבטי הניתוח, הסיכונים והיתרונות למטופל. [ 13 ]
כריתת קיבה של דוידוף.
כריתת קיבה על שם דוידוב היא הליך כירורגי המבוצע לטיפול בסרטן הקיבה, במיוחד כאשר הגידול ממוקם בחלק הדיסטלי (התחתון) של הקיבה. הליך זה פותח על ידי המנתח הסובייטי אנדריי דוידוב ויש לו מאפיינים משלו.
הליך כריתת קיבה של דוידוב כולל את השלבים הבאים:
- כריתת קיבה: במהלך הניתוח, חלק מהקיבה או כל הקיבה מוסרים, בהתאם להתפשטות הסרטן ולסיבות רפואיות. לרוב מוסר החלק התחתון (הדיסטלי) של הקיבה.
- כריתת ושט: החלק העליון של הוושט (esophagus) נכרת ונשאר רק החלק התחתון, המתחבר למעי.
- יצירת אנסטומוזה במערכת העיכול: החלק הנותר של הוושט (esophagus) מתחבר למעי הדק (duodenum) כדי לאפשר למזון לעבור למעיים ולעיכול.
- הסרת בלוטות לימפה: המנתח מסיר גם בלוטות לימפה באזור שמסביב כדי לקבוע עד כמה הסרטן התפשט ולמנוע את התפשטותו עוד יותר.
ניתוח כריתת קיבה מסוג דוידוף עשוי להיבחר כאשר סרטן הקיבה ממוקם בחלק התחתון של האיבר וניתן להסירו, תוך שימור חלק מהקיבה העליונה והוושט. פעולה זו משמרת עיכול תקין יותר ואיכות חיים תקינה יותר אצל חולים לאחר הניתוח.
כמו בסוגים אחרים של כריתת קיבה, כריתת קיבה של דוידוף היא ניתוח מורכב והמטופלים זקוקים לטיפול מיוחד לאחר הניתוח ושיקום לאחר מכן.
אנסטומוזות של כריתת קיבה
במהלך כריתת קיבה, ובמיוחד כריתת קיבה מלאה (הסרה של כל הקיבה), נוצרות אנסטומוזות מיוחדות כדי להחזיר את העיכול התקין ואת מעבר המזון מהוושט לשאר מערכת העיכול. הנה כמה סוגים של אנסטומוזות שניתן ליצור במהלך כריתת קיבה:
אנסטומוזיס של הוושט והתריסריון (EDA)
זהו סוג של אנסטומוזה שנוצרת במהלך ניתוח של הוושט העליון והתריסריון. סוג זה של אנסטומוזה מחבר את קצה הוושט לחלק הראשון של התריסריון (דואודנום). יצירת EDA יכולה לשמש במגוון הליכים כירורגיים, כולל כריתת קיבה (הסרה של הקיבה) ותיקון פתולוגיות של הוושט ומערכת העיכול העליונה.
דוגמאות למקרים בהם ייתכן שיהיה צורך ב-EDA:
- כריתת קיבה מלאה: כאשר כל הקיבה מוסרת (כריתת קיבה מלאה), קצה הוושט מחובר לחלק הראשון של התריסריון באמצעות צינור EDA. זה יוצר נתיב חדש למעבר מזון מהוושט למעי.
- ניתוח ושט: במקרים מסוימים, כאשר יש צורך לתקן פגמים או גידולים בוושט, ייתכן שיהיה צורך ליצור EDA כדי לשחזר את מעבר המזון הרגיל.
- תיקון אנומליות מבניות: ניתן להשתמש ב-EDA לתיקון אנומליות מבניות כגון היצרויות (היצרות) או אנומליות אחרות של הוושט העליון והתריסריון.
- הליכי מעקף מערכת העיכול: בטיפולים מסוימים בהשמנת יתר, כגון מעקף מערכת העיכול Roux-en-Y, נוצר EDA כחלק מההליך לניתוב מחדש של זרימת המזון.
יצירת EDA היא טכניקה כירורגית מורכבת הדורשת מנתח מנוסה. לאחר הניתוח, מטופלים עשויים להזדקק לתזונה מיוחדת ולניטור רפואי כדי להבטיח החלמה מוצלחת והסתגלות לשינויים במערכת העיכול.
אנסטומוזיס של הוושט והקיבה (EJA).
זהו הליך כירורגי המחבר את הוושט (esophagus) לקיבה לאחר הסרת חלק מהקיבה או את כל הקיבה או ניתוח אחר במערכת העיכול העליונה. חיבור זה נוצר כדי להחזיר את המעבר הרגיל של מזון מהוושט לקיבה, מה שמאפשר את המשך העיכול.
תהליך יצירת האנסטומוזה בין הוושט לקיבה יכול להשתנות בהתאם להליך הכירורגי הספציפי ולמאפייני המטופל האישיים, אך בדרך כלל הוא כולל את השלבים הבאים:
- חתך בוושט ובקיבה: המנתח מבצע חתכים בקצות הוושט והקיבה בנקודה בה ייווצר החיבור.
- יצירת אנסטומוזה: לאחר ביצוע חתכים בוושט ובקיבה, המנתח מחבר את קצוות האיברים הללו כך שהמזון יוכל לעבור בחופשיות מהוושט לקיבה.
- סגירת חתך: האנסטומוזה שנוצרה נסגרת באמצעות תפרים כירורגיים או מכשירים רפואיים מיוחדים כדי להבטיח חיבור הדוק.
אנסטומוזיס של הוושט והקיבה יכולה להיות חלק ממגוון פרוצדורות כירורגיות כגון כריתת קיבה לסרטן הקיבה, תיקון פגמים בוושט, ניתוח בריאטרי ואחרות. הליך זה ממלא תפקיד חשוב בשיקום תפקוד מערכת העיכול לאחר ניתוחים כאלה ומבטיח שהמטופלים יוכלו להמשיך לאכול ולעכל כרגיל.
אנסטומוזה של הוושט-קיבה עם Roux-en-Y (EJA עם Roux-en-Y)
אנסטומוזיס Roux-en-Y (אנסטומוזיס Roux-en-Y) היא שיטה אחת לתיקון מערכת העיכול לאחר ניתוח כריתת קיבה (הסרת הקיבה). שיטה זו נקראת על שם המנתח הצרפתי סזאר רו, שתיאר אותה לראשונה. אנסטומוזיס Roux משמשת לעתים קרובות במהלך כריתת קיבה לטיפול בסרטן הקיבה או במצבים רפואיים אחרים הדורשים הסרת חלק מהקיבה. להלן השלבים הבסיסיים והמאפיינים של אנסטומוזיס Roux:
- כריתת קיבה: ראשית, מוסרים חלק מהקיבה או את כל הקיבה בהתאם למצב הרפואי. המנתח יכול להסיר את העקמומיות הגדולה של הקיבה (כריתת קיבה חלקית) או את כל הקיבה (כריתת קיבה מלאה).
- יצירת אנסטומוזה במערכת העיכול: המנתח יוצר חיבור בין הוושט (לאחר הסרת הקיבה) למעי הדק. פעולה זו נעשית באמצעות חלק במעי הנקרא הקצה הדיסטלי או הרחוק. הליך זה יוצר אנסטומוזה במערכת העיכול המאפשרת למזון לעבור למעי.
- איבר רו (Roux limb): הקצה הרחוק של המעי הדק (הקצה הדיסטלי) נחתך ונוצר פתח מוצא (roux) לחיבור לאנסטומוזה של מערכת העיכול. ה-roux הוא לולאה קצרה של המעי הפונה כלפי מטה ומשמאל לאנסטומוזה.
- יצירת דיוורטיקולום ביליופנקריאלי: במקרים נדירים, ניתן ליצור דיוורטיקולום ביליופנקריאלי, שהוא הסטה ידנית של מרה ומיצי לבלב מהחלק העיקרי של המעי (אנסטומוזיס עיכול) ללולאה נפרדת של המעי. זה יכול לסייע במניעת ריפלוקס של מרה ומיצי לבלב לוושט.
אנסטומוזיס של Roux מאפשרת למזון להיכנס למעי, לעקוף את הקיבה שהוסרה, ולהמשיך את העיכול. שיטה זו יכולה להפחית את הסיכון לרפלוקס של מרה ומיצי לבלב לוושט, דבר שיכול להוות בעיה לאחר כריתת קיבה.
אנסטומוזיס של התריסריון-קיבה (DDA)
זהו סוג של אנסטומוזה כירורגית המחברת את החלק העליון של הקיבה לחלק הראשון של התריסריון (duodenum). אנסטומוזה זו יכולה להיווצר במגוון הליכים כירורגיים הכוללים שינוי או שחזור של הקיבה והוושט.
דוגמאות למצבים בהם ייתכן שיהיה צורך באנסטומוזיס בין התריסריון לקיבה:
- ניתוח קיבה: בניתוחים כגון כריתת חלל הקיבה (הסרה חלקית של הקיבה) או תיקון של חריגות בקיבה, ניתן להשתמש ב-DDA כדי להחזיר את המעבר הרגיל של מזון מהקיבה העליונה לתריסריון.
- אטרזיה של התריסריון: יילודים עם אטרזיה של התריסריון, שהיא מום מולד של התריסריון, עשויים להזדקק ל-DDA כדי להחזיר את מעבר המזון הרגיל.
- מעקף מערכת העיכול: בכמה טיפולים כירורגיים להשמנת יתר, כגון מעקף biliopancreatic (BPD) או הליך סקופינארו, ניתן ליצור DDA כדי לנתב מחדש את זרימת המזון ומיצי הקיבה.
יצירת DDA היא הליך כירורגי גדול הדורש מנתח מנוסה ותכנון קפדני. לאחר הניתוח, על המטופלים להקפיד על תזונה מיוחדת והנחיות רפואיות כדי להבטיח החלמה מוצלחת והסתגלות לעיכול המשתנה.
אנסטומוזה חומה עבור כריתת קיבה.
אנסטומוזיס חומה (הידועה גם בשם דואודנוג'ג'דנוסטומיה חומה או אנסטומוזיס דואודנוג'ג'ונלית) היא הליך כירורגי היוצר חיבור בין החלק הנותר של הוושט לתריסריון (duodenum) לאחר כריתת קיבה או ניתוחים אחרים בקיבה ובמערכת העיכול העליונה.
סוג זה של אנסטומוזה יכול להתבצע כאשר הקיבה הוסרה או שיש בעיות בתפקודה ויש צורך לאפשר למזון לעבור מהוושט לדרכי המעי. האנסטומוזה החומה מאפשרת למזון לעבור מהוושט לתריסריון, תוך עקיפת הקיבה החסרה.
ההליך כולל את השלבים הבאים:
- חתך בוושט: המנתח מבצע חתך בקצה הוושט.
- יצירת אנסטומוזה: נוצר קשר בין קצה הוושט לתריסריון, המאפשר למזון לעבור בחופשיות אל מערכת העיכול.
- סגירת החתך: האנסטומוזה שנוצרה נסגרת בתפרים כירורגיים או בשיטות אחרות.
אנסטומוזיס חומה מסייעת לשקם את תפקוד מערכת העיכול ולהבטיח עיכול תקין לאחר הסרה כירורגית של הקיבה או ניתוחים אחרים במערכת העיכול העליונה. הליך זה יכול להיות חלק מטיפול כירורגי מקיף בסרטן הקיבה או פתולוגיות אחרות בהן יש צורך לשנות את מסלול המזון.
אנסטומוזות אלו נוצרות על ידי המנתח כדי לאפשר עיכול תקין ומעבר מזון למעי לאחר שהקיבה הוסרה או שונה. סוג האנסטומוזה הספציפי הנבחר תלוי בהליך הכירורגי, במטרות הניתוח ובמצב המטופל. לאחר הניתוח, חשוב להקפיד על המלצות הרופאים והתזונאים לצורך החלמה מוצלחת והסתגלות לתהליך העיכול החדש.
התוויות נגד
התוויות נגד עשויות לכלול את התנאים או הנסיבות הבאים:
- פגיעה כללית: אם המטופל חולה במצב קריטי או סובל ממספר מחלות רקע חמורות, ייתכן שניתוח כריתת קיבה לא יהיה מקובל עקב הסיכון הגבוה לחיים.
- חוסר יכולת לסבול ניתוח: לחלק מהמטופלים עשויים להיות גורמים אחרים שהופכים את הניתוח לבלתי אפשרי או מסוכן מדי.
- שלבים מאוחרים של סרטן הקיבה: במקרים מסוימים בהם סרטן הקיבה נמצא בשלבים מתקדמים וכבר שלח גרורות לאיברים אחרים, כריתת קיבה עשויה להיות חסרת תועלת וייתכן שיוצעו לחולים טיפולים אחרים או טיפול פליאטיבי.
- חסימה בוושט או בקיבה: אם הוושט או הקיבה חסומים או שיש להם חסימות בלתי ניתנות לטיפול, ייתכן שכריתת קיבה לא תהיה אפשרית.
- בעיות פסיכולוגיות או חברתיות: לחלק מהמטופלים עשויות להיות בעיות פסיכולוגיות או חברתיות שעלולות להשפיע על הצלחת הניתוח ועל ההחלמה לאחר הניתוח.
תהליך קבלת ההחלטות לגבי כריתת קיבה צריך להיות יסודי ולכלול הערכה של כל הגורמים הרפואיים והפסיכולוגיים. ההחלטה לנתח מתקבלת בדרך כלל על ידי הרופא על סמך הערכה קלינית ואינדיקציות רפואיות. על המטופלים לדון בכל שאלותיהם וחששותיהם עם הרופא שלהם על מנת לקבל החלטה מושכלת לגבי כריתת קיבה.
ההשלכות לאחר ההליך
ההשלכות וההשפעות לאחר כריתת קיבה יכולות להשתנות במידה רבה בהתאם לסוג ההליך (כריתת קיבה מלאה או חלקית), מצבים רפואיים ומאפיינים אישיים של המטופל. להלן כמה מהתופעות הנפוצות שעלולות להתרחש לאחר כריתת קיבה:
- שינויים בהרגלי האכילה: לאחר כריתת קיבה, מטופלים עשויים לחוות שינויים בתיאבון וביכולת לצרוך מנות גדולות של מזון. מצב זה יכול להוביל לתחושת שובע מהירה ולירידה במשקל.
- ריפלוקס ובעיות עיכול: מטופלים לאחר כריתת קיבה עלולים לחוות ריפלוקס מוגבר של תוכן הקיבה לוושט, מה שעלול לגרום לצרבת ובעיות עיכול אחרות.
- מחסור בחומרים מזינים: לאחר ניתוח כריתת קיבה, ייתכן שמטופלים יצטרכו להקדיש תשומת לב מיוחדת לתזונה ולספיגה של חומרים מזינים, מכיוון שהקיבה שמוסרת ממלאת תפקיד חשוב בעיכול ובספיגה של ויטמינים ומינרלים מסוימים.
- שינויים באורח החיים: ייתכן שמטופלים יצטרכו לבצע שינויים באורח החיים, כולל אכילת ארוחות קטנות יותר לעתים קרובות יותר ואכילת מזונות עתירי חלבון.
- סיכונים בריאותיים: ניתוח כריתת קיבה יכול להפחית את הסיכון למחלות מסוימות, כגון סוכרת ויתר לחץ דם, אם הוא מבוצע לטיפול בהשמנת יתר. עם זאת, הוא עלול גם להגביר את הסיכון לחסרים בוויטמינים ומינרלים מסוימים.
- היבטים פסיכולוגיים: כריתת קיבה יכולה להשפיע על הרווחה הנפשית של המטופל, שכן שינויים בהרגלי האכילה ובמראה החיצוני עלולים לגרום ללחץ ולקשיי הסתגלות.
חשוב להבין שכל מקרה שונה והתוצאות עשויות להשתנות. לאחר כריתת קיבה, מטופלים בדרך כלל זקוקים למעקב רפואי קפדני ותמיכה כדי למזער סיכונים ולמקסם את היתרונות של ההליך. מומלץ למטופלים גם לפעול לפי המלצות הרופאים והדיאטנים לשיקום מוצלח ושמירה על הבריאות לאחר כריתת קיבה.
אנמיה לאחר כריתת קיבה
זהו סיבוך שכיח של הליך כירורגי זה. הוא יכול להתרחש עקב מספר גורמים הקשורים לשינויים במערכת העיכול ובספיגת חומרים מזינים לאחר הוצאת הקיבה. [ 14 ] להלן כמה מהגורמים האפשריים לאנמיה לאחר כריתת קיבה:
- חוסר ברזל: כריתת קיבה יכולה להוביל לירידה בספיגת ברזל מהמזון, שכן הקיבה ממלאת תפקיד חשוב בתהליך זה. מצב זה יכול לגרום לאנמיה עקב חוסר ברזל. [ 15 ]
- מחסור בוויטמין B12: הקיבה חיונית גם לספיגת ויטמין B12 מהמזון. לאחר כריתת קיבה, מטופלים עשויים להזדקק למתן חיצוני של ויטמין זה, וחסר עלול לגרום לאנמיה.
- מחסור בחומצה פולית: ייתכן גם שיש ירידה בספיגה של חומצה פולית לאחר כריתת קיבה, מה שעשוי לתרום לאנמיה.
- סיבוכים כירורגיים: סיבוכים לאחר ניתוח, כגון דימום או זיהומים, יכולים גם הם להוביל לאנמיה.
- הגבלות תזונתיות: חולים שעברו כריתת קיבה מקבלים לעיתים קרובות מומלצת תזונה מיוחדת וייתכן שלא יקבלו כמות מספקת של חומרים מזינים עקב יכולת מופחתת לצרוך מזון.
כדי למנוע או לטפל באנמיה לאחר כריתת קיבה, חשוב לעבוד בשיתוף פעולה הדוק עם הצוות הרפואי שלך ולפעול לפי ההמלצות לתזונה וצריכת ויטמינים ומינרלים. הטיפול עשוי לכלול נטילת ברזל, ויטמין B12, חומצה פולית ומיקרו-נוטריינטים חיוניים אחרים. בדיקות דם תקופתיות והתייעצויות עם הרופא שלך יסייעו במעקב אחר בריאותך ובזיהוי ולטפל באנמיה בצורה יעילה.
שחיקה של הוושט לאחר כריתת קיבה
זהו מצב בו רירית הוושט עוברת דלקת ונזק שיכולים להיגרם ממגוון גורמים. כריתת קיבה, שבה מוסרים חלק מהקיבה או את כל הקיבה, יכולה לשנות את האנטומיה של מערכת העיכול וליצור תנאים התורמים להתפתחות שחיקה בוושט. להלן כמה מהגורמים והגורמים האפשריים שעשויים לתרום להתפתחות שחיקה בוושט לאחר כריתת קיבה:
- רפלוקס של תוכן הקיבה: לאחר כריתת קיבה, במיוחד כריתה מלאה של הקיבה, הוושט עלול לחוות רפלוקס (backflux) מוגבר (backflux) של תוכן הקיבה כלפי מעלה לכיוון הוושט. זה יכול לגרום לגירוי ונזק לרירית הוושט, מה שמוביל לשחיקה.
- מחסור בחומצה הידרוכלורית: חולים לאחר כריתת קיבה עלולים לסבול ממחסור בחומצה הידרוכלורית בקיבה, דבר שעלול לשנות את התנאים הכימיים בוושט ולהגביר את הסיכון לשחיקה.
- שינויים בהרגלי האכילה: מטופלים לאחר כריתת קיבה עשויים לשנות את הרגלי האכילה והתזונה שלהם, דבר שיכול להשפיע על מצב רירית הוושט. לדוגמה, צריכה מוגברת של מזונות חומציים או נשנושים בין הארוחות עלולים לתרום להתפתחות שחיקה.
- שימוש בתרופות לא מבוקרות: שימוש לא מבוקר או לא נכון בתרופות, כגון תרופות נוגדות דלקת מסוימות או אספירין, עלול להגביר את הסיכון לפתח שחיקה בוושט.
טיפול בשחיקה של הוושט לאחר כריתת קיבה עשוי לכלול שינוי בתזונה ובהרגלי האכילה, נטילת תרופות נוגדות חומצה או תרופות אחרות שיכולות להפחית את חומציות תוכן הקיבה, והתייעצות עם גסטרואנטרולוג לצורך הערכה וטיפול מפורטים יותר. חשוב לדון בכל תסמין או דאגה עם הרופא שלך כדי לקבל טיפול מתאים ולמנוע נזק נוסף לוושט.
סיבוכים לאחר ההליך
כמו בכל ניתוח, הוא עלול לגרום למגוון סיבוכים. סיבוכים לאחר כריתת קיבה עשויים לכלול:
- זיהומים: זיהומים באתר הניתוח עלולים להוות סיבוך חמור. חשוב להקפיד על כללי האספסיס והחיטוי לפני ואחרי הניתוח.
- דימום: ייתכן דימום מכלי דם שעברו ניתוח. ייתכן שיידרש התערבות כירורגית נוספת.
- קרישי דם: לאחר ניתוח, הסיכון לקרישי דם (קרישי דם) עלול לעלות. זה יכול לגרום לסיבוכים חמורים כגון תסחיף ריאתי או שבץ מוחי.
- תסמונת מחסור בוויטמינים ומינרלים: מכיוון שכריתת קיבה משנה את תהליך העיכול, מטופלים עלולים לחוות מחסור בוויטמינים ומינרלים חשובים כגון ויטמין B12, ברזל, סידן ואחרים. מצב זה עלול להוביל לאנמיה ולמצבים בריאותיים אחרים.
- ריפלוקס קיבה: חולים לאחר כריתת קיבה עלולים לפתח ריפלוקס של תוכן קיבה לוושט. זה יכול לגרום לאי נוחות ודלקת.
- תסמונת השלכת קיבה: לאחר כריתת קיבה, חלק מהמטופלים עלולים לחוות תסמונת השלכת קיבה, הכוללת תסמינים כגון בחילות, הקאות, שלשולים וחולשה לאחר אכילת מזונות, במיוחד כאלה עשירים בסוכר.
- קשיי אכילה: לאחר הסרת קיבה, מטופלים עלולים לחוות קושי באכילה ובעיכול מזון. ייתכן ויידרש שינוי בתזונה ובהרגלי האכילה.
- היבטים פסיכולוגיים: ניתוח כריתת קיבה יכול להשפיע על הרווחה הנפשית של המטופל, ולגרום לדיכאון, חרדה או בעיות רגשיות אחרות.
חשוב לציין כי סיבוכים לאחר כריתת קיבה יכולים להשתנות בהתאם לסוג הניתוח ולמאפייניו האישיים של המטופל. על המנתח והצוות הרפואי לספק למטופל מידע מפורט על סיבוכים אפשריים וכיצד למנוע אותם ולטפל בהם. מילוי ייעוץ רפואי ובדיקות סדירות יכולים לסייע בהפחתת הסיכון לסיבוכים ולהבטיח החלמה מוצלחת לאחר כריתת קיבה. [ 16 ]
טיפול לאחר ההליך
לאחר ניתוח כריתת קיבה, נדרש טיפול מיוחד כדי לסייע למטופל להתאושש מהר יותר ולהסתגל לשינויים במערכת העיכול. להלן מספר היבטים בסיסיים של טיפול לאחר כריתת קיבה:
- דיאטה: לאחר ניתוח כריתת קיבה, מומלץ בדרך כלל למטופלים להקפיד על דיאטה מיוחדת. רופאים יכולים לפתח תוכנית דיאטה מותאמת אישית בהתאם לסוג כריתת הקיבה ולמצבו של המטופל. בדרך כלל, הכנסת המזון מתחילה בתזונה נוזלית ולאחר מכן עוברת לתזונה רכה ולאחר מכן למזון רגיל.
- תרופות: חולים עשויים לקבל תרופות להפחתת הסיכון לזיהום ולהקל על הריפוי. ייתכן שיהיה צורך גם ליטול תרופות לשיפור העיכול, לשליטה בתסמינים ולשמירה על הבריאות.
- פעילות גופנית: עלייה הדרגתית בפעילות הגופנית תעזור למטופל לחזור לחיים נורמליים. פיזיותרפיה יכולה לסייע בהחזרת כוחות ושמירה על כושר גופני אופטימלי.
- ניטור: ניטור רפואי קבוע חשוב כדי לעקוב אחר מצבו של המטופל ולאתר סיבוכים או תופעות לוואי לאחר ניתוח כריתת קיבה.
- תמיכה וייעוץ: מטופלים עשויים להזדקק לתמיכה פסיכולוגית וייעוץ כדי להסתגל לתזונה ולאורח חיים חדש. קבוצות תמיכה יכולות להיות שימושיות לשיתוף חוויות ועצות עם אחרים שעברו הליכים דומים.
- הקפדה על הוראות הרופא: חשוב להקפיד על הוראות הרופא ולמרשמים שלו כדי למנוע סיבוכים ולהשיג את התוצאות הטובות ביותר לאחר ניתוח כריתת קיבה.
- בטיחות: לאחר ניתוח כריתת קיבה, מטופלים עשויים להיות בסיכון גבוה יותר לפתח מצבים מסוימים כגון אנמיה או מחסור בוויטמינים ומינרלים. רופאים עשויים להמליץ על נטילת תוספי מזון מיוחדים כדי לפצות על אובדן זה. [ 17 ]
תזונה ותזונה לאחר כריתת קיבה
תזונה ותזונה לאחר כריתת קיבה תלויות בסוג הניתוח (כריתת קיבה מלאה או כריתת קיבה חלקית) ובצרכים האישיים של המטופל. חשוב לדון בהמלצות תזונתיות עם הרופא או הדיאטנית, מכיוון שניתן להתאים אותן לכל מקרה באופן אישי. להלן הנחיות כלליות לתזונה לאחר כריתת קיבה:
- הכנסת מזון הדרגתית: לאחר הניתוח, מטופלים בדרך כלל מתחילים עם תזונה נוזלית ועוברים בהדרגה למזונות צפופים יותר. זה מאפשר לגוף להסתגל לתנאי העיכול החדשים.
- תזונה נוזלית: בשלב זה, התפריט עשוי לכלול ציר, מרקים נוזליים, משקאות חלב מותססים, ציר דל שומן ופירות וירקות מרוסקים.
- תזונה חצי מוצקה: הכניסו בהדרגה מזונות מוצקים יותר כגון דייסת שיבולת שועל על מים, ירקות ופירות מעוכים, מחית גבינת קוטג' דלת שומן.
- תזונה רכה: שלב זה כולל מאכלים רכים כגון עוף רך, דגים, פירות וירקות רכים. יש ללעוס היטב את הארוחות האישיות.
- תזונה מאוזנת: בעת דיאטה לאחר כריתת קיבה, חשוב לספק תזונה מאוזנת הכוללת חלבונים, פחמימות, שומנים, ויטמינים ומינרלים. ויטמין B12 ניתן לעיתים קרובות בצורת תוסף תזונה מכיוון שספיגתו עלולה להיפגע לאחר כריתת קיבה.
- מנות קטנות: לאחר ניתוח כריתת קיבה, הקיבה קטנה יותר, לכן חשוב לאכול ארוחות קטנות ותכופות. זה עוזר למנוע מתיחה יתר של הקיבה ואי נוחות.
- הימנעות ממזונות מסוימים: מזונות מסוימים עלולים לגרום לאי נוחות או אי נוחות לאחר ניתוח כריתת קיבה, לכן הרופא שלך עשוי להמליץ על הימנעות מהם. אלה עשויים לכלול מזונות שומניים מדי, מתוקים, חריפים או מוגזים.
- ניהול משקל: לאחר ניתוח, מטופלים נמצאים לעיתים בסיכון לירידה במשקל עקב יכולת מוגבלת לספוג מזון. חשוב לעקוב אחר המשקל ולדון עם הרופא באסטרטגיות לשמירה על המשקל במידת הצורך.
לכל מטופל עשויים להיות הבדלים ומגבלות אישיים, לכן דיאטן או רופא צריכים לעבוד על פיתוח תוכנית תזונה המתאימה ביותר לצרכים וליכולות של כל מקרה ומקרה.
רשימת ספרים ומחקרים מוסמכים הקשורים לחקר כריתת קיבה
- בוכוולד ה', אבידור י', בראונוולד א', ואחרים. ניתוח בריאטרי: סקירה שיטתית ומטה-אנליזה. JAMA. 13 באוקטובר 2004;292(14):1724-37.
- Csendes A, Burdiles P, Braghetto I, et al. מחקר פרוספקטיבי אקראי המשווה כריתת קיבה מלאה D2 לעומת כריתת קיבה מלאה D2 בתוספת כריתת טחול ב-187 חולים עם סרטן קיבה. Surgery. מאי 2002;131(5):401-7.
- ניתוח סרטן קיבה: תחלואה ותמותה במדינות המערב. Ann Surg Oncol. 2003 פברואר;10(2):218-25.
- ניתוח סרטן קיבה: טכניקות ואסטרטגיות חדשות. כתב העת העולמי לכירורגיה. נובמבר-דצמבר 1995;19(6):765-72.
- Deans C, Yeo MS, Soe MY, ואחרים. סרטן לב הקיבה עולה בשכיחותו באוכלוסייה אסייתית והוא קשור לתוצאות שליליות. World J Surg. נובמבר 2011;35(11):617-24.
- Dikken JL, van Sandick JW, Allum WH, ואחרים. איכות הטיפול לאחר ניתוח לסרטן קיבה בהולנד: מחקר מבוסס אוכלוסייה. Ann Surg Oncol. יוני 2011;18(6): 1757-65.
- Karanicolas PJ, Smith SE, Inculet RI, ואחרים. השפעת ההשמנה על סיבוכי ניתוח לפרוסקופי של ניסן פונדופליקציה. J Gastrointest Surg. יוני 2007;11(6): 738-45.
- לי ק"ג, לי ה"ג'יי, יאנג ג'יי, ואחרים. השוואה בין סיבוכים לאחר כריתת קיבה דיסטלית בסיוע לפרוסקופיה וכריתת קיבה דיסטלית פתוחה לסרטן קיבה באמצעות סיווג קלווין-דינדו. Surg Endosc. 2012 פברואר;26(2):1287-95.
- Mohiuddin K, Noura S, Subhani J, et al. מחקר השוואתי של סיבוכים לאחר כריתת קיבה לפרוסקופית וכריתת קיבה עם שרוול פתוח. J Coll Physicians Surg Pak. נובמבר 2017;27(11):696-699.
- לי SS, צ'ונג HY, קוון OK, ואחרים. עקומת הלמידה עבור כריתת קיבה לפרוסקופית לסרטן קיבה. Surg Endosc. אפריל 2011;25(4):1083-90.
סִפְרוּת
- Chissov, VI אונקולוגיה / אד. מאת VI Chissov, MI Davydov - מוסקבה: GEOTAR-Media, 2008. I. Chissov, MI Davydov - Moscow: GEOTAR-Media, 2008.
- סאבלייב, VS כירורגיה קלינית. ב-3 כרכים. כרך 1: מדריך לאומי / עורך: VS סאבלייב. ס. סאבלייב, AI קירינקו. - מוסקבה: GEOTAR-Media, 2008.

