המומחה הרפואי של המאמר
פרסומים חדשים
היפופלזיה של עורק החוליה השמאלי
סקירה אחרונה: 29.06.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
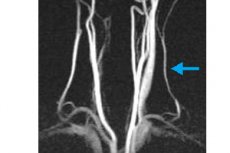
הפרעה במחזור הדם המוחי, המתבטאת בתסמינים של חסר ורטברובזילי, עשויה לנבוע מהפרעה כגון היפופלזיה של עורק החוליה השמאלי. זוהי אנומליה מולדת, הכוללת חוסר התפתחות של כלי דם עורקיים בחוליות - חלק ממערכת העורקים - מה שנקרא מעגל וילי, המספק דם למבנים במוח. בפתולוגיה זו, לומן כלי הדם מצטמצם באזור שבו כלי הדם עובר לתעלת העצם, מה שגורם להפרעה באספקת הדם למוח. [ 1 ]
אֶפִּידֶמִיוֹלוֹגִיָה
היפופלזיה של עורק החוליה השמאלי פירושה צמצום קוטרו הפנימי לפחות מ-2 מ"מ. למרות שאין אינדיקטור מקובל באופן אוניברסלי: חלק מהמומחים רואים ירידה בקוטר של פחות מ-3 מ"מ כסימן להיפופלזיה, אם כי זה קורה אצל לפחות 6% מהחולים הבריאים.
מדידות של גודל הקוטר מבוצעות באופן סטנדרטי במקטע V2, החלק הנוח ביותר של עורק החוליות, מה שנותן מינימום של שגיאות מדידה.
יצוין כי ההתפתחות האינטנסיבית ביותר של עורקי חוליות מתרחשת אצל ילדים בתקופות של 5-7 ו-7-9 שנים. קוטר כלי הדם הללו יציב בקירוב עד גיל חמש - בין 1.1 ל-2 מ"מ.
ברפואה, היפופלזיה של עורקי החוליות נחשבת לאחד הסימנים לדיספלזיה לא מובחנת של רקמת חיבור. אין נתונים על שכיחות הפתולוגיה בחולים עם הפרעות גנטיות של רקמת חיבור.
במהלך אנגיוגרפיה תהודה מגנטית עם חומר ניגוד, זוהתה היפופלזיה של עורק החוליה הימני והשמאלי בכ-3% מהאנשים, והיפופלזיה חד-צדדית זוהתה ביותר מ-30% מהאנשים.
בסריקת דופלקס באולטרסאונד של עורקי חוליות, אובחנה היפופלזיה שמאלית ב-8% מהמקרים.
הבעיה נפגעת בתדירות גבוהה יותר על ידי נשים מאשר גברים (67% לעומת 33%). ההפרעה נמצאת בעיקר בגילאי 30 ומעלה.
גורם ל של היפופלזיה של עורק החוליה השמאלי
עורקי החוליות מתפצלים מהעורקים התת-בריחיים ומתאחדים יחד בקופסת הגולגולת. הם מספקים דם לכל מבני המוח, ומספקים חומרים מזינים וחמצן לרקמות.
ההתפתחות האינטנסיבית ביותר של כלי דם עורקיים אלה מתרחשת בגיל 6-9 שנים. בדיוק בשלב זה ניתן להשפיע על הגורמים המונעים את מהלך התהליך התקין. תפקיד מסוים יכול למלא:
- מאפיינים גנטיים של מבנה מערכת הדם;
- פתולוגיות של רקמות חיבור, מחלות דלקתיות;
- גורמים סביבתיים שליליים.
כאשר הקוטר הפנימי של עורק החוליה השמאלי מצטמצם לשני מילימטרים, מדווח על התפתחות של היפופלזיה של כלי הדם, אשר הופכת לבלתי ניתנת למעבר מספיק. לעתים קרובות, מתגלים בנוסף עקמומיות פתולוגית של כלי הדם, המובילה להפרעות המודינמיות ופגיעה בפרודוקטיביות המוחית. [ 2 ]
גורמי סיכון
גורם הסיכון העיקרי הוא הפרעות תוך רחמיות, אשר בתורן יכולות להיגרם על ידי:
- טראומה בבטן (ברחם);
- הרגלים רעים של האם לעתיד, שכרות במהלך ההריון;
- מחלות זיהומיות במהלך ההריון;
- על ידי חשיפה רדיואקטיבית;
- נטייה גנטית וכו'.
אורח חיים בריא מפחית את הסיכונים להיפופלזיה של עורק החוליה השמאלי, אך אינו מבטל אותם לחלוטין: התפקיד המוביל ממלאים מאפיינים אישיים של הגוף ותורשה. [ 3 ]
פתוגנזה
עורקי החוליות יוצאים מהעורקים התת-בריחיים, ומתחברים לכלי הדם הבסיסי לאחר שהם מתפצלים לעורקי המוח הקטן התחתונים האחוריים. ענפים אלה משמשים כאספקת הדם העיקרית למבנים מוחיים, כולל המוח האמצעי, המוח הקטן, לשד המוארך והגשר הפונטיני.
באופן כללי, המונח היפופלזיה מתייחס לתת-התפתחות של איבר - במקרה זה, אנו מדברים על עורק החוליה השמאלי.
ההפרעה נוצרת בשלב ההתפתחות התוך-רחמית. בין מסלולי ההתפתחות האפשריים:
- הנחת תאי נבט ראשוניים לא תקינים;
- מיקום עוברי חסום;
- מחסור במי שפיר;
- השפעות רעילות על העובר במהלך התפתחות תוך רחמית (עקב עישון, שימוש במשקאות אלכוהוליים או חומרים נרקוטיים על ידי האם לעתיד וכו');
- חשיפה זיהומית לעובר בשלב ההתפתחות התוך-רחמית;
- נזק פיזי לרקמות;
- השפעות הקרינה, טמפרטורות מוגזמות וגורמים פיזיים מלחיצים אחרים;
- הפרעות מטבוליות.
היפופלזיה של חלקי עורק החוליה השמאלי מעוררת הופעת הפרעות באיברים שהוא מספק דם. [ 4 ]
תסמינים של היפופלזיה של עורק החוליה השמאלי
הגורמים המיידיים הקובעים את הסימפטומולוגיה הקלינית בהיפופלזיה של עורק החוליה השמאלי הם לחץ דם מוגבר וגירעון במחזור הדם המוחי, כמו גם הפרעה תפקודית של המוח הקטן. מידת ורוחב התמונה הקלינית תלויים ישירות במידת ההיצרות (חוסר ההתפתחות) של כלי הדם.
בין התסמינים העיקריים והנפוצים ביותר ניתן למנות:
- סחרחורת קבועה, עילפון;
- כאב מתמיד או תכוף בחלק האחורי של הראש, באזור הקודקוד;
- תחושת נימול בידיים ו/או ברגליים, חולשה של הגפיים;
- אצבעות, ידיים רועדות;
- קפיצות בקריאות לחץ הדם;
- הפרעות קואורדינציה, הפרעות וסטיבולריות;
- ביצועים לקויים, רקע רגשי לא יציב.
חלק מהמטופלים מתלוננים על חולשה כללית, טינטון או צלצולים באוזניים, הידרדרות בתפקוד השמיעה, קוצר נשימה ועייפות מוגברת.
התמונה הקלינית אינה מתבטאת באופן מיידי, אך הנטייה המתמדת להתקדמות הדרגתית ולמחזוריות של הביטויים מושכת תשומת לב.
במקרים מסוימים, הפתולוגיה מתבטאת בפתאומיות, ללא כל חריגה קודמת: המטופל מפתח הפרעה חריפה במחזור הדם המוחי או נגעים אחרים ברקמת המוח. [ 5 ], [ 6 ]
היפופלזיה של עורק החוליה השמאלי אצל ילד
היפופלזיה של עורק החוליה מאובחנת בכ-3% מהילדים מתחת לגיל 17: נמצא קוטר כלי דם מופחת של 2 עד 1.5 מ"מ עם הרחבה מפצה של עורק החוליה בצד הנגדי.
אצל ילדים, יש ירידה בזרימת הדם בעורק הצר מתחת לנורמה הגילית, כמו גם עלייה במהירות הזרימה החוצה דרך רשת ורידי החוליות בצד כלי הדם הפגוע. ניתן לאבחן אי ספיקה חולייתית, עיוותים של כלי דם אחרים (בפרט, עורקי התרדמה הפנימיים), אנומליות אחרות (פגמים במחיצה העליונה, תקשורת בין-אטריאלית פתוחה וכו').
חלק מהילדים מתלוננים על סחרחורת תקופתית, כאבי ראש, עילפון, אך לרוב הבעיה היא אסימפטומטית ומתגלה בטעות. היא יכולה להיות משולבת עם מומי לב.
היפופלזיה שזוהתה בילדות עשויה להיות תוצאה של נגיפים תורשתיים ברקמת חיבור, או השפעתם של גורמים שליליים בתקופה התוך-רחמית, המובילים לפגיעה בהיווצרות מסגרת רקמת חיבור בדופן כלי הדם.
שלבים
בהתאם למידת חוסר אספקת הדם העורקית לאזור הפגוע, נבדלים שלבים כאלה של הפרעת במחזור הדם:
- פיצוי פונקציונלי.
- שלב תת-פיצוי.
- שלב הפירוק.
ההסתברות למעבר פתולוגי לשלב זה או אחר תלויה ישירות באיכות ובזמן האבחון של היפופלזיה.
בשלב הפיצוי התפקודי, חשוב להבטיח ניטור דינמי קבוע באמצעות טכניקות הדמיה.
טפסים
בעת ביצוע אבחון, נלקחת בחשבון לוקליזציה של מקטע העורקים הפגוע. לפיכך, נבדלים המקטעים הבאים של עורק החוליה:
- חלוקה קדמית-אחורית (V1);
- צוואר הרחם (V2);
- אטלנטיס (V3);
- תוך-גולגולתי (V4).
שלושת הלוקליזציות הראשונות של הפתולוגיה הן היפופלזיה של החלק החוץ-גולגולתי של עורק החוליה השמאלי כאשר יש לו מיקום חוץ-גולגולתי.
היפופלזיה של המקטע התוך-גולגולתי של עורק החוליה השמאלי ממוקמת בחלל הגולגולת. שם נוסף להפרעה זו הוא היפופלזיה של מקטע v4 של עורק החוליה השמאלי. מושגים אלה שקולים מבחינה אבחנתית.
לפני שעורקי החוליות הימניים והשמאליים יוצרים את עורק הבסיס, הם מתפצלים כלפי מטה ומדיאלית ויוצרים את גזע העורקים הספינלי הקדמי. היפופלזיה של עורק החוליות האחורי השמאלי עשויה לצאת מעורק הצרבלום התחתון האחורי.
סיבוכים ותוצאות
מבני מוח על רקע היפופלזיה של עורק החוליה השמאלי ינסו להסתגל להפרעה חד-צדדית באספקת הדם. ההסתגלות מתבצעת על חשבון עורק חוליה ימני אחר, שפותח באופן תקין. לפיכך, אספקת החמצן למרכזי הגזע החיוניים מפוצה, וההגנה שלהם מפני מחסור בחמצן מופעלת. עם זאת, מנגנון הסתגלות זה יכול להיפגע - למשל, עם השנים עקב שינויים טרשתיים בכלי הדם, כתוצאה מפתולוגיות ניווניות דיסטרופיות של עמוד השדרה, טראומות לראש ולגולגולת וכן הלאה. כתוצאה מכך, מתגלים הסימנים הראשונים לתהליך הפתולוגי אצל אדם:
- פגיעה בתודעה;
- הפרעות וסטיבולריות (במיוחד בשעות הבוקר);
- בעיות ראייה (בעיקר בעת סיבוב הראש).
חולים רבים מתלוננים על כאבי ראש חזקים ומתמשכים באזור העורף, עם קרינה לעיניים ולפנים. יש רעש בראש, צלצולים באוזניים. התמונה הקלינית מחמירה בהדרגה. מחסור כרוני בחמצן משפיע לרעה על הרווחה הכללית, מופיעות חרדה, פוביות, מחשבות שווא, ואיכות החיים יורדת.
עם היפופלזיה של עורק החוליה השמאלי, זרימת הדם בכל מערכת החוליות והבסיס נפגעת. המוח חווה עומסים המודינמיים גבוהים, מה שמרמז על סיכון מוגבר לשבץ מוחי - הפרעה חריפה במחזור הדם של המוח. סיכונים נוספים מתרחשים אם היפופלזיה משולבת עם צורה מוחית של טרשת עורקים. [ 7 ]
אבחון של היפופלזיה של עורק החוליה השמאלי
הערכת תסמינים קליניים, בדיקה נוירולוגית ומישוש של נקודות עורק החוליה השמאלי באזור התת-עורף בין הזחלים הרוחביים של חוליות צוואר I ו-II הן הליכים חובה כחלק מהאבחון הראשוני.
במהלך בדיקת אולטרסאונד של רשת כלי הדם, הרופא עשוי לחשוד בהיפופלזיה עורקית. כדי להבהיר נקודות חשובות, הרופא עשוי לרשום בנוסף אנגיוגרפיה בתהודה מגנטית - שיטת אבחון נפוצה ואינפורמטיבית, אשר, בניגוד לסריקת CT, אין לה השפעה מקרינה על הרקמות.
אנגיוגרפיה בתהודה מגנטית מסייעת לבחון ביסודיות את מצב כלי הדם, לזהות היצרות ולהעריך את מידתה. למומחה יש את האפשרות להשתמש בתמונה תלת-ממדית עם פירוט טוב, המאפשרת לצפות בעורק החוליה לכל אורכו, לקבוע את מיקומי העקמומיות, שינויים בקוטר, מידת הפטנטיות, יכולות הפיצוי וכו'.
הבדיקות כוללות בדיקות דם ושתן כלליות, בדיקת כימיה של הדם (ליפידוגרם עם ערכי כולסטרול, טיגליצרידים, HDL ו-LDL), ובדיקות ELISA (אנזים-קושרות אימונוסורבנט).
ניתן להרחיב את האבחון האינסטרומנטלי באמצעות רנטגן של עמוד השדרה הצווארי עם בדיקות תפקודיות, כמו גם טומוגרפיה ממוחשבת ספירלית של המוח ועמוד השדרה הצווארי. בהתאם לאינדיקציות בודדות, ניתן לרשום סריקה דופלקס של העורקים הברכיוצפליים עם בדיקות תפקודיות הכוללות סיבוב, הארכה וכיפוף הראש, וכן סריקה דופלקס של ורידי הצוואר. [ 8 ]
אבחון אוטו-נוירולוגי מעוגן על ידי בדיקות ממוחשבות המספקות תובנה לגבי מצב מבני גזע המוח.
איכות מנגנון הקואורדינציה הווסטיבולרית נבדקת על ידי ביצוע סטבילומטריה.
אבחון דיפרנציאלי
היפופלזיה של עורק החוליה השמאלי לרוב אינה סימפטומטית אם כלי הדם האחרים אינם ניזוקים ומבצעים את תפקידם כרגיל. במצב כזה, איכות זרימת הדם מפוצה על ידי עורק החוליה השני ועורקי התרדמה הגדולים.
אם הפיצוי מופרע ואינו מספיק, ונמצא כי למטופלים סימפטומטולוגיה ספציפית, יש להבין שהיא אינה ספציפית ויכולה להיגרם על ידי מגוון פתולוגיות אחרות. בפרט, יש צורך לשלול:
- טרשת עורקים;
- גְבֶרֶת;
- תהליכי גידול;
- הפרעות בכלי דם אחרות.
האבחון צריך לכלול נוירולוג, אונקולוג, המטולוג, רופא עיניים, רופא אף אוזן גרון, אם צוין - רופאים בעלי התמחויות אחרות.
למי לפנות?
יַחַס של היפופלזיה של עורק החוליה השמאלי
הפרעה בזרימת הדם בעורק החוליה השמאלי מלווה בתסמינים נוירולוגיים ופגיעה בזרימה ורידית. דבר זה, בתורו, יכול לגרום להתפתחות גודש, ולכן הטיפול מתחיל בטיפול המקל על זרימת הדם, משפר את הסתגלות מבני המוח, ומבטל את התהליכים הדלקתיים והבצקתיים הנלווים.
תרופות עיקריות המייעלות את הזרימה הוורידית:
- Detralex, Flebodia (Diosmin חצי סינתטי) 600-1200 מ"ג ליום;
- טרוקסרוטין 600-900 מ"ג ליום;
- תרופות, תוספי גינקו בילובה;
- L-ליזין אסצינט 100-200 מ"ג ליום.
תרופות נוגדות דלקת שאינן סטרואידיות (לכאב ודלקת):
- נימסיל 100-200 מ"ג ליום;
- לורנוקסיקם 8-16 מ"ג ליום.
הפרעות המודינמיות בהיפופלזיה עורקית מזוהות כמעט בכל החולים. ולא רק כלי הדם הוורברובזיליים, אלא גם רשת אגן הקרוטיד מושפעות.
כדי לשפר את זרימת הדם בעורק החוליה, נקבעו:
- נגזרות פורין ( פנטוקסיפילין 300-900 מ"ג מדי יום);
- תכשירים של פריווינקל (וינקמין 60 מ"ג מדי יום, וינפוצטין 15-30 מ"ג מדי יום);
- סינריזין 75-150 מ"ג ביום, נימודיפין 240 מ"ג ביום;
- חוסמי α-אדרנוגלוסקופים (ניקרגולין 30-60 מ"ג ביום).
יש לחבר נוירו-פרוטקטורים באופן חובה, דבר הרלוונטי במיוחד לחולים בסיכון גבוה להפרעות חריפות במחזור הדם המוחי, הסובלים מהתקפים איסכמיים חולפים, התקפי ירידה. השימוש היעיל ביותר ב:
- ציטיקולין, אשר משפר את חילוף החומרים ואת זרימת הדם במוח;
- אקטובגין, אשר מייעל תהליכים מיקרו-סירקולטוריים וטרופיים, ומגביר את הסתגלות רקמת המוח לחוסר חמצן.
בנוסף, ניתן לרשום גם חומרים כולינרגיים כגון Ceretone (800 מ"ג ביום) או Citicoline (500 מ"ג ביום):
- צרבריליזין 10-50 מ"ל ליום;
- Piracetam 1200 או 2400 מ"ג ליום;
- מילדרונט 500 מ"ג ליום;
- טרימטזידין 60 מ"ג ליום.
כחלק מטיפול סימפטומטי, משתמשים בתרופות להרפיית שרירים (טיזנידין), נוגדות עוויתות (נו-שפה), תרופות נגד מיגרנה (סומטריפטן) וויטמינים מקבוצת B.
יעילות הטיפול משתפרת אם מיושמים בנוסף הליכים כגון עיסוי אזור הצווארון, דיקור, אפקטים של מכשירים, פעילות גופנית טיפולית. [ 9 ]
טיפול כירורגי
חולים רבים הסובלים מאספקת דם לא מפוצה למבנים במוח זקוקים לניתוח. זה יכול להיות התערבות מיקרוכירורגית מורכבת כמו ניתוח מעקפים עורקיים או אנגיופלסטיה בלון או החדרת תומכן.
התערבות מעקפים מבוצעת כדי להפנות את זרימת הדם לעקוף את המקטע עם היפופלזיה. האנסטומוזה נוצרת מחלקים מכלי הדם של המטופל עצמו.
הניתוח מתבצע בהרדמה כללית ונמשך מספר שעות. מתבצעת בדיקת דופלר מגע של כלי הדם המעורבים כדי לבדוק את איכות האנסטומוזה לפני השלמת ההתערבות. לאחר הניתוח, מבוצעות שוב ושוב דופלרוגרפיה מבוקרת ודימות תהודה מגנטית.
אנגיופלסטיה באמצעות בלון היא הרחבה של לומן כלי הדם באמצעות בלון מיוחד המוחדר באמצעות קטטר דרך ניקוב בכלי דם עורקי היקפי. התהליך מנוטר על ידי רופא באמצעות פלואורוסקופיה.
על מנת ליצור לומן עורקי יציב ומספק, ניתן לשלב אנגיופלסטיה עם הליך הכנסת סטנט. נעשה שימוש במבנה רשת תוך-וסקולרית מיוחד.
לטיפול כירורגי בהיפופלזיה עורקית, נעשה שימוש בציוד נוירואנדוסקופי ומיקרוכירורגי מודרני, שיטות הדמיה רדיולוגיות, מכשירי ניווט עצבי ובקרה תוך ניתוחית על תפקוד מערכת העצבים.
מְנִיעָה
היפופלזיה של עורק החוליה השמאלי היא פגם שנוצר בתקופה התוך-רחמית. היא יכולה להיות קשורה לגורמים גנטיים, סביבתיים, רעילים או זיהומיים.
ניתן למנוע את הופעת הפרעה זו אם אישה מוכנה כראוי להריון, תבקר בזמן אצל רופא ותטפל במחלות מתפתחות, תתחסן מראש, תאכל בצורה רציונלית, ותיטול תכשירים מורכבים של ויטמינים ומינרלים, חומצה פולית, יוד וכו' המומלצים על ידי רופא.
במהלך ההריון, אסור לאם לעתיד לאפשר מגע עם חומרים מזיקים (מתכות כבדות, ניטרטים וכו'), לא ליטול תרופות ללא התייעצות מוקדמת עם רופא, לא לשתות אלכוהול ולא לעשן.
עוד לפני ההריון, בני הזוג צריכים לנהל אורח חיים בריא. לאחר תחילת ההריון, אישה צריכה להירשם בזמן לגינקולוג, לבצע אולטרסאונד שגרתי.
התזונה בזמן נשיאת תינוק צריכה להיות מאוזנת, כך שהעובר יקבל מספיק ויטמינים ומיקרו-נוטריינטים להתפתחות תקינה של איברים.
תַחֲזִית
היפופלזיה של עורק החוליה השמאלי כשלעצמה אינה מהווה איום מיידי על החיים, אך היא פוגעת באופן משמעותי באיכות החיים.
לאחר ביצוע אמצעי האבחון הנדרשים, מטופלים מקבלים טיפול מורכב לשיפור אספקת הדם למוח ולנרמול זרימת הדם. עם זאת, יש ליטול תרופות כאלה כמעט כל הזמן, ולכן מטופלים חווים לעיתים קרובות תופעות לוואי מסוימות: קצב לב מוגבר, הזעה מוגברת, קוצר נשימה, הפרעות שינה וכו'. כדי להפחית את הסבירות לתסמיני לוואי, הטיפול נקבע בקורסים, עם מינימום הפסקות והחלפת קבוצות תרופות (במידת הצורך).
עם התפתחות מצב קריטי - למשל, אם היפופלזיה של עורק החוליה השמאלי יכולה להיות מסובכת על ידי אי ספיקת דם מוחית חריפה - החולה מקבל טיפול כירורגי (אנגיופלסטיה) כדי להבטיח זרימת דם מלאה דרך כלי הדם הצר.
היפופלזיה של עורק החוליה השמאלי והצבא
היפופלזיה של עורק החוליה השמאלי מתגלה לעיתים קרובות במקרה, למשל, במהלך אבחון שגרתי. מכיוון שההפרעה אינה ניתנת לגילוי במשך זמן רב למדי, היצרות פתולוגית של העורק בגיל צעיר יכולה להיחשב כנורמלית.
אם לגיוס יש תסמינים נוירולוגיים המעידים על פגיעה במחזור הדם המוחי, ייתכן שיידרשו אבחונים וטיפול נוספים. לפיכך, חשד מתעורר מתסמינים כגון:
- כאבי ראש וסחרחורת קבועים;
- הפסקות חשמל רגילות;
- שינויים ברגישות הגפיים;
- תנודות בלחץ הדם.
במקרים מורכבים, ניתן לאתר הפרעות כרוניות במחזור הדם המוחי וכן אנצפלופתיה דיס-סירקולטורית.
רופאים מציינים כי בגיל צעיר, סיבוכים כאלה הם נדירים, ולכן היפופלזיה אסימפטומטית או בינונית של עורק החוליה השמאלי ברוב המכריע של המקרים אינה מהווה מכשול לשירות צבאי. הכרה כמוגבל או בלתי כשיר לשירות צבאי אפשרית אם מתגלים תפקוד לקוי וסיבוכים חמורים.

