המומחה הרפואי של המאמר
פרסומים חדשים
ברדיקרדיה בסינוסים: גורמים, תסמינים, טיפול
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
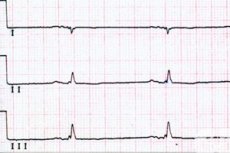
למרות שקצב הלב התקין עבור רוב האנשים נע בין 60 ל-90 פעימות בדקה, לעיתים קרובות נצפית ירידה מתמשכת, המוגדרת בקרדיולוגיה כברדיקרדיה של סינוסים (קוד ICD-10 - R00.1).
מה זה? זוהי הפרעה שבה הלב פועם לאט יותר, כלומר פחות מ-60 פעמים בדקה. למה סינוס? מכיוון שקצב הלב נשלט על ידי הצומת הסינוסואטריאלית, המייצרת את הדחפים החשמליים שמתחילים כל פעימת לב.
אֶפִּידֶמִיוֹלוֹגִיָה
קשה להבחין בין ברדיקרדיה סינוסית פיזיולוגית לסימפטומטית, ולכן סטטיסטיקות לגבי שכיחותה אינן ידועות.
למרות זאת, כפי שמראה בפועל, רק הסוג הפתולוגי (סימפטומטי) של ירידה בקצב הלב דורש טיפול, במיוחד אצל קשישים, שכן תדירות הסימפטום הזה עולה עם הגיל - ככל שהמחלות המתאימות מתפתחות.
גורם ל ברדיקרדיה בסינוסים
תסמין המתבטא בירידה בקצב הלב אינו בהכרח מעיד על מחלה. לדוגמה, כאשר אדם ישן, קצב הלב נמוך יותר מאשר כשהוא ער. לכן, מבחינים בין ברדיקרדיה סינוסית פיזיולוגית לבין ברדיקרדיה סימפטומטית (פתולוגית). וברוב המקרים, רופאים יכולים לזהות את הגורמים לה.
לפיכך, ירידה בקצב הלב במהלך היפותרמיה (היפותרמיה של הגוף, מלווה בהאטה בכל התהליכים המטבוליים) אינה נחשבת לפתולוגיה, כמו גם ברדיקרדיה סינוסית בלתי מורגשת אצל גברים ונשים קשישים - תוצאה של שינויים בלב הנגרמים מהזדקנות.
ברדיקרדיה בסינוסים אצל ספורטאים היא פיזיולוגית, עם טונוס גבוה, תכוף ונודד; כמעט מחציתם סובלים בו זמנית מברדיקרדיה בסינוסים והיפרטרופיה של חדר שמאל, מכיוון שקצב הלב יורד עם עלייה בנפח ובלחץ הפנימי עקב מאמץ פיזי מוגבר. למידע נוסף, ראו - לב ספורט
מבחינה פיזיולוגית, ברדיקרדיה בסינוסים מתרחשת גם במהלך ההריון, המתרחשת במחצית הראשונה עקב הקאות תכופות האופייניות לרעילות מוקדמת, ובשלבים מאוחרים יותר - כאשר הרחם מתחיל להפעיל לחץ מכני על הווריד הנבוב התחתון. אך עקב אנמיה, נשים בהריון עלולות לחוות טכיקרדיה בסינוסים.
בינתיים, האטה מתמשכת בקצב הלב יכולה להיות סימפטום של מגוון מצבים ומחלות פתולוגיות: קרדיומיופתיה גודשת והיפרטרופית; דלקת שריר הלב ואנדוקרדיטיס זיהומית; מצב לאחר אוטם; תת פעילות של בלוטת התריס (מחסור בהורמוני בלוטת התריס); מחסור באשלגן ו/או מגנזיום בדם (המוביל לחוסר איזון אלקטרוליטים); לחץ דם עורקי ודיסטוניה צמחית-וסקולרית; בעיות בבלוטת יותרת הכליה או בלוטת יותרת המוח; לחץ תוך גולגולתי מוגבר; דלקת הממוקמת במוח (לדוגמה, מחלת ליים) וגידולים.
הגורמים העיקריים לברדיקרדיה של הסינוסים הם הפרעות במערכת ההולכה הלבבית, שבהן הסינוס או הצומת הסינוס-טריאלי (nodus sinuatrialis) של העלייה הימנית, קוצב הלב הראשי, ממלא תפקיד מרכזי. והשילוב של חריגות פתולוגיות בפעולתו, המובילות לירידה בקצב הלב, נקרא תסמונת הסינוס החלש.
עם זאת, פגם ההולכה בברדיקרדיה של הסינוס קשור גם להפרעות בצומת העל-חדרי - חסם עלייתי-חדרי (AV block), שמשמעותו הקלינית עולה על חולשת הצומת הסינוסואטריאלי. ובעיות בהולכת דחפים מתחת לצומת AV נגרמות על ידי תסמונת לנגרט - פיברוזיס אידיופתי והסתיידות של מערכת ההולכה.
גורמי סיכון
גורמי סיכון לירידה מתמשכת בקצב הלב כוללים: מחלות זיהומיות ואוטואימוניות הגורמות לסיבוכים בלב; דימום והיפוקסיה מכל אטיולוגיה; היפר-רפלקסיה אוטונומית; גיל מבוגר; מנוחת מיטה ממושכת; אנורקסיה ו"דיאטות רעב"; חשיפה לחומרים רעילים (הרעלה), כמו גם עישון, שימוש לרעה באלכוהול ולחץ.
גורם יאטרוגני חשוב הוא שימוש ארוך טווח בתרופות אנטי-אריתמיות החוסמות קולטנים β-אדרנרגיים או תעלות סידן (אמיודרון, וראפמיל, פרופרנולול וכו'); גליקוזידים לבביים (קבוצת דיגיטליס); תרופות נוגדות דיכאון טריציקליות ונוירלפטיות מקבוצת פנוטיאזין, תרופות הרגעה (כולל ולוקרדין והאנלוגים שלו).
וגורמי סיכון להיחלשות קוצב הלב והתפתחות ברדיקרדיה: איסכמיה של שריר הלב, אוטם (עם צלקות באזור העלייה הימנית או המחיצה הבין-חדרית), שינויים ניווניים מוקדיים ומפושטים בשריר הלב עם נזק למיוציטים של צומת הסינוס (טרשת, הסתיידות).
פתוגנזה
כפי שמציינים קרדיולוגים, הפתוגנזה של ברדיקרדיה בסינוסים בהיפרטונוז פאראסימפתטי מורכבת מעירור יתר של עצב הוואגוס וענפיו המעצבבים את אזור הצומת הסינוסטריאלי.
ותפקוד לקוי שלו יכול להיגרם ממספר גורמים. ראשית, קצב הלב יורד כאשר אספקת הדם המלאה לסינוס מופרעת והטרופיזם של התאים היוצרים אותו מתדרדר. שנית, האוטומטיזם של קוצב הלב "כבוי" חלקית והוא פועל במהירות נמוכה יותר. כתוצאה מכך, המרווח בין דה-פולריזציות סינוס של קרדיומיוציטים (נוירונים של קוצב הלב) גדל, וזה יכול להוביל למצבים המוגדרים כברדיקרדיה של סינוס עם הפרעות קצב סינוס או ברדיקרדיה של סינוס עם טכיקרדיה סופר-חדרית. מצבים כאלה נקראים תסמונת פרדריק.
כאשר צומת הסינוס חלש, דחפים מתחילים להיווצר על ידי צרור היס, אך הם מתרחשים מוקדם מהצפוי וגורמים לסירוגין לכווץ את סיבי השריר של חדרי הלב - תוך עקיפת העלייה שלו. במצבים כאלה, ניתן לאבחן ברדיקרדיה של הסינוס ואקסתסיסטולה.
העברת הדחף עצמו עלולה להיפגע, מכיוון שהוא אינו יכול לעבור בחופשיות מתאי הסינוס לשריר הלב של העלייה, או מהעלייה לחדרים, עקב חסימת AV מדרגה שנייה ושלישית.
כמו כן, ניתן לעכב את הדחפים בין הצומת העל-חדרי לבין הצרור העל-חדרי (צרור His). אז יהיה נכון יותר להגדיר ברדיקרדיה על-חדרית. קרא עוד - מערכת הולכה של הלב. הפרעה חלקית במעבר הדחפים עם ירידה בקצב הלב ועלייה בלחץ בחדר הימני מצביעה על כך שמדובר בחסימה לא שלמה של הצרור הימני של His ובברדיקרדיה סינוסית, שיכולה להתרחש עם היצרות וצניחה של המסתם המיטרלי, איסכמיה ומומי לב מולדים, אוטם חריף, והם גם תופעת לוואי של תכשירים דיגיטליים (גליקוזידים לבביים).
במקרה של מומי לב הקשורים להפרעה בהמודינמיקה הבין-חדרית, במהלך תקופת התכווצות החדר, הלחץ בהם עולה, מה שמאט את קצב הלב, ונצפית ברדיקרדיה סינוסית עם עומס יתר סיסטולי.
בהסבר ההשפעה של הורמוני בלוטת התריס על קצב הלב, מומחים מדגישים כי עם סינתזה לא מספקת של טריודותירונין ותירוקסין בחולים עם תת פעילות של בלוטת התריס, לא רק מטבוליזם המים-מלח מופרע, אלא גם עירור הקולטנים התוך-רקמתיים של הכרומטין של מערכת הסימפתואדרנל פוחת. כתוצאה מכך, תאים לוכדים הרבה פחות יוני סידן, וזה מוביל לירידה בקצב הלב, תפוקת הלב ולחץ הדם הסיסטולי.
תסמינים ברדיקרדיה בסינוסים
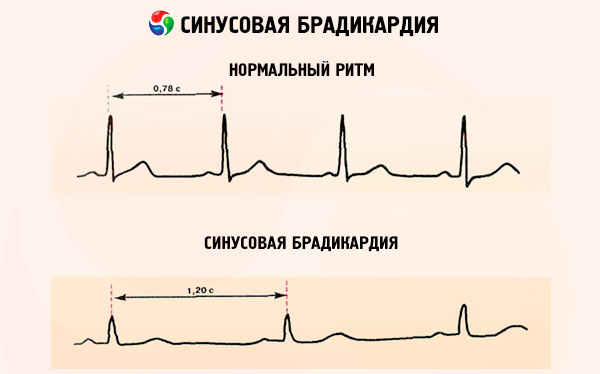
כפי שצוין לעיל, ברדיקרדיה סינוסית ב-ICD-10 מוקצה מקום בכיתה XVIII - בין התסמינים, הסימנים והסטיות מהנורמה. והסימנים הראשונים של ברדיקרדיה סינוסית הם ירידה בקצב הלב ל-58-55 פעימות לדקה, אשר עשויה שלא להיות מורגשת כלל, וזוהי ברדיקרדיה סינוסית קלה.
אבל ככל שקצב הלב יורד, ברדיקרדיה סינוסית יכולה לגרום לתסמינים מסוימים הקשורים להפרעות בתפקוד הלב ובהמודינמיקה הכללית. עוצמתם וטווחם תלויים במידת הירידה במספר התכווצויות הלב לדקה: 55-40 היא ברדיקרדיה סינוסית בינונית, פחות מ-40 היא ברדיקרדיה סינוסית חמורה.
לפיכך, בין התסמינים הלא ספציפיים המלווים ברדיקרדיה של הסינוסים מכל אטיולוגיה נמנים: עייפות מהירה, תחושת חולשה כללית, סחרחורת (אפילו עילפון), זיעה קרה, בחילה קלה, קשיי נשימה ותחושת אי נוחות באזור החזה.
ברדיקרדיה חמורה של הסינוסים – עם ירידה בקצב הלב ל-30 פעימות/דקה ומטה – מסווגת כמצב סופני דחוף (בפרט, עם ירידה משמעותית בנפח הדם במחזור הדם עקב פציעות ובמקרים של שכרות חמורה, הלם קרדיוגני, תרדמת תת פעילות של בלוטת התריס וכו'). היא מתבטאת בצינוזיס וקורות בגפיים, סחרחורת חמורה, התכווצות אישונים, עוויתות, ירידה בלחץ הדם, אובדן הכרה ודום נשימה.
ברדיקרדיה בסינוסים אצל ילדים ומתבגרים
אצל ילדים צעירים יותר, הלב פועם מהר יותר מאשר אצל מבוגרים מכיוון שהתהליכים הפיזיולוגיים העיקריים המבטיחים הומאוסטזיס של גוף הילד (טמפרטורת גוף ולחץ דם, קצב לב וכו') נשלטים על ידי החלק הסימפתטי של מערכת העצבים האוטונומית (ANS).
אצל יילודים, ברדיקרדיה סינוסית מוגדרת כקצב לב של פחות מ-100 פעימות בדקה (הנורמה היא כ-120-160) ומלווה חנק במהלך הלידה. וברדיקרדיה מתמשכת עם חסימת AV חלקית נחשבת לסימן לזאבת אדמנתית מערכתית מולדת או תסמונת QT ארוכה תורשתית.
כמו כן, ברדיקרדיה של הסינוסים אצל ילדים יכולה להיות תוצאה של תסמונת הסינוס החולה, המתפתחת לאחר ניתוח לב, ועם היפרטרופיה מולדת של החדר הימני.
ברדיקרדיה בסינוסים שזוהתה על ידי קרדיולוג אצל נער עשויה להתפתח עקב אותה חולשה של צומת הסינוס, אך ברוב המקרים היא מתבררת כסימפטום של הפרעות במערכת העצבים האוטונומית האופייניות לגיל ההתבגרות (עקב שינויים הורמונליים).
אצל חלק מהמתבגרים, מצב זה מלווה בביטויים של סימפתטיקוטוניה בעיקר; אצל אחרים, מופיעים סימנים של וגוטוניה, כלומר כאשר הפיזיולוגיה "נשלטת" בעיקר על ידי החלוקה הפאראסימפתטית של מערכת העצבים הסלולרית. זה נקבע גנטית ונקרא היפרטונוס פאראסימפתטי, המתבטא בהזעה מוגברת, לחץ דם עורקי, ולעתים קרובות מתרחשים אפיזודות של ברדיקרדיה בסינוסים.
אם שני חלקי מערכת העצבים האוטונומית נרגשים באותה מידה, אז זוהי אמפוטוניה, ובמצבים שונים ברדיקרדיה, ברדיאריתמיה של הסינוסים וטכיקרדיה התקפית (כלומר, התקפית) יכולות להתחלף.
טפסים
אין שיטתיות אחת של הפרעת קצב לב זו, ומקורות שונים מגדירים את הסוגים הבאים של ברדיקרדיה בסינוסים: פיזיולוגית, סימפטומטית (פתולוגית או יחסית), מוחלטת, מרכזית, אורגנית (תוך-לבבית, כלומר עקב מחלת לב אורגנית ראשונית), חוץ-לבבית (לא קשורה למחלת לב), ניוונית, רעילה, אידיופתית (מאטיולוגיה לא ידועה).
ברדיקרדיה סינוס אנכית נבדלת - פיזיולוגית, הקשורה לשינוי במיקום הציר החשמלי של הלב (EOS). בנוסף, אק"ג עשוי לחשוף סטייה של ה-EOS שמאלה (אופייני להיפרטרופיה של חדר שמאל) או תזוזה ימינה (עם אפשרות להיפרטרופיה של חדר ימין). שינויים אלה עשויים להיות אסימפטומטיים, אך עלולים להתבטא כתסמינים לא ספציפיים.
סיבוכים ותוצאות
אתם כבר יודעים עד כמה מסוכנת ברדיקרדיה חדה של הסינוסים, אבל ירידה סימפטומטית, רעילה או אידיופטית פחות בולטת במספר התכווצויות הלב יכולה להיות גם לה השלכות וסיבוכים.
ביניהם: אספקת דם לא מספקת למבנים בודדים בלב עם התפתחות תסמונת כאב (אנגינה); הפרעות לב תפקודיות (אי ספיקת לב); היווצרות מוגברת של פקקת; התפתחות שבץ מוחי, התקף לב, תסמונת מורגני-אדמס-סטוקס וכו'.
אבחון ברדיקרדיה בסינוסים
האבחון כולל מדידת דופק, לחץ דם, האזנה באמצעות סטטוסקופ, בדיקות דם (ביוכימיות, רמות הורמוני בלוטת התריס ואלקטרוליטים, קומפלקס ראומטי).
האנמנזה צריכה לכלול מידע על כל המחלות שהיו למטופל והתרופות שנטל.
לאבחון אינסטרומנטלי תפקיד מפתח באמצעות: אלקטרוקרדיוגרפיה עם 12 לידים (כמו גם הולטר 24 שעות), אקו לב, ובמידת הצורך, אולטרסאונד או MRI של בית החזה.
ברדיקרדיה של הסינוסים באק"ג תהיה גלויה על ידי ירידה בקצב הלב (המרווחים בין גלי ה-R יהיו ארוכים יותר), על ידי נוכחות קצב סינוס (גל ה-P תמיד חיובי וקבוע מול כל קומפלקס חדרי - QRS); על ידי קומפלקס QRS רחב יותר.
אימפולסים שמקורם בתוך צרור His או מתחתיו ב-ECG ייצרו קומפלקס QRS רחב עם קצב לב של 20 עד 40 פעימות לדקה.
מה צריך לבדוק?
אבחון דיפרנציאלי
אבחנה מבדלת של הפרעות קצב לב - כולל הפרעות קצב סינוסים, הפרעות דפולריזציה ותסמונת רפולריזציה חדרית מוקדמת - מתבצעת גם על סמך אק"ג, הן תקין והן עם פעילות גופנית.
ברדיקרדיה או ברדיאריתמיה יכולים להתרחש גם עקב בעיות בהעברת דחפים חשמליים על ידי החדרים, והפרעות הולכה תוך-חדריות מזוהות בחולים עם איסכמיה לבבית ונוכחות של פתולוגיות של מסתמי הלב הנגרמות על ידי טרשת עורקים, אנדוקרדיטיס או ראומטיזם.
מידע נוסף בחומר - הפרעות קצב לב והולכה.
למי לפנות?
יַחַס ברדיקרדיה בסינוסים
לדברי מומחים מהאגודה האירופית לקרדיולוגיה, עבור רוב האנשים, טיפול בברדיקרדיה בסינוסים אינו נדרש אלא אם כן לחולים יש תסמינים הקשורים בבירור לקצב לב איטי המשפיע לרעה על ההמודינמיקה הכללית.
מה לטפל וכיצד לטפל אם קיימים תסמינים? זה תלוי באטיולוגיה של קצב הלב הירידה ובביטויים הנלווים אליו. אם ברדיקרדיה של הסינוסים נגרמת על ידי תת פעילות של בלוטת התריס, אזי מומלץ טיפול הורמונלי חלופי (לבותירוקסין). דלקת שריר הלב זיהומית דורשת שימוש באנטיביוטיקה, במקרה של מחסור באשלגן ומגנזיום, נקבעות טבליות המכילות K ומגנזיום (פננגן, קודסן, קלינור, אשלגן אורוטט וכו').
טיפול הכרחי בתפקוד לקוי של בלוטות הסינוסים עם תסמינים קליניים חמורים וחסימה פרוזדורית חמורה, וזהו טיפול כירורגי אך ורק על ידי השתלת קוצב לב קבוע.
במקרים אחרים, כדי להגביר את קצב הלב, ניתן לרשום תרופות בעלות אפקט כרונוטרופי חיובי, המסופקות על ידי תרופות החוסמות קולטנים M-כולינרגיים וחומרים המגרים קולטנים β-אדרנרגיים. אלה כוללים: אטרופין, איזדרין (איזופרנלין), איפרטרופיום ברומיד (שמות מסחריים אחרים - איטרופ, אטרוונט, וגוס, נורמוסקרטול), אורציפרנלין (אסטמופנט, אלופנט, אלוטק), אפדרין, אפינפרין (אדרנלין), נוראפינפרין.
טבליות (0.01 גרם) ותמיסת הזרקה של איפרטרופיום ברומיד ניתנות לרשום רק על ידי רופא, אשר גם קובע את המינון (סטנדרט - 0.5-1 טבליה פעמיים ביום). התרופה עלולה לשבש את מתן שתן, הזעה, תפקודי אקומה ותפקוד מעיים; מייבשת את הרירית בפה ומפחיתה תיאבון. התווית נגד היפרטרופיה של הערמונית, גלאוקומה, היצרות מעיים, הריון (טרימסטר ראשון).
אם אין היסטוריה של טרשת עורקים, ניתן להשתמש באורציפרנלין - תמיסה 0.05%, טבליות (20 מ"ג). תרופה זו יעילה במיוחד במקרים של ברדיאריתמיה, וכן במקרה של ירידה בקצב הלב לאחר נטילת גליקוזידים לבביים. המינון ומשך הטיפול נקבעים על ידי הרופא המטפל.
ברדיקרדיה חמורה של הסינוסים, אשר עלולה להוביל לדום נשימתי, אשר עלול לבוא בעקבותיו לדום לב, דורשת טיפול חירום - עם מתן אטרופין וגירוי לבבי.
מְנִיעָה
אין אמצעים ספציפיים למניעת כל צורה של ברדיקרדיה. הדרך הקלה ביותר היא למנוע את השפעת הגורם היאטרוגני, כלומר, לסרב לתרופות המפחיתות את קצב הלב.
אחרת, נותר לפעול לפי ההמלצות הסטנדרטיות של הרופאים: לשלוט ברמות הכולסטרול ולחץ הדם, להפחית את כמות השומן והמלח הנצרכים, לקיים פעילות גופנית סדירה ולהפסיק לעשן.
תַחֲזִית
הפרוגנוזה תלויה בגורמים רבים. בצורות חמורות של ברדיקרדיה בסינוסים (פחות מ-40 פעימות לדקה), הלב "האיטי" אינו מספק מספיק דם כדי לענות על צרכי הגוף. זה יכול לגרום לתוצאות שליליות ולהיות מסכן חיים.
הפרוגנוזה טובה בחולים עם תת פעילות של בלוטת התריס, שכן טיפול בהורמוני בלוטת התריס יכול להקל על ברדיקרדיה ותסמינים אחרים.
בעבר, הפרוגנוזה לאנשים עם חסימת AV בדרגה שלישית הייתה גרועה, כאשר 50% מהחולים נפטרו תוך שנה מהאבחון. עם זאת, השתלת קוצב לב קבוע שיפרה את המצב באופן דרמטי.
שירות צבאי וספורט
ברדיקרדיה בסינוסים והצבא אינם תואמים אם הפתולוגיה מלווה באי ספיקת לב חמורה. במקרה של ברדיקרדיה קלה או בינונית אסימפטומטית, גורלם של מגויסים נקבע על ידי ועדה רפואית, הקובעת את האפשרות להיות או לא להיות "כשירים באופן מוגבל" לשירות צבאי.
וגם לשאלה האם ניתן לעסוק בספורט עם ברדיקרדיה בסינוסים צריכה להיות תשובה של קרדיולוג - לאחר בדיקה ובירור הגורמים לברדיקרדיה. אבל פעילות גופנית מתונה ללא הידרדרות משמעותית בבריאות בנוכחות הפרעת קצב לב זו היא רק מבורכת.


 [
[