המומחה הרפואי של המאמר
פרסומים חדשים
חקירת מערכת העצבים האוטונומית
סקירה אחרונה: 07.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
במקרים רבים, ניתוח מעמיק של תלונות המטופל ומידע אנמנסטי על תפקוד כדור המין והשתן והחלחולת, נוכחות של הזעה מוגברת, דחפים דחופים להשתין, בריחת שתן ובעיות זיקפה (אצל גברים) מספיקים כדי להעריך את התפקודים הווגטטיביים. מומלץ לבצע מחקר מפורט יותר של מערכת העצבים הווגטטיבית בחולים המציגים את התלונות המתאימות, כמו גם במספר פולינוירופתיות.
לחץ דם, קצב לב
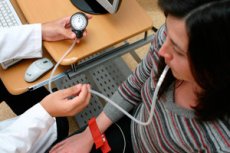
- הבדיקה האורתוסטטית נועדה להעריך את השתתפותה של מערכת העצבים הסימפתטית בתמיכה וגטטיבית של הפעילות. לחץ דם וקצב לב (HR) נמדדים כאשר המטופל שוכב ולאחר מכן עומד. לחץ דם וקצב לב נמדדים שוב 3 דקות לאחר כניסה למצב אנכי. עם תמיכה וגטטיבית תקינה של פעילות, קצב הלב (ב-30 לדקה) ולחץ הדם הסיסטולי (ב-20 מ"מ כספית) עולים מיד עם המעבר למצב אנכי, בעוד שלחץ הדם הדיאסטולי משתנה מעט. בעמידה, קצב הלב עשוי לעלות ב-40 לדקה, ולחץ הדם הסיסטולי עשוי לרדת ב-15 מ"מ כספית מתחת לרמה ההתחלתית או להישאר ללא שינוי; לחץ הדם הדיאסטולי אינו משתנה או עולה מעט בהשוואה לרמה ההתחלתית. תמיכה אוטונומית לא מספקת מאובחנת אם בדיקה אורתוסטטית מראה ירידה בלחץ הדם הסיסטולי של 10 מ"מ כספית או יותר מיד לאחר המעבר למצב אנכי או ב-15 מ"מ כספית או יותר בעמידה. במקרה זה, יש להניח אי ספיקה של מערכת העצבים הסימפתטית והסבירות להיפוטנסיה עורקית אורתוסטטית. תמיכה אוטונומית מוגזמת מאובחנת אם לחץ הדם הסיסטולי עולה מיד לאחר המעבר למצב אנכי ביותר מ-20 מ"מ כספית; או אם קצב הלב עולה ביותר מ-30 פעימות לדקה; או אם נצפית רק עלייה בודדת בלחץ הדם הדיאסטולי.
- מבחן לחיצת האגרוף משמש גם להערכת התמיכה הווגטטיבית בפעילות. המטופל לוחץ את האגרוף במשך 3 דקות בעוצמה השווה ל-30% מהכוח המרבי האפשרי (נקבע על ידי דינמומטר). בדרך כלל, לחץ הדם הדיאסטולי עולה ב-15 מ"מ כספית או יותר. במקרה של אי ספיקה וגטטיבית, עלייה כזו אינה מתרחשת.
- מבחן הנשימה העמוקה מעריך את מערכת העצבים הפאראסימפתטית. המטופל מתבקש לנשום עמוק ובתדירות נמוכה (6 נשימות בדקה). נשימה עמוקה ותדירה אצל אדם בריא מאטה את הדופק בלפחות 15 נשימות לדקה. האטה של פחות מ-10 נשימות לדקה מצביעה על ירידה בפעילות מערכת העצבים הוואגוסית.
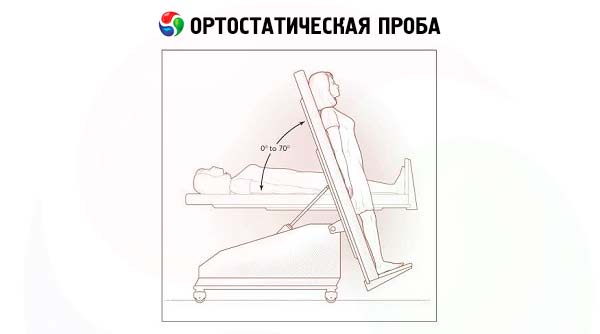
- בדיקת לחץ גלגל העין (Dagnini-Ashner) מאפשרת להעריך את תגובתיות מערכת העצבים הפאראסימפתטית. בעזרת כריות האצבעות, לחצו על גלגלי העיניים של המטופל השוכב על גבו עד שהוא חש כאב קל. המשיכו את הפעולה למשך 6-10 שניות. בדרך כלל, עד סוף הבדיקה, הדופק של המטופל מאט ב-6-12 פעימות לדקה. האטה בולטת יותר (תגובה ואגלית) מצביעה על תגובתיות וגטטיבית מוגברת, האטה פחות בולטת - ירידה בתגובתיות וגטטיבית. היעדר תגובה או עלייה פרדוקסלית בקצב הדופק (תגובתיות וגטטיבית מעוותת) מצביעים על דומיננטיות של טונוס מערכת העצבים הסימפתטית.
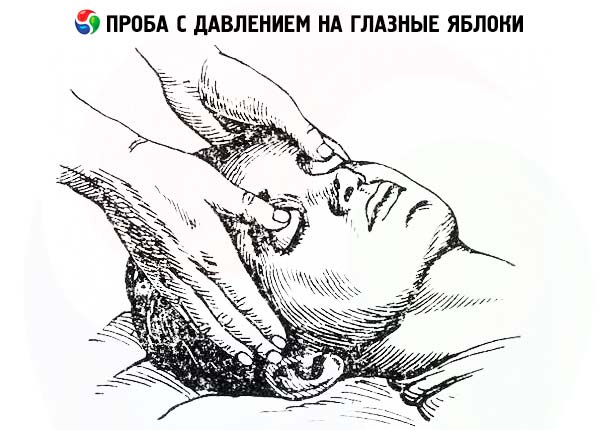
מְיוֹזָע
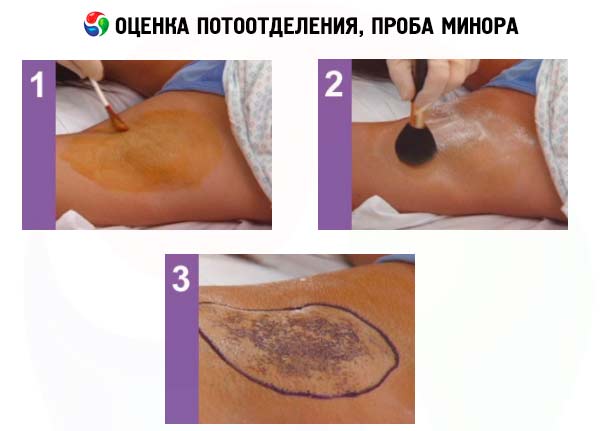
כדי להעריך הזעה, יש למשש את העור. במקרים ספקניים, ניתן להשתמש בבדיקת יוד-עמילן. עור המטופל משומן בתמיסת יוד בתערובת של אלכוהול אתילי ושמן קיק (יוד - 1.5; שמן קיק - 10; אלכוהול אתילי - 90). מספר דקות לאחר הייבוש, העור מפוזר באופן שווה באבקת עמילן. לאחר מכן, מעוררים הזעה באופן מלאכותי אצל המטופל (מינון 1 של חומצה אצטילסליצילית דרך הפה וכוס תה חם). במקומות בהם מופרשת זיעה, מתרחשת תגובה של עמילן עם יוד ונוצרת צבע סגול כהה עז. אזורים בהם אין הזעה נשארים ללא צבע.
הַטָלַת שֶׁתֶן
אם המטופל מתלונן על מתן שתן, ראשית כל, מישוש בטנו. במקרים מסוימים, פעולה זו תאפשר לזהות שלפוחית שתן נפוחה ומלאה יתר על המידה. אופי הפרעות מתן השתן מתברר בדרך כלל על סמך תוצאות בדיקה אורודינמית אינסטרומנטלית (ציסטומנומטריה, אורופלומטריה ).
נזק לאונה המצחית, במיוחד דו-צדדי, מוביל לירידה בהשפעות מעכבות יורדות על מרכז מתן שתן בעמוד השדרה, המתבטאות בדחפים ציוויים להשתין ובריחת שתן (שלפוחית שתן מרכזית ללא מעצור). רגישות שלפוחית השתן ותחושת המילוי שלה נשמרות, תפקוד הסוגרים של שלפוחית השתן אינו נפגע, מכיוון שהעצבוב בעמוד השדרה תקין. שלפוחית שתן מרכזית ללא מעצור אופיינית לקשישים ומתרחשת גם עם נזק מוחי מפושט. הפרעות קוגניטיביות תורמות להפרעות מתן שתן.
פגיעה חריפה בחוט השדרה מעל מקטעי העצה (פגיעה בחוט השדרה) גורמת להלם ספינלי, שבו תפקוד הדטרוזור מעוכב ושלפוחית השתן מתמלאת יתר על המידה. "בריחת שתן עקב הצפה" עלולה להתרחש. לאחר מכן, ככל שמתפתחת ספסטיות ברגליים, הדטרוזור הופך גם הוא ל"ספסטי" (היפראקטיבי) עקב אובדן שליטה מעכבת סופרא-סגמנטלית ושחרור מקטעי העצה השלמים וקשתות הרפלקס המקומיות שלהם. נוצרת שלפוחית שתן סופרא-סקרלית, או שלפוחית שתן רפלקסית אוטומטית, שאינה כפופה לשליטה רצונית, מתפקדת באופן אוטומטי (הדטרוזור מתכווץ באופן רפלקסיבי בתגובה למילוי), ומתבטאת בבריחת שתן אימפרטיבית. תחושת מלאות שלפוחית השתן ורגישותה בזמן מתן שתן מצטמצמות או אובדות, מכיוון שמסלולי החישה העולים בחוט השדרה נקטעים.
נזק לנוירונים הפאראסימפתטיים של מקטעי העצה (S2 S3 ) או לאקסונים שלהם (טראומה, רדיקולומיאלואיסכמיה, מנינגומיאלוצלה) מוביל להתפתחות אטוניה של שלפוחית השתן, בעוד שרגישות שלפוחית השתן עשויה להישמר (שלפוחית שתן תת-עצה, שלפוחית שתן מוטורית). מתרחשת עצירת שתן, שלפוחית השתן עולה על גדותיה בשתן. במקרה זה, אפשרית "אי שליטה על שתן עקב הצפה", או דליפת שתן פרדוקסלית (איסכוריה פרדוקסה): ישנם סימנים הן של עצירת שתן (שלפוחית השתן עולה על גדותיה ללא הרף ואינה מתרוקנת מעצמה) והן של דליפת שתן (שתן זורם כל הזמן טיפה אחר טיפה עקב מתיחה מכנית של הסוגר החיצוני). נוכחות מתמדת של כמות משמעותית של שתן שיורי בשלפוחית השתן מלווה בסיכון גבוה לפתח זיהום בדרכי השתן.
נזק לעצבים ההיקפיים המעצבבים את שלפוחית השתן או לשורשי עמוד השדרה האחורי מוביל לחוסר שליטה בשלפוחית השתן. היא מאבדת רגישות והופכת לאטונית (שלפוחית שתן חוץ-לשדית היקפית, שלפוחית שתן שיתוק תחושתי). צורה זו של שלפוחית השתן אופיינית לפולינוירופתיה אוטונומית סוכרתית, tabes dorsalis. תחושת מילוי שלפוחית השתן אובדת ורפלקס ריקון שלפוחית השתן נעלם, וכתוצאה מכך היא עולה על גדותיה. מתרחשת בריחת שתן עקב הצפה. נוכחות מתמדת של שתן שיורי בשלפוחית השתן קשורה לסיכון גבוה לזיהום בדרכי השתן.
שלפוחית השתן ה"אוטונומית" נטולת כל עצבוב (נזק משני לגרעיני שלפוחית השתן התוך-מוראליים במהלך מתיחה ממושכת של דפנות שלפוחית השתן). במקרה זה, הרפלקס התוך-מוראלי כבוי, אשר נסגר בגובה דופן שלפוחית השתן ומהווה בסיס לעירור רפלקסים מורכבים יותר. מידע חושי על שלפוחית השתן במקרים כאלה נעדר, ודחפים אפרנטיים אינם נתפסים על ידי דופן שלפוחית השתן, דבר המתבטא באטוניה של שלפוחית השתן ובעצירת שתן.
תסמונת קרום המוח
תסמיני קרום המוח מופיעים עם דלקת של קרומי המוח ( דלקת קרום המוח ), עם גירוי שלהם על ידי דם שנשפך ( דימום תת-עכבישי ), בתדירות נמוכה יותר - עם שיכרון אקסוגני או אנדוגני ולחץ תוך גולגולתי מוגבר (עם גידולי מוח). הסימנים המנינגאליים האינפורמטיביים ביותר כוללים נוקשות של שרירי העורף, תסמין קרניג, תסמיני ברודזינסקי. כל תסמיני קרום המוח נבדקים כאשר המטופל שוכב על גבו.
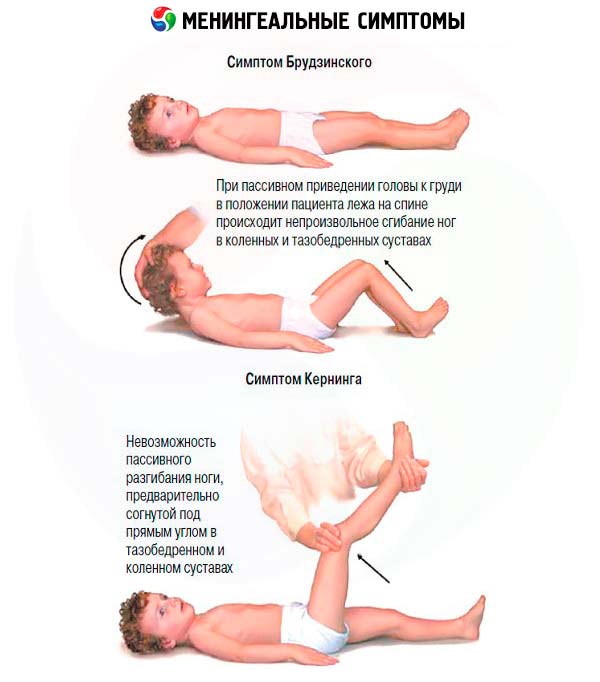
- כדי לזהות נוקשות של שרירי העורף, הרופא מניח את עורף ראשו של המטופל על ידו וממתין עד ששרירי הצוואר ירפו. לאחר מכן הוא מכופף בזהירות את צווארו של המטופל, ומקרב את הסנטר לחזה. בדרך כלל, עם כיפוף פסיבי של הצוואר, הסנטר נוגע בחזה; עם גירוי של קרומי המוח, יש מתח בשרירי הצוואר והסנטר אינו מגיע לחזה. יש לזכור כי הגבלת טווח התנועה בעמוד השדרה הצווארי יכולה להיגרם על ידי ארתרוזיס של מפרקי הפאזה של חוליות הצוואר (ספונדילוארתרוזיס). עם זאת, עם ספונדילוארתרוזיס, כיפוף הצוואר אינו נפגע באופן משמעותי ובמקביל, הסיבוב הצידי של הצוואר מוגבל משמעותית, דבר שאינו אופייני לתסמונת גירוי קרומי המוח. נוקשות חמורה של שרירי הצוואר אפשרית גם במחלת פרקינסון, אך אם ממשיכים להפעיל לחץ עדין על עורף הראש, ניתן לכופף את הצוואר במלוא עוצמתו, אם כי המטופל עלול לחוות אי נוחות קלה.
- תסמין קרניג: רגלו של המטופל כפופה בזווית ישרה במפרקי הירך והברך, ולאחר מכן מיושרת במפרק הברך. כאשר קרומי המוח מגורים, מורגש מתח בשרירי הכופף של הירך התחתונה, מה שמקשה על יישור הרגל.
- תסמיני ברודזינסקי: בעת ניסיון להטות את ראשו של המטופל באופן פסיבי לכיוון החזה, מתרחשת כיפוף במפרקי הירך והברך (תסמין ברודזינסקי העליון); תנועה דומה של הגפיים התחתונות נגרמת גם מלחץ על הסימפיזה הפובית (תסמין ברודזינסקי האמצעי); תנועת כיפוף דומה בגפה התחתונה הנגדית מתרחשת בעת ביצוע מבחן קרניג (תסמין ברודזינסקי התחתון).


 [
[