המומחה הרפואי של המאמר
פרסומים חדשים
אזוספרמיה
Last reviewed: 29.06.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
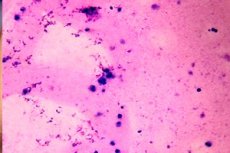
כאשר ניתוח של נוזל הזרע של גבר מגלה היעדר זרע, זה נקרא אזוספרמיה. הגורמים להפרעה זו יכולים להיות שונים: מאי ספיקה ראשונית ומשנית של הגונדות (קריפטורכידיזם, ניוון האפיתל של צינוריות האשכים, היפו-ורכידיזם וכו') ועד למחסומים מכניים אחרים שיכולים לחסום את הובלת הזרע מהאשכים אל שלפוחיות הזרע. איכות הליבידו עשויה שלא להיות מושפעת. אזוספרמיה מאובחנת על ידי בדיקה מיקרוסקופית חוזרת ונשנית של הזרע. [ 1 ]
הטיפול הוא ארוך טווח, פתוגנטי.
אֶפִּידֶמִיוֹלוֹגִיָה
אי פוריות אצל גברים היא חוסר היכולת להפרות אישה. נכון להיום, לרופאים יש את תוצאותיהם של מחקרים רבים, לפיהם ב-40% מהנישואים הלא פוריים, ה"אשם" בחוסר היכולת להרות הוא גבר. אינדיקטור נוסף לסטטיסטיקה: כ-15-20% מהנישואים מתמודדים עם קשיים דומים הקשורים לאי פוריות.
התפיסה המודרנית של "נישואים עקרים" מרמזת על כך שבני זוג אינם מסוגלים להרות במשך 12-24 חודשים של פעילות מינית סדירה ללא שימוש באמצעי מניעה.
יכולתו של גבר להפרות אישה נקבעת על ידי תכונות נוזל הזרע שלו ומספר ואיכות הזרע הנמצאים בו. הנוזל השמימה הוא הפרשה מעורבת של האשכים והגופים הנספחים, כמו גם ממערכת הבלוטות המיוצגת על ידי שלפוחיות הזרע, הערמונית, בלוטות ליטר וקופר. נוזל הזרע הוא בסיסי בתגובה, כאשר רמת החומציות (pH) נעה בין 7.0 ל-7.6. בטווח זה תאי הזרע מרגישים הכי בנוח לנוע. בנוסף, סביבה בסיסית הופכת את הזרע לעמיד יותר לסביבה החומצית של הנרתיק (רמת החומציות הממוצעת בנרתיק היא 4.5 ובתעלת צוואר הרחם היא 7.5).
על פי הסטטיסטיקה, אזוספרמיה מאובחנת בכ-2% מהזוגות הלא פוריים.
גורם ל של האזוספרמיה
אזוספרמיה מלווה בהפרעה של היווצרות זרע, וכתוצאה מכך נוזל הזרע אינו מכיל זרע. בהתאם לסיבות הבסיסיות, מומחים מבחינים בין גרסה חסימתית לגרסה לא חסימתית של הפתולוגיה.
אזוספרמיה כרוכה באובדן יכולתו של גבר להרות באופן טבעי, ועבור חלק מהמטופלים, גם טכנולוגיות רבייה מסייעות אינן מצליחות.
אזוספרמיה יכולה להופיע בצורה חסימתית ולא חסימתית. במקרה הראשון, הסיבה היא חסימה של צינורות הזרע, ובמקרה השני, הייצור הישיר של זרע נפגע. [ 2 ]
בעיות בהעברת זרע יכולות להתרחש מהסיבות הבאות:
- תהליכים זיהומיים ודלקתיים המשפיעים על מערכת הרבייה הגברית ומשפיעים לרעה על יכולתו של הגבר להפרות;
- פגיעות טראומטיות, התערבויות כירורגיות בעמוד השדרה (אזור הלומבוסקרלי), חלל הבטן, איברי המין;
- הרחבה והגדלה של כלי הדם הוורידיים בשק האשכים ( וריקוצלה );
- שיטות ספציפיות למניעת הריון כמו ניתוח צינור השפיכה (vasectomy) - הליך שבו צינורות השפיכה נחתכים ונקשרים;
- היעדר מולד או איחוי של צינורות הזרע.
סוג לא חסימתי של אזוספרמיה אינו קשור לחסימת הפרשת הזרע, אלא להפרעה בייצור הזרע בגוף. הגורמים המעוררים תקלה כזו הם כדלקמן:
- נטילת תרופות מסוימות - במיוחד אנטיביוטיקה, הורמונים סטרואידים וכימותרפיה;
- שימוש לרעה באלכוהול, עישון ושימוש בסמים;
- תורשה שלילית (למשל, תסמונות קליינפלטר או קלמן);
- חוסר איזון הורמונלי המשפיע על תפקוד האשכים;
- שפיכה רטרוגרדית, שבה תאי זרע נופלים לשלפוחית השתן במקום לשופכה (מתרחשת על רקע פגיעות בחוט השדרה, סוכרת וכו');
- חשיפה לקרינה רדיואקטיבית, טיפול בקרינה;
- עלייה חמורה או ממושכת בטמפרטורת הגוף, שיכרון כרוני, הרעלה מחומרי הדברה, מתכות כבדות;
- אי ספיקת אשכים.
גורמי סיכון
מאחר והפרעות ביצירת זרע ואזוספרמיה הן בעיות שכיחות למדי בקרב גברים, מדענים יזמו מחקר שבו הצליחו לזהות גורמי סיכון בסיסיים להתפתחות אי פוריות גברית:
- הרגלים רעים (עישון, שתיית אלכוהול);
- תזונה לא נכונה (צריכת מזון שומני, מלוח וחריף בעיקר);
- סיכונים תעסוקתיים במשך חמש שנים או יותר (חשיפה לטמפרטורות גבוהות ונמוכות מדי, אוויר גזי ואבקי, שיכרון כימי);
- תנאים סביבתיים לא נוחים;
- התעלמות ממחלות, פנייה בטרם עת לעזרה רפואית, כרוניזציה של פתולוגיות;
- היפודינמיה, אורח חיים יושבני בעיקרו;
- לחץ פסיכו-רגשי מוגזם, קונפליקטים תכופים, דאגות, פחדים;
- פעילות גופנית מוגזמת.
אחד הגורמים המובילים להתפתחות אזוספרמיה נחשב לאורח חיים לא בריא של נציגים מודרניים של המין החזק. הרגלים מזיקים משפיעים לרעה למדי על בריאותם ויכולת הרבייה של גברים, וביתר שאת בשילוב עם גורמים קיימים אחרים. [ 3 ]
קבוצות בסיכון יכולות לכלול:
- חולים עם היסטוריה של זיהומים המועברים במגע מיני;
- גברים שנחשפו לקרניים מייננות או לחומרים פעילים כימית;
- אנשים שבני משפחתם הקרובים סבלו מהפרעות הורמונליות;
- גברים עם היסטוריה של פגיעות טראומטיות במערכת איברי המין החיצונית.
פתוגנזה
אזוספרמיה באופן כללי נגרמת על ידי אחת משלוש סיבות בסיסיות:
- תפקוד לקוי של הצינורות שדרכם מופרשים תאי זרע.
- תפקוד לקוי של האשכים.
- מחלות ומצבים אחרים.
הסיבה הראשונה, הפרעות בערוצי הפלט, נובעת מגורמים כגון:
- פגיעות טראומטיות בחוט השדרה, בהן ישנה פריקה של הפרשת זרע לחלל שלפוחית השתן;
- ניתוחי ערמונית (טיפול כירורגי בדלקת הערמונית, אדנומות של הערמונית וכו');
- סוכרת;
- פתולוגיות דלקתיות-זיהומיות כגון שחפת או מחלות מין;
- פתולוגיות גנטיות המלוות בכשל מטבולי (למשל, סיסטיק פיברוזיס);
- מומים מולדים פגומים של צינור הוואז.
הסיבה השנייה, תפקוד לקוי של האשכים, היא תוצאה של:
- של אשכים שלא ירדו (קריפטורכידיזם);
- ייצור נמוך של הורמוני מין גבריים;
- נגעים טראומטיים ונגעים אחרים באשכים;
- חשיפה לקרינה, הרגלים רעים;
- תגובות דלקתיות הכרוכות באזור האשכים;
- מחלות מין, דלקת אורכיטיס;
- פגמים גנטיים, אנומליות מולדות.
בין שאר הפתולוגיות שיכולות לעורר התפתחות של אזוספרמיה, מומחים מכנים מחלות כאלה:
- פגיעה בהיפותלמוס, אזור המוח השולט על ייצור הורמוני המין;
- פגיעה בבלוטת יותרת המוח - מחלקה "כפופה" להיפותלמוס, אשר יכולה להיות מושפעת כתוצאה משיכרון ממושך (כולל אלכוהול וסמים), תהליכי גידול ודימומים.
תהליך הזרע הוא היווצרות והתבגרות של תאי זרע: הוא מתחיל בגיל ההתבגרות ונמשך עד גיל מבוגר. תאי מין זכריים נוצרים בצינורות הזרע המפותלים של האשכים. זה קורה ברצף: החל מהתפשטות תאי הזרע ועד לתהליכי המיוזה והזרעוניזה. שיא הפעילות של התהליך נצפה במשטר טמפרטורה של כ-34 מעלות צלזיוס. משטר כזה נשמר, בשל המיקום האנטומי של האשכים לא בחלל הבטן, אלא בשק האשכים. תאי הזרע מבשילים לחלוטין בתוספת האשך. כל מחזור היווצרות הזרע בגוף הגברי נמשך כ-74 ימים.
תסמינים של האזוספרמיה
הסימן העיקרי לאזוספרמיה הוא חוסר היכולת של זוג להרות ילד. ככלל, דווקא עם בעיה זו גברים פונים לעזרה רפואית, שכן באופן כללי תפקוד מיני לרוב אינו נפגע. תסמינים אחרים עשויים להופיע רק אם הם נגרמים על ידי המחלה העיקרית, הראשונית. לדוגמה, תפקוד לקוי של האשכים - היפוגונדיזם - מתבטא בחוסר התפתחות של התמונה המינית המשנית, המתבטאת בשיער לא פעיל, מבנה גוף נשי, גינקומסטיה. אזוספרמיה הפרשית מזוהה לעיתים קרובות על רקע היפופלזיה של האשכים, ירידה ביכולת המינית, בעיות זיקפה, תסמונת הפין הקטן.
סוגים שונים של אזוספרמיה חסימתית מלווים לעיתים בתחושת אי נוחות, כאבי משיכה באזור איברי המין, נפיחות או נפיחות של שק האשכים. הפרעות מישוש של האשכים לרוב אינן מזוהות, אך הנספחים עשויים להיות מוגדלים - עקב הצטברות של תאי נבט זכריים בהם. חסימה מתרחשת לעיתים קרובות במקביל לשפיכה רטרוגרדית.
ברוב המכריע של המקרים, גבר הסובל מאזוספרמיה אינו מבחין בסימנים פתולוגיים. ה"פעמון" הראשון מופיע כאשר בני הזוג מתחילים לתכנן הריון, אך יחסי מין לא מוגנים קבועים אינם מובילים לתוצאה המיוחלת: האישה לא נכנסת להריון.
רופאים מבחינים במספר תסמינים שיש לשים לב אליהם, שכן הם יכולים להצביע על קיומן של תקלות הרבה לפני שהמטופל חושד באי פוריות גברית ובאזואוספרמיה:
- כאב קל לסירוגין באזור המפשעה;
- נפיחות, נפיחות באזור האשכים;
- היחלשות הזקפה והליבידו;
- תחושה מתמדת של עייפות;
- נפיחות, הגדלה של בלוטות השד (גינקומסטיה);
- תהליכים זיהומיים כרוניים ותכופים;
צמיחת שיער לקויה בפנים ובגוף, כמו גם סימנים אחרים לירידה סבירה בייצור הורמוני המין הגבריים.
זרע באזוספרמיה
הערכת זרע מתבצעת באופן הבא:
- נורמוזמיה - 1 עד 6 מ"ל של נוזל זרע.
- מולטיסמיה - נפח נוזל הזרע עולה על 6 מ"ל.
- נורמוספרמיה - מספר תאי המין הזכריים לכל 1 מ"ל של נוזל זרע הוא 60-120 מיליון.
- פוליספרמיה - מספר תאי המין הזכריים לכל 1 מ"ל של נוזל זרע עולה על 120 מיליון.
- אספרמיה - תאי זרע ותאי יצירת זרע נעדרים.
- אוליגוזוספרמיה - מספר תאי המין הזכריים בנוזל הזרע אינו עולה על 20 מיליון לכל 1 מ"ל.
- היפוספרמיה - ספירת הזרע היא בין 20 ל-60 מיליון זרעונים לכל 1 מ"ל.
- אזוספרמיה - תאי זרע נעדרים בזרע, אך קיימות צורות לא בשלות של יצירת זרע.
טפסים
אזוספרמיה היא סוג של אי פוריות אצל גברים שבה תאי זרע אינם מזוהים בבדיקת שפיכה. אנדרולוגים ואורולוגים מצביעים על נוכחותן של מספר צורות של יצירת זרע לא תקין: לא רק אזוספרמיה, אלא גם אוליגוזוספרמיה, אסתנוזוספרמיה וטרטוזוספרמיה.
בנוסף, שילוב של פתולוגיות אפשרי - לדוגמה, לעיתים קרובות נתקלים באבחנות כגון אוליגואסתנוזוספרמיה, אסתנוטרטוזוספרמיה, אוליגוטרטוזוספרמיה וכו'.
אסתנוזואוספרמיה |
נוכחות של פחות ממחצית תאי הזרע עם תנועה מסוג I (לינארית מתקדמת) וסוג II (לינארית איטית או לא לינארית מתקדמת), או נוכחות של פחות מ-25% מהתאים עם תנועה מסוג I. מספר וצורת תאי הנבט הזכריים נמצאים בטווח הנורמלי. |
אוליגוזואוספרמיה |
ירידה במספר תאי הנבט הזכריים החיים - פחות מ-20 מיליון לכל 1 מ"ל של נוזל זרע. |
טרטוזואוספרמיה |
יותר מ-50% מתאי הנבט הזכריים מאופיינים בחריגות במבנה (ראש וזנב). |
אזוספרמיה |
אין זרע בהפרשת הזרע. |
על פי הגורם האטיולוגי (הסיבתי), מומחים מחלקים סוגים כאלה של הפרות:
- אזוספרמיה לא חסימתית היא הפרעה שאינה קשורה לחסימה של מערכת הזרע. הפתולוגיה היא לרוב הפרעה מסוג הפרשה.
- אזוספרמיה חסימתית קשורה לחסימת מעבר צינורות הזרע. זה מוביל לכך שתאי המין הזכריים אינם יכולים להגיע מהאשכים לאיבר המין. גרסה זו של אזוספרמיה מתרחשת ב-40% מהמקרים. חסימה בצינורות יכולה להיות נרכשת או מולדת.
- אזוספרמיה אובטורטורית נגרמת מחסימה של צינורות הזרע. פתולוגיה זו עשויה להיות תוצאה של אפלזיה מלאה או חלקית של הנספחים, הצינורות או שלפוחיות הזרע, חסימה נרכשת של הצינורות כתוצאה מחסימה פוסט-דלקתית, תהליכים ציסטיים וגידוליים הדוחסים את צינור התוספת. חסימה יאטרוגנית עקב התערבויות כירורגיות באזור זה אפשרית גם כן.
- אזוספרמיה הפרשית מלווה בפגיעה ביצירת זרע עקב קריפטורכידיזם דו-צדדי, אפידפרוטיטיס, תהליכי גידול, קרינה או השפעות רעילות.
- אזוספרמיה זמנית היא מצב חולף שבו תאי זרע לא תמיד נעדרים בהפרשת הזרע, אלא רק באופן תקופתי. לדוגמה, ההפרעה מתבטאת בהחמרה של מחלות מסוימות, לאחר לחץ חמור, על רקע טיפול בתרופות מסוימות (הורמונים, אנטיביוטיקה, תרופות כימותרפיות). תקלה זמנית מתרחשת לעיתים קרובות אם גבר מבקר לרעה באמבטיות ובסאונות, או מקיים יחסי מין לעתים קרובות מדי.
- אזוספרמיה גנטית נגרמת על ידי גורם תורשתי והיא פתולוגיה מולדת. הגורמים לכך הם סטיות מספריות או מבניות בכרומוזומי המין. נשאים של מוטציה בגן CFTR (סיסטיק פיברוזיס) סובלים לעיתים קרובות מאזוספרמיה חסימתית הקשורה להיעדר או לחסימה של צינורות הזרע. [ 4 ]
- אזוספרמיה מולדת, המתפתחת בעובר במהלך התפתחות העובר, יכולה להיגרם כתוצאה מתת-יותרת המוח, תסמונות קולמן או פראדר-ווילי, הפרעות אחרות הגורמות לחוסר בגונדוטרופין או ב-GnRH, ותסמונת קליינפלטר. יותר מ-10% מהחולים שאובחנו עם אזוספרמיה סובלים מיצירת זרע לא תקינה עקב חריגה בכרומוזום Y. חריגות כאלה לרוב משתרעות עד לזרוע הארוכה של הכרומוזום: חלק זה מכונה על ידי מומחים כ-AZF (גורם אזוספרמיה).
על פי הגורם האטיולוגי, נבדלות צורות כאלה של אזוספרמיה:
- הצורה הקדם-אשטית קשורה לתקלות הורמונליות ומייצגת חוסר משני בתפקוד האשכים.
- צורת אשכים היא תפקוד לקוי ראשוני של האשכים עקב חריגה באשכים עצמם.
- הצורה הפוסט-אשטית נובעת משפיכה לקויה או חסימה של צינורות השפיכה.
הצורות הראשונה והשלישית של המחלה הן הקלות ביותר לטיפול. וריאנט האשכים הוא לרוב בלתי הפיך (למעט - וריקוצלה).
סיבוכים ותוצאות
אזוספרמיה עצמה נחשבת כבר לסיבוך של הפרעות דלקתיות ואנדוקריניות זיהומיות המשפיעות על מערכת השתן והאורגניטלים.
עם זאת, מה יכול לגרום לאזוספרמיה אם לא מטפלים בפתולוגיה?
לעתים קרובות יש בחברה חשיבה סטריאוטיפית: אם אין ילדים במשפחה, הבעיה היא אצל האישה. עם זאת, הסטטיסטיקה אומרת אחרת לגמרי: בריאות האישה אינה מאפשרת כניסה להריון רק בשליש מהמקרים. שליש נוסף הוא הפרות מצד בריאות הרבייה הגברית. 33% הנותרים הם בעיות מצד שני בני הזוג בו זמנית, או מקרים בהם לא ניתן לקבוע את הסיבה לחוסר ההריון. לכן, אם אישה לא מצליחה להיכנס להריון במשך 1-2 שנים עם יחסי מין לא מוגנים באופן קבוע, יש לאבחן את שני בני הזוג.
אצל גברים מסוימים, אזוספרמיה נגרמת על ידי מצבים רפואיים חמורים שעלולים לגרום לסיבוכים חמורים באותה מידה לאורך זמן:
- גוֹדֶשׁ;
- פתולוגיות דלקתיות (דלקת הערמונית, אורכיטיס, שלפוחית הווסיקוליטיס, אפידידיטיס).
בנוסף, העובדה המיידית של חוסר יכולת להרות הופכת לעתים קרובות לסיבה להפרעות דיכאון אצל גברים, מצבים מלחיצים, מובילה לסכסוכים משפחתיים ואי הבנות.
פוריות גברית עם אזוספרמיה
אם לא מתגלים תאי מין זכריים בנוזל הזרע במהלך האבחון, אין זה אומר שגוף הגבר אינו מייצר תאים כאלה כלל. לעיתים קרובות קורה שהאשכים מתפקדים במלואם, אך קיים מכשול בדרך ליציאה, החוסם את כניסת הזרע לנוזל הזרע.
ישנו מספר סף מסוים של תאי זרע שחייבים להיווצר באשך כדי שהתאים יגיעו לזרע. אם תאי זרע מיוצרים בכמות נמוכה יותר, ייתכן שהם לא יגיעו לשפיכה, אך בהחלט עשויים להיות נוכחים ישירות באשך.
על מנת לקבוע את שורש האזוספרמיה ולהעריך את הסבירות לחידוש הפוריות ושימוש נוסף בשיטות רבייה מסייעות, הרופא ממליץ למטופל לעבור אבחון - בפרט, ביופסיה של האשכים. הליך זה מסייע לעיתים קרובות במציאת תאי זרע בוגרים ברקמות, וגם מאפשר לקבוע את טקטיקות הטיפול.
אבחון של האזוספרמיה
על מנת להצליח בטיפול באזוספרמיה, יש צורך לזהות את הגורם הבסיסי להפרעה. ראיון עם המטופל מתחיל באיסוף אנמנזה: הרופא צריך לדעת על כמה מאפיינים של חיי המין של המטופל, למשל - מידת ואיכות הפעילות המינית, משך התקופה שבה לא ניתן להרות ילד. בנוסף, נקודות כגון פתולוגיות שעברו או קיימות, הרגלים רעים, שכרות תעסוקתית וכו' הופכות למידע חשוב. לאחר מכן, המומחה מעריך את הנתונים החיצוניים של הגבר: מאפייני הגוף, מצב איברי המין, מידת המאפיינים המיניים המשניים.
במרכזי אבחון רבים, אבחנה של אזוספרמיה נעשית רק לאחר לפחות שתי בדיקות מיקרוסקופיות של זרע המאשרות את היעדר תאי מין זכריים. במידת הצורך, נקבעים אבחונים נוספים:
- אולטרסאונד של הערמונית, שלפוחיות הזרע, אשכים וכו';
- מדידת אשכים באמצעות אורכידומטר ומכשירי מדידה אחרים;
- בדיקת זרע (מבוצעת לפחות פעמיים במרווח זמן של 2-3 שבועות);
- בדיקת דם המציגה רמות של הורמון מגרה זקיק (FSH), טסטוסטרון, פרולקטין, אינהיבין B;
- מחקרים גנטיים (קריוטיפ, גן CFTR, גורם AZF).
בנוסף, מבוצעות בדיקות לקביעת מחלות המועברות במגע מיני. אזוספרמיה לא חסימתית מסומנת אם רמות ה-FSH עולות ל-7.6 MF/L או יותר, עם הפרעה כללית בהתפתחות האשכים.
ניתן להרחיב את האבחון האינסטרומנטלי. מבוצעים אולטרסאונד טרנסרקטלי של בלוטת הערמונית, אולטרסאונד דופלר של כלי האשכים.
את בדיקת הזרע משלימה בדיקת MAR, המלווה בהערכת תכולת הנוגדנים נגד זרע בדם.
חשיבות מיוחדת היא קביעת המצב ההורמונלי, המסייעת בהערכת איכות ויסות בלוטת יותרת המוח-היפותלמוס של תפקוד בלוטות המין.
כידוע, זיהומים המועברים במגע מיני יכולים גם הם להשפיע לרעה על איכות הזרע אצל גברים. כדי לשלול פתולוגיות כאלה, מבוצעות בדיקות ELISA, RIF או תגובת שרשרת פולימראזית (PCR).
על מנת למנוע חדירת נוזל זרע לא לשופכה אלא לשלפוחית השתן (מה שנקרא שפיכה רטרוגרדית), מבוצעת בדיקת שתן לאחר שפיכה.
ביופסיה של אשכים לאזוספרמיה.
אם אין התוויות נגד, ביופסיה מבוצעת בדרך הסטנדרטית: ניקוב דופן האשך מתבצע במחט דקה, לאחר הרדמה כללית או מקומית ראשונית. כל ההליך נמשך מספר דקות בלבד. אם ההרדמה הייתה מקומית, המטופל משוחרר לביתו תוך שעה.
במקרים מסוימים, יש צורך לבצע ביופסיה "פתוחה": שיטה זו משמשת אם יש צורך לקחת כמות גדולה יותר של רקמה לבדיקה. במהלך ההליך, מבוצע חתך עורי בשק האשכים (עד 10 מ"מ), ולאחר מכן נלקחת כמות הרקמה הרצויה. המניפולציה מושלמת על ידי הנחת תפר אחד או יותר (בדרך כלל באמצעות חוטים נספגים). המטופל יכול לחזור הביתה לאחר 2-3 שעות, או להישאר בבית החולים (במידה ונדרש פיקוח רפואי נוסף).
השיטה המיקרוכירורגית של ביופסיה של האשכים, הכוללת ביצוע חתך עור גדול יותר בשק האשכים, פחות נפוצה. טכניקה זו מאפשרת בדיקה חוזרת מלאה באמצעות מיקרוסקופ כירורגי.
כל השיטות הללו דורשות הכנה פשוטה אך מיוחדת של המטופל. הרופא אוסף מראש את תוצאות הבדיקות המקדימות, דן עם הרופא המרדים בשיטות הרדמה אפשריות. הוא משוחח עם המטופל, מסביר את מהות ההליך, מברר אם יש לו שתלים, מסתמים מלאכותיים, קוצבי לב, ושואל לגבי תרופות, במיוחד כאלה שמדללות את הדם (חומצה אצטילסליצילית, וורפרין וכו').
שלב ההכנה המיידי הוא כדלקמן:
- בערב שלפני ההליך אסור לאכול יתר על המידה, רצוי לא לאכול ארוחת ערב, או לאכול משהו קל (גבינת קוטג', קצת ירקות וכו');
- אין לשתות או לאכול ביום הביופסיה;
- להתרחץ במקלחת בבוקר, לגלח את השיער בשק האשכים ובאזור הירך הקדמי.
החומרים המתקבלים במהלך הביופסיה מועברים ישירות לאמבריולוג. הוא מעריך את סיכויי הגבר להרות בהצלחה, עורך מחקרים נוספים, מתייעץ עם מומחה לפוריות וגנטיקאי.
מחקר ציטוגנטי של הקריוטיפ של זכר עם אזוספרמיה
גברים המתקשים להרות ובעלי קריוטיפ סומטי תקין נמצאים בסיכון לפתח אנאופלואידיות של הזרע, שיבוש במספר הכרומוזומים בקבוצה הדיפלואידית, כאשר שכיחות פגמים בכרומוזומים בקו הנבט נעה בין 6 ל-18%.
קשה להפריז בחשיבות תפקידו של כרומוזום Y ביצירת תאי זרע. אך כיום קשה לבצע אבחון המאפשר לזהות שינויים כרומוזומליים והשפעתם על הירידה במספר תאי הנבט הגבריים. ידוע כי התפתחות בעיות פוריות קשורה קשר הדוק להיעדר כרומוזום Y בחומר הגן.
באזוספרמיה, פגמים גנטיים בכרומוזום Y נמצאים בכ-35-50% מהמקרים.
הפגמים הכרומוזומליים הבאים עלולים להוביל לפגיעה ביצירת זרע:
- הפרעת מספר כרומוזומים (XXY, YYY);
- אנומליות כרומוזומליות מבניות;
- טרנסלוקציות כרומוזומליות.
קריוטיפ באזוספרמיה ובהפרעות דומות אחרות נבדק במקרים כאלה:
- באזוספרמיה הפרשית עם רמות גבוהות של FSH בסרום;
- באוליגוספרמיה עם קצב של פחות מ-5 מיליון זרעונים לכל 1 מ"ל של זרע;
- טרטוזואספרמיה (נוכחות של מספר רב של תאי זרע מתים בנוזל הזרע).
באזוספרמיה, לעיתים קרובות מתגלה שינוי קריוטיפ 47,XXY: כרומוזום X נוסף נצפה בחולים עם קריפטורכידיזם ותסמונת קליינפלטר. בכל המטאפאזות, מתגלה טרנסלוקציה של רוברטסון (כרומוזום 13, 14, וכן 47,XY, -13, rob. T. (13,14).
יש להניח שבמקרים כאלה, הטרנסלוקציה מאופיינת בהתפתחות מאוחרת, שכן אין עדויות לאופי מולד ותורשתי של הפרעות פוריות ואנומליות כרומוזומליות.
סוגי הפגמים בכרומוזומים אצל גברים שאובחנו כאזוספרמיה מוצגים בטבלה: [ 5 ]
קריוטיפ |
% ממקרי החולים עם אזוספרמיה |
46, XY. |
יותר מ-92% |
אנומליות כרומוזומליות |
פחות מ-8% |
קלאסיק 47, XXY |
כ-2% |
טופס מלא 48, XXYY |
פחות מ-1% |
גרסת פסיפס 46, XY/47, XXY |
פחות מ-1% |
וריאנט קליני 47, XXY |
פחות מ-1% |
אבחון דיפרנציאלי
מאפיינים אופייניים המזוהים במהלך בדיקת גבר עם תפקוד לקוי של האשכים הראשוניים:
- ביטוי לא מספק של מאפיינים מיניים משניים;
- גינקומסטיה;
- אשך קטן בגודלו (פחות מ-15 ס"מ);
- האשכים צפופים או חסרים;
- רמת ה-FSH גבוהה או בטווח הנורמלי.
אזוספרמיה חסימתית ניתנת לזיהוי:
- נורמת נפח האשכים;
- הגדלה, צפיפות התוספת, נוכחות גושים בו;
- היסטוריה של ניתוחים להסרת גידולים בתוספת, או עיקור;
- תמונה של דלקת אוורטרופרוסטטיטיס;
- פגמים בבלוטת הערמונית, שלפוחיות זרע מוגדלות;
- המערכת האנדוקרינית, איזון הורמונלי נמצאים בטווח הנורמלי.
במקרה של קריפטורכידיזם, האשך אינו יורד לשק האשכים, ניתן לזהות את הסימנים כבר בלידה. פתולוגיה חד-צדדית או דו-צדדית אפשרית. הסתיידות מיקרוסקופית של האשך עלולה להתפתח, מה שהופך לגורם סיכון להתפתחות גידול. [ 6 ]
עבור וריקוצלה:
- הצמיחה וההתפתחות של האשך נפגעות;
- כלי הדם הוורידיים של תעלת הזרע מורחבים בעיקר בצד שמאל;
- יש כאב ואי נוחות באשך.
אזוספרמיה |
דָלִיתִי |
|
בדיקה חיצונית |
האשכים מצטמצמים בגודלם, אינם אלסטיים. |
קיימים כלי דם ורידיים מורחבים של תעלת הזרע. בדיקת ולסלבה חיובית. |
אולטרסאונד |
שינויים במבנה האשכים והנספחים מצוינים. |
נצפים כלי דם ורידיים מורחבים של מקלעת הגדילה. |
תוצאות בדיקת זרע |
סימנים של אזוספרמיה. |
סימנים של אסתנוזואספרמיה. |
למי לפנות?
יַחַס של האזוספרמיה
הכיוון העיקרי לטיפול באזוספרמיה הוא לעורר את ההתפתחות הטבעית של תאי נבט זכריים. עם זאת, מניפולציות טיפוליות יכולות להיות שונות, תלוי בשורש הגורמים להפרעה. [ 7 ] לרוב הרופא ממליץ למטופל על טכניקות טיפוליות כאלה:
- טיפול הורמונלי - כרוך בנטילת תכשירים של אסטרוגן ו-LH (הורמון לוטאין) כדי לעורר יצירת זרע. משך הטיפול נקבע באופן אישי ולרוב נמשך מספר חודשים, עד שישה חודשים.
- טיפול כירורגי משמש להפרעות חסימתיות המעוררות אזוספרמיה. תפקוד הרבייה משוחזר לאחר תיקון הפטנטיות: לדוגמה, המנתח מבטל פגמים התפתחותיים מולדים, דליות וכן הלאה.
- שאיבת זרע באמצעות ביופסיה מבוצעת כאשר כל השיטות הנ"ל כשלו בפתרון הבעיה. רופאים מוציאים תאי זרע פעילים מחלל תעלת הזרע ומשתמשים בהם להזרעה מלאכותית.
חולים עם אזוספרמיה הנגרמת על ידי פתולוגיות כגון דליות, קריפטורכידיזם, ציסטה של הערמונית, זקוקים לניתוח.
אם הבעיה היא תוצאה של תהליכים דלקתיים במערכת הרבייה, אזי מתבצע טיפול תרופתי אנטי דלקתי.
הפרעה באיזון ההורמונלי מתייצבת על ידי טיפול הורמונלי מתאים.
בכל המקרים, משטר הטיפול נקבע ונבחר באופן פרטני, משום שחשוב לקחת בחשבון מאפיינים רבים הן של המטופל והן של מצב בריאותו באופן כללי. אם הטיפול אינו מביא את האפקט הרצוי, ניתן לסייע לזוג על ידי ביצוע מיקרו-כירורגיה, המאפשרת להשיג תאי מין זכריים מרקמת האשכים. החומר הביולוגי המתקבל מועבר לאמבריולוגים שבוחרים תאי זרע להזרעה מלאכותית לאחר מכן. [ 8 ]
האם אזוספרמיה ניתנת לטיפול או לא?
ניתן לטפל באזוספרמיה אם ניתן לבטל את הגורם לבעיה. לדוגמה, אם הפתולוגיה נגרמת על ידי חסימה - חסימה של תעלת הזרע, אזי מתבצע ניתוח שחזור, שעשוי לכלול ניתוח לשופכה, אנסטומוזיס, הסרה כירורגית של דליות וכו'.
הצלחת הטיפול לאחר תיקון כירורגי של חסימה נצפית בכ-30-55% מהמקרים.
אם אזוספרמיה נבעה מהפרעות אנדוקריניות או הורמונליות, אזי מתבצע טיפול בעל אופי הורמונלי חלופי או מגרה. ישנם מקרים רבים של הופעת תאי נבט זכריים מלאים בזרע לאחר טיפול הורמונלי.
אם הריון באזוספרמיה אינו מתרחש למרות כל האמצעים שננקטו, מומלץ למטופלת לפנות לרופא פוריות לצורך הליך הזרעה מלאכותית - לדוגמה, ICSI (הזרקת זרע לציטופלזמה). הטכניקה כוללת השגת זרע מהאשך או מהתוספתן באמצעות ביופסיה פתוחה או שאיבה.
במקרים מורכבים, כאשר נחשב בלתי אפשרי לזהות ולחסל את הגורם לאזואוספרמיה, האפשרות היחידה היא להשתמש בזרע תורם לצורך הריון. [ 9 ]
תרופות
בהיפוגונדיזם משני, לטיפול משתמשים בתכשירים של גונדוטרופין כוריוני: hCG, כורגון, פרגניל, פרופאזי וכו', במינון של 2,000 יחב"ל שלוש פעמים בשבוע. מנוטרופין ניתן גם בכמות של 0.5-1 אמפולה בצורת זריקות תוך שריריות שלוש פעמים בשבוע.
תרופות משלימות:
- אנטיביוטיקה של צפלוספורין (צפאזולין, צפוטקסים 1.0 פעמיים ביום);
- חומרים אורוספטיים מקבוצת פלואורוקינולונים (ציפרופלוקסצין 250 מ"ג פעמיים ביום);
- תרופות נוגדות דלקת מקומיות (פתילות ויטפרוסט, יחידה אחת, בפי הטבעת בערב לפני השינה);
- משככי כאבים (קטונל 2.0 תוך שרירי, אנלגין 1.0, נוספזין 2.0 תוך שרירי);
- תרופות לייעול המיקרו-סירקולציה (פנטוקסיפילין 5.0 כטפטוף תוך ורידי);
- חומרים אנטי-פטרייתיים (פלוקונאזול 150 מ"ג פעם ביום, תמיסת אינטראקונאזול);
- חומצה אסקורבית 2.0 מדי יום במשך ארבעה ימים.
אינדיקטור לדינמיקה חיובית של הטיפול הוא היעלמות כאבי משיכה באזור המפשעה, נוכחות של תאי זרע בודדים במהלך בדיקת הזרע, והיעדר תהליכים דלקתיים. בדיקת הזרע ובדיקות הורמונליות חוזרות על עצמן במרווח של 4 שבועות.
טריבסטאן
הטיפול בצורות אנדוקריניות של אזוספרמיה מתבצע לעתים קרובות באמצעות תכשירים ממקור צמחי. כיום, יש עניין מיוחד בתרופות צמחיות, שהן גם יעילות וגם בטוחות. תכשירים צמחיים משלבים בדרך כלל השפעה מורכבת קלה והיעדר תופעות לוואי בולטות, כמו גם אפשרות לשימוש בשילוב עם תרופות מסורתיות.
ישנם מספר תכשירים צמחיים המכילים ספונינים, או מה שנקרא גליקוזידים סטרואידים, המסוגלים לווסת בעדינות את האיזון ההורמונלי בגוף הגברי. ראוי לציין כי תרופות כאלה מתקנות את פעולתן הפרועה של בלוטות האנדוקריניות, מבלי לפגוע במערכת הבלוטות המתפקדת כרגיל.
אחד האמצעים שבהם נמצאים ספונינים הוא טריבסטאן. התרופה משמשת באופן פעיל לתיקון הפרעות ליבידו ופוריות אצל גברים.
ההרכב המורכב והעשיר של טריבסטן מספק פעולה רב-שלבית של התרופה, המתבטאת ברמת בלוטת יותרת המוח, בלוטות המין וקליפת האדרנל. בעזרת ספונינים וספוגנינים, תפקוד הבלוטות האנדוקריניות מתייצב, ואלקלואידים מסייעים בהרחבת כלי הדם, בהאצת זרימת הדם במערכת המינית.
טריבסטאן משפיע על איזון הורמונלי, בעל השפעה אסטרוגנית עקיפה מבלי להפריע למנגנוני בקרה.
בנוסף, לתרופה יש השפעה חיובית על האיזון הפסיכו-רגשי, משפרת את מצב מערכת העצבים האוטונומית, מייעלת את הרווחה, מפחיתה עייפות, מגבירה את הביצועים הפיזיים והנפשיים. חשוב ש-Tribestan בטוח, לא רעיל, לא גורם לשינויים תפקודיים ומורפולוגיים. ניתן להשתמש בה כמונותרפיה או בשילוב עם תרופות הורמונליות.
לגברים עם אזוספרמיה מומלץ ליטול את טריבסטן 1-2 טבליות שלוש פעמים ביום, במשך שלושה חודשים רצופים לפחות. ניתן לחזור על הטיפול עד להשגת ההשפעה החיובית הנדרשת.
ככלל, הטיפול נסבל היטב, לא נצפו מקרים של מנת יתר ותופעות לוואי בולטות. תגובות אלרגיות זוהו לעיתים נדירות.
ספרמקטין
מדענים גילו כי נטילת תרופות המכילות נוגדי חמצון ויסודות קורט במקרים רבים מסייעת להגדיל את הסיכויים להפריה ומפחיתה את הסיכון להפרעות רבייה. הנפוץ ביותר והעניין מצד מומחים קיבל קומפלקסים תרופתיים המשפיעים על סוגים שונים של הפרעות ביצירת זרע (כולל אזוספרמיה). רופאים ציינו את ההשפעה של ספרמקטין, אצטיל-L-קרניטין, L-קרניטין פומרט וקומפלקס חומצה אלפא-ליפואית על ערכי עקה חמצונית ומידת פיצול ה-DNA של תאי נבט זכריים.
מחקרים רבים גילו דינמיקה חיובית ומובהקת סטטיסטית של ערכי הזרע הבסיסיים, בפרט תנועתיות ומורפולוגיה. שיפור יציב נצפה כבר קרוב יותר לחודש השלישי של הטיפול. במקביל, ספירת הרדיקלים החופשיים ירדה. המסקנה העיקרית הייתה: גירוי של יצירת זרע בעזרת התכשיר המורכב Spermactin הוא דרך יעילה ובטוחה לתיקון תפקוד הרבייה הגברי.
יש ליטול את התרופה בשקית אחת (10 גרם) בבוקר מיד לאחר ארוחת הבוקר. יש לדלל את האבקה ב-150-200 מ"ל מים או מיץ (חלב, תה חם ומשקאות המכילים אלכוהול אינם מתאימים).
במקרים נדירים, ספרמקטין יכול לגרום לתגובת רגישות יתר אישית. אם זה קורה, התרופה המורכבת מבוטלת ומוחלפת בתרופות אחרות, מתאימות יותר.
סלזינק
לתפקוד תקין של מערכת הרבייה הגברית, חשוב לשמור על רמה פיזיולוגית של ריכוז ויטמינים ויסודות קורט המשתתפים בתגובות ביוכימיות ומשמשים כזרזים להן. חלק מהמיקרו-נוטריינטים החיוניים מיוצרים על ידי איברי הרבייה הגבריים. היסודות החשובים ביותר לפוריות תקינה נחשבים ליוני אבץ וסלניום.
כיום, לחולים רבים יש מחסור בוויטמינים ובמיקרו-אלמנטים בגוף. בפרט, זה קשור להפרעות תזונתיות, עם הרבה הרגלים רעים ותנאים סביבתיים לא טובים. תזונה אחידה ומוגבלת כרוכה די מהר בירידה בצריכת חומרים מועילים וכתוצאה מכך, להתפתחות של מצבים פתולוגיים שונים.
אבץ שולט בביטוי גנים במהלך התפשטות והתמיינות תאים, והוא מעורב ברגישות להורמונים ולגורמי גדילה. מחסור באבץ מושפע במיוחד בשלבים המוקדמים של מחזור התא. מחסור בו הוא שגורם לעיכוב בהתפתחות מינית אצל מתבגרים ולירידה בפוריות הגברית. מעניין לציין, שאבץ נוטה להצטבר בבלוטת הערמונית ומשמש כאחד המרכיבים של הנוזל המופרש. הוא מסייע בוויסות פעילותם של אנזימים ספרמופלזמיים, לוקח חלק בתהליכי הקרישה והנזלה של נוזל הזרע. נוכחות האבץ בתאי הנבט הגבריים היא הגבוהה ביותר בכל האורגניזם ועומדת על 1900 מיקרוגרם/ק"ג.
יסוד קורט נוסף, סלניום, בעל השפעה מגנה מפני רדיקלים חופשיים תוקפניים מבחינה ביוכימית. סלניום נחוץ כנוגד חמצון המגן על קרומי התאים, וממריץ את עבודתם של נוגדי חמצון אחרים. במקרה של מחסור ביסוד קורט זה, מתפתחת אי פוריות גברית, שכן הוא לא רק מספק הגנה על תאי הנבט הגבריים, אלא גם אחראי על תנועתיותם.
מחקרים רבים אישרו את יעילותו של סלזינק ביחס לריכוז הזרע, תנועתיותו ומורפולוגיה אצל גברים הסובלים מהפרעות פוריות. תרופה זו נותרת בטוחה לחלוטין גם לאחר נטילת שתי מנות יומיות, ולא נצפו תופעות לוואי ותסמינים. סלזינק נלקחת טבליה אחת ביום, במשך מספר חודשים (לפי שיקול דעתו של הרופא).
פרוסטגוט פורטה
תרופה צמחית רב-רכיבית פרוסטגוט פורטה משמשת לטיפול באזוספרמיה הקשורה להיפרפלזיה שפירה של הערמונית ודלקת הערמונית. התרופה נחשבת בטוחה לחלוטין, ובמקביל אינה נופלת ביעילותה מתרופות סינתטיות ידועות.
הרכב המוצר מיוצג על ידי תמצית של גרגרי יער זוחלים סרנואה ודקל סבל, כמו גם תמצית יבשה של קנה שורש של סרפד זוחל.
פרוסטגוט פורטה מאופיין בהשפעה אנטי-דלקתית בולטת, נוגדת בצקות, ויכולת לעכב התפתחות תאים על ידי דיכוי ייצור RNA. תכונות נוספות של התרופה: גירוי מערכת העצבים, עיכוב צריכת טסטוסטרון על ידי תאי הערמונית. ההרכב הפעיל של התרופה מסייע להפחית אצל חולים תחושות כואבות וצריבה במהלך הפרשת שתן בהיפרפלזיה שפירה של הערמונית.
התרופה אינה משפיעה ישירות על ריפוי האזוספרמיה.
כמוסות התרופה נלקחות דרך הפה, בשלמותן, עם מים. משך הטיפול - לפחות חודש, כמוסה אחת בבוקר ובערב. פרוסטגוט נסבל היטב, תופעות לוואי בצורת תחושות לא נעימות באזור הבטן מתרחשות לעיתים רחוקות. חלק מהמטופלים עלולים לפתח אלרגיה לתרופה.
מה ניתן להסיק? לתרופה פרוסטגוט פורטה יש השפעה רק על הביטויים החיצוניים של הפרעות, אך תרופה זו אינה מסוגלת לרפא אזוספרמיה ישירות, כמו גם את צמיחתן של גידולים בערמונית. עם זאת, כחלק מטיפול מקיף, ניתן להשתמש בתרופה.
טיפול פיזיותרפיה
שיטות רפואיות וכירורגיות אינן הדרך היחידה להיפטר מאזוספרמיה. רופאים משתמשים בזרם, בלייזר ובמגנטוטרפיה כתוספת לשיטות הטיפול העיקריות, מה שמאפשר שיקום טוב יותר של פוריות הגבר.
בינתיים, יעילותם של פרוצדורות פיזיות לא תמיד נצפית: הן עוזרות אם יש צורך לרפא פתולוגיות כרוניות של מערכת השתן, או להאיץ את ההחלמה של הגוף לאחר ניתוח. ההשפעה העיקרית של פרוצדורות כאלה היא להגביר או להפחית את טונוס השרירים, להרחיב את כלי הדם, לשפר את המיקרו-סירקולציה, ולחסום תהליכים דלקתיים איטיים.
פיזיותרפיה אינה נקבעת לתגובות דלקתיות חריפות, תהליכים זיהומיים, חשד לגידולים ממאירים, כמו גם בתקופות של חום, עם מהלך חמור של פתולוגיות מערכתיות.
- עיסוי ואקום הוא ההליך הפופולרי ביותר לטיפול באזוספרמיה והוא טכניקת לחץ שלילי מקומית הנקראת טיפול LOD. ההליך כרוך בהנחת הפין בתא בארו מיוחד שממנו נשאב אוויר באיטיות. כתוצאה מכך, אזור הפין זורם דם באופן פעיל, ומגיע מצב של זקפה. לאחר שחזור הלחץ, ההליך חוזר על עצמו. עיסוי ספציפי כזה נקבע אם אזוספרמיה אצל גבר משולבת עם הפרעות זיקפה. מה נותן טיפול כזה? מונע קיפאון דם, משפר את זרימת הדם, מעשיר את האיברים בחמצן, דבר המשפיע לטובה על עבודת הערמונית והאשכים. השיטה אינה מותרת בחולים עם דליות בולטות, בקע מפשעתי, כמו גם בסיכון מוגבר לקרישי דם.
- טיפול בלייזר כרוך בשימוש בלייזר בעוצמה נמוכה שאינו הורס רקמות: טווח הקרינה האדום מגיע לעומק של שני מילימטרים, ואינפרא אדום - עד שמונה מילימטרים. התכונה העיקרית של טיפול בלייזר היא גירוי חיסוני, אופטימיזציה של תהליכים מטבוליים, חסימת התגובה הדלקתית, הפעלת ייצור טסטוסטרון, המשפיע ישירות על הפעילות המוטורית של תאי הזרע.
- טיפול מגנטי מנרמל את רשת כלי הדם, מייצב את ייצור ההורמונים, בעל השפעות היפוטנסיביות ונוגדות גידולים.
- גירוי חשמלי כרוך בהפעלת זרמים פועמים הגורמים לשרירים להתכווץ. בעזרת אלקטרופורזה, תרופות מועברות לאזור הנדרש - בפרט, תרופות אנזימות ותרופות נוגדות בצקת. שיטה זו של מתן תרופות לרקמות מסייעת להגביר את ריכוז התרופה באזור הנדרש בגוף, כדי להפחית את חומרת תופעות הלוואי. גירוי חשמלי אינו מרשם לחולים עם תהליכים סרטניים, מחלות דלקתיות מורכבות, כמו גם בנוכחות נגעים בעור באזור ההליך.
טכניקות פיזיותרפיה אחרות לאזוספרמיה עשויות לכלול:
- טיפול באוזון;
- טיפול בבוץ;
- טיפול במיקרוגל טרנסורטרלי.
ניתן להשתמש בשיטות לבד או בשילוב זו עם זו.
טיפול צמחי
תרופות עממיות לאזוספרמיה לרוב אינן יעילות. עם זאת, במקרים מסוימים, צמחי מרפא בשילוב עם שינויים באורח החיים והתזונה מסייעים לשפר מעט את איכות נוזל הזרע.
אם יש בעיות ביצירת זרע, מומלץ לחלוט ולשתות חליטה של עוזרר בכל בוקר, אחר הצהריים וערב במקום תה. בנוסף לכך, תה צמחים של סמבוק וחוטמית עוזר היטב.
כדי לשקם את איכות הזרע של גזר מגורר, יש לסחוט 100 מ"ל מיץ ולערבב אותו עם שתי טבליות של מומיה. יש ליטול את התרופה מדי יום לפני ארוחת הבוקר. בנוסף, במהלך היום יש לשתות חליטה של צמח ארגוט. מהלך הטיפול נמשך חודש.
מרתיחים 2 כפות משורש צמח אדם במים רותחים. לאחר הקירור, מסננים את התרופה ומשתמשים בכף אחת מדי יום.
הכינו אוסף צמחים המבוסס על עלי אגוז מלך, נבטי אורן, אזוב איסלנדי ותות לבן. יש ליטול את המרכיבים בכמויות שוות. לאחר מכן, יוצקים 2 כפות. ליטר מהתערובת מים רותחים (450 מ"ל) ומניחים בתרמוס למשך חצי שעה. לאחר מכן, מסננים ושותים 150 מ"ל במקום תה שלוש פעמים ביום. ניתן להוסיף דבש ומיץ לימון.
אפקט טוב מאופיין בתמיסת לפצ'טקה. להכנתה, יש לקחת את קנה השורש של הצמח (100 גרם), לשפוך 0.5 ליטר וודקה, להתעקש במשך שבועיים. לאחר מכן, מסננים את התמיסה ונוטלים כפית אחת שלוש פעמים ביום, בין הארוחות, תוך שתיית כמות קטנה של מים.
מרפאים עממיים ממליצים להימנע ממזון מתוכנן של אזוספרמיה באמצעות בזיליקום מיובש וטרי, או לשתות חליטה של עלי בזיליקום. להכנת חליטה, יש לשפוך 20 גרם עלי בזיליקום טריים עם 250 מ"ל מים רותחים ולהתעקש במשך חצי שעה. יש לשתות את התרופה שלוש פעמים ביום במשך חצי שעה לפני ארוחת בוקר, צהריים וערב.
גם מוצרי דבוראים - בפרט, מזון מלכות בשילוב עם דבש - עושים עבודה טובה. תערובת כזו נאכלת כפית אחת מיד לאחר הארוחה, תוך החזקתה בפה עד להמסה מלאה. אין צורך לשתות מים או נוזלים אחרים.
טיפול כירורגי
במקרה של אזוספרמיה, פתולוגיה שבה אין זרע בזרע, נעשה שימוש בשיטות כירורגיות להשגת תאי מין זכריים. שיטות אלה כוללות PESA, TESA ו-TESE.
שתי השיטות הראשונות, PESA או TESA, נפוצות ביותר על ידי מומחים. טכניקת TESE של ביופסיה אשכית דו-צדדית באמצעות טכנולוגיה מיקרוכירורגית משמשת לטיפול באזוספרמיה לא חסימתית. [ 10 ]
- PESA היא ביופסיה באמצעות מחט המבוצעת במספר אזורים באיברי האשך. PESA היא ביופסיה באמצעות מחט המבוצעת במספר אזורים באיברי האשך ונחשבת יעילה ב-100% בנוכחות חסימה של צינור הזרע, אך ההליך עצמו יכול להחמיר עוד יותר את מידת החסימה של צינור הזרע.
- טכניקת TESA כוללת ביצוע ביופסיה באמצעות מחט במספר אזורים באשכים. זהו הליך זעיר פולשני המצליח להשיג את מספר תאי הזרע הנדרשים. עם זאת, לשיטה חסרונותיה: היא יעילה רק אם ישנם מוקדים של יצירת זרע, אך אפילו מוקדים קיימים לא תמיד ניתנים לזיהוי עקב חוסר בקרה ויזואלית על מבנה הרקמה. אם הרופא מבצע עד שש דקירות בכל אשך ולא נמצאו תאי נבט זכריים, מומלץ לבצע דקירות מיקרו-כירורגיות של TESE.
- TESE היא שאיבת רקמת אשך לצורך שאיבת זרע נוספת. טכניקה זו נחשבת ליעילה ביותר. ראשית, מבוצעת ביופסיה, והזרעונים מופרדים מהחומר הביולוגי המופק. נהוגה ניקור סגור, שעבורו משתמשים באקדח מיוחד: הליך זה מאופיין בסיבוכים תכופים ויעילות נמוכה יחסית. הנפוץ ביותר הוא ביופסיה אשכית רב-מוקדית מיקרוכירורגית דו-צדדית, המשמשת לעתים קרובות בחולים עם אזוספרמיה לא חסימתית.
הריון עם אזוספרמיה
לפני ביצוע תחזיות לגבי אפשרות ההפריה של אישה עם אזוספרמיה אצל גבר, על הרופא לנתח את תוצאות האבחון, לקבוע את הסוג ולמצוא את הגורם להפרעה. רק לאחר מכן, מפותחות הטקטיקות האופטימליות של צעדים נוספים על מנת להשיג הריון ולידת ילד בריא עבור בני הזוג.
אם מאובחן אצל מטופל אזוספרמיה חסימתית, ניתן לשקם את הפוריות בעזרת מנתח. שחזור מיקרו-כירורגי מבוצע לפתיחת צינור הזרע, שדקויותיו תלויות במיקום ובהיקף האזור החסום.
המקרה של אזוספרמיה הפרשית גרוע במקצת, מכיוון שעם אבחנה כזו, הסיכויים לטיפול מוצלח, למרות שקיימים, אינם כה גדולים. עם זאת, ניתן לבטל כמה תקלות הורמונליות באמצעות טיפול שמרני שמטרתו לייצב את המערכת האנדוקרינית ולתקן את תהליך ייצור הזרע. אם שורש האזווספרמיה היה הרחבת כלי האשכים, אזי לעיתים קרובות ניתן לרפא פוריות באמצעות ניתוח.
עבור מטופלים רבים, סיכויי הריפוי עדיין קלושים. במצב כזה, אם הרופא רואה שאין סיכוי להמשך טיפול, ייתכן שיומלץ על שימוש בשיטות רבייה מסייעות - ובפרט, הפריה חוץ גופית. טכנולוגיה זו משמשת בהצלחה רופאי רבייה במשך יותר מארבעה עשורים, ובמהלך השנים, יעילות השיטה גדלה.
הפריה חוץ גופית לאזוספרמיה
כיום, מומחים משתמשים בהצלחה בטכניקה של שאיבת תאי נבט זכריים ישירות מהאשך לשימוש נוסף שלהם בתוכניות הפריה חוץ גופית (ICSI). טכניקת שאיבת הזרע היא ביופסיה. הליך זה מביא להריון המיוחל בכ-30-60% מהמקרים.
יעילות הביופסיה עשויה להשתנות, בהתאם לחומרת האזואוספרמיה. על מנת לספק פרוגנוזה טיפולית פרטנית ברורה יותר, מתבצעת בדיקה יסודית של המטופל. הרופא מקבל מידע ראשוני על סוג הפתולוגיה, שבזכותה הוא מעריך את סיכויי הצלחת ההפריה.
ישנן טכניקות ביופסיה שונות: הרופא בוחר את המתאימה ביותר שתהיה יעילה ביותר במצב מסוים.
מְנִיעָה
מניעת התפתחות אזוספרמיה ומניעת הפרעות בריאות הרבייה אצל גברים נובעות, בראש ובראשונה, מאורח חיים בריא. על הרופאים להניע את מטופליהם ולהסביר להם את הצורך להימנע מהרגלים רעים.
רופאים ממליצים:
- לסרב לעסוק בפעילות מינית מופקרת, אל תקיים יחסי מין לא מוגנים עם בן זוג מפוקפק;
- לסרב לשתות משקאות אלכוהוליים, להשתמש בסמים או לעשן;
- התאמנו בפעילות גופנית מתונה באופן סביר, הימנעו הן מהיפודינמיה והן מפעילות גופנית מוגזמת;
- בקרו מעת לעת אצל רופא לבדיקות מונעות, טפלו בזמן בכל תהליכים זיהומיים ודלקתיים בגוף;
- לא לשכוח מנוחה ושינה מספקות;
- הימנעו מקונפליקט וממצבי לחץ.
בנוסף, חשוב לזכור שכדי לשמור על פוריות הגבר, לא רצוי להימנע ממין ולקיים יחסי מין לעתים קרובות מדי. אופטימלי לקיים יחסי מין פעם ב-3-4 ימים.
תַחֲזִית
הצלחת הטיפול באזוספרמיה תלויה בגורמים רבים. אלה הם, קודם כל, גילו ומצבו הבריאותי הכללי של המטופל, ואורח חייו. אם מתגלה פגם כרומוזומלי, המומחה עשוי להתעקש על אבחון גנטי נוסף, הנחוץ כדי להעריך את מידת הסיכון לעוברים. בנוסף, מרשם של חומרים הורמונליים דורש שליטה ברורה בטיפול: אם לא דבקים בתוכנית נטילת תרופות כאלה, הדבר יכול להשפיע באופן משמעותי ולשלילי על יעילות הטיפול.
הפרוגנוזה הכללית היא כדלקמן: לחולים עם אזוספרמיה חסימתית יש סיכוי טוב יותר להרות לאחר טיפול, הן באופן טבעי והן באמצעות טכנולוגיות רבייה מסייעות. אזוספרמיה הפרשית קשה יותר לטיפול, אך גם כאן ישנם סיכויים מסוימים להצלחת הטיפול. העיקר הוא מילוי כל ההמלצות והמרשמים של הרופא, הקפדה מדויקת על תוכנית הטיפול. רק במקרה זה ניתן להשיג את המראה והנוכחות המתמשכת של תאי מין זכריים בנוזל הזרע, והמשך - והצלחה בהתעברות.
הסוג הכי חסר תקווה של הפרעה נחשב לאזוספרמיה, המתפתחת כתוצאה מאפידברוטיטיס, או חזרת. הפרוגנוזה הגרועה ביותר נצפית בצורה גנטית או אידיופטית של הפתולוגיה.

