המומחה הרפואי של המאמר
פרסומים חדשים
היפרפלזיה של רירית הרחם: סוגים וטיפול
עודכן לאחרונה: 27.10.2025

יש לנו הנחיות מקורות מחמירות ואנו מקשרים רק לאתרים רפואיים בעלי מוניטין, מוסדות מחקר אקדמיים, ובמידת האפשר, למחקרים שעברו ביקורת עמיתים רפואית. שימו לב שהמספרים בסוגריים ([1], [2] וכו') הם קישורים למחקרים אלה הניתנים ללחיצה.
אם אתם סבורים שתוכן כלשהו שלנו אינו מדויק, לא מעודכן או מפוקפק בדרך אחרת, אנא בחרו אותו והקישו Ctrl + Enter.
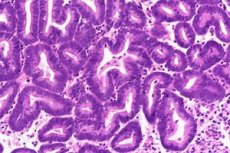
היפרפלזיה של רירית הרחם היא התפשטות לא תקינה של בלוטות רירית הרחם עם יחס מוגבר בין בלוטות לסטרומה בהשוואה לאנדומטריום פרוליפרטיבי. דאגה קלינית מרכזית היא הסיכון של צורות מסוימות, במיוחד אלו עם אטיפיה ציטולוגית, להתפתח לסרטן רירית הרחם, והקשר התכוף של אטיפיה עם קרצינומה קיימת אך לא מזוהה. לכן, הגישה המודרנית מבוססת לא רק על ניהול דימום אלא גם על הערכת הסיכון לסרטן ונהלי אבחון מתאימים. [1]
כיום, אומצה מערכת הסיווג "דו-ענפית" של ארגון הבריאות העולמי: היפרפלזיה ללא אטיפיה והיפרפלזיה אטיפיתלית, המכונה גם ניאופלזיה תוך-אפיתליאלית של רירית הרחם (EIN). מערכת פשוטה זו מחליפה את הקטגוריות הקודמות של "פשוטות/מורכבות", משפרת את ההסכמה בין פתולוגים לרופאים ומאפשרת ניהול אחיד. בספרות הבינלאומית, המונח EIN משמש לעתים קרובות לצורה האטיפית, דבר שחשוב לקחת בחשבון בעת קריאת ההנחיות. [2]
רוב המטופלות מגיעות למחלה עקב דימום רחמי לא תקין: וסת כבדה, דימום בין-וסתי, מחזורים לא סדירים או כתמים לאחר גיל המעבר. עם זאת, חלק מהמקרים מתגלים על ידי גילוי מקרי של רירית הרחם המעובה באולטרסאונד אצל נשים אסימפטומטיות, דבר המחייב הערכה מובחנת המבוססת על גיל ונוכחות דימום. [3]
אסטרטגיית הטיפול מבוססת על ריבוד סיכונים: בהיפרפלזיה ללא אטיפיה, הדגש הוא על טיפול בפרוגסטוגנים ותיקון גורמי סיכון; בהיפרפלזיה אטיפית/EIN, כריתת רחם מלאה נותרת הסטנדרט (אם לא מתוכנן הריון), ואם רצוי פוריות, נעשה שימוש בפרוטוקולי טיפול משמרים איברים תחת פיקוח צמוד. [4]
אֶפִּידֶמִיוֹלוֹגִיָה
קשה להעריך שיעורים מדויקים של שכיחות היפרפלזיה באוכלוסייה עקב ההטרוגניות של הקריטריונים ושיטות הבחירה, אך אצל נשים עם דימום רחמי לא תקין, שיעור ההיפרפלזיה (עם ובלי אטיפיה) תופס חלק משמעותי בין קרצינומה "נורמלית לחלוטין" לבין קרצינומה של רירית הרחם שכבר נוצרה. בפועל, "השערים" הם ביטויים קליניים של דימום כבד או לא סדיר וכתמים לאחר גיל המעבר. [5]
נתונים מרכזיים עבור הרופא מתייחסים להיסטוריה הטבעית ולסיכון האונקולוגי. הסיכון להתקדמות מהיפרפלזיה ללא אטיפיה לסרטן הוא נמוך - פחות מ-5 אחוזים במשך 20 שנות מעקב עם טיפול מתאים, כפי שאושר על ידי קבוצות ארוכות טווח ונכלל בהנחיות הלאומיות. זה מאפשר בחירת גישה עדינה עם דגש על רגרסיה מושרת פרוגסטרון. [6]
עבור היפרפלזיה אטיפית, התמונה שונה: הסיכון להתקדמות נוספת גבוה משמעותית, וחשוב מכל, שכיחות קרצינומה סינכרונית, שזוהתה בשלב כריתת הרחם, גבוהה: על פי סדרות שונות, היא עומדת על כ-27-50 אחוז. לכן, אם מאושרת EIN/היפרפלזיה אטיפית, לפני טיפול שמרני, חיוני לשלול ככל האפשר כל תהליך פולשני קיים. [7]
ספי אולטרסאונד מבוססים גם על נתונים ממחקרים גדולים: אצל נשים עם דימום לאחר גיל המעבר, לעובי רירית הרחם של 4 מילימטרים או פחות יש ערך ניבוי שלילי גבוה מאוד לשלילת סרטן; עבור עיבוי אסימפטומטי, הגישה שונה ותלויה בגורמי סיכון נלווים. ערכים אלה קובעים מי מומלץ לעבור ביופסיה ומי להשגחה. [8]
סיבות
הגורם הגורם להיפרפלזיה הוא חשיפה ממושכת ובלתי מופרזת לאסטרוגן ברירית הרחם ללא השפעה פרוגסטוגנית מספקת, מה שמוביל לריבוי בלוטות ולשינוי בארכיטקטורת הרקמה. גירוי מוגזם של אסטרוגן יכול להיגרם הן מגורמים אנדוגניים (השמנת יתר, אי ביוץ כרוני) והן מגורמים חיצוניים (נטילת תרופות מסוימות). [9]
בהיפרפלזיה ללא אטיפיה, גורמים הורמונליים ומטבוליים שולטים; בהיפרפלזיה אטיפית, מתווספות אנומליות מולקולריות, הדומות לקרצינומה אנדומטריואידית בשלב מוקדם. זו הסיבה ש-EIN נחשב למצב טרום סרטני עם דרישות מיוחדות לאימות וטיפול. [10]
סיבות הקשורות לתרופות כוללות שימוש ארוך טווח בטמוקסיפן וטעויות בצורת טיפול סיסטמי באסטרוגן ללא הגנה פרוגסטונית חובה אצל נשים עם רחם שלם. תרחישים אלה דורשים סקירה של הטיפול ומעבר למשטרי טיפול בטוחים יותר. [11]
לבסוף, דינמיקת הגיל משחקת תפקיד: במהלך הפרימנופאוזה ותחילת גיל המעבר, מחזורי א-ביוץ ותנודות הורמונליות הופכים תכופים יותר, מה שמגביר את הסבירות לשינויים היפרפלסטיים - ומכאן התדירות הגבוהה של תלונות על אי סדירות במחזור ועל אירועים של כתמים. [12]
גורמי סיכון
גורמי סיכון עיקריים כוללים השמנת יתר, עמידות לאינסולין וסוכרת, אנובולציה כרונית (כולל תסמונת שחלות פוליציסטיות), גיל המעבר המאוחר, אי-פריון והיסטוריה משפחתית של סרטן רירית הרחם. גורמים אלה פועלים באמצעות גירוי אסטרוגן מוגזם ודלקת כרונית. [13]
סיכונים פרמקולוגיים כוללים שימוש ארוך טווח בטמוקסיפן וטיפול הורמונלי לגיל המעבר שנבחר בצורה לא נכונה (אסטרוגן ללא פרוגסטרון עם רחם שלם). התאמת משטר הטיפול ומעבר למשטרי טיפול משולבים מפחיתים משמעותית את הסיכון להיפרפלזיה. [14]
הסיכון להיפרפלזיה אטיפית וסרטן "סמוי" גבוה יותר אצל נשים מבוגרות יותר, אלו עם השמנת יתר משמעותית ואנדומטריום מעובה באולטרסאונד; בסדרות מסוימות, שכיחות קרצינומה סינכרונית ברחם שהוסר עם EIN מגיעה לכשליש או יותר. נתונים אלה קובעים סף נמוך של חשד ואימות אגרסיבי. [15]
גורמים הניתנים לשינוי - ירידה במשקל, פעילות גופנית והפסקת עישון - מפחיתים "לחץ" היפראסטרוגני ומגבירים את יעילות הטיפול התרופתי המבוסס על פרוגסטרון. "בסיס" זה כלול בכל תוכניות הטיפול המודרניות. [16]
פתוגנזה
עם עודף אסטרוגן כרוני ללא "משקל נגד" של פרוגסטרון, בלוטות רירית הרחם מתרבות, ויוצרות יחס מוגבר בין בלוטות לסטרומה וארכיטקטורה "דמוית מסור" של בלוטות ציסטיות ומורחבות. זהו הבסיס המורפולוגי להיפרפלזיה ללא אטיפיה והגורם לדימום עקב רקמה "צעירה" לא יציבה. [17]
היפרפלזיה אטיפית (EIN) מאופיינת לא רק באטיפיה ארכיטקטונית אלא גם באטיפיה ציטולוגית ופריווציה קלונלית - למעשה, זוהי ניאופלזיה מוקדמת לא פולשנית הקשורה קשר הדוק לסרטן אנדומטרי. אירועים מולקולריים שכיחים כוללים אי-אקטיבציה של PTEN ושינויים אחרים האופייניים למסלול הקרצינוגנזה של רירית הרחם. [18]
ברמה הקלינית, היפרפלזיה נשמרת על ידי תנאים מטבוליים והורמונליים: שומן ויסצרלי, באמצעות ארומטאז, מגביר את רמות האסטרוגן, ועמידות לאינסולין מגבירה את האותות המיטוגניים. זה מסביר מדוע שינוי באורח החיים מגביר את השפעת הפרוגסטינים ומפחית את הסיכון להישנות. [19]
המרכיב הסרטני "הנסתר" ב-EIN הוא תוצאה הן של הביולוגיה של התהליך והן של המגבלות של שיטות דגימה "עיוורות" של רקמות; לכן, כאשר עולה חשד ל-EIN, המטרה היא להשיג את הדגימה המדויקת ביותר האפשרית - ביופסיה היסטרוסקופית ממוקדת ו/או גרידה מלאה בתנאים הולמים. [20]
תסמינים
התסמין השכיח ביותר הוא דימום רחמי לא תקין. אצל נשים לפני גיל המעבר, זה כולל וסתות כבדות ו/או ממושכות, דימום בין-וסתי ומחזורים לא סדירים; אצל נשים לאחר גיל המעבר, כל כתמים. חומרת המחלה אינה מתואמת באופן מדויק לסוג ההיפרפלזיה, ולכן האבחנה היא תמיד מורפולוגית. [21]
תסמינים נוספים כוללים כאבי התכווצויות ותחושת משיכה בבטן התחתונה עקב חוסר יציבות רקמתית. עם זאת, תסמונת הכאב אינה ספציפית ומחייבת שלילת סיבות גינקולוגיות אחרות, כולל שרירנים, פוליפים ואדנומיוזיס. [22]
לחלק מהמטופלות אין תלונות: הסיבה לבדיקה היא גילוי מקרי של עיבוי רירית הרחם באולטרסאונד. כאן, ההקשר הוא מכריע: בגיל המעבר עם דימום, סף הביופסיה נמוך, בעוד שעיבויים אסימפטומטיים דורשים התחשבות בגורמי סיכון והמלצות מקומיות. [23]
לבסוף, היפרפלזיה אטיפית יכולה להתקדם "בשקט", והסיכון לסרטן סינכרוני הופך כל EIN מאומת לממצא משמעותי קלינית הדורש בדיקה נוספת ודיון בטקטיקות מהירות ומדויקות. [24]
צורות ושלבים
על פי הסיווג של ארגון הבריאות העולמי (מהדורה חמישית), מבחינות בין שתי קטגוריות בעלות משמעות קלינית: היפרפלזיה ללא אטיפיה והיפרפלזיה אטיפית/ניאופלזיה תוך-אפיתליאלית של רירית הרחם (EIN). מודל בינארי זה מנבא טוב יותר את הסיכון ומכוון את הטיפול. [25]
היפרפלזיה ללא אטיפיה קשורה לסיכון נמוך להתקדמות המחלה ולעתים קרובות חולפת עם סילוק הגורם וטיפול בפרוגסטרון. לכן, בהיעדר סימנים "מדאיגים", עדיפה גישה שמרנית עם השגחה. [26]
היפרפלזיה אטיפית/EIN נחשבת לטרום סרטנית: הסיכון להתקדמות המחלה ותדירות קרצינומה סינכרונית גבוהים, מה שיוצר "סף פעולה" שונה - הרחקה זהירה של תהליך פולשני וטיפול כירורגי בעיקר אצל אלו שהשלימו את תהליך הרבייה. [27]
תרחישים קליניים מסוימים כוללים היפרפלזיה בפוליפ, היפרפלזיה הקשורה לטמוקסיפן, ושילוב עם מיומה ואדנומיוזיס; במצבים אלה, מיוחסת חשיבות רבה יותר להיסטרוסקופיה ממוקדת ולמסקנה מורפולוגית מדויקת. [28]
סיבוכים והשלכות
הסיכון העיקרי הוא התקדמות לסרטן רירית הרחם (עבור EIN) או היעדר קרצינומה קיימת. שיעור הגילוי של סרטן רחם סינכרוני בחולות עם EIN במהלך כריתת רחם עומד בממוצע על 30-45 אחוזים, ובסדרות מסוימות מגיע למחצית מהמקרים. זה מסביר את ההמלצות המתמשכות לשלול מחלה פולשנית לפני בחירת טיפול משמר איברים. [29]
עבור היפרפלזיה ללא אטיפיה, הנטל העיקרי הוא דימום כרוני, אנמיה, ירידה בכושר העבודה וירידה באיכות החיים. עם טיפול שמרני נכון, הפרוגנוזה חיובית והסיכון לסרטן נמוך. [30]
טיפול כירורגי טומן בחובו סיכונים משלו (דימום, זיהום, תרומבואמבוליזם), אך אצל נשים עם EIN שאינן מתכננות להיכנס להריון, הוא מספק את השליטה האונקולוגית הטובה ביותר. לכן, הדיון הוא תמיד איזון בין סיכונים אישיים למטרות. [31]
כאשר משמרים פוריות, טיפול משמר איברים דורש ניטור צמוד באמצעות ביופסיות כל 3-6 חודשים; אי עמידה בפרוטוקול מגביר את הסיכון לגילוי מאוחר של התקדמות המחלה. יש להסביר זאת בבירור למטופל לפני תחילת הטיפול. [32]
אבחון
האבחנה של היפרפלזיה נקבעת באופן מורפולוגי בלבד, באמצעות ביופסיה של רירית הרחם. אצל נשים עם דימום לאחר גיל המעבר, אולטרסאונד טרנס-ווגינלי משמש כ"טריאז'": עובי רירית הרחם של 4 מילימטרים או פחות מאפשר שלילת סרטן בסבירות גבוהה מאוד; עם עובי גדול יותר, מומלץ לבצע ביופסיה. לפני גיל המעבר, אולטרסאונד מסייע בהערכת פוליפים ושרירנים, אך אינו מחליף היסטולוגיה אם יש חשד להיפרפלזיה. [33]
שיטות איסוף רקמות: ביופסיה של שאיבת רקמות במסגרת משרד החוץ (Pipelle) נוחה ונגישה, אך עלולה לפספס נגעים מוקדיים; במקרים של דגימת רקמה שאינה אינפורמטיבית, חשד לנגעים מוקדיים או פער קליני-מורפולוגי, עדיפה היסטרוסקופיה אבחנתית עם ביופסיה ממוקדת. גישה זו משפרת את התאמת הדגימה ואת דיוק האבחון. [34]
אם היסטולוגיה מגלה EIN/היפרפלזיה אטיפית, הצעד הבא הוא לשלול סרטן סינכרוני. השיטות האמינות ביותר הן היסטרוסקופיה עם ביופסיות ממוקדות מרובות ו/או גרידה חלקית בחדר הניתוח. גרידה "עיוורת" עשויה לזלזל בנגעים אך נותרה אופציה, במיוחד כאשר היסטרוסקופיה מלאה אינה אפשרית. [35]
שיטות הדמיה (טומוגרפיה ממוחשבת, דימות תהודה מגנטית) אינן אינן מותאמות באופן שגרתי לאבחון היפרפלזיה; הן משמשות לפי אינדיקציות, למשל, לקביעת שלבים בסרטן שאובחן. סמנים ביולוגיים מחוץ למורפולוגיה אינם מומלצים עדיין לפרקטיקה שגרתית. [36]
אבחנה מבדלת
לדימום רחמי חריג יש אבחנה מבדלת רחבה: פוליפים ברירית הרחם, מיומה, אדנומיוזיס, קרישת דם, גורמים יאטרוגניים (נוגדי קרישה) והפרעות אנדוקריניות. אצל נשים לאחר גיל המעבר, קרצינומה של רירית הרחם תמיד נשללת - הסף הנמוך לביופסיה הוא עובי רירית הרחם הגדול מ-4 מילימטרים הקשור לדימום. [37]
פוליפ רירית הרחם עשוי להכיל אזור מוקדי של היפרפלזיה או EIN, כך שאם יש חשד לפוליפ, עדיפה היסטרוסקופיה עם הסרה מלאה ובדיקה היסטולוגית לאחר מכן. זה מגביר את דיוק האבחון ומפחית את הסיכון לפספס ניאופלזיה מוקדית. [38]
היפרפלזיה הנגרמת על ידי טמוקסיפן ושינויים אטרופיים ברירית לאחר גיל המעבר יכולים לחקות זה את זה קלינית; מורפולוגיה והקשר טיפולי עוזרים להבדיל בין מצבים אלה. באטרופיה, ביופסיה מגלה סטרומה דקה ובלוטות ללא דפוס היפרפלסטי. [39]
לבסוף, חשוב להבחין בין EIN לקרצינומה פולשנית. אם לפתולוג יש ספקות והתמונה הקלינית אינה עקבית, נקבעת ביופסיה היסטרוסקופית חוזרת וממוקדת או גרידה אבחנתית. דבר זה משפיע על אסטרטגיית הטיפול (טיפול שמרני מקובל רק אם הפלישה נשללה באופן מהימן). [40]
יַחַס
היפרפלזיה ללא אטיפיה. טיפול קו ראשון הוא טיפול בפרוגסטרון. מערכת תוך רחמית משחררת לבונורגסטרל (IUS) היא האפשרות המוכחת והנוחה ביותר: היא מספקת שיעורים גבוהים של רגרסיה מלאה (על פי מטא-אנליזות, כ-90 אחוז או יותר בהיפרפלזיה מורכבת) ונסבלת טוב יותר מגלולות סיסטמיות. חלופה היא פרוגסטוגנים פומיים רציפים (מדרוקסי-פרוגסטרון, דידרוגסטרון, נורתיסטרון) במקרים של התוויות נגד ל-IUS או סירובו. טיפול תצפיתי בלבד מספיק רק בחולים בסיכון נמוך תחת ניטור שגרתי. [41]
EIN/היפרפלזיה אטיפית. ההליך הסטנדרטי לנשים שאינן מתכננות הריון הוא כריתת רחם מלאה; אצל נשים לאחר גיל המעבר, לעיתים קרובות מתווספת כריתת סלפינגו-אופורוזיס דו-צדדית. הליך זה קשור לסיכון לסרטן סינכרוני ולסבירות גבוהה להתקדמות המחלה. לפני הניתוח, חשוב לשלול סרטן פולשני ככל האפשר, ובמידת הצורך, לספק ייעוץ תוך ניתוחי עם פתולוג. [42]
שימור פוריות ב-EIN. זה מקובל אצל מטופלות שנבחרו בקפידה לאחר שלילת הדבקה: יש להשתמש במערכת משחררת לבונורגסטרל, פרוגסטין במינון גבוה, או שילוב של שניהם; המעקב כולל ביופסיות ממוקדות כל 3 חודשים במשך ששת החודשים הראשונים ולאחר מכן כל 6 חודשים. נתונים השוואתיים אחרונים מצביעים על יתרון של המערכת התוך רחמית מבחינת רגרסיה ופרופיל תופעות לוואי בהשוואה למגסטרול אצטט, במיוחד אצל נשים שמנות. זה מנוהל בשיתוף פעולה עם מומחים לפוריות; אם אין רגרסיה תוך 6-12 חודשים, יש לשנות את האסטרטגיה. [43]
מה חדש? הנחיות קונצנזוס מעודכנות מדגישות ניהול מבוסס סיכונים, שימוש פעיל בהיסטרוסקופיה לאימות ממוקד, ומרווחי ניטור סטנדרטיים: כל 6 חודשים להיפרפלזיה ללא אטיפיה וכל 3 חודשים עבור EIN במשטרי שימור איברים עד לקבלת שתי ביופסיות שליליות רצופות. אבלציה של רירית הרחם אינה מומלצת עבור EIN; תפקידם של דימות תהודה מגנטית וסמני סרום בשימוש שגרתי מוגבל. [44]
מְנִיעָה
מניעה ראשונית מכוונת להפחתת העומס ההיפר-אסטרוגני: נרמול משקל הגוף, אימוני אירוביים וכוח קבועים, ושליטה ברמות הסוכר בדם ובלחץ הדם. במהלך טיפול הורמונלי בגיל המעבר אצל נשים עם רחם שלם, מתווסף תמיד פרוגסטוגן כדי להגן על רירית הרחם; טיפול יחיד באסטרוגן אינו מומלץ. [45]
מניעה משנית כוללת אבחון וטיפול בזמן של אי-ביוץ אצל נשים צעירות, ניהול מתאים של דימום סביב גיל המעבר, וסף נמוך לביופסיה בתסמינים לאחר גיל המעבר. נשים המקבלות טמוקסיפן מומלץ "להזהיר את עצמן" ולפנות לטיפול רפואי אם מופיע דימום כלשהו. [46]
תַחֲזִית
בהיפרפלזיה ללא אטיפיה, הפרוגנוזה טובה: רוב המקרים נסוגים עם פרוגסטינים ותיקון גורמי סיכון, והסיכון לסרטן לטווח ארוך נמוך. ניטור ביופסיה קבוע מאפשר גילוי מוקדם של התמשכות והתאמת הטיפול. [47]
עם EIN, הפרוגנוזה תלויה באסטרטגיה הנבחרת וביסודיות של שלילת סרטן פולשני. כריתת רחם מספקת את בקרת הסרטן הטובה ביותר אצל נשים שאינן מתכננות להיכנס להריון. משטרי שימור איברים אפשריים אך דורשים ניטור ממושמע ומוכנים להסלמה אם אין נסיגה. [48]
שאלות נפוצות
- האם זה תמיד טרום סרטני?
לא. היפרפלזיה ללא אטיפיה אינה טרום סרטנית ורק לעתים רחוקות מתקדמת עם טיפול נכון. היפרפלזיה אטיפית (EIN) היא מצב טרום סרטני, שלעתים קרובות קשורה לקרצינומה, ולכן דורשת גישה שונה. [49]
- האם אולטרסאונד מספיק כדי לשלול סרטן?
לא. אולטרסאונד מסייע בקביעת דרך הפעולה המתאימה: לדוגמה, עם דימום לאחר גיל המעבר, עובי של 4 מילימטרים או פחות יכול להרגיע את המטופל, אך אם הסף חורגים, נדרשת ביופסיה. האבחנה הסופית תמיד נעשית על ידי מורפולוגים. [50]
- מה עדיף: כדורי פרוגסטין או מערכת תוך רחמית?
עבור נשים רבות, מערכת תוך רחמית של לבונורגסטרל יעילה ונסבלת טוב יותר מפרוגסטינים סיסטמיים, במיוחד אצל נשים שמנות; עם זאת, הבחירה היא אישית ותלויה בהתוויות נגד, תוכניות והעדפות. [51]
- האם ניתן לשמר פוריות עם היפרפלזיה אטיפית?
כן, במקרים שנבחרו בקפידה, לאחר שלילת פלישה, ניתן טיפול הורמונלי משמר איברים עם ביופסיות כל 3 חודשים. אם אין נסיגה מלאה תוך 6-12 חודשים, האסטרטגיה מתוקנת. [52]
טבלה 1. סיווג ומשמעות קלינית (WHO, מהדורה חמישית)
| קָטֵגוֹרִיָה | תכונות עיקריות | משמעות קלינית |
|---|---|---|
| היפרפלזיה ללא אטיפיה | עודף אדריכלי של בלוטות ללא אטיפיה ציטולוגית | סיכון נמוך להתקדמות המחלה; עדיפות לפרוגסטוגנים ולמעקב |
| היפרפלזיה אטיפית / EIN | אטיפיה אדריכלית וציטולוגית, קלונליות | טרום סרטני; סיכון גבוה לסרטן סינכרוני ולהתקדמותו |
טבלה 2. סיכון להתקדמות סרטן וסרטן סינכרוני
| מְדִינָה | סיכון להתקדמות | סרטן סינכרוני בכריתת רחם |
|---|---|---|
| ללא אטיפיה | <5% מעל 20 שנה | קָצָר |
| מספר EIN/לא טיפוסי | 20-40% בטווח הארוך (לפי סדרות) | ~27-50% במחקרים שונים |
טבלה 3. אבחון ובחירת רקמות
| מַצָב | כְּלִי | הערות |
|---|---|---|
| דימום לאחר גיל המעבר | אולטרסאונד, סף 4 מ"מ; לאחר מכן ביופסיה אם מעל 4 מ"מ | ערך ניבוי שלילי גבוה של סף 4 מ"מ |
| חשד לפגיעה/פוליפ | היסטרוסקופיה עם ביופסיה ממוקדת | מגביר את נאותות הדגימה |
| ביופסיה של פיפלה לא אינפורמטיבית | ביופסיה ממוקדת חוזרת/גרידה חלקית | לשלול EIN/סרטן |
| ויזואליזציה (CT/MRI) | כפי שצוין, לא באופן שגרתי | עבור שלב של סרטן מאומת |
טבלה 4. טיפול בהיפרפלזיה ללא אטיפיה
| שִׁיטָה | יְעִילוּת | למי זה מתאים? |
|---|---|---|
| מערכת תוך רחמית של לבונורגסטרל | שיעור גבוה של רגרסיה מלאה (~90% בצורות מורכבות) | קו ראשון בהיעדר התוויות נגד |
| פרוגסטין דרך הפה (מדרוקסיפרוגסטרון וכו') | יעיל, אך גרוע יותר מהתקן תוך רחמי עבור מספר תוצאות | אלטרנטיבה במקרה של סירוב/התוויות נגד להתקן תוך רחמי |
| תַצְפִּית | מקובל עבור חולים בסיכון נמוך עם ניטור מתוכנן | יש צורך ביופסיות חוזרות |
טבלה 5. EIN/היפרפלזיה אטיפית: אסטרטגיות
| אִסטרָטֶגִיָה | המהות | נקודות מפתח |
|---|---|---|
| כריתת רחם מלאה (± כריתת סלפינגו-אופוריה דו-צדדית) | סטנדרטי עבור אלו שהשלימו רבייה | סיכון גבוה לסרטן סינכרוני → סף ניתוח נמוך |
| טיפול פרוגסטין לשימור איברים | התקן תוך רחמי לבונורגסטרל ± פרוגסטינים דרך הפה | רק לאחר סילוק הנגיעות; הדברה אינטנסיבית |
| לִשְׁלוֹט | ביופסיות כל 3 חודשים (תחילה 6-12 חודשים), לאחר מכן כל 6 חודשים. | אם אין רגרסיה תוך 6-12 חודשים, יש לבחון מחדש את הטקטיקות. |
טבלה 6. מרווחי תצפית
| אִבחוּן | חוזרים על מרווחי ביופסיה | מתי "להוריד את השליטה מהשולחן" |
|---|---|---|
| ללא אטיפיה | כל 6 חודשים עד 2 ביופסיות שליליות רצופות | לאחר מכן מדי שנה בקבוצות סיכון |
| EIN עם שימור הרחם | כל 3 חודשים במשך 6-12 החודשים הראשונים, לאחר מכן כל 6 חודשים | לאחר שתי ביופסיות שליליות, הן דנות בצעד הבא לקראת הריון/מעקב נוסף. |
טבלה 7. ספי אולטרסאונד (לוגיקה קלינית-מצבית)
| תַרחִישׁ | סף עובי רירית הרחם | פְּעוּלָה |
|---|---|---|
| דימום לאחר גיל המעבר | ≤4 מ"מ | בדרך כלל תצפית; >4 מ"מ - ביופסיה |
| פוסט-מנופאוזה אסימפטומטית | מותאם אישית; לעיתים קרובות ≥8 מ"מ כסיבה להערכה | התחשבות בגורמי סיכון אינה שווה ערך לסרטן |
| טרום גיל המעבר | אין סף אוניברסלי | החלטה קלינית; אם חשד, ביופסיה |
מה מטריד אותך?
מה צריך לבדוק?

