המומחה הרפואי של המאמר
פרסומים חדשים
סרטן גוף הרחם
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
גידולים ממאירים של גוף הרחם כוללים: סרטן, סרקומה, גידולים מזודרמליים וכוריוקרינומה. סרטן גוף הרחם פירושו סרטן של רירית הרחם (הקרום הרירי של הרחם). סרטן רירית הרחם הוא גידול תלוי הורמונים, כלומר הוא נגרם מהפרעות אנדוקריניות-מטבוליות, ולעתים קרובות משולב עם מיומה רחמית, מחלת אנדומטריואידית והיפרפלזיה של רקמת השחלות.
אֶפִּידֶמִיוֹלוֹגִיָה
סרטן רירית הרחם הוא גידול ממאיר נפוץ. הוא מדורג במקום השני במבנה המחלות האונקולוגיות אצל נשים. זהו סוג הסרטן הרביעי בשכיחותו, לאחר סרטן השד, הריאות והמעי הגס. סרטן גוף הרחם נמצא בעיקר אצל נשים לאחר גיל המעבר הסובלות מדימום; הוא מתגלה ב-10% מהמקרים בתקופה זו של החיים. שגיאות אבחון אצל נשים בגיל זה נגרמות מהערכה שגויה של הפרשות דמיות, שלעתים קרובות מוסברת על ידי תפקוד לקוי של תקופת הקלימקטריה.
גורם ל סרטן הרחם
מקום מיוחד בהתפתחות סרטן רירית הרחם תופסים מצבים רקע (היפרפלזיה בלוטית, פוליפים רירית הרחם) וטרום סרטניים (היפרפלזיה אטיפית ואדנמטוזיס) של רירית הרחם.
 [ 9 ]
[ 9 ]
גורמי סיכון
קבוצת הסיכון כוללת נשים בעלות סבירות גבוהה לפתח גידול ממאיר בנוכחות מחלות ומצבים מסוימים (גורמי סיכון). קבוצת הסיכון לפתח סרטן הרחם עשויה לכלול:
- נשים בתקופת גיל המעבר הקיימת עם הפרשות דמיות מדרכי המין.
- נשים עם תפקוד מחזור חודשי מתמשך לאחר גיל 50, במיוחד עם שרירנים ברחם.
- נשים בכל גיל הסובלות מתהליכים היפרפלסטיים של רירית הרחם (פוליפוזיס חוזר, אדנומטוזיס, היפרפלזיה בלוטית-ציסטית של רירית הרחם).
- נשים עם חילוף חומרים לקוי של שומנים ופחמימות (השמנת יתר, סוכרת) ויתר לחץ דם.
- נשים עם הפרעות הורמונליות שונות הגורמות לאנובולציה והיפר-אסטרוגניזם (תסמונת שטיין-לבנטל, מחלות נוירואנדוקריניות לאחר לידה, מיומה, אדנומיוזיס, אי פוריות אנדוקרינית).
גורמים נוספים התורמים להתפתחות סרטן רירית הרחם:
- טיפול חלופי לאסטרוגן.
- תסמונת שחלות פוליציסטיות.
- אין היסטוריה של לידה.
- התחלה מוקדמת של וסת, גיל המעבר מאוחר.
- שימוש לרעה באלכוהול.
תסמינים סרטן הרחם
- לוקוריאה. זהו הסימן המוקדם ביותר לסרטן הרחם. לוקוריאה היא דלילה ומימית. דם מצטרף לעיתים קרובות להפרשה זו, במיוחד לאחר מאמץ גופני.
- גירוד באיברי המין החיצוניים. עלול להופיע אצל חולות עם סרטן רירית הרחם עקב גירוי מהפרשות מהנרתיק.
- דימום הוא תסמין מאוחר המתרחש כתוצאה מריקבון הגידול ועשוי להתבטא כהפרשה בצורת "שלשולים" דמויות בשר, מריחות או דם טהור.
- כאב - התכווצויות באופיין, המקרינות לגפיים התחתונות, מתרחשות כאשר הפרשות מהרחם מתעכבות. כאב עמום, כואב באופיו, במיוחד בלילה, מצביע על התפשטות התהליך מעבר לרחם ומוסבר על ידי דחיסה של מקלעות העצבים באגן הקטן על ידי חדירת הגידול.
- תפקוד לקוי של איברים סמוכים עקב צמיחת גידול לתוך שלפוחית השתן או פי הטבעת.
- חולים אלה מאופיינים בהשמנת יתר (לעיתים רחוקות ירידה במשקל), סוכרת ויתר לחץ דם.
איפה זה כואב?
מה מטריד אותך?
שלבים
כיום, מספר סיווגים של סרטן הרחם משמשים בפועל הקליני: הסיווג משנת 1985, הסיווג הבינלאומי FIGO ו-TNM.
 [ 18 ]
[ 18 ]
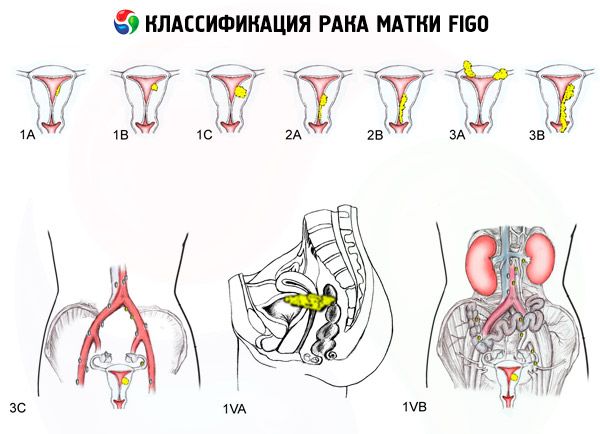
סיווג FIGO של סרטן הרחם לפי שלבים
היקף הנגע
- 0 - קרצינומה טרום-אנדומטריום (היפרפלזיה בלוטית לא טיפוסית של אנדומטריום)
- 1 - הגידול מוגבל לגוף הרחם, גרורות אזוריות אינן מזוהות
- 1א - הגידול מוגבל לאינדומטריום
- 1b - חדירה לתוך המיאומטריום עד 1 ס"מ
- 2 - הגידול משפיע על גוף הרחם וצוואר הרחם, גרורות אזוריות אינן נקבעות.
- 3 - הגידול משתרע מעבר לרחם אך לא מעבר לאגן הירכיים
- 3א - הגידול חודר לרחם הרחם ו/או יש גרורות בגפי הרחם ו/או בבלוטות הלימפה האזוריות של האגן.
- 3b - הגידול חודר לרקמת האגן ו/או יש גרורות לנרתיק
- 4 - הגידול משתרע מעבר לאגן ו/או יש חדירה לשלפוחית השתן ו/או לפי הטבעת
- 4א - גידול פולש לשלפוחית השתן ו/או לפי הטבעת
- 4b - גידול בכל דרגת התפשטות מקומית ואזורית עם גרורות מרוחקות הניתנות לגילוי
סיווג בינלאומי של סרטן הרחם לפי שיטת TNM
- T0 - הגידול הראשוני לא זוהה
- Tis - קרצינומה טרום-פולשנית
- T1 - הגידול מוגבל לגוף הרחם
- T1a - חלל הרחם אינו עולה על 8 ס"מ
- T1b - חלל הרחם באורך של יותר מ-8 ס"מ
- T2 - הגידול התפשט לצוואר הרחם אך לא מעבר לרחם
- T3 - הגידול התפשט מעבר לרחם אך נשאר בתוך האגן
- T4 - הגידול משתרע לתוך רירית שלפוחית השתן, פי הטבעת ו/או משתרע מעבר לאגן.
N - בלוטות לימפה אזוריות
- Nx - נתונים לא מספיקים להערכת מצב בלוטות הלימפה האזוריות
- N0 - אין עדות לגרורות לבלוטות הלימפה האזוריות
- N1 - גרורות בבלוטות הלימפה האזוריות
M - גרורות מרוחקות
- Mx - נתונים לא מספיקים לקביעת גרורות מרוחקות
- M0 - אין סימנים של גרורות
- M1 - ישנן גרורות מרוחקות
G - התמיינות היסטולוגית
- G1 - דרגת התמיינות גבוהה
- G2 - דרגת התמיינות ממוצעת
- G3-4 - דרגת התמיינות נמוכה
טפסים
ישנן צורות מוגבלות ומפושטות של סרטן הרחם. בצורה המוגבלת, הגידול גדל כפוליפ, המופרד בבירור מהקרום הרירי הלא מושפע של הרחם; בצורה המפושטת, חדירת הסרטן מתפשטת לכל רירית הרחם. הגידול מופיע לרוב באזור הפונדוס וזוויות החצוצרות של הרחם. לכ-80% מהחולות יש אדנוקרצינומה בדרגות שונות של התמיינות, ב-8-12% - אדנואקנטומה (אדנוקרצינומה עם התמיינות שפירה של תאי קשקש), בעלת פרוגנוזה חיובית.
גידולים פחות שכיחים בעלי פרוגנוזה גרועה יותר כוללים קרצינומה של תאי קשקש בבלוטה, שבה מרכיב תאי הקשקש דומה לקרצינומה של תאי קשקש, אך הפרוגנוזה גרועה יותר עקב נוכחות של מרכיב בלוטי לא ממוין.
קרצינומה של תאי קשקש, בדומה לקרצינומה של תאים צלולים, יש הרבה במשותף עם גידולים דומים של צוואר הרחם, מופיעה אצל נשים מבוגרות ומאופיינת במהלך אגרסיבי.
סרטן לא מובחן שכיח יותר בקרב נשים מעל גיל 60 ומופיע על רקע ניוון רירית הרחם. כמו כן, יש לו פרוגנוזה שלילית.
אחד הווריאנטים המורפולוגיים הנדירים של סרטן רירית הרחם הוא סרטן סרוזי-פפילרי. מבחינה מורפולוגית, יש לו הרבה במשותף עם סרטן שחלות סרוזי, הוא מאופיין במהלך אגרסיבי ביותר ופוטנציאל גבוה לגרורות.
אבחון סרטן הרחם
בדיקה גינקולוגית. במהלך בדיקה בעזרת מראות, מתבררים מצב צוואר הרחם ואופי ההפרשה מתעלת צוואר הרחם - ההפרשה נלקחת לבדיקה ציטולוגית. במהלך בדיקה נרתיקית (רקטו-וגינלית) מוקדשת תשומת לב לגודל הרחם, מצב הנספחים והרקמה הפאראוטרינית.
ביופסיה של שאיבה (ציטולוגיה של נוזל שנשאב מחלל הרחם) ובדיקת נוזלי שאיבה מחלל הרחם ותעלת צוואר הרחם. ביופסיה זו מבוצעת בגיל לאחר גיל המעבר אם אין אפשרות לביופסיה של שאיבה וגרידה אבחנתית.
בדיקה ציטולוגית של מריחות נרתיקיות שנלקחו מהפורניקס האחורי. שיטה זו נותנת תוצאה חיובית ב-42% מהמקרים.
למרות האחוז הקטן של תוצאות חיוביות, השיטה יכולה להיות בשימוש נרחב במסגרות אמבולטוריות, מבטלת טראומה ואינה מגרה את תהליך הגידול.
גרידה אבחנתית נפרדת של חלל הרחם ותעלת צוואר הרחם, תחת פיקוח היסטרוסקופיה. מומלץ לבצע גרידה מאזורים בהם מתרחשים לרוב תהליכים טרום סרטניים: אזור מערכת העצבים החיצונית והפנימית, וכן זוויות החצוצרות.
היסטרוסקופיה. השיטה מסייעת בזיהוי תהליך הסרטן במקומות שקשה לגשת אליהם לצורך גרידה, מאפשרת לזהות את מיקום ושכיחות תהליך הגידול, דבר שחשוב לבחירת שיטת הטיפול ולמעקב אחר יעילות הטיפול בקרינה לאחר מכן.
סמני גידול. כדי לקבוע את הפעילות השגשוגית של תאי קרצינומה של רירית הרחם, ניתן לקבוע נוגדנים חד שבטיים Ki-S2, Ki-S4, KJ-S5.
כדי לאתר גרורות מרוחקות, מומלץ לבצע צילום רנטגן של החזה, אולטרסאונד וטומוגרפיה ממוחשבת של איברי הבטן ובלוטות הלימפה הרטרוצפקיות.
בדיקת אולטרסאונד. דיוק אבחון האולטרסאונד הוא כ-70%. במקרים מסוימים, הצומת הסרטני כמעט ואינו ניתן להבחנה משריר הרחם מבחינת מאפיינים אקוסטיים.
טומוגרפיה ממוחשבת (CT). מבוצעת כדי לשלול גרורות בנספחי הרחם וגידולים ראשוניים מרובים בשחלות.
דימות תהודה מגנטית (MRI). MRI בסרטן רירית הרחם מאפשר לקבוע את המיקום המדויק של התהליך, להבדיל בין שלבים I ו-II לבין III ו-IV, וכן לקבוע את עומק הפלישה לשריר הרחם ולהבחין בין שלב I של המחלה לשאר השלבים. MRI היא שיטה אינפורמטיבית יותר בקביעת שכיחות התהליך מחוץ לרחם.
מה צריך לבדוק?
למי לפנות?
יַחַס סרטן הרחם
בבחירת שיטת טיפול לחולים בסרטן הרחם, יש לקחת בחשבון שלושה גורמים עיקריים:
- גיל, מצבו הכללי של המטופל, חומרת הפרעות מטבוליות ואנדוקריניות;
- המבנה ההיסטולוגי של הגידול, מידת התמיינותו, גודלו, לוקליזציה בחלל הרחם ושכיחות תהליך הגידול;
- המוסד בו יבוצע הטיפול (לא רק ההכשרה האונקולוגית והכישורים הכירורגיים של הרופא חשובים, אלא גם הציוד של המוסד).
רק על ידי התחשבות בגורמים הנ"ל ניתן לשלב את התהליך בצורה נכונה ולטפל בו כראוי.
כ-90% מהחולות הסובלות מסרטן הרחם עוברות טיפול כירורגי. בדרך כלל, מתבצעת כריתת הרחם יחד עם תוספות. לאחר פתיחת חלל הבטן, מתבצעת ניתוח חוזר של איברי האגן וחלל הבטן, בלוטות לימפה רטרופריטונאליות. בנוסף, נלקחות דגימות מחלל דאגלס לבדיקה ציטולוגית.
טיפול כירורגי בסרטן הרחם
היקף הטיפול הכירורגי נקבע בהתאם לשלב התהליך.
שלב 1א: אם רק רירית הרחם מושפעת, ללא קשר למבנה ההיסטולוגי של הגידול ומידת ההתמיינות שלו, מתבצעת כריתה פשוטה של הרחם עם תוספותיו ללא טיפול נוסף. עם הופעת שיטות ניתוח אנדוסקופיות, אבלציה (דיאתרמוקואגולציה) של רירית הרחם הפכה אפשרית בשלב זה של המחלה.
שלב 1b: במקרה של פלישה שטחית, לוקליזציה של גידול קטן, דרגת התמיינות גבוהה בחלק העליון-אחורי של הרחם, מבוצעת כריתה פשוטה של הרחם עם תוספות.
במקרה של פלישה עד מחצית מהמיאומטריום, דרגות התמיינות G2 ו-G3, גידולים גדולים ולוקליזציה בחלקים התחתונים של הרחם, מומלץ להסיר את הרחם עם תוספותיו ולקטומיה של הלימפה. בהיעדר גרורות בבלוטות הלימפה של האגן הקטן, מתבצעת הקרנה תוך-חללית אנדו-וגינלית לאחר הניתוח. אם לא ניתן לבצע כריתת לימפה לאחר הניתוח, יש לבצע הקרנה חיצונית של האגן הקטן במינון מוקדי כולל של 45-50 Gy.
בשלב 1b-2a G2-G3; 2b G1, מבוצעת כריתת הרחם עם תוספות וכריתת לימפדנקטומיה. בהיעדר גרורות בבלוטות הלימפה ותאים ממאירים בנוזל הצפק, עם פלישה רדודה, יש לבצע הקרנות תוך-חלליות אנדו-ווגינליות לאחר הניתוח. עם פלישה עמוקה ורמת התמיינות נמוכה של הגידול, מבוצעת הקרנות.
שלב 3: נפח הניתוח האופטימלי צריך להיחשב כהסרת הרחם עם תוספות עם כריתת לימפדנקטומיה. אם מתגלות גרורות בשחלות, יש צורך בכריתת העומנטום הגדול. לאחר מכן, מבוצעת הקרנה חיצונית של האגן הקטן. אם מתגלות גרורות בבלוטות הלימפה הפרה-אאורטליות, מומלץ להסירן. במקרה בו לא ניתן להסיר בלוטות לימפה שעברו שינוי גרורתי, יש צורך לבצע הקרנה חיצונית של אזור זה. בשלב IV, הטיפול מתבצע על פי תוכנית אישית תוך שימוש, במידת האפשר, בטיפול כירורגי, בקרינה ובטיפול כימותרפי הורמונלי.
כימותרפיה
טיפול מסוג זה מתבצע בעיקר במקרה של תהליך נרחב, גידולים אוטונומיים (בלתי תלויים הורמונלית), וכן כאשר מתגלות הישנות של המחלה וגרורות.
נכון לעכשיו, כימותרפיה לסרטן הרחם נותרה פליאטיבית, שכן גם עם יעילות מספקת של תרופות מסוימות, משך הפעולה הוא בדרך כלל קצר - עד 8-9 חודשים.
משתמשים בשילובים של תרופות כגון נגזרות פלטינה מדור ראשון (ציספלטין) או מדור שני (קרבופלטין), אדריאמיצין, ציקלופוספמיד, מתוטרקסט, פלואורואורציל, פוספמיד וכו'.
בין התרופות היעילות ביותר, המספקות השפעה מלאה וחלקית ביותר מ-20% מהמקרים, נמצאות דוקסורוביצין (אדריאמיצין, רסטוצין וכו'), פארמוביצין, תרופות פלטינה מהדור הראשון והשני (פלטידיאם, ציספלטין, פלטימיט, פלטינול, קרבופלטין).
ההשפעה הגדולה ביותר - עד 60% - מושגת על ידי שילוב של אדריאמיצין (50 מ"ג/מ"ר ) עם ציספלטין (50-60 מ"ג/מ"ר ).
בסרטן הרחם נפוץ, הישנותו וגרורותיו, הן בטיפול מונוכימי והן בשילוב עם תרופות אחרות, ניתן להשתמש בטקסול. בטיפול יחיד, טקסול משמש במינון של 175 מ"ג/מ"ר כעירויים של 3 שעות כל 3 שבועות. בשילוב של טקסול (175 מ"ג/מ"ר ), ציספלטין (50 מ"ג/מ"ר ) ואפירוביצין (70 מ"ג/מ"ר ), יעילות הטיפול עולה משמעותית.
טיפול הורמונלי
אם עד למועד הניתוח הגידול התפשט מעבר לרחם, אזי טיפול כירורגי או טיפול קרינתי מקומי אינו פותר את בעיית הטיפול העיקרית. יש צורך להשתמש בכימותרפיה והורמונלית.
לטיפול הורמונלי, לרוב משתמשים בפרוגסטוגנים: 17-OPC, דפו-פרוברה, פרוברה, פרלוגל, דפוסטאט, מגאס בשילוב עם או בלי טמוקסיפן.
במקרה של תהליך גרורתי, במקרה של חוסר יעילות של טיפול בפרוגסטין, מומלץ לרשום זולדק.
כל טיפול משמר איברים יכול להתבצע רק במוסד ייעודי עם תנאים לאבחון מעמיק הן לפני והן במהלך הטיפול. יש צורך לא רק בציוד אבחון, אלא גם בצוות מוסמך ביותר, כולל מורפולוגים. כל זה נדרש לגילוי בזמן של חוסר יעילות הטיפול ולניתוח שלאחר מכן. בנוסף, יש צורך בניטור דינמי מתמיד. אפשרויות לטיפול הורמונלי משמר איברים בסרטן רירית הרחם מינימלי אצל נשים צעירות המשתמשות בפרוגסטוגנים: 17-OPK או דפו-פרוברה בשילוב עם טמוקסיפן. עם דרגת בידול מתונה, נעשה שימוש בשילוב של טיפול הורמונלי וכימותרפיה (ציקלופוספמיד, אדריאמיצין, פלואורואורציל או ציקלופוספמיד, מתוטרקסט, פלואורואורציל).
מומלץ לתת טיפול הורמונלי לחולים עם דרגה גבוהה או בינונית של התמיינות גידולית. עם דרגה גבוהה של התמיינות גידולית, חדירת גידול שטחית לשריר הרחם, לוקליזציה של הגידול בפונדוס או בשני שליש העליון של הרחם. חולים מתחת לגיל 50, ללא גרורות - ניתן טיפול הורמונלי למשך 2-3 חודשים. אם אין השפעה, יש לעבור לכימותרפיה.
מידע נוסף על הטיפול

