המומחה הרפואי של המאמר
פרסומים חדשים
דַלֶקֶת הַתוֹסֶפתָן
סקירה אחרונה: 12.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
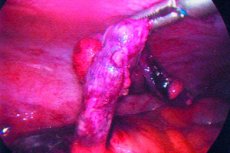
דלקת התוספתן היא דלקת חריפה של התוספתן, המאופיינת בדרך כלל בכאבי בטן, אנורקסיה ורגישות בבטן.
האבחנה נקבעת קלינית, לעיתים קרובות בתוספת CT או אולטרסאונד. [ 1 ]
טיפול בדלקת התוספתן כרוך בהסרה כירורגית של התוספתן. [ 2 ], [ 3 ]
אנטומיה של התוספתן
השם הרשמי של התוספתן הוא "Appendix Vermiformis". התוספתן הוא דיוורטיקולום אמיתי היוצא מהשוליים האחוריים-מדיאלים של המעי הגס, הממוקם בסמיכות למסתם האילוצקלי. ניתן לאתר באופן אמין את בסיס התוספתן ליד נקודת ההתכנסות של ה-taeniae coli בקודקוד המעי הגס. המונח "vermiformis" הוא בלטינית שפירושו "צורת תולעת" [ 4 ] והוא מוסבר על ידי הארכיטקטורה הצינורית הארוכה שלו. שלא כמו דיוורטיקולום נרכש, זהו דיוורטיקולום אמיתי של המעי הגס, המכיל את כל שכבות המעי הגס: רירית, תת-רירית, שכבת שרירים אורכית ומעגלית, וסרוזה. ההבחנה ההיסטולוגית בין המעי הגס לתוספתן תלויה בנוכחות תאי לימפואידים מסוג B ו-T ברירית ובתת-רירית של התוספתן. [ 5 ]
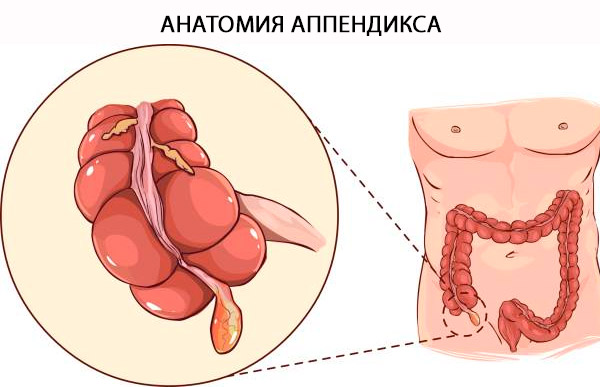
מבנה ותפקודים
התוספתן יכול להיות בעל אורך משתנה בין 5 ל-35 ס"מ, עם ממוצע של 9 ס"מ. [ 6 ] תפקידו של התוספתן היה באופן מסורתי נושא לוויכוח. התאים הנוירואנדוקריניים של הרירית מייצרים אמינים והורמונים המסייעים בביצוע מנגנוני בקרה ביולוגיים שונים, בעוד שרקמת הלימפה מעורבת בהבשלה של לימפוציטים מסוג B ובייצור נוגדנים מסוג IgA. אין ראיות ברורות לתפקידו בבני אדם. נוכחותה של רקמת לימפה הקשורה למעי בלמינה פרופריה הובילה לאמונה שיש לו תפקוד חיסוני, אם כי אופיו המדויק מעולם לא נקבע. כתוצאה מכך, האיבר שמר במידה רבה על המוניטין שלו כאיבר שרידי. עם זאת, ככל שההבנה של חסינות המעיים השתפרה בשנים האחרונות, צצה תיאוריה שהתוספתן הוא "מקלט" למיקרובים סימביוטיים במעיים. [ 7 ] התקפי שלשול קשים שיכולים לנקות את המעיים מחיידקי קומנסליים עשויים להיות מוחלפים בתרופות הכלולות בתוספתן. זה מצביע על יתרון אבולוציוני בשימור התוספתן ומחליש את התיאוריה שהאיבר הוא שרידי. [ 8 ]
וריאנטים פיזיולוגיים
למרות שמיקום פתח התוספתן בבסיס הצקום הוא מאפיין אנטומי יציב, מיקום קצהו אינו כזה. שינויים במיקום כוללים רטרוצקלי (אך תוך-צפקי), תת-צקלי, פרה-צקלי ופוסטילי, אגני, ועד לכיס הכבד. בנוסף, גורמים כגון יציבה, נשימה והתנפחות המעי הסמוך עשויים להשפיע על מיקום התוספתן. מיקום הרטרוצקלי הוא הנפוץ ביותר. מצב זה עלול לגרום לבלבול קליני באבחון דלקת התוספתן, מכיוון ששינויים במיקום עלולים לגרום לתסמינים שונים. אגנזיס של התוספתן, כמו גם כפילות או שילוש, מתוארים לעיתים רחוקות בספרות. ככל שההריון מתקדם, הרחם הגדל מזיז את התוספתן כלפי גולגולתו כך שעד סוף השליש השלישי, כאב עם דלקת התוספתן עשוי להיות מורגש ברבע הימני העליון.
משמעות קלינית
הפתוגנזה של דלקת התוספתן החריפה דומה לזו של איברים חלולים וצמיגים אחרים, ונחשבת לרוב כנגרמת על ידי חסימה. אבן מרה, או לפעמים אבן מרה, גידול או תולעת, סותמת את פתח התוספתן, וגורמת לעלייה בלחץ התוך-ורידי ולפגיעה בזרימה הוורידית. אצל מבוגרים צעירים, חסימה נובעת לרוב מהיפרפלזיה לימפואידית. התוספתן מקבל את אספקת הדם שלו מעורק התוספתן, שהוא העורק הסופי. כאשר הלחץ התוך-ורידי עולה על לחץ הפרפוזיה, מתרחשת פגיעה איסכמית, המקדמת צמיחת יתר של חיידקים וגורמת לתגובה דלקתית. זה דורש טיפול כירורגי חירום, שכן ניקוב התוספתן המודלק עלול לגרום לדליפה של תוכן חיידקי לחלל הצפק. [ 9 ]
כאשר דופן התוספתן מודלקת, מגרים סיבי עצם ויסצרליים. סיבים אלה חודרים לחוט השדרה ב-T8-T10, וגורמים לכאב הפריובילי המפושט הקלאסי ולבחילה הנראים בדלקת התוספתן המוקדמת. ככל שהדלקת מתקדמת, הצפק הקודקודי מגורה, מה שמגרה סיבי עצב סומטיים וגורם לכאב מקומי יותר. המיקום תלוי במיקום קודקוד התוספתן. לדוגמה, תוספתן רטרוצקלי עלול לגרום לכאב באגף ימין. מתיחת ירך ימין של המטופל עלולה לגרום לכאב זה. כאב המופיע כאשר שריר האיליופסואס נמתח על ידי מתיחת הירך בתנוחת הדקוביטוס הצידית השמאלית ידוע כ"סימן פסואס". סימן קלאסי נוסף לדלקת התוספתן החריפה הוא סימן מקברני. הוא מורגש על ידי מישוש דופן הבטן בנקודת מקברני (שני שלישים מהמרחק מהטבור לעמוד השדרה הכסל העליון הקדמי הימני) כאשר מופיע כאב. למרבה הצער, סימנים ותסמינים אלה אינם תמיד נוכחים, מה שמקשה על האבחון הקליני. התמונה הקלינית כוללת לעיתים קרובות בחילות, הקאות, חום נמוך וספירת תאי דם לבנים מוגברת מעט.
אֶפִּידֶמִיוֹלוֹגִיָה
כאבי בטן חריפים מהווים 7-10% מכלל הביקורים בחדרי מיון.[ 10 ] דלקת התוספתן חריפה היא אחת הסיבות הנפוצות ביותר לכאבי בטן תחתונה שבגינם מטופלים פונים לחדר מיון, והיא האבחנה הנפוצה ביותר הניתנת למטופלים צעירים המאושפזים בבית החולים עם כאבי בטן חריפים.
שכיחות דלקת התוספתן החריפה נמצאת בירידה מתמדת מאז סוף שנות ה-40. במדינות מפותחות, דלקת התוספתן החריפה מתרחשת בשיעור של 5.7-50 חולים לכל 100,000 תושבים בשנה, עם שיא בין הגילאים 10 ל-30 שנים.[ 11 ],[ 12 ]
דווח על הבדלים גיאוגרפיים, כאשר הסיכון לפתח דלקת תוספתן חריפה לאורך החיים עומד על 9% בארצות הברית, 8% באירופה ו-2% באפריקה.[ 13 ] יתר על כן, ישנם הבדלים גדולים בהצגת המחלה, בחומרתה, בבדיקה הרדיולוגית ובטיפול הכירורגי בחולים עם דלקת תוספתן חריפה, הקשורים להכנסה של המדינה.[ 14 ]
שכיחות הנקבים משתנה בין 16% ל-40%, כאשר שכיחות גבוהה יותר מתרחשת בקבוצות גיל צעירות יותר (40-57%) ובחולים מעל גיל 50 (55-70%).[ 15 ]
חלק מהמחברים מדווחים על נטייה מגדרית בכל הגילאים, מעט גבוהה יותר בקרב גברים, עם שכיחות לאורך החיים של 8.6% לגברים ו-6.7% לנשים.[ 16 ] עם זאת, נשים נוטות לחוות שיעור גבוה יותר של ניתוחי תוספתן עקב מחלות גינקולוגיות שונות המחקות דלקת התוספתן.[ 17 ]
על פי סטטיסטיקות אתניות מבוססות אוכלוסייה, דלקת התוספתן שכיחה יותר בקרב קבוצות לבנות, לא-היספנים והיספנים ופחות שכיחה בקרב שחורים וקבוצות גזעיות-אתניות אחרות.[ 18 ] עם זאת, נתונים מראים שקבוצות מיעוט נמצאות בסיכון גבוה יותר לניקוב וסיבוכים.[ 19 ],[ 20 ]
גורם ל דַלֶקֶת הַתוֹסֶפתָן
דלקת התוספתן נחשבת כמתפתחת עקב חסימה של חלל התוספתן, בדרך כלל כתוצאה מהיפרפלזיה של רקמת הלימפה, אך לעיתים על ידי אבנים בצואה, גופים זרים או אפילו הלמינתים. חסימה מובילה להתרחבות התוספתן, התפתחות מהירה של זיהום, איסכמיה ודלקת.
אם לא מטופלים, מתרחשים נמק, נמק וניקוב. אם הניקוב מכוסה על ידי העומנטום, נוצרת מורסה אפנדיקולרית.
בארצות הברית, דלקת התוספתן חריפה היא הסיבה השכיחה ביותר לכאבי בטן חריפים הדורשים טיפול כירורגי.
גידולים של התוספתן, כגון גידולים קרצינואידים, אדנוקרצינומה של התוספתן, טפילי מעיים ורקמת לימפה היפרטרופית, הם גורמים ידועים לחסימת התוספתן ולדלקת התוספתן. התוספתן עשוי להיות מעורב גם במחלת קרוהן או קוליטיס כיבית עם פנקוליטיס.
אחת התפיסות המוטעות הנפוצות ביותר היא סיפור מותו של הארי הודיני. לאחר מכה בלתי צפויה בבטן, יש שמועה שהתוספתן שלו נקרע, מה שהוביל לאלח דם ומוות מיידי. העובדות הן שהודיני אכן מת מאלח דם ודלקת הצפק עקב תוספתן קרוע, אך לא היה לכך שום קשר למכה בבטן. זה היה קשור יותר לדלקת הצפק הנרחבת ולזמינות המוגבלת של אנטיביוטיקה יעילה. [ 21 ], [ 22 ] התוספתן מכיל חיידקים אירוביים ואנאירוביים, כולל Escherichia coli ו-Bacteroides spp. עם זאת, מחקרים אחרונים המשתמשים בריצוף הדור הבא זיהו משמעותית יותר סוגי חיידקים בחולים עם דלקת התוספתן המחוררת המסובכת.
סיבות נוספות כוללות אבנים, זרעים, טפילים כגון Enterobius vermcularis (תולעי סיכה), וכמה גידולים נדירים, שפירים (גידולים ריריים) וממאירים (אדנוקרצינומה, גידולים נוירואנדוקריניים).[ 23 ]
גורמי סיכון
מחקר על גורמי הסיכון הקשורים לדלקת התוספתן חריפה מוגבל. עם זאת, כמה גורמים שעשויים להשפיע על הסבירות לפתח מחלה זו כוללים גורמים דמוגרפיים כגון גיל, מין, היסטוריה משפחתית וגורמים סביבתיים ותזונתיים. מחקרים מצביעים על כך שדלקת התוספתן חריפה יכולה להשפיע על אנשים בכל הגילאים, אם כי נראה שהיא שכיחה יותר בקרב מתבגרים ומבוגרים צעירים, עם שכיחות גבוהה יותר אצל גברים. [ 24 ], [ 25 ] כמו במחלות רבות אחרות, היסטוריה משפחתית משחקת תפקיד משמעותי בדלקת התוספתן החריפה; עדויות מצביעות על כך שאנשים עם היסטוריה משפחתית חיובית של דלקת התוספתן חריפה נמצאים בסיכון מוגבר לפתח את המחלה. [ 26 ] מספר גורמי סיכון תזונתיים נקשרו לדלקת התוספתן, כגון תזונה דלת סיבים, צריכת סוכר מוגברת וצריכת מים מופחתת. [ 27 ] גורמים סביבתיים המעורבים בהתפתחות דלקת התוספתן כוללים חשיפה לזיהום אוויר, אלרגנים, עשן סיגריות וזיהומים במערכת העיכול. [ 28 ], [ 29 ], [ 30 ]
ראיות חדשות מצביעות על קשר אפשרי בין עלייה בטמפרטורה לבין דלקת התוספתן חריפה, דבר המצביע על כך שטמפרטורות גבוהות עשויות להגביר את הסבירות לפתח את המצב עקב התייבשות. [ 31 ]
מחקרים הראו גם כי חולים עם הפרעות נפשיות המקבלים מינונים גבוהים של תרופות אנטי-פסיכוטיות מדי יום נמצאים בסיכון מוגבר לפתח דלקת התוספתן המסובכת.[ 32 ]
תסמינים דַלֶקֶת הַתוֹסֶפתָן
תסמינים קלאסיים של דלקת התוספתן חריפה הם כאב באזור האפיגסטרי או הפריובילי, המלווה בבחילות, הקאות ואנורקסיה לטווח קצר; לאחר מספר שעות, הכאב עובר לרבע הימני התחתון של הבטן. הכאב מחמיר בשיעול ובתנועה. [ 33 ]
סימנים קלאסיים של דלקת התוספתן ממוקמים ישירות ברבע הימני התחתון של הבטן ובנקודת מקברני (נקודה הממוקמת כלפי חוץ על 1/3 מהקו המחבר את הטבור לעמוד השדרה הכסל העליון הקדמי), שם מזוהה כאב עם ירידה פתאומית בלחץ במהלך מישוש (למשל, תסמין שצ'טקין-בלומברג). [ 34 ]
סימנים נוספים כוללים כאב המופיע ברביע התחתון הימני במישוש הרביע התחתון השמאלי (סימן רובסינג), כאב מוגבר עם כיפוף פסיבי של מפרק הירך הימני, אשר מכווץ את שריר האיליופסואס (סימן פסואס), או כאב המופיע עם סיבוב פנימי פסיבי של הירך הכפופה (סימן אובטורטור). חום קל שכיח [טמפרטורה רקטלית 37.7-38.3°C (100-101°F)]. [ 35 ]
למרבה הצער, סימנים קלאסיים אלה נצפים אצל קצת יותר מ-50% מהחולים. ישנם וריאציות שונות של תסמינים וסימנים.
ייתכן שהכאב של דלקת התוספתן אינו מקומי, במיוחד אצל תינוקות וילדים. הרגישות עשויה להיות מפושטת או, לעיתים רחוקות, נעדרת. צואה בדרך כלל נדירה או נעדרת; אם מתפתחת שלשול, יש לחשוד במיקום רטרוצקלי של התוספתן. תאי דם אדומים או תאי דם לבנים עשויים להימצא בשתן. תסמינים לא טיפוסיים שכיחים אצל חולים מבוגרים יותר ונשים בהריון; בפרט, כאב ורגישות מקומית עשויים להיות קלים. [ 36 ]
היבטים אנטומיים של ביטוי דלקת התוספתן החריפה
התוספתן הוא מבנה צינורי המתחבר לבסיס המעי הגס בנקודה בה נכנסים חיידקי הטאניה קולי. אצל מבוגרים, אורכו כ-8-10 ס"מ והוא מייצג את הקצה הדיסטלי הלא מפותח של המעי הגס הגדול הנראה אצל בעלי חיים אחרים. אצל בני אדם, הוא נחשב לאיבר שרידי, ודלקת חריפה של מבנה זה נקראת דלקת התוספתן חריפה.
רטרוצקל/רטרוקולי (75%) - לעיתים קרובות מופיע עם כאב במותני ימין ורגישות בבדיקה. נוקשות שרירים ורגישות במישוש עמוק לרוב נעדרים עקב הגנה מהצקום שמעליו. במצב זה, שריר הפסואס עלול להיות מגורה, מה שיגרום לכיפוף ירך ולכאב מוגבר בפשיטת ירך (סימן למתיחה של פסואס).
אזור תת-העקומה והאגן (20%) - כאבים על-פני הערווה ותדירות מתן שתן עשויים להשתלט. שלשולים עלולים לנבוע מגירוי בפי הטבעת. רגישות בבטן עשויה להיעדר, אך רגישות בפי הטבעת או בנרתיק עשויה להיות נוכחת בצד ימין. המטוריה מיקרוסקופית ולויקוציטים עשויים להיות נוכחים בבדיקת שתן.
טרום ואחרי איליום (5%) - סימנים ותסמינים עשויים להיעדר. הקאות עשויות להיות חמורות יותר ושלשולים עלולים לנבוע מגירוי של האיליום הדיסטלי.
תסמינים של דלקת התוספתן אצל ילדים
אצל ילדים, דלקת התוספתן משתנה בהתאם לקבוצות הגיל. [ 37 ] היא נדירה וקשה לאבחון אצל יילודים ותינוקות. [ 38 ] הם בדרך כלל מתבטאים בהתנפחות בבטן, הקאות, שלשולים, גוש בטני מוחשי ועצבנות. [ 39 ] בבדיקה גופנית, הם לעיתים קרובות מגלים התייבשות, היפותרמיה ומצוקה נשימתית, מה שהופך את האבחנה של דלקת התוספתן ללא סבירה עבור הרופא. ילדים בגיל גן עד גיל 3 בדרך כלל מציגים הקאות, כאבי בטן, חום מפושט בעיקר, שלשולים, קושי בהליכה ונוקשות במפשעה ימין. [ 40 ] הערכה עשויה לחשוף התנפחות בבטן, נוקשות או גוש בבדיקה רקטלית. [ 41 ] ילדים בגיל 5 ומעלה נוטים יותר לסבול מתסמינים קלאסיים, כולל כאבי בטן נודדים, אנורקסיה, בחילות והקאות. הערכה קלינית מגלה חום וטכיקרדיה, ירידה בצלילי המעי ורגישות ברביע התחתון הימני, מה שמגביר את הסבירות לאבחון בקבוצת גיל זו.[ 42 ] הצגת דלקת התוספתן החריפה אצל ילדים צעירים היא בדרך כלל לא טיפוסית, עם תסמינים חופפים המחקים מחלות מערכתיות אחרות, מה שמוביל לעיתים קרובות לאבחון שגוי וסיבוכים המובילים לתחלואה. יתר על כן, גיל צעיר יותר הוא גורם סיכון ידוע לתוצאות שליליות עקב דלקת התוספתן המסובכת.[ 43 ]
התסמינים האופייניים לדלקת התוספתן אצל מבוגרים כוללים כאב נודד בגומה הימנית של הכסל, אנורקסיה, בחילות עם או בלי הקאות, חום, ונוקשות מקומית/נוקשות כללית.[ 44 ],[ 45 ] רצף התסמינים הקלאסי כולל כאב טבורי מעורפל, אנורקסיה/בחילה/הקאות חולפות, כאב נודד ברביע התחתון הימני וחום קל.
סימנים ותסמינים לא טיפוסיים של דלקת התוספתן
בנוסף לתופעות האופייניות של דלקת התוספתן, ניתן לראות גם סימנים ותסמינים לא טיפוסיים. אלה עשויים לכלול כאבי בטן בצד שמאל הממוקמים ברביע העליון השמאלי. למרות שדלקת התוספתן בצד שמאל היא נדירה יחסית, ומופיעה בכ-0.02% מהאוכלוסייה הבוגרת, היא שכיחה יותר בקרב אנשים עם סיבוב מעיים לקוי או מעיים הפוך. [ 46 ] דלקת התוספתן קשורה גם לשלשולים כתסמין לא טיפוסי בדלקת התוספתן המפושטת, במיוחד בחולים עם מורסות בין-מעיים. [ 47 ]
אצל ילדים, התסמינים בדרך כלל מעורפלים, מה שמקשה על האבחון על סמך היסטוריה ובדיקה. ביטוי לא טיפוסי של דלקת התוספתן אצל ילדים עשוי לכלול כאב ורגישות בכל האגף הימני, המשתרעים מהרביע העליון הימני ועד לגומה האיליאקית הימנית. מצב זה עשוי לנבוע מעצירת הירידה של התוספתן בציפה, כאשר הצקום נמצא במצב תת-כבדי. [ 48 ] גברים בוגרים עשויים להציג תסמינים לא טיפוסיים של דלקת התוספתן, כגון כאב חמור בשתיקה ימין, אשר מאוחר יותר הופך לכאב בטן מפושט קל. לעומת זאת, נשים עשויות להציג תלונות על מערכת השתן, כגון רגישות בירכיים עם גוש ושלשולים. [ 49 ], [ 50 ] אצל קשישים, דלקת התוספתן עשויה להתבטא באופן לא טיפוסי כבקע מפשעתי כלוא עם תסמינים לא ספציפיים. [ 51 ]
נשים בהריון נוטות יותר להציג תלונות לא טיפוסיות כגון ריפלוקס גסטרו-ושטי, חולשה, כאבי אגן, אי נוחות באפיגסטריה, בעיות עיכול, גזים, דיסוריה ושינוי בהרגלי היציאות. [ 52 ] יתר על כן, ממצאי בדיקה גופנית מאתגרים וחריגים מכיוון שהבטן נפוחה, מה שמגדיל את המרחק בין התוספתן המודלק לבין הצפק, וכתוצאה מכך מסתיר נוקשות וירידה ברגישות. בסוף ההריון, התוספתן עשוי לזוז כלפי מעלה לבטן העליונה עקב הרחם הגדל, וכתוצאה מכך לכאב בקצה הפה (RUQ). [ 53 ] עם זאת, ללא קשר לגיל ההריון, כאב בקצה הפה נותר הביטוי הקליני הנפוץ ביותר של דלקת התוספתן חריפה במהלך ההריון. [ 54 ] לויקוציטוזיס עשויה לא להיות אינדיקטור אמין לדלקת התוספתן חריפה אצל נשים בהריון עקב הלויקוציטוזיס הפיזיולוגית במהלך ההריון. מחקרים הראו כי נשים בהריון סובלות מדלקת התוספתן בשכיחות נמוכה יותר מאשר נשים שאינן בהריון. עם זאת, קיים סיכון גבוה יותר לפתח דלקת התוספתן חריפה בשליש השני. [ 55 ]
סיבוכים ותוצאות
הפלורה המיקרוביאלית השולטת הקשורה לדלקת התוספתן חריפה היא E. Coli, Kleibciella, Proteus ו-Bacteroides (Altemeier 1938 [ 56 ]; Leigh 1974 [ 57 ]; Bennion 1990 [ 58 ]; Blewett 1995 [ 59 ]). חיידקים אלה עלולים לגרום לזיהום לאחר הניתוח בהתאם למידת הדלקת בתוספתן, לטכניקה הניתוחית ולמשך הניתוח. [ 60 ]
ניקוב התוספתן
ניקוב התוספתן קשור לעלייה בתחלואה ותמותה בהשוואה לדלקת התוספתן החריפה שאינה מחוררת. הסיכון לתמותה בדלקת התוספתן החריפה אך לא גנגרנוזית הוא פחות מ-0.1%, אך בדלקת התוספתן החריפה הנגרמת הסיכון עולה ל-0.6%. מצד שני, לדלקת התוספתן החריפה המחוררת יש שיעור תמותה גבוה יותר של כ-5%. כיום ישנן עדויות הולכות וגדלות המצביעות על כך שניקוב אינו בהכרח תוצאה בלתי נמנעת של חסימה בתוספתן, וגוף הולך וגדל של עדויות מצביע כעת לא רק שלא כל החולים עם דלקת התוספתן יתקדמו לניקוב, אלא שאף החלמה עשויה להיות שכיחה. [ 61 ]
זיהום פצע לאחר ניתוח
שכיחות זיהום הפצע לאחר הניתוח נקבעת על ידי זיהום הפצע תוך ניתוחי. שכיחות הזיהום משתנה בין <5% בדלקת התוספתן פשוטה ל-20% בניקוב ובגנגרנה. השימוש באנטיביוטיקה סביב הניתוח הוכח כמפחית את שכיחות זיהומי הפצע לאחר הניתוח.
מורסות תוך-בטניות או אגניות
מורסות תוך-בטניות או באגן עלולות להיווצר בתקופה שלאחר הניתוח כאשר חלל הצפק מזוהם בצורה חמורה. החולה סובל מחום, וניתן לאשר את האבחנה באמצעות אולטרסאונד או סריקת CT. ניתן לטפל באבצסות באמצעות רדיולוגיה באמצעות ניקוז צמה, אם כי מורסות באגן עשויות לדרוש ניקוז פתוח או רקטלי. שימוש באנטיביוטיקה סביב הניתוח הוכח כמפחית את שכיחות המורסות.
דַלֶקֶת הַצֶפֶק
אם התוספתן מתפוצץ, רירית הבטן (הצפק) נדבקת בחיידקים. מצב זה נקרא דלקת הצפק.
תסמינים של דלקת הצפק עשויים לכלול:
- כאבי בטן עזים ומתמידים;
- להרגיש חולה או להיות חולה;
- טמפרטורה גבוהה;
- קצב לב מוגבר;
- קוצר נשימה עם נשימה מהירה;
- נפיחות.
אם דלקת הצפק לא מטופלת באופן מיידי, היא עלולה לגרום לבעיות ארוכות טווח ואף להיות קטלנית.
אבחון דַלֶקֶת הַתוֹסֶפתָן
ניתן להשתמש בציון אלווראדו כדי לסווג חולים עם תסמינים המצביעים על דלקת התוספתן; מהימנות הציון בקבוצות חולים ספציפיות ובנקודות שונות עדיין אינה ברורה. ציון אלווראדו הוא ציון "שלילה" אבחנתי שימושי עם סף של 5 עבור כל קבוצות החולים. הוא מכויל היטב אצל גברים, לא עקבי אצל ילדים, ומנבא יתר על המידה את הסבירות לדלקת התוספתן אצל נשים בכל שכבות הסיכון.[ 62 ]
ציון אלווראדו מאפשר ריבוד סיכונים בחולים עם כאבי בטן על ידי קישור הסבירות לדלקת התוספתן להמלצות לשחרור, השגחה או ניתוח.[ 63 ] בדיקות נוספות כגון אולטרסאונד וטומוגרפיה ממוחשבת (CT) מומלצות כאשר הסבירות לדלקת התוספתן היא בטווח הבינוני.[ 64 ] עם זאת, פער הזמן, העלות הגבוהה והזמינות המשתנה של הליכי הדמיה גורמים לכך שציון אלווראדו עשוי להיות עזר אבחוני בעל ערך כאשר חשוד שדלקת התוספתן היא הגורם הבסיסי לכאבי בטן חריפים, במיוחד במסגרות בעלות משאבים דלים שבהם הדמיה אינה זמינה.
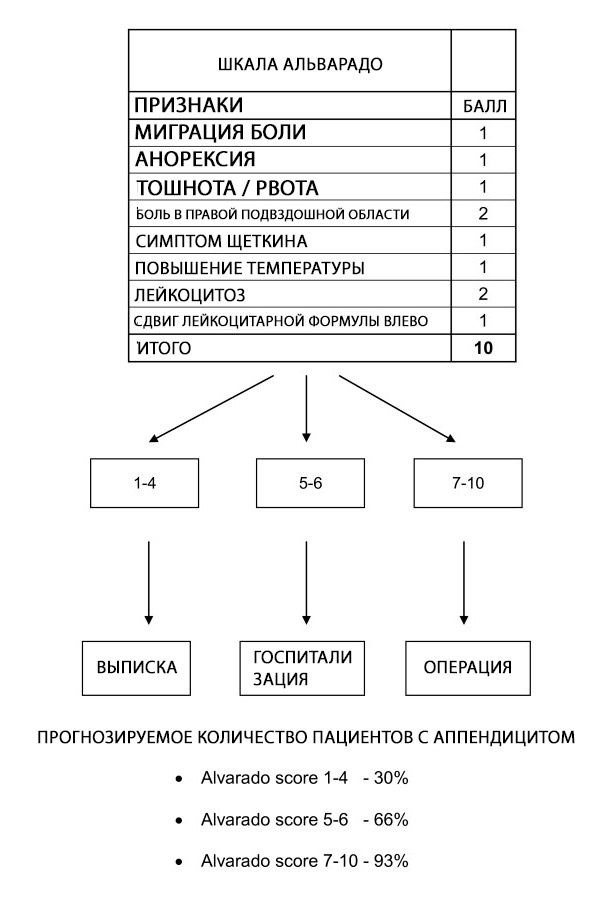
למרות שלציון אלוורדו חסרה ספציפיות לאבחון דלקת תוספתן חריפה, ציון סף של <5 רגיש מספיק כדי לשלול דלקת תוספתן חריפה (רגישות של 99%). לכן, ניתן להשתמש בציון אלוורדו כדי להפחית את משך האשפוז בחדר מיון ואת החשיפה לקרינה בחולים עם חשד לדלקת תוספתן חריפה. ממצא זה נתמך על ידי מחקר עוקבה רטרוספקטיבי גדול שמצא כי 100% מהגברים עם ציון אלוורדו של 9 ומעלה ו-100% מהנשים עם ציון אלוורדו של 10 סבלו מדלקת תוספתן חריפה שאושרה על ידי פתולוגיה כירורגית. לעומת זאת, 5% או פחות מהמטופלות עם ציון אלוורדו של 2 או פחות ו-0% מהמטופלים הגברים עם ציון אלוורדו של 1 או פחות אובחנו עם דלקת תוספתן חריפה בזמן הניתוח.[ 65 ]
עם זאת, סולם אלווראדו אינו מבדיל בין דלקת התוספתן החריפה המסובכת ללא מסובכת אצל חולים קשישים, ונראה שהוא פחות רגיש אצל חולים נשאי HIV. [ 66 ], [ 67 ]
ציון RIPASA (Raja Isteri Pengiran Anak Saleh appendicitis) הראה רגישות וספציפיות טובות יותר מאשר ציון Alvarado באוכלוסיות אסייתיות ומזרח תיכוניות. מאליק ועמיתיו פרסמו לאחרונה את המחקר הראשון שהעריך את התועלת של ציון RIPASA בניבוי דלקת תוספתן חריפה באוכלוסייה מערבית. עם ערך של 7.5 (ציון המעיד על דלקת תוספתן חריפה באוכלוסייה מזרחית), RIPASA הפגין רגישות סבירה (85.39%), ספציפיות (69.86%), ערך ניבוי חיובי (84.06%), ערך ניבוי שלילי (72.86%) ודיוק אבחנתי (80%) בחולים איריים עם חשד לדלקת תוספתן, והיה מדויק יותר מציון Alvarado.[ 68 ]
ציון דלקת התוספתן במבוגרים (AAS) מחלק את החולים לשלוש קבוצות: סיכון גבוה, בינוני ונמוך לפתח דלקת תוספתן חריפה. ציון זה הוכח ככלי אמין לריבוד חולים לצורך הדמיה סלקטיבית, וכתוצאה מכך שיעור נמוך של כריתות תוספתן שליליות. במחקר פרוספקטיבי של 829 מבוגרים עם חשד קליני לדלקת תוספתן חריפה, 58% מהחולים עם דלקת תוספתן חריפה שאובחנה היסטולוגית קיבלו ציון של לפחות 16 וסווגו כקבוצת הסתברות גבוהה עם ספציפיות של 93%. חולים עם ציון מתחת ל-11 סווגו כבעלי הסתברות נמוכה לדלקת תוספתן חריפה. רק 4% מהחולים עם דלקת תוספתן חריפה קיבלו ציון מתחת ל-11, ואף אחד מהם לא סבל מסיבוכים של דלקת תוספתן חריפה. לעומת זאת, 54% מהחולים שאינם מטופלים עם AA קיבלו ציון מתחת ל-11. השטח מתחת לעקומת ROC היה גדול משמעותית עם הציון החדש של 0.882 בהשוואה ל-AUC של ציון אלוורדו של 0.790 ו-AIR של 0.810.[ 69 ]
ייתכן שציון אלוורדו גבוה יותר אצל נשים בהריון עקב ערכים גבוהים יותר של תאי דם לבנים (WBC) ושכיחות בחילות והקאות, במיוחד בשליש הראשון להריון, מה שמביא לדיוק נמוך יותר בהשוואה לאוכלוסייה שאינה בהריון. מחקרים מראים כי הרגישות של ציון אלוורדו (סף 7 נקודות) היא 78.9% והספציפיות 80.0% אצל נשים בהריון.[ 70 ],[ 71 ] הספציפיות של ציון RIPASA (סף 7.5 נקודות) היא 96%, אך יש לאמת זאת במחקרים גדולים יותר. אין מחקרים על ציון אלוורדו שיכולים להבחין בין אריתריטיס לא מסובכת ומסובכת במהלך ההריון.
בנוכחות תסמינים וסימנים קלאסיים, האבחון מתבצע קלינית. בחולים כאלה, עיכוב ניתוח לפרוטומיה עקב מחקרים אינסטרומנטליים נוספים רק מגביר את הסבירות לניקוב וסיבוכים נוספים. בחולים עם נתונים לא טיפוסיים או מפוקפקים, יש לבצע מחקרים אינסטרומנטליים ללא דיחוי.
לסריקת CT עם חומר ניגוד יש דיוק סביר באבחון דלקת התוספתן ויכולה גם לאמת סיבות אחרות לבטן חריפה. בדרך כלל ניתן לבצע אולטרסאונד דחיסה מדורג מהר יותר מאשר CT, אך המחקר מוגבל לעיתים עקב נוכחות גזים במעי והוא פחות אינפורמטיבי באבחנה המבדלת של סיבות לכאב שאינו התוספתן. השימוש במחקרים אלה הפחית את אחוז הלפרוטומיות השליליות.
ניתן להשתמש בלפרוסקופיה לאבחון; המחקר שימושי במיוחד אצל נשים עם כאבי בטן תחתונה בלתי מוסברים. בדיקות מעבדה בדרך כלל מראות לויקוציטוזיס (12,000-15,000/μl), אך ממצאים אלה משתנים מאוד; אין להשתמש בספירת הלויקוציטים כקריטריון לשלילת דלקת התוספתן.
על רופא חדר המיון להימנע מרשום תרופות נגד כאבים למטופל עד שהמטופל יגיע לרופא מנתח. משככי כאבים עלולים להסוות סימנים הצפקיים ולהוביל לעיכוב באבחון או אפילו לקרע בתוספתן.
בדיקות מעבדה
מדידות מעבדה, כולל ספירת תאי דם לבנים (WBC), אחוז נויטרופילים וריכוז חלבון C-ריאקטיבי (CRP), חיוניות להמשך הבדיקות האבחוניות בחולים עם חשד לדלקת תוספתן חריפה.[ 72 ] באופן קלאסי, ספירת תאי דם לבנים (WBC) גבוהה עם או בלי הסטה שמאלה או בנדמיה קיימת, אך עד שליש מהחולים עם דלקת תוספתן חריפה סובלים מספירות תאי דם לבנים תקינות. קטונים מזוהים בדרך כלל בשתן, ורמות חלבון C-ריאקטיבי עשויות להיות גבוהות. לשילוב של תוצאות תקינות של תאי דם לבנים ו-CRP יש ספציפיות של 98% לשלילת דלקת תוספתן חריפה. יתר על כן, לתוצאות תאי דם לבנים ו-CRP יש ערך ניבוי חיובי להבחנה בין דלקת תוספתן לא דלקתית, לא מסובכת ומסובכת. עלייה ברמות CRP ו-WBC מתואמת עם סבירות מוגברת משמעותית לדלקת תוספתן מסובכת. הסבירות לפתח דלקת תוספתן בחולה עם ערכי WBC ו-CRP תקינים היא נמוכה ביותר. [ 73 ] ספירת תאי דם לבנים (WBC) של 10,000 תאים/מ"מ^3 צפויה למדי בחולים עם דלקת התוספתן החריפה; עם זאת, הרמה תהיה גבוהה יותר בחולים עם דלקת התוספתן המסובכת. בהתאם לכך, ספירת תאי דם לבנים השווה או גדולה מ-17,000 תאים/מ"מ^3 קשורה לסיבוכים של דלקת התוספתן החריפה, כולל דלקת התוספתן המנוקבת והנמקית.
רְאִיָה
דלקת התוספתן היא באופן מסורתי אבחנה קלינית. עם זאת, מספר טכניקות הדמיה משמשות כדי להנחות את שלבי האבחון, כולל CT של הבטן, אולטרסאונד ו-MRI.
טומוגרפיה ממוחשבת
לסריקת CT בטנית יש דיוק של >95% לאבחון דלקת התוספתן והיא נמצאת בשימוש הולך וגובר. קריטריוני CT לאבחון דלקת התוספתן כוללים תוספתן מוגדל (>6 מ"מ קוטר), דופן התוספתן מעובה (>2 מ"מ), הצטברות שומן סביב התוספתן, הגדלה של דופן התוספתן ונוכחות של אפנדיקולית (בכ-25% מהחולים). נדיר לראות אוויר או חומר ניגוד בלומן בדלקת התוספתן עקב הרחבת החלם וחסימה אפשרית ברוב המקרים של דלקת התוספתן. אי-הדמיה של התוספתן אינה שוללת דלקת התוספתן. אולטרסאונד פחות רגיש וספציפי מ-CT אך עשוי להיות שימושי כדי למנוע קרינה מייננת בילדים ובנשים בהריון. MRI עשוי להיות שימושי גם בנשים בהריון עם חשד לדלקת התוספתן ותוצאת אולטרסאונד לא מוגדרת. באופן קלאסי, הדרך הטובה ביותר לאבחן דלקת תוספתן חריפה היא עם היסטוריה טובה ובדיקה גופנית יסודית על ידי מנתח מנוסה; עם זאת, קל מאוד לבצע סריקת CT במחלקת מיון. מקובל להסתמך בעיקר על סריקות CT כדי לאבחן דלקת תוספתן חריפה. לעיתים, גילוי תוספתני מתגלה במקרה בצילומי רנטגן שגרתיים או סריקות CT.
סריקת CT מראה גוש דלקתי בגומה האיליאקית הימנית הנגרמת על ידי דלקת התוספתן חריפה.
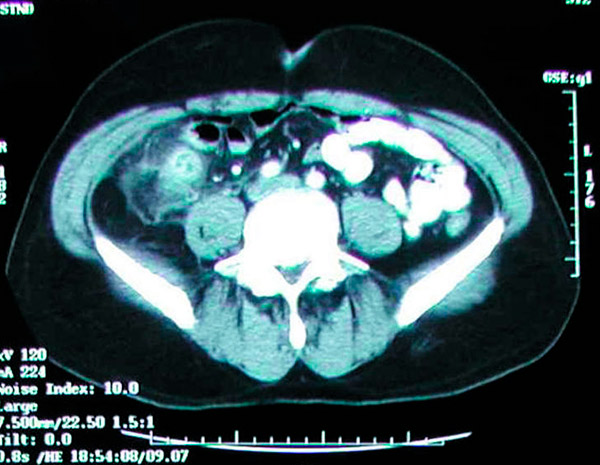
הדאגה העיקרית בסריקת CT של הבטן והאגן היא חשיפה לקרינה; עם זאת, החשיפה הממוצעת לקרינה מסריקת CT טיפוסית לא תעלה על 4 מיליסוונסולט, שהיא מעט גבוהה מקרינת הרקע של כמעט 3 מיליסוונסולט. למרות הרזולוציה הגבוהה יותר של תמונות CT המתקבלות עם מינון קרינה מקסימלי של 4 מיליסוונסולט, מינונים נמוכים יותר לא ישפיעו על התוצאות הקליניות. בנוסף, סריקת CT של הבטן והאגן עם חומר ניגוד תוך ורידי בחולים עם חשד לדלקת תוספתן חריפה צריכה להיות מוגבלת לקצב סינון גלומרולרי (GFR) מקובל של 30 מ"ל/דקה ומעלה. חולים אלה נמצאים בסיכון גבוה יותר לפתח דלקת תוספתן בהשוואה לאוכלוסייה הכללית. יש לשקול כריתת תוספתן מונעת בחולים אלה. מחקרים הראו גם כי שכיחות האפנדיקוליטים בדגימות כריתת תוספתן שבוצעו עבור דלקת תוספתן חריפה נעה בין 10% ל-30%. [ 74 ], [ 75 ], [ 76 ]
אקווגרפיה אולטרסאונד
אולטרסאונד בטן הוא הערכה ראשונית נפוצה ובמחיר סביר של חולים הסובלים מכאבי בטן חריפים. מדד דחיסות ספציפי של פחות מ-5 מ"מ בקוטר משמש כדי לשלול דלקת התוספתן. לעומת זאת, ממצאים מסוימים, כולל קוטר קדמי-אחורי גדול מ-6 מ"מ, אפנדיקוליטים ואקוגניות מוגברת באופן חריג של הרקמה הפריאפנדיסלית, מצביעים על דלקת התוספתן חריפה. החששות העיקריים בשימוש באולטרסאונד בטן להערכת אבחנה פוטנציאלית של דלקת התוספתן חריפה כוללים את המגבלות הטבועות של סונוגרפיה בחולים שמנים ותלות במפעיל בזיהוי מאפיינים רמיזות. יתר על כן, קשה לסבול דחיסה מדורגת בחולים הסובלים מדלקת הצפק. [ 77 ]
MRI
למרות הרגישות והספציפיות הגבוהות של MRI בהקשר של גילוי דלקת התוספתן חריפה, ישנן בעיות משמעותיות בביצוע MRI של הבטן. לא רק שביצוע MRI של הבטן יקר, אלא שהוא גם דורש רמת מומחיות גבוהה כדי לפרש את התוצאות. לכן, האינדיקציות שלו מוגבלות במידה רבה לקבוצות חולים מיוחדות, כולל נשים בהריון, הנמצאות בסיכון בלתי מתקבל על הדעת לחשיפה לקרינה. [ 78 ]
מה צריך לבדוק?
כיצד לבחון?
אבחון דיפרנציאלי
אבחנה מבדלת כוללת דלקת אילייטיס של קרוהן, דלקת אדניטיס מזנטריאלית, דלקת דיוורטיקולום צפקי, מיטלשמרץ, דלקת סלפינגיטיס, קרע בציסטה שחלתית, הריון חוץ רחמי, מורסה חצוצרה-שחלות, הפרעות שלד-שרירים, אנדומטריוזיס, דלקת באגן, דלקת גסטרואנטריטיס, קוליטיס בצד ימין, כאבי בטן בכליות, אבנים בכליות, מחלת מעי רגיז, פיתול אשכים, פיתול שחלות, תסמונת הרצועה העגולה, דלקת באפידידימיטיס ובעיות גסטרואינטסטינליות אחרות שאינן מובהקות. היסטוריה רפואית מפורטת ובדיקה גופנית מוכוונת-בעיה נחוצות כדי לשלול אבחנות מבדלות. בהתאם לכך, זיהום ויראלי לאחרונה מצביע בדרך כלל על דלקת אדניטיס מזנטריאלית חריפה והחמרת רגישות חמורה עם תנועה צווארית במהלך בדיקה טרנס-ווגינלית, דבר הנראה לרוב במחלת דלקת באגן. אחת האבחנות המבדלות הקשות היא מחלת קרוהן חריפה. למרות שהיסטוריה חיובית של מחלת קרוהן בעבר עשויה למנוע הליכים כירורגיים מיותרים, מחלת קרוהן עשויה להופיע בחריפות בפעם הראשונה, ולחקות דלקת חריפה של התוספתן. נוכחות של דלקת באילאום בזמן הניתוח צריכה להעלות את החשד למחלת קרוהן יחד עם גורמים חיידקיים אחרים לאילאום חריף, כולל דלקת באילאום על ידי ירסיניה או קמפילובקטר. הגישה המועדפת היא כריתת התוספתן, גם בהיעדר סימנים של דלקת תוספתן חריפה. עם זאת, בחולים עם סימנים של דלקת באילאום יחד עם דלקת בצפק, כריתת התוספתן אינה מומלצת, שכן היא תסבך עוד יותר את ההליך. [ 79 ]
למי לפנות?
יַחַס דַלֶקֶת הַתוֹסֶפתָן
מטרת הטיפול הלא-ניתוחי (NOM) היא לאפשר לחולים להימנע מניתוח באמצעות אנטיביוטיקה.[ 80 ] מחקרים מוקדמים בשנות ה-50 דיווחו על טיפול מוצלח בדלקת התוספתן החריפה באמצעות אנטיביוטיקה בלבד והמליצו על טיפול בדלקת התוספתן עם תסמינים שנמשכים פחות מ-24 שעות.[ 81 ],[ 82 ] בשנים האחרונות, חלה התעניינות מחודשת ב-NOM של דלקת התוספתן החריפה ללא סיבוכים, כאשר מספר מחקרים דיווחו על טיפול מוצלח בכ-65% מהמקרים באמצעות אנטיביוטיקה בלבד. עם זאת, מחקרים כמו APPAC, ACTUAA ומטה-אנליזות הראו תוצאות מעורבות, כאשר שיעורי כישלון NOM לטווח קצר וארוך נעים בין 11.9% ל-39.1%. [ 83 ] יתר על כן, מחקרים על השימוש ב-NOM בדלקת התוספתן המסובכת מוגבלים אך הראו שלמרות שהוא עשוי להיות מוצלח, הוא קשור לשיעורי אשפוז חוזרים מוגברים ולאשפוזים ארוכים יותר. [ 84 ], [ 85 ]
הטיפול בדלקת התוספתן החריפה מורכב מהסרת התוספתן המודלק; מכיוון שהתמותה עולה עם עיכוב הטיפול, שיעור כריתת תוספתן שלילית של 10% נחשב מקובל. המנתח בדרך כלל מסיר את התוספתן גם אם הוא מחורר. לעיתים קשה לקבוע את מיקום התוספתן: במקרים אלה, התוספתן ממוקם בדרך כלל מאחורי הצקום או האיליאום, או המסנטריום של האגף הימני של המעי הגס.
התוויות נגד לניתוח כריתת התוספתן כוללות מחלת מעי דלקתית המערבת את הצקום. עם זאת, במקרים של דלקת אילאיטיס סופנית עם צקום שלם, יש להסיר את התוספתן.
יש להקדים את הסרת התוספתן למתן אנטיביוטיקה תוך ורידית. עדיפים צפלוספורינים מדור שלישי. בדלקת התוספתן ללא סיבוכים, אין צורך באנטיביוטיקה נוספת. אם מתרחש ניקוב, יש להמשיך בטיפול אנטיביוטי עד שחום המטופל וספירת תאי הדם הלבנים יחזרו לנורמה (כ-5 ימים). אם ניתוח אינו אפשרי, אנטיביוטיקה, למרות שאינה טיפול, משפרת משמעותית את ההישרדות. ללא ניתוח או טיפול אנטיביוטי, התמותה מגיעה ליותר מ-50%.
במחלקת חירום, יש לשמור על החולה ללא נוזלים דרך הפה (NPO) ויש לתת לו נוזלים דרך הפה דרך הווריד באמצעות קריסטלואידים, ויש לתת אנטיביוטיקה דרך הווריד לפי הוראות המנתח. הסכמתו היא באחריות המנתח. טיפול הסטנדרט הזהב לדלקת התוספתן חריפה הוא כריתת התוספתן. כריתת התוספתן לפרוסקופית עדיפה על פני הגישה הפתוחה. רוב ניתוחי כריתת התוספתן ללא מסובכים מבוצעים בגישה לפרוסקופית. מספר מחקרים השוו את התוצאות של קבוצת כריתת התוספתן לפרוסקופית עם חולים שעברו כריתת תוספתן פתוחה. התוצאות הראו שיעור נמוך יותר של זיהום פצע, צורך מופחת במשככי כאבים לאחר הניתוח, ושהות קצרה יותר בבית החולים לאחר הניתוח בקבוצה הראשונה. החיסרון העיקרי של כריתת התוספתן לפרוסקופית הוא זמן הניתוח הארוך יותר. [ 86 ]
זמן פעולה
מחקר רטרוספקטיבי שנערך לאחרונה לא מצא הבדל משמעותי בסיבוכים בין ניתוח כריתת התוספתן מוקדם (פחות מ-12 שעות לאחר ההופעה) למאוחר (12-24 שעות).[ 87 ] עם זאת, אין בכך כדי לקחת בחשבון את הזמן בפועל מתחילת התסמינים ועד להופעתם, דבר שעשוי להשפיע על שיעור הניקוב.[ 88 ] לאחר 36 השעות הראשונות מתחילת הופעת התסמינים, שיעור הניקוב הממוצע הוא 16% עד 36%, והסיכון לניקוב הוא 5% עבור כל 12 שעות לאחר מכן.[ 89 ] לכן, לאחר קביעת האבחון, יש לבצע כריתת התוספתן ללא עיכוב מיותר.
כריתת התוספתן לפרוסקופית
במקרים של מורסה או זיהום מתקדם, ייתכן שיהיה צורך בגישה פתוחה. הגישה הלפרוסקופית מציעה פחות כאב, החלמה מהירה יותר ויכולת לחקור חלק גדול יותר של הבטן דרך חתכים קטנים. מצבים בהם ידוע על מורסה של תוספתן מחורר עשויים לדרוש הליך ניקוז דרך העור, המבוצע בדרך כלל על ידי רדיולוג התערבותי. זה מייצב את המטופל ומאפשר זמן לשכך את הדלקת, מה שמאפשר ביצוע כריתת תוספתן לפרוסקופית פחות מורכבת במועד מאוחר יותר. רופאים גם רושמים אנטיביוטיקה רחבת טווח לחולים. קיימת מחלוקת מסוימת בנוגע לשימוש טרום ניתוחי באנטיביוטיקה בדלקת התוספתן ללא סיבוכים. חלק מהמנתחים סבורים כי שימוש שגרתי באנטיביוטיקה אינו מתאים במקרים אלה, בעוד שאחרים רושמים אותם באופן שגרתי.
בחולים עם מורסה בתוספתן, חלק מהמנתחים ממשיכים באנטיביוטיקה במשך מספר שבועות ולאחר מכן מבצעים ניתוח כריתת תוספתן אלקטיבי. במקרה של קרע בתוספתן, ניתן לבצע את ההליך לפרוסקופי, אך יש צורך בהשקיה נרחבת של הבטן והאגן. בנוסף, ייתכן שיהיה צורך להשאיר אתרי הטרוקר פתוחים. מספר משמעותי של חולים עם חשד לדלקת תוספתן חריפה ניתנים לטיפול ללא סיבוכים באמצעות הגישה הלפרוסקופית. עם זאת, מספר גורמים מנבאים את הצורך במעבר לגישה פתוחה. הגורם הבלתי תלוי היחיד לפני הניתוח המנבא מעבר לכריתת תוספתן לפרוסקופית הוא נוכחות של מחלות רקע. יתר על כן, מספר ממצאים תוך ניתוחיים, כולל נוכחות של מורסה סביב התוספתן ודלקת צפק מפושטת, הם גורמים מנבאים בלתי תלויים לא רק לשיעור המרה גבוה יותר אלא גם לעלייה משמעותית בסיבוכים לאחר הניתוח. [ 90 ]
ניתוח תוספתן פתוח
למרות שניתוח כריתת התוספתן לפרוסקופית נמצא בשימוש נרחב כטיפול כירורגי מועדף לדלקת התוספתן חריפה במרכזים רבים, עדיין ניתן לבחור בניתוח כריתת התוספתן הפתוחה כאפשרות מעשית, במיוחד בטיפול בדלקת התוספתן המסובכת עם צלוליטיס ובחולים שעברו הסבה כירורגית מגישה לפרוסקופית בעיקר בגלל בעיות פוטנציאליות הקשורות בראייה לקויה.
גישות כירורגיות אלטרנטיביות
לאחרונה, הוצגו מספר גישות כירורגיות חלופיות נוספות, כולל ניתוח אנדוסקופי טרנסלומינלי עם פתח טבעי (NOTES) וניתוח לפרוסקופי בחתך יחיד (SILS). הרעיון של שימוש באנדוסקופ גמיש לכניסה למערכת העיכול או הנרתיק ולאחר מכן חיתוך האיבר האמור כדי להיכנס לחלל הבטן הוא אלטרנטיבה מעניינת עבור מטופלים הרגישים להיבטים הקוסמטיים של ההליכים. מאוחר יותר הוא נבדק בניתוח מוצלח לניתוח תוספתן טרנס-קיבה בקבוצה של עשרה מטופלים הודים. היתרונות הפוטנציאליים העיקריים של ניתוח תוספתן באמצעות NOTES הם היעדר צלקות והגבלת כאב לאחר הניתוח. בהתחשב במספר המוגבל של מטופלים שעוברים ניתוח תוספתן באמצעות NOTES, השוואה מפורטת של התוצאות לאחר הניתוח אינה אפשרית עדיין. לכן, החיסרון העיקרי של שימוש בטכניקה זו הוא הצורך לשלב אותה עם גישה לפרוסקופית כדי להבטיח נסיגה נאותה במהלך ההליך ולאשר סגירת אתר הכניסה. [ 91 ], [ 92 ], [ 93 ] כטכניקה כירורגית, SILS לניתוח תוספתן מבוצע דרך חתך בטבור או צלקת בטנית קיימת. יתרונות פוטנציאליים של SILS כוללים הפחתה בכאב לאחר הניתוח, סיבוכים בפצעים לאחר הניתוח, ותקופות קצרות יותר של חופשת מחלה כתוצאה מכך. [ 94 ] עם זאת, עד 40% מהמטופלים עדיין עוברים ללפרוסקופיה מסורתית בשלב כלשהו במהלך ההליך. החיסרון העיקרי של SILS עבור כריתת התוספתן הוא הסיבוך ארוך הטווח הגבוה יותר הקשור לבקע חתך.
במקרה של גילוי נגע דלקתי גדול התופס חלל הכולל את התוספתן, האיליאום הדיסטלי והצעקום, כריתה של הנגע כולו ואילאוסטומיה עדיפות.
במקרים מתקדמים, כאשר כבר נוצר מורסה פריקולית, האחרונה מנוקזת באמצעות צינור המוחדר דרך העור תחת בקרת אולטרסאונד או בניתוח פתוח (עם הסרה מאוחרת של התוספתן). דיוורטיקולום מקל מוסר במקביל להסרת התוספתן, אך רק אם הדלקת סביב התוספתן אינה מפריעה להליך זה.
מידע נוסף על הטיפול
תַחֲזִית
עם התערבות כירורגית בזמן, שיעור התמותה נמוך מ-1%, וההחלמה בדרך כלל מהירה ומלאה. במקרה של סיבוכים (ניקוב והתפתחות מורסה או דלקת הצפק), הפרוגנוזה גרועה יותר: ניתוחים חוזרים והחלמה ממושכת אפשריים.

