המומחה הרפואי של המאמר
פרסומים חדשים
צילומי רנטגן של מפרק המרפק.
סקירה אחרונה: 03.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
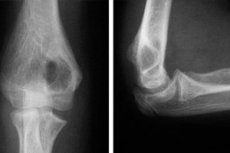
רנטגן הוא הליך אבחון בעל היסטוריה מוצקה, המונה יותר מ-120 שנה. אך למרות פיתוחן של שיטות מודרניות חדשות לאבחון מחלות שונות, הוא לא איבד את הרלוונטיות שלו עד היום. ציוד רנטגן זמין כמעט בכל המרפאות, הליך הבדיקה פשוט לביצוע, ומבחינת תוכן המידע הוא אינו נחות בהרבה משיטות אחרות. אם הרופא חושד בפתולוגיה של המפרק, צילום רנטגן יהיה השיטה הבסיסית ביותר לאבחון הבעיה. אחד מהליכי האבחון הפופולריים ביותר בטראומטולוגיה הוא צילום רנטגן של מפרק המרפק, מפרק עצם שעלול להינזק לא רק עקב פציעות, אלא גם כתוצאה מתהליכים פתולוגיים המתרחשים בגוף.
אינדיקציות להליך
רנטגן היא שיטה לאבחון פגיעות פנימיות, המשמשת במקרים בהם הרופא מתקשה לבצע אבחנה על סמך סימנים חיצוניים, או כדי להבהיר פרטים מסוימים של נזק לרקמות. צילומי רנטגן מאפשרים לראות דרך הגוף כדי לזהות שינויים פתולוגיים בשרירים, עצמות, סחוס וכו', אשר נסתרים מעין האדם.
צילום רנטגן של מפרק המרפק, כמו שיטות בדיקה אחרות באמצעות קרני רנטגן (קרינה מייננת), אינו הליך בטוח לחלוטין, אשר עלול לגרום לכוויות קרינה ולמוטציות תאיות, ולהגביר את הסיכון להתפתחות גידול. עם זאת, מידת הסכנה של קרינת רנטגן תלויה במשך ובתדירות הליכי ההקרנה. ברור כי לא ניתן להשתמש בשיטת אבחון כזו כמו צילום רנטגן מתוך סקרנות גרידא. לרופא חייבות להיות סיבות טובות להפנות אדם לבדיקות.
באשר לפתולוגיות של מפרקי המרפק, להלן הסיבות המשכנעות:
- כאב בלתי מוסבר באזור ללא נזק חיצוני,
- נפיחות של רקמות רכות באזור המרפק,
- שינוי בצבע הרקמה (אדמומיות, גוון כחלחל),
- עלייה מקומית בטמפרטורה,
- תלונות על תנועת כף היד המוגבלת במרפק,
- פגיעות במרפק מלוות בכאב, אדמומיות של רקמות ונפיחות שלהן, הן עם הפרה של שלמות הרקמות הרכות והן ללא נזק נראה לעין.
באשר לפגיעות טראומטיות, צילומי רנטגן יכולים לשלול או לאשר שברים ופריקות שמסבכים את הטיפול.
יש לציין כי צילומי רנטגן נקבעים לא רק על ידי טראומטולוגים כאשר יש חשד לשבר של עצם הזרוע, האולנה או הרדיוס או פריקה של עצמות האמה באזור המרפק. אם לא הייתה פגיעה, אך מתגלים שינויים חשודים בצבע ובמבנה של הרקמות הרכות, מופיע כאב במרפק, הגבלת תנועות הידיים, קודם כל אנו פונים למטפל, והוא מחליט אם לשלוח את האדם לצילום רנטגן או להציע התייעצות עם אורתופד. כל הרופאים הללו יכולים לתת הפניה לצילום רנטגן של מפרק המרפק, אם זה נחוץ כדי להבהיר את האבחנה.
הכנה
בדיקת רנטגן היא אחת משיטות האבחון הפשוטות ביותר, ולו רק משום שהיא כמעט ואינה דורשת הכנה להליך. הדבר היחיד שהרופא יבקש הוא לשחרר את הזרוע מתחת לכתף מבגדים, תכשיטים ושעונים. אין צורך בהגבלות תזונתיות או תרופתיות.
 [ 3 ]
[ 3 ]
טֶכנִיקָה צילומי רנטגן של מפרק המרפק.
צילום רנטגן של מפרק המרפק מבוצע בדרך כלל בישיבה, אך במידת הצורך ניתן לבצע אבחון גם בשכיבה (לדוגמה, אם האדם מחוסר הכרה) או בעמידה. המטופל יושב על כיסא המועבר לשולחן מיוחד של מכשיר הרנטגן, הצידה אליו. הגפה הנבדקת מונחת על השולחן בתנוחה שציין הרופא. קצה השולחן צריך להיות מעט מעל גובה בתי השחי.
על מנת שהתמונה תהיה ברורה, הגפה חייבת להישאר ללא תנועה במהלך הבדיקה. אם למטופל קשה להחזיק את הזרוע במקומה, הגפה מקובעת משני צידיה באמצעות שקיות מיוחדות מלאות בחול או בחומר כבד אחר.
על פי התקנים, יש לבצע צילום רנטגן של המפרק בשתי השלכות. בדיקה בהשלכה ישירה דורשת יישור מקסימלי של הזרוע והנחתה על השולחן כך שכף היד פונה כלפי מעלה. יש להרים מעט את הזרוע במרפק.
עבור בליטה צידית, הזרוע כפופה במרפק בזווית ישרה ומונחת כאשר גב היד פונה כלפי מעלה. על המטופל לשבת בגובה כזה שהכתף והאמה יהיו באותו גובה.
במקרים מסוימים, נדרשת בדיקה גם בבליטה נוספת - צירית, כאשר החלק האחורי של עצם הזרוע והאולקרנון נראים בבירור. כדי לבצע את הבדיקה, יש לכופף את הזרוע במלואה במרפק, ככל האפשר. על השולחן, הזרוע מונחת על עצם הזרוע.
בכל המקרים, קלטת הרנטגן ממוקמת מתחת למרפק. כדי להגן על החזה והגוף, המטופלים מתבקשים ללבוש סינר מיוחד העשוי מחומר עמיד בפני קרני רנטגן.
בהתאם לציוד בו נעשה שימוש (פילם או דיגיטלי), ניתן לקבל את תוצאות המחקר על סרט מיוחד הדורש פיתוח מקדים בחדר מאובזר במיוחד, או על מדיום דיגיטלי שממנו ניתן להדפיס את התמונה על נייר או לצפות בה על צג מחשב.
רדיוגרפיה דיגיטלית, שהופיעה הרבה יותר מאוחר מרדיוגרפיית פילם, צוברת פופולריות גוברת, משום שהיא מאפשרת להגדיל את התמונה על הצג, להגדיל את האלמנטים הבודדים שלה כדי לבחון את הנזק. וניתן לאחסן את התמונה על דיסק למשך זמן רב ללא עיוות. ייתכן שבעתיד יהיה צורך בה להשוואה אם יתקבלו פציעות חדשות, או להערכת יעילות הטיפול. תמונות כאלה ניתן לאחסן ולאחסן למשך זמן רב במחשב של רופא מומחה.
התוויות נגד
צילום רנטגן של מפרק המרפק, כמו כל בדיקת רנטגן, אינו נחשב להליך בטוח בשל תכונות מסוימות של קרינה מייננת. ולמרות העובדה שהוא מבוצע אפילו לילדים במידת הצורך, להליך עדיין יש כמה מגבלות.
המגבלה העיקרית נחשבת לילדות. תיאורטית, צילומי רנטגן מותרים לילדים מעל גיל 14. אנחנו לא מדברים על פתולוגיות אפשריות, כי בדרך כלל מינון הקרינה ומשך ההליך מותאמים באופן כזה שלא יוכלו לגרום נזק משמעותי. אלא שהשפעת הקרינה המייננת על גוף הילד בולטת יותר ויכולה להשפיע על התפתחותן של מערכות שונות של הילד. וככל שהילד צעיר יותר, כך צילומי רנטגן מסוכנים יותר עבורו. לדוגמה, אצל תינוקות, מערכות גוף חשובות רבות נמצאות בשלב היווצרות, ולכן מוטציות תאיות המובילות לשיבוש פעילותן נוטות יותר.
במידת הצורך, מתבצעות צילומי רנטגן גם אצל יילודים, אך כל חלקי גופו של הילד, למעט האזור הנבדק, מכוסים בציוד מגן מיוחד. ילדים גדולים יותר חייבים לכסות את אזור החזה, הבטן והאגן בסינר מגן. יש להגן גם על בלוטת התריס והעיניים מפני קרינה מייננת.
אם צילומי רנטגן כל כך מסוכנים לילדים קטנים, אפשר לדמיין איזה נזק הם עלולים לגרום לתינוק שטרם נולד עם מערכות חיוניות לא מפותחות. חשיפה של אישה בהריון לקרינה כרוכה בסיכון ללידת ילד עם מוטציות ופתולוגיות שונות, ולכן צילומי רנטגן אינם מתאימים לנשים הרות.
צילומי רנטגן של נשים בהריון יכולים להתבצע רק על פי אינדיקציות מחמירות, ויש להגן על אזור הבטן באמצעות סינר עופרת המונע מעבר של קרני רנטגן. באופן אידיאלי, יש להשתמש בסינר מגן בכל מקרי צילומי רנטגן כדי להפחית את ההשפעה השלילית של קרינה רדיואקטיבית על גוף האדם.
 [ 4 ]
[ 4 ]
ביצועים רגילים
מפרק המרפק הוא מבנה מורכב למדי, הכולל את מפרקי ההומרו-אולנר, ההומרורדיאלי והמפרק הרדיו-אולנרי הפרוקסימלי. על מנת לבחון בקפידה את כל הרכיבים הללו ואת חלקיהם, צילום רנטגן מבוצע לא באחד, אלא ב-2-3 השלכות. בהתאם לכך, התוצאות מפוענחות לפי שלושת מרכיבי מפרק המרפק, ולא באופן כללי.
אם צילום הרנטגן של מפרק המרפק תקין, דוח הבדיקה יציין כי האוריינטציה האנטומית הכללית שלו בצילום הרנטגן אינה שונה מהרגיל, וכל יחסי גודל העצמות והמפרקים סטנדרטיים. המרכיבים היוצרים את המפרק פרופורציונליים זה לזה, גודלם וצורתם תקינים. בתמונה בהקרנה ישירה, 3 מרווחי מפרקים נראים בבירור וניתנים להבחנה זה מזה, התואמים ל-3 מפרקים, המאוחדים בשם הנפוץ " מפרק המרפק ":
- מפרק ההומרו-אולנרי (הצומת בין הבלוק ההומרלי לזרז העטרה של האולנה) הוא מפרק בלוק פשוט,
- מפרק ההומרורדיאלי (מקום המפרק של החלק המוגבה של ראש עצם הזרוע וחלל ראש הרדיוס) הוא מפרק כדורי-שקע פשוט,
- מפרק הרדיו-אולנרי הפרוקסימלי (העליון) (הצומת בין היקף הרדיוס לחלל הרדיאלי של האולנה) הוא מפרק גלילי פשוט.
רוחב מרווחי המפרקים במפרקי הכדור והשקע צריך להיות זהה ובעל גודל סטנדרטי.
באנטומיה של מערכת השלד האנושית, ישנם מושגים כגון אפיפיזה, דיאפיזה ומטאפיזה של העצם. האפיפיזה של העצם נקראת הקצה המעוגל המוגדל של העצם הצינורית (ראשה, כולל חלקים קמורים וקעורים), היוצר את המפרק. החלק המפרקי של האפיפיזה מכוסה בסחוס.
הדיאפיזה אינה אלא החלק המרכזי של העצם הצינורית (גופה). בין האפיפיזה לדיאפיזה נמצאת המטאפיזה (בילדות ובגיל ההתבגרות היא אחראית על צמיחת העצם), הסמוכה ללוח האפיפיזה הסחוסי, אשר בתורו מחובר ללוח התת-סחוסי, בעל נימים וקצות עצבים רבים.
בצילום רנטגן של מפרק מרפק תקין, הרקמה הסחוסית של האפיפיזות של העצמות (הנקראת גם לוחית הקצה של האפיפיזה או לוחית הגדילה הסחוסית) צריכה להיות בעלת קווי מתאר חלקים וברורים. החלק התת-סחוסי של האפיפיזה צריך להיות בעל מבנה נקבובי (ספוגי) אופייני.
האזורים הנראים לעין של המטאפיזה צריכים להיות בעלי צורה תקינה ללא עיבויים, מבנה רקמת העצם צריך להתאים לגיל המטופל (התאבנות המטאפיזה מתרחשת ככל שאדם מזדקן ומסתיימת בגילאי 18-25).
האזורים הגלויים של הדיאפיזה של העצמות צריכים להיות בעלי צורה ומבנה תקינים ללא סדקים, תזוזות, עיבויים או כיפופים.
למפרק המרפק יש גם כמה חלקי רקמה רכה. אלה כוללים את שק המפרק (קפסולת המפרק) ורצועות תוך-מפרקיות. צילום רנטגן של מפרק תקין אינו מגלה התאבנות בחלקים אלה (רקמת העצם בצילום רנטגן בשחור-לבן היא בעלת גוון בהיר יותר). הרקמות הרכות המקיפות את המפרק צריכות להיות בעלות נפח (מסה), מבנה וצורה מתאימים, דבר המצביע על היעדר גידולים ושינויים ניווניים.
אבל עד כה דיברנו על אינדיקטורים תקינים של צילומי רנטגן של מפרק המרפק. עכשיו בואו ננסה להבין מה רופא רואה כאשר מטופל עם אחת הפתולוגיות הנפוצות ביותר של המרפק מגיע אליו, כי ברוב המקרים התוצאה לא תהיה נטולת עננים כפי שראינו לעיל. אחרי הכל, לא אנשים בריאים פונים לעזרה רפואית.
לדוגמה, אדם פונה לרופא ומתלונן על כאב ספונטני חמור במרפק, אשר גובר עם תנועת היד ופעילות גופנית. במקביל, כוח השרירים נחלש. תסמינים כאלה עשויים להצביע על אפיקונדיליטיס במרפק - מחלה דלקתית-ניוונית של רקמות המרפק הפוגעת בעצמות, בחלל העצם ובגידים, והיא תוצאה של עומס יתר מתמיד על מפרק המרפק.
תסמיני אפיקונדיליטיס, אשר משפיעה לעיתים קרובות על אנשים ממקצועות מסוימים, דומים לפתולוגיות אחרות (דלקת פרקים, בורסיטיס, חבורות ברקמות רכות, סדקים בתהליך הסטילואידי של עצם האולנה או הרדיוס, שבר באפיקונדיל, תסמונת המנהרה וכו'). אבחון מבדל מסייע להבדיל בין מחלה אחת לאחרת. עם זאת, לעתים רחוקות הוא מסתמך על תוצאות צילום רנטגן. בתחילת המחלה, צילום רנטגן יכול לשלול רק פריקות מפרקים וסדקים בעצמות, אך אי אפשר לאבחן אפיקונדיליטיס עצמה בעזרתו.
אבל כאשר המחלה הופכת לכרונית, המאופיינת בשינויים ניווניים ברקמות המפרקים, צילום רנטגן יסייע לא רק לאבחן את המחלה, אלא גם להעריך את מידת הנזק למפרקים על מנת לקבוע את שיטות הטיפול בפתולוגיה.
סימני רנטגן של אפיקונדיליטיס כרונית של מפרק המרפק הם מוקדי אוסטאופורוזיס (הרס רקמת עצם), גידולי עצם (אוסטאופיטים) הנוצרים כתוצאה מדלקת ממושכת, דחיסה בקצות הגידים ובמבני עצם נקבוביים. מכיוון שמבני עצם מעבירים קרני רנטגן בצורה גרועה יותר מרקמות רכות, יהיו יותר נקודות בהירות בתמונה מהנדרש, ובאזורים של אוסטאופורוזיס, הצבע, לעומת זאת, יהיה קרוב יותר לאפור.
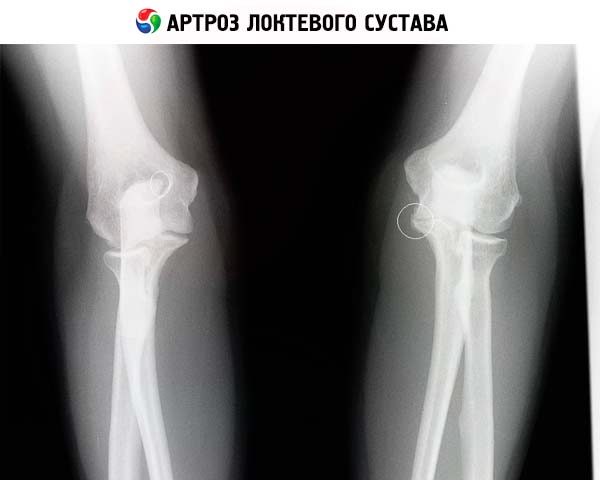
לדוגמה, במקרה של פתולוגיה לא פחות פופולרית הנקראת ארתרוזיס של המרפק, צילום הרנטגן מראה קודם כל היצרות של מרווחי המפרקים, מה שמקשה על הזזת הזרוע וכיפופה במרפק. ניתן לראות זאת על ידי רצועה דקה מדי (עד היעדרה) במקום מרווח המפרק. גם קווי המתאר של רקמת הסחוס באזור המפרק ישתנו.
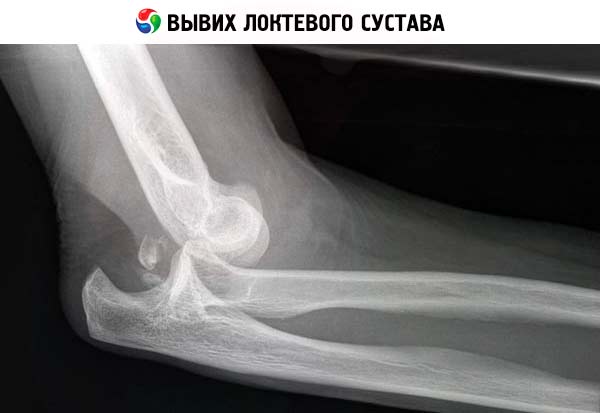
באשר לפתולוגיה שכיחה למדי נוספת, כגון פריקת מרפק, המתרחשת הן אצל מבוגרים והן אצל ילדים, לרוב אין צורך בצילומי רנטגן. תסמיני הפריקה ברורים למדי: כאב חמור במפרק המרפק, הגבלת ניידותו עקב עלייה חזקה בעוצמת תסמונת הכאב, נפיחות של הרקמות הרכות באזור הפגוע, ירידה חזקה ברגישות היד. בנוסף, הרופא אינו יכול לחוש את הדופק על היד מתחת למרפק, אך הקצה הבולט של הרדיוס בדרך כלל מורגש היטב.
בהתאם לתנאים בהם התרחשה הפריקה (בעת נפילה על זרוע מושטת או כפופה במרפק), ניתן לאבחן פריקה אחורית, צידית (עצמות האמה במפרק מוזזות אחורה ופנימה או החוצה) או קדמית נדירה יותר.
הסימנים העיקריים של פריקת מרפק בצילום רנטגן:
- חוסר מגע בין המשטחים המפרקיים של העצמות עם הפרה של מיקומם זה ביחס לזה. במפרקים, חלל של עצם אחת מתמלא בקמור של ראש העצם השנייה; במקרה של פריקה, החלל ריק. בהתאם למידת תזוזה של העצמות זו ביחס לזו, מאובחנת פריקה מלאה או לא שלמה של המרפק. במקרה האחרון, חלק מראש עצם אחת בא במגע עם חלל העצם השנייה.
- פריקה של ציר העצם הנפרקת. סימן זה רלוונטי מאוד בעת צילום רנטגן של מפרק המרפק אצל ילדים, מכיוון שהחלקים הדיסטליים של העצמות אצל ילד עדיין נמצאים בתהליך של התאבנות, ולכן קשה מאוד להעריך את השינויים בגודל הפער בין העצמות (הסחוס מעביר קרני רנטגן כמעט כמו רקמות רכות, ולכן הם כמעט בלתי נראים בצילום הרנטגן, ויש להבין את הפער בין המפרק כמרחק בין האזורים המאובנים). עם זאת, בשבר צדדי, קשה מאוד להעריך את מידת תזוזת העצם, ולכן יש צורך לצלם בהקרנות שונות.
בשליש מהמקרים של פריקות מרפק טראומטיות, שברי עצם קטנים נקרעים בנקודה שבה קפסולת המפרק והרצועות מחוברים אליהם. שברים קטנים בדרך כלל אינם מסוכנים ואינם מפריעים להפחתת הפריקה. אבל אם אנחנו מדברים, למשל, על קרע באפיקונדיל המדיאלי, שלפעמים קורה עם פריקת מרפק חיצונית, לפעמים יש צורך לפנות להתערבות כירורגית כדי להסיר את פיסת העצם המנותקת (שאינה מאפשרת את החזרת העצם שנפרקה למקומה). בצילום רנטגן, השבר נראה כאזור בעל התבהרה חריגה בצורתו ובגודלו התואם לחריץ שנוצר על העצם הפגועה.
כאשר מתגלה בתמונה פריקה ישנה, שלא הוקטן באותה עת, התמונה עשויה להיראות כדלקמן: אוסטאופורוזיס או הרס של החלקים הדיסטליים של העצמות שנעקרו עם שינוי בצורתן ובגודלן, ניוון של רקמות רכות וקשות באזור המפרק, היווצרות חלל גלנואיד חדש (ניאוארתרוזיס). נוכחותם של סימנים כאלה וחומרתם תלויות ב"גיל" הפריקה. לאחר פריקה שהוקטן לאחרונה, לא נצפים שינויים ברקמות המפרק, אלא אם כן מדובר בחתיכת עצם קרועה.
צילומי רנטגן מסייעים גם בזיהוי נקעים פתולוגיים, שלא בהכרח חייבים להיות מוקדמים על ידי טראומה. אדם אפילו לא יכול לחשוד בנזק כזה כתוצאה ממתח שרירים חזק או טראומה לא מזיקה. נקעים פתולוגיים נגרמות על ידי תהליכים דלקתיים באזור המפרק עם הצטברות מתמדת של תוכן נוזלי שם. זה מוביל למתיחה של קפסולת המפרק והעצמות במפרק יכולות לזוז אפילו עם השפעה מכנית קלה.
סיבות נוספות לפריקות פתולוגיות כוללות אוסטאוארתרוזיס, גידולים בקצוות המפרקים של העצמות, פגמים מולדים במבנה העצם וכו'. אך תהיה הסיבה לפריקת העצם אשר תהיה, אדם מגיע עם כאבים ותנועת יד מוגבלת ואינו מקשר אותם לפריקת עצם. אבחון רנטגן יכול לתת תמונה ברורה של הפתולוגיה. הוא גם יאפשר להבדיל בין פריקת עצם לשבר או סדק, שתסמיניהם דומים זה לזה מבחינה חיצונית.
סיבוכים לאחר ההליך
נניח שצילומי רנטגן הם המסוכנים ביותר בילדות, ולכן הם נקבעים כמוצא אחרון, כאשר אין אפשרות לנקוט בשיטות אבחון בטוחות יותר: בדיקת אולטרסאונד (US) או דימות תהודה מגנטית (MRI). טומוגרפיה ממוחשבת (CT) אינה בטוחה כל כך בהקשר זה ויכולות להיות לה השלכות דומות לקרינת רנטגן במהלך רדיוגרפיה (אותם תדרים משמשים).
מה מסוכן בקרני רנטגן? הרדיואקטיביות שלהן ויכולתן לשנות את תכונות התאים, מה שגורם לשיבוש תפקוד האיברים ותהליכי התפשטות פעילים בהם, ובסופו של דבר מוביל להתפתחות תהליכי גידול. הייתה לנו הזדמנות לצפות במצב דומה בקנה מידה גדול לאחר הפיצוץ בתחנת הכוח הגרעינית צ'רנוביל, שהשלכותיו עדיין מהדהדות בקרב העדים עד היום.
אבל המצב עם בדיקת רנטגן שונה במקצת. אנחנו מדברים על מינונים שונים לחלוטין של קרינה. מינון קרינת הרנטגן אינו שונה בהרבה ממנת הקרינה שאנו מקבלים בעת טיסה במטוסים או מעבר אינטרוסקופ בשדה התעופה, ולכן אין טעם לדבר על סיבוכים אפשריים. גברים, נשים וילדים רבים משתמשים בשירותי אירופלוט מספר פעמים בשנה, וזה לא משפיע על בריאותם בשום צורה. מה אני יכול לומר, יש אנשים שחיים באזורים עם תנאי קרינה לא נוחים, שבהם מינוני הקרינה מתקרבים לקרינת רנטגן.
יש לציין מיד כי לא רק מינון הקרינה, אלא גם משך החשיפה לקרניים במהלך צילום רנטגן מוגבלים בהחלט, כך ש-1-3 תמונות בשנה, וסביר להניח שלא יהיה צורך לבצע צילום רנטגן של מפרק המרפק בתדירות גבוהה יותר, לא יוכלו לגרום נזק משמעותי לגוף המטופל, אך יסייעו בזיהוי פתולוגיות מסוכנות ולהעריך את יעילות הטיפול. אפילו ילד יכול לקבל כ-5-6 תמונות בשנה ללא השלכות.
אבל שוב, יש צורך לקחת בחשבון את רקע הקרינה של האזור בו אדם מתגורר, ואת תדירות השימוש בשירותים הכרוכים בהקרנה של הגוף. רצוי שמנת הקרינה הכוללת שמקבל אדם במהלך השנה ממקורות שונים לא תעלה על 3-4 מיליסיוורט.
ביקורות
צילום רנטגן של מפרק המרפק הוא הליך לא פולשני ואינפורמטיבי למדי שניתן לבצע כמעט בכל מרפאה, שכן הוא אינו דורש רכישת ציוד מודרני יקר (אם כי מכונות רנטגן מודרניות נחשבות בטוחות יותר מבחינת קרינה).
בעזרת צילומי רנטגן ניתן לבחון תהליכים ניווניים-דיסטרופיים ברקמות הנמצאות עמוק בתוך הגוף, לחדור עמוק לרקמת העצם כדי להעריך את המבנה שלה ואת השינויים האפשריים, לזהות שברים בחלקים שונים של העצם ומומים מולדים הגורמים לפגיעה גם בהשפעה מכנית קלה ביותר. ולרופא יש את ההזדמנות לראות את כל זה ללא התערבות כירורגית, מכיוון שרקמות רכות נשארות שקופות לצילומי רנטגן.
יתרון נוסף של בדיקה כזו הוא היעדר כל הכנה מיוחדת להליך. אדם אינו צריך להגביל את עצמו במזון, נוזלים, תרופות, הכנת העור וכו'. ואין טיפול מיוחד לאחר ההליך. לאחר קבלת תוצאות הבדיקה, רבע שעה לאחר מכן, האדם פונה לרופא המטפל, אשר רושם את הטיפול המתאים.
אם אדם חושש ממינון הקרינה המיוננת, הוא יכול לשתות כוס או שתיים של חלב תוצרת בית בבית, המסייע בהסרת קרינה מהגוף. מומלץ גם לאנשים החיים או עובדים באזורים עם רקע רדיואקטיבי מוגבר, אך החלב לא צריך להיות מקומי, אלא מסופק מאזורים נקיים מבחינה אקולוגית.
הנזק מצילומי רנטגן, לדברי רופאים, קטן משמעותית מהיתרונות שלו. אחרי הכל, אפילו הפחתת פריקות לא ספציפיות צריכה להתרחש תחת שליטתו. שלא לדבר על האפשרות לזהות פתולוגיות נסתרות שאדם אפילו לא יחשוד בהן במשך זמן רב.
פגיעות במרפק ושינויים ניווניים במפרקים נחשבים לפתולוגיות שכיחות למדי, וצילום רנטגן של מפרק המרפק נחשב להליך פופולרי למדי. כן, כיום קיימות שיטות בטוחות יותר לאבחון פתולוגיות של עצמות, אולם צילום רנטגן נותר אחת השיטות הנפוצות ביותר והזולות ביותר הזמינות כמעט לכולם.

