המומחה הרפואי של המאמר
פרסומים חדשים
אריתמה מיגרנס
סקירה אחרונה: 29.06.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
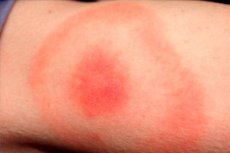
החודשים האחרונים של האביב, הקיץ והסתיו החם הם עונת הפעילות של חרקים רבים, כולל קרציות איקסודידיות. בהתאם, זהו גם הזמן של שיא שכיחות הזיהומים הנישאים על ידי קרציות כאלה. הזיהום הנפוץ ביותר מסוג זה נחשב למחלת ליים בורליוזיס, או בורליוזיס שמקורה בקרציות, או מחלת ליים. סימן אופייני לפתולוגיה זו הוא אריתמה מיגרנס, ביטוי עורי של המחלה המופיע באזור עקיצת הקרציה הנגועה. הפתוגן חודר לעור האדם עם נוזל הרוק של החרק. הזיהום מאובחן ומטופל במחלקה למחלות זיהומיות באמצעות אנטיביוטיקה וטיפול סימפטומטי. [ 1 ]
אֶפִּידֶמִיוֹלוֹגִיָה
אריתמה מיגרנס היא נגע עור זיהומי המופיע בעיקר לאחר עקיצת חרק הנושא בורליוזיס. הזיהום מתפשט במהירות רבה, ולכן האדמתמה נוטה להתרחב במהירות.
המחלה מתפתחת ללא קשר לגיל, גזע או מין של האדם. רוב המקרים מתרחשים אצל אנשים בגילאי 21 עד 60.
האתר הנפוץ ביותר להתפתחות אריתמה מיגרנס הוא פלג הגוף העליון והתחתון, הראש והגפיים העליונות.
אריתמה נודדת היא השלב הראשוני של בורליוזיס, שהיא אנדמית בארצות הברית, אוסטרליה, מדינות אירופה וסיביר. ברוב המכריע של המקרים, המחלה נרשמת במהלך העונה החמה.
התיאור הראשון של אריתמה מיגרנס נעשה לפני יותר ממאה שנה על ידי הרופא אפזליוס, ומאוחר יותר על ידי ד"ר ליפשוץ. עם זאת, מהות המחלה התבררה רק לאחרונה יחסית - בשנות ה-70-80 של המאה ה-20, כאשר בודד הגורם הסיבתי ותואר הזיהום בורליוזיס. עד היום, אריתמה מיגרנס קשורה למעשה לזיהום זה ונחשבת למעין אינדיקטור למחלת ליים (השם השני של בורליוזיס).
גורם ל של אריתמה מיגרנס
הגורם הסיבתי הנפוץ ביותר לאריתמה מיגרנס הוא ספירוצטה מהסוג בורליה, הקשורה ישירות לקרציות איקסודס. יחד עם הפרשת הרוק של החרק במהלך עקיצת הספירוצטה חודרת לרקמות האדם. סימנים אופייניים מתפתחים על העור באזור הפגוע.
מאזור החדירה עם הלימפה והדם, הזיהום מתפשט לאיברים פנימיים, למפרקים, לבלוטות הלימפה ולמערכת העצבים. הספירוצטים המתים משחררים חומר אנדוטוקסי לרקמות, מה שגורם למספר תהליכים אימונופתולוגיים.
באופן כללי, ניתן לציין שתי סיבות בסיסיות (הנפוצות ביותר) להתפתחות אריתמה מיגרנס, וכולן נובעות מהתקפת קרדית:
- נשיכה של קרציה נגועה Ixodes dammini או pacificus;
- עקיצת קרצית כוכב בודד, או אמבליומה אמריקנום.
קרציה יכולה "לינוק" על עורו של אדם בזמן הליכה בפארק או ביער. חרקים אלה יכולים לחיות על הדשא, על שיחים ועצים, וכן להינשא על ציפורים, מכרסמים ובעלי חיים אחרים. נשאים של הזיהום נפוצים למדי: בארצנו ניתן למצוא אותם כמעט בכל מקום, במיוחד בעונת הקיץ. [ 2 ]
גורמי סיכון
קבוצת הסיכון העיקרית להתפתחות אריתמה מיגרנס יכולה להיות מתוארת כעובדי ארגוני ייעור, ציידים ודייגים, אנשים העובדים בחלקות דאצ'ה, בגנים ובגני ירק, כמו גם אלו המבקרים באופן קבוע במטעי יער כדי לאסוף פירות יער ועשבי בר.
גם תיירים וגם נופשים מן השורה שאוהבים לבלות את זמנם הפנוי קרוב יותר לטבע עלולים לסבול מעקיצות קרציות ומהתפתחות של אריתמה מיגרנס. מומחים לא ממליצים לבקר באזורים בעלי פוטנציאל בית גידול לחרקים ללא צורך מיוחד, ובמיוחד בתקופה שבין מאי ליולי. אם בכל זאת צריך ללכת ליער, רצוי לבחור בשבילים המוכרים, מבלי לצלול לסבך. אגב, קרציות בולטות יותר על פריטי לבוש בהירים.
להגנה חיסונית של אדם יש חשיבות רבה בהתפתחות של אריתמה מיגרנס. על רקע חסינות חזקה, אריתמה לרוב אינה מתבטאת: עם זאת, אין פירוש הדבר שחדירת הגורם לבורליוזיס לרקמות לא תגרור זיהום והתפתחות נוספת של התהליך הזיהומי-דלקתי. [ 3 ]
פתוגנזה
הגורם המדבק של אריתמה מיגרנס הוא לרוב החיידק הגרם-שלילי בורליה ספירוצטה, אשר נישא על ידי קרציות נגועות.
בדרך כלל בטבע, חרקים אלה חיים בפארקי יער, על גדות נהרות ואגמים, ליד מטעי עשב ופרחים. אדם יכול להידבק באמצעות נשיכה: ממקום זה על העור מתחילה התפתחות של אריתמה מיגרנס. לא משנה כמה מהר מסירים את הקרציה מהגוף: הזיהום חודר לגוף מיד ברגע הנשיכה, יחד עם הפרשת הרוק של החרק.
במהלך ההתקפה, הקרדית נושכת את העור, ומפרה את שלמותו. חלק מהפתוגן מתמקם ישירות בפצע, השאר מתפשט עם זרם הדם והלימפה בכל הגוף, ונשאר בבלוטות הלימפה.
אריתמה מיגרנס נחשבת לסימן חד משמעי ואופייני להופעת בורליוזיס, או מחלת ליים. הרחבת התמונה הקלינית עם תחילת מעורבות רב-איברים נצפית כארבעה שבועות לאחר הופעת האריתמה. עם זאת, כ-30% מהחולים עם בורליוזיס אינם מראים אריתמה מיגרנס. מומחים מייחסים זאת למאפיינים אישיים של חסינות האדם, כמו גם לנפח הזיהום שחדר ולאלימות החיידקים.
הגורם המדבק חודר לרקמות, ולשכבות העמוקות ביותר - בזכות כלי הלימפה. מתפתח תהליך דלקתי עם מרכיב אלרגי. מתרחשים תהליכים אקסודטיביים ופרוליפרטיביים בהשתתפות תאים של המערכת המגנה והרשתית-אנדותלית, לימפוציטים ומקרופאגים. הפתוגן נקשר, שכן הוא נתפס על ידי מבנים כגורם זר. במקביל, מתעוררת התפשטות תאים, נזק הרקמה באזור הנשיכה מרפא.
אריתמה נודדת ישירות היא תוצאה של תגובה מוגזמת של רשת כלי הדם העורית, עיכוב זרימת הדם ולחץ פלזמה מוגבר על כלי הדם הנימים. כתוצאה מכך, כמות מסוימת של פלזמה משתחררת לתוך הדרמיס, בצקת מתחילה, ומתפתחת נקודה הבולטת מעל עור בריא. בהמשך הדרמיס יש נדידה של לימפוציטים מסוג T של מערכת כלי הדם: הם שולטים ב"אורחים לא קרואים" ומשמידים את הפתוגן שנותר. אריתמה מקורה באזור המרכזי של הנשיכה. באזור הנגע המקורי, התגובה הדלקתית שוככת, והגבולות ממשיכים להתרחב על חשבון לימפוציטים מסוג T ומבנים תאיים של הדרמיס. אריתמה נודדת נוטה לגדול באופן צנטריפוגלי.
תסמינים של אריתמה מיגרנס
פפולה אדמדמה נוצרת על העור במקום הנשיכה וקוטרה גדל ("מתפשט") מדי יום. הגדלה זו עשויה להימשך בין שבוע למספר שבועות. גודל הקוטר של הנקודה עולה לעיתים קרובות על 50 מ"מ. ככל שהפפולה גדלה, החלק המרכזי של האדמומית הופך חיוור.
תגובה דומה מתרחשת באזור הנשיכה: לרוב פלג הגוף העליון, הישבן והגפיים מושפעים. גבולות הנקודה בדרך כלל שטוחים, ללא סימני קילוף. פתולוגיה כמעט ולא נמצאת על משטחי הפלנטר וכף היד.
אריתמה מיגרנס כרונית היא סוג של דרמטוזיס זיהומית הנגרמת על ידי בורליה שחדרה לרקמות לאחר עקיצת קרציה. חלק מהקורבנות, בנוסף לאריתמה מיגרנס, סובלים מביטויים חמורים יותר של המחלה, בפרט דלקת קרום המוח.
אזור הנשיכה הוא בדרך כלל נקודה סגולה-אדמדמה, אשר מתגלה לאחר פרק זמן מסוים לאחר הנגע. הגורם הפתולוגי מתרחב במהירות ומקבל צורה אליפסה, חצי עגולה או טבעתית. הגודל הממוצע של הנקודה הוא 50-150 מ"מ. ככלל, אדם ננשך על ידי חרק אחד בלבד, ולכן הנקודה היא בדרך כלל בודדת.
תחושות סובייקטיביות נעדרות לרוב, אין תלונות על רקע אדמומיות בעור. לאחר זמן מה, אדמומיות עור נעלמת בהדרגה, ולעתים קרובות משאירה אחריה עקבות מוזרים בצורת נקודה פיגמנטית, שגם היא משתטחת ומתבהרת עם הזמן.
מטופלים בודדים עשויים להתלונן על עקצוץ, גירוד קל ומצב כללי של אי נוחות. אם מצטרפים סיבוכים, התמונה הקלינית מתרחבת ומתווספת לתסמינים רלוונטיים חדשים. [ 4 ]
סימנים ראשונים
אריתמה מיגרנס הנישאת על ידי קרציות מופיעה בדרך כלל 3-30 ימים לאחר עקיצת הקרציה. עם זאת, במקרים מסוימים, תקופת הדגירה יכולה להימשך עד 90 ימים.
אזור האדמומיות נראה כנקודה ורדרדת או אדמדמה עם פפולה באזור עקיצת החרק. לתצורה יש קמורות קלה, קווי המתאר גדלים ומשתנים ללא הרף. כשנוגעים בה, ניתן לחוש חמימות קלה. ככל שהיא גדלה, האזור המרכזי מתבהר, האדמומיות מקבלת מראה של טבעת. השלב הראשוני אצל חולים בודדים עשוי להיות מלווה בגירוד קל וכאבים.
תסמיני רקע נוספים עשויים לכלול:
- הפרעות שינה;
- עלייה קלה בטמפרטורה;
- חולשה, תחושה מתמדת של עייפות;
- כאבי ראש, סחרחורת.
שלבים
לאריתמה מיגרנס במחלת ליים יש 3 שלבים:
- מקומי מוקדם;
- הופץ מוקדם;
- מְאוּחָר.
בין השלבים המוקדמים למאוחרים, בדרך כלל ישנו חלוף זמן ללא תופעות סימפטומטיות ברורות.
בואו נפרק כל אחד מהשלבים בנפרד.
- אריתמה מיגרנס בבורליוזיס היא תסמין מוקדם בסיסי והוא נמצא אצל רוב החולים. תחילת התפתחותה היא הופעת נקודה אדמדמה דמוית פפולה באזור עור עקיצת הקרציה. הסימן מופיע כחודש לאחר הנשיכה, אך הוא יכול להופיע מוקדם יותר - אפילו ביום השלישי או הרביעי. חשוב שלא כל החולים ידעו שהותקפו על ידי חרק: רבים אינם מודעים לכך ולכן בהתחלה אינם שמים לב לאדמומיות. עם הזמן, האזור האדום "מתפשט", נוצר אזור של בהירות בין החלק המרכזי לחלק ההיקפי. המרכז לעיתים מעובה. אם לא מטופלת, אריתמה מיגרנס בדרך כלל חולפת תוך כחודש.
- השלב המוקדם המפוזר מראה סימנים של התפשטות הפתוגן בכל הגוף. לאחר השלמת השלב הראשון והיעלמות האדום מיגרנס, שלא טופלה כראוי, מופיעים על העור אלמנטים משניים רבים בצורת טבעת, ללא חלק מרכזי דחוס. בנוסף, מופיעים סימנים נוירומיאלגיה וסימנים דמויי שפעת (אי נוחות כללית, נוקשות של שרירי העורף וחום). תסמינים כאלה נמשכים לעיתים מספר שבועות. בשל חוסר הספציפיות של התמונה הקלינית, המחלה מאובחנת לעיתים קרובות באופן שגוי, ולכן הטיפול נקבע באופן שגוי. אצל חלק מהחולים, בנוסף לתסמינים הנ"ל, ישנם כאבים בגב התחתון, קשיי עיכול, כאב גרון, הגדלה של הטחול ובלוטות הלימפה. התמונה הקלינית של השלב השני של האדום מיגרנס לרוב אינה יציבה ומשתנה במהירות, אך הסימנים הקבועים הם בריאות כללית לקויה ואובדן כוח, הנמשכים זמן רב למדי - יותר מחודש. אצל חלק מהחולים יש תסמונת פיברומיאלגית המאופיינת בכאב נרחב ועייפות. סימנים מיידיים של אריתמה מיגרנס על העור יכולים להופיע שוב, אך בגרסה קלה יותר. הפרעות נוירולוגיות מצטרפות (בכ-15% מהמקרים) לפני התפתחות דלקת פרקים. לרוב הפרעות כאלה מיוצגות על ידי דלקת קרום המוח לימפוציטית, דלקת עצב גולגולתית, רדיקולונרופתיה. הפרעות בשריר הלב (מיופריקרדיטיס, חסימות עליית החדר) נצפות בפחות מ-10% מהמקרים.
- אם אין טיפול נוסף, האדום מיגרנס והנגעים הזיהומיים מתקדמים לשלב הבא, המאוחר, המתפתח מספר חודשים או אפילו שנים לאחר הנגע הנישא על ידי קרציות. רוב החולים מפתחים דלקת פרקים, והמפרקים הופכים נפוחים וכואבים. היווצרות ואף קרע של ציסטות בייקר אפשרית. בין הסימנים הנפוצים של המחלה ניתן למנות אי נוחות כללית, חולשה, עלייה קלה בטמפרטורה. בהיעדר טיפול נוסף, מתפתחת אטרופיה בצורה של אקרודרמטיטיס כרונית, פולינוירופתיה, אנצפלופתיה.
טפסים
אריתמה היא אדמומיות חריגה של העור, או פריחה אדמדמה הנגרמת עקב זרימת דם מוגברת לנימים - ולא בכל המקרים הבעיה נובעת מחדירת חיידקי בורליה ספירוצ'טים לרקמות. אריתמה מיגרנס מסווגת למספר זנים, ולכל אחד מהם סימנים וסיבות ספציפיים משלו.
- אריתמה מיגרנס של דרייר היא מחלה נדירה ולא מובנת היטב. היא מתבטאת על רקע תסמינים של החמרה של זיהום ויראלי סמוי הנגרם על ידי נגיף אפשטיין-בר. הפתוגנזה של סוג זה של אריתמה עדיין אינה ברורה.
- אריתמה נודוסום נודדת היא סוג מסוים של תהליך דלקתי ברקמת השומן (פניקוליטיס), המאופיין בהופעת גושים תת עוריים כואבים ומוחשיים בגוון אדמדם או סגול-אדום, לרוב באזורים התחתונים של הרגליים. פתולוגיה מתרחשת כתוצאה מגרימת מחלה סיסטמית עם זיהום סטרפטוקוקלי, דלקת מעיים וסרקואידוזיס.
- נמק אריתמה מיגרנס נקרוליטית נגרמת על ידי התפתחות גלוקגונומה, הנובעת מתאי α בלבלב אצל חולי סוכרת. הפתולוגיה מתבטאת בפריחה אריתמטוטית מחזורית עם שלפוחיות שטחיות בקצוות, מלווה בתחושת גירוד או צריבה. בדיקה היסטולוגית קובעת נמק של שכבות האפידרמיס העליונות עם נפיחות וקרטינוציטים נמקיים.
- Erythema migrans Afzelius Lipschutz היא הסוג הנפוץ ביותר של פתולוגיה, שהיא השלב הראשוני בהתפתחות של מחלת ליים (קרציות).
- אדמומיות מיגרנס של גמל היא פריחה עורית ספציפית, מגרדת, מפוספסת, דמוית זר, המופיעה על רקע תהליכים אונקולוגיים בגוף. אדמומיות מופיעה כמאות אלמנטים בצורת טבעת הדומים לאורטיקריה, אך מפוזרים בכל רחבי פלג הגוף העליון. לעתים קרובות הכתם דומה לכריתת עץ או לעור נמר. המאפיין העיקרי של המחלה הוא שינוי מהיר של קווי המתאר, המצדיק לחלוטין את השם אדמומיות נודדת (משתנה).
סיבוכים ותוצאות
אריתמה מיגרנס חולפת לרוב כחודש לאחר הופעתה (לפעמים לאחר מספר חודשים). כתמים פיגמנטיים ומתקלפים חולפים נשארים על העור. במשך זמן מה, המטופל יחווה גירוד קל, נימול וירידה ברגישות לכאב.
אם אריתמה מיגרנס לא מטופלת או מטופלת בצורה שגויה, הפתולוגיה הופכת לצורה כרונית: תהליך דלקתי הולך וגובר תורם להתפתחות של הפרעות ניווניות ואטרופיות - בעיקר במערכת העצבים. חולים מתחילים לחוות בעיות שינה, קשב וזיכרון מתדרדרים, ישנה חוסר יציבות רגשית, תחושה מתמדת של חרדה. מכיוון שתגובות כאלה הן תוצאה של דה-מיאלינציה של סיבי עצב, המטופל מתקדם באנצפלומיאליטיס, מתפתחת אנצפלופתיה עם התקפים דמויי אפילפטיה. עצבים גולגולתיים (אופטיים, וסטיבולו-קוכליאריים) עלולים להיפגע. תסמינים פתולוגיים כגון טינטון, סחרחורת, ירידה בחדות הראייה, עיוות תפיסה חזותית. עם נזק נוסף לחוט השדרה, הרגישות מופרעת ומופיעה קהות בכל אחד מהמחלקים בחוליות.
אבחון של אריתמה מיגרנס
האבחנה של אריתמה מיגרנס נעשית על ידי רופא למחלות זיהומיות, תוך התחשבות במידע המתקבל מבדיקה וראיון של המטופל. ברוב המקרים, בדיקה ויזואלית מספיקה כדי לבצע אבחנה, במיוחד במקרה של עקיצת קרציה מאומתת. בשלב מוקדם, אבחון מעבדתי אינו כה אינפורמטיבי, שכן אריתמה מיגרנס מתגלה לפני שמופיעות תוצאות חיוביות של בדיקות סרולוגיות. [ 5 ]
כדי לאשר את אופי המחלה המדבק, מבוצעות בדיקות דם (נוגדנים לבורליה, בדיקת אימונוסורבנט אנזימטי או ELISA). המחקר נחשב חיובי אם מתגלים האינדיקטורים הבאים:
- IgM לבורליה הוא 1:64 או יותר;
- IgG לבורליה הוא 1:128 או יותר.
מחקרים כאלה לא תמיד אינדיקטיביים, ולכן הם מבוצעים מספר פעמים, עם מרווח זמן מסוים.
באזורים אנדמיים למחלת ליים, חולים רבים פונים לרופאים עקב תסמינים דומים של המחלה אך ללא עדות לאריתמה מיגרנס. אצל אנשים כאלה, רמת IgG גבוהה לעומת רמת IgM תקינה עשויה להצביע על זיהום קודם אך לא על זיהום חריף או כרוני. מקרים כאלה עלולים להוביל לטיפול אנטיביוטי ממושך ומיותר אם מתפרשים בצורה שגויה.
אבחון אינסטרומנטלי כולל מיקרוסקופיה של חומרים ביולוגיים שונים: דם, נוזל מוחי שדרתי, נוזל לימפה, נוזל תוך-מפרקי, דגימות ביופסיה של רקמות וכו'. בדיקות תרבית הן נדירות יחסית, מכיוון שנביטת תרביות בורליוזיס היא תהליך עתיר עבודה וגוזל זמן.
אם אין פריחה בצורת אריתמה מיגרנס, קשה יותר לבצע אבחנה נכונה.
אבחון דיפרנציאלי
בהתאם לביטויים הקליניים, לעיתים קרובות יש להבחין בין אריתמה מיגרנס לבין מחלות אחרות:
- זיהום בדרכי הנשימה חריף;
- רעפים ורודים;
- נפיחות מסוג אריתמטוטי;
- תהליך אלרגי בתגובה לעקיצת חרק.
במדינות דרום אמריקה ובחוף האטלנטי, עקיצות חרקים מסוג Amblyomma americanum עלולות לגרום לפריחה הדומה לאריתמה מיגרנס, המלווה בסימנים סיסטמיים לא ספציפיים. עם זאת, התפתחות של בורליוזיס במצב זה אינה באה בחשבון.
למי לפנות?
יַחַס של אריתמה מיגרנס
חולים עם מהלך בינוני או מורכב של אריתמה מיגרנס מאושפזים במחלקת מחלות זיהומיות לטיפול אשפוז. מקרים קלים עשויים להיות מטופלים כמרפאות חוץ.
כדי לנטרל את גורם הזיהום של המחלה, משתמשים באנטיביוטיקה מקבוצת הטטרציקלין או בפניצילינים חצי-סינתטיים (זריקות ומתן תרופות פנימי). באריתמה מיגרנס כרונית, ראוי להשתמש בתרופות צפלוספורין מהדור האחרון (בפרט, צפטריאקסון ). [ 6 ]
חובה לבצע טיפול סימפטומטי:
- טיפול ניקוי רעלים, תיקון מאזן חומצה-בסיס (מתן תמיסות גלוקוז-מלח);
- טיפול נגד בצקת (מתן תרופות משתנות בצורת פורוסמיד, ריאוגלומן).
כדי לייעל את זרימת הדם הנימים ברקמות, יש לרשום:
- תרופות ללב וכלי דם ( קאווינטון, טרנטל, אינסטנון);
- נוגדי חמצון (טוקופרול, חומצה אסקורבית, אקטובגין );
- תרופות נוטרופיות, ויטמינים מקבוצת B;
- משככי כאבים ותרופות נוגדות דלקת ( אינדומאצין, פרצטמול, מלוקסיקם);
- חומרים המייעלים תהליכים עצביים-שריריים (פרוסרין, דיסטיקמין).
הטיפול ממושך, נקבע על ידי רופא באופן פרטני.
מְנִיעָה
השיטות הבסיסיות למניעת אריתמה מיגרנס זהות לאלו למניעת זיהום בבורליוזיס.
יש לשים לב לבחירת בגדים נכונה כשיוצאים לעבודה או נחים בחוץ, מטיילים בפארק או בחגורת יער. חובה ללבוש כיסוי ראש, בין אם זה כובע, פנמה או צעיף. עדיף לבחור בגדים בצבעים בהירים, עם שרוולים ארוכים. באופן אופטימלי, אם האזיקים באזור הידיים והשוקיים יהיו צפופים, על גומייה. יש לסגור את הנעליים.
על בגדים וחלקים חשופים בגוף (למעט הפנים) מומלץ למרוח חומרי הגנה מיוחדים - תכשירים חיצוניים הדוחים חרקים, כולל קרציות.
כשאתם חוזרים הביתה - אחרי הליכה, מנוחה או אחרי משמרת עבודה - עליכם לבדוק היטב את בגדיכם, גופכם ושיערכם לאיתור קרציות.
כמו כן, יש להכיר את הכללים הבסיסיים להסרת החרק, אם הוא אכן חודר לגוף. יש לאחוז בחוזקה את הקרצייה בגובה חדירתה לעור, באמצעות פינצטה נקייה, או סתם אצבעות נקיות כדי להחזיק את החרק בזווית ישרה, לסובב אותו ולמשוך אותו החוצה. יש לטפל באזור הנשיכה בתמיסה אנטיספטית (לדוגמה, כל קרם אלכוהולי, וודקה וכו'). רצוי להכניס את הקרצייה לצנצנת נקייה ולקחת אותה לתחנה הסניטרית-אפידמיולוגית הקרובה ביותר (SES) כדי להעריך את הסבירות לזיהום. אם אין אפשרות לבדוק את החרק, הוא נשרף.
הפצע שנוצר נבדק באופן קבוע ונמדדת חום הגוף במשך ארבעה שבועות. זה הכרחי על מנת לזהות בזמן את הסימנים הראשונים של פתולוגיה. פנייה לרופא צריכה להיות חובה אם מתגלים תסמינים כאלה באזור הפגוע:
- אדמומיות עם קווי מתאר מסומנים בהירים, בקוטר של 30 מ"מ או יותר;
- כאב ראש, סחרחורת ממקור לא ידוע;
- כאב מותני;
- עלייה בטמפרטורה מעל 37.4 מעלות צלזיוס.
ישנם מומחים הממליצים על מתן אנטיביוטיקה פרופילקטי (פניצילין, סדרת טטרציקלין, צפלוספורינים) לאחר עקיצת קרציה:
- תוך חמישה ימים אם החל טיפול אנטיביוטי מהיום הראשון של הנשיכה;
- תוך 14 ימים אם עברו שלושה ימים או יותר מאז הנשיכה.
מתן עצמי של אנטיביוטיקה אינו מקובל: תרופות נקבעות על ידי רופא למחלות זיהומיות על סמך חשדות ותסמינים.
תַחֲזִית
הפרוגנוזה לכל החיים חיובית. עם זאת, אם לא מטופלת, המחלה עלולה להפוך לכרונית, עם נזק נוסף למערכת העצבים, למפרקים, עם פגיעה ביכולת העבודה ומוגבלות. במקרים רבים, חולים נאלצים להגביל את פעילותם המקצועית, אם היא מלווה בעומסים מוגזמים על האיברים הנגועים.
הגישה המודרנית לטיפול באריתמה מיגרנס תמיד מניחה השפעה מורכבת: בתנאים כאלה ניתן לדבר על היעילות הגדולה ביותר ופרוגנוזה חיובית לחולים.

