המומחה הרפואי של המאמר
פרסומים חדשים
רגורגיטציה מיטרלית
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
רגורגיטציה מיטרלית היא דליפה של המסתם המיטרלי הגורמת לזרימה מהחדר השמאלי (LV) אל העלייה השמאלית במהלך סיסטולה. תסמינים של רגורגיטציה מיטרלית כוללים דפיקות לב, קוצר נשימה ואוושה הולוסיסטולית בקודקס. אבחנת רגורגיטציה מיטרלית נעשית על ידי בדיקה גופנית ואקו לב. יש לעקוב אחר חולים עם רגורגיטציה מיטרלית קלה ואסימפטומטית, אך רגורגיטציה מיטרלית מתקדמת או סימפטומטית היא אינדיקציה לתיקון או החלפה של המסתם המיטרלי.
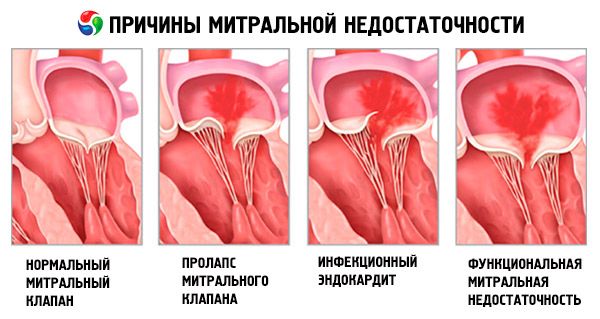
גורם ל רגורגיטציה מיטרלית
סיבות נפוצות כוללות צניחת מסתם מיטרלי, תפקוד לקוי איסכמי של שריר הפפילרי, קדחת שגרונית והרחבה של טבעת המסתם המיטרלי כתוצאה מתפקוד לקוי סיסטולי והרחבת חדר שמאל.
רגורגיטציה מיטרלית יכולה להיות חריפה או כרונית. הגורמים לרגורגיטציה מיטרלית חריפה כוללים תפקוד לקוי או קרע איסכמי של שריר הפפילרי; אנדוקרדיטיס זיהומית, קדחת שגרונית חריפה; קרע או פריקה ספונטניים, טראומטיים או איסכמיים של עללי המסתם המיטרלי או המנגנון התת-מסתמי; התרחבות חריפה של חדר שמאל עקב דלקת שריר הלב או איסכמיה; וכשל מכני של מסתם מיטרלי תותב.
סיבות נפוצות לרגורגיטציה מיטרלית כרונית דומות לאלה של רגוריטציה מיטרלית חריפה וכוללות גם צניחת מסתם מיטרלי (MVP), הרחבת טבעת המיטרלית ותפקוד לקוי של שריר הפפילרי לא איסכמי (למשל, עקב הרחבת חדר שמאל). סיבות נדירות לרגורגיטציה מיטרלית כרונית כוללות מיקסומה פרוזדורית, פגם אנדוקרדיאלי מולד עם עלעל קדמי שסוע, SLE, אקרומגליה והסתיידות טבעת המיטרלית (בעיקר אצל נשים מבוגרות).
אצל יילודים, הגורמים השכיחים ביותר לרגורגיטציה מיטרלית הם תפקוד לקוי של שריר הפפילרי, פיברואלסטוזיס אנדוקרדיאלית, דלקת שריר הלב חריפה, מסתם מיטרלי שסוע עם או בלי פגם בבסיס אנדוקרדיאלית, וניוון מיקסומטי של המסתם המיטרלי. רגורגיטציה מיטרלית עשויה להיות קשורה להיצרות מיטרלית אם עללי המסתם המעובים אינם נסגרים.
ריגורגיטציה מיטרלית חריפה עלולה לגרום לבצקת ריאות חריפה ולאי ספיקת לב דו-חדרית עם הלם קרדיוגני, דום נשימתי או מוות לב פתאומי. סיבוכים של ריגורגיטציה מיטרלית כרונית כוללים הגדלה הדרגתית של העלייה השמאלית (LA); התרחבות והיפרטרופיה של חדר שמאל אשר בתחילה מפצה על זרימת הריגורטציה (משמרת נפח פעימה) אך בסופו של דבר מתפרקת (ירידה בנפח פעימה); פרפור פרוזדורים (AF) עם תרומבואמבוליזם; ואנדוקרדיטיס זיהומית.
תסמינים רגורגיטציה מיטרלית
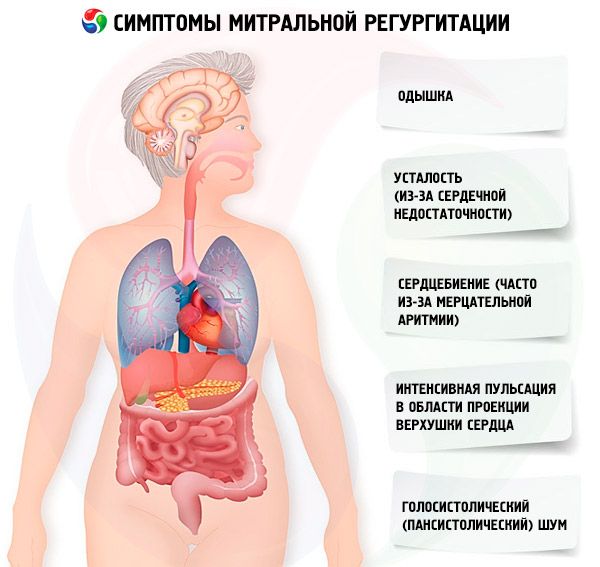
ריגורגיטציה מיטרלית חריפה גורמת לתסמינים דומים לאלה של אי ספיקת לב חריפה והלם קרדיוגני. רוב החולים עם ריגורגיטציה מיטרלית כרונית הם בתחילה אסימפטומטיים, והביטויים הקליניים מתפתחים בהדרגה ככל שהעלייה השמאלית גדלה, הלחץ הריאתי עולה והחדר השמאלי מתעצב מחדש. התסמינים כוללים קוצר נשימה, עייפות (עקב אי ספיקת לב) ודפיקות לב (לעתים קרובות עקב פרפור פרוזדורים). לעיתים, חולים מפתחים אנדוקרדיטיס (חום, ירידה במשקל, תסחיף).
תסמינים מופיעים כאשר ריגורגיטציה מיטרלית הופכת בינונית או חמורה. בדיקה ומישוש עשויים לחשוף פעימות עזות באזור הקרנת קודקוד הלב ותנועות בולטות של האזור הפרהסטרנלי השמאלי עקב הגדלה של העלייה השמאלית. התכווצויות חדר שמאל המוגברות, מוגדלות וזזות כלפי מטה ושמאלה מצביעות על היפרטרופיה והתרחבות של חדר שמאל. עלייה פרה-לברית מפושטת של רקמות בית החזה מתרחשת עם ריגורגיטציה מיטרלית חמורה עקב הגדלה של העלייה השמאלית, מה שגורם לתזוזה קדמית של הלב. במקרים חמורים עשויה להיות מורגשת אוושה (או רעידות) של ריגורגיטציה.
בהאזנה, צליל הלב הראשון (S1) עשוי להיות מוחלש או נעדר אם עללי המסתם נוקשים (לדוגמה, בהיצרות מיטרלית משולבת ורגורגיטציה מיטרלית עקב מחלת לב שגרונית), אך הוא בדרך כלל קיים אם העלעלים רכים. צליל הלב השני (S2) עשוי להיות מפוצל אלא אם כן התפתח יתר לחץ דם ריאתי חמור. צליל הלב השלישי (S3), שעוצמתו בקודקס פרופורציונלית למידת הרגורגיטציה המיטרלית, משקף התרחבות ניכרת של החדר השמאלי. צליל הלב הרביעי (S4) אופייני לקרע שנגרם לאחרונה של הקורדה, כאשר לחדר השמאלי לא היה מספיק זמן להתרחב.
הסימן המרכזי לרגורגיטציה מיטרלית הוא אוושה הולוסיסטולית (פאנסיסטולית), הנשמעת בצורה הטובה ביותר בקודקוד הלב בעזרת סטטוסקופ וסרעפת, כאשר המטופל שוכב על צד שמאל. ברגוריטציה מיטרלית בינונית, האוושה הסיסטולית היא בעלת אופי גבוה או נושבת, אך ככל שהזרימה גוברת היא הופכת לנמוכה או בינונית. האוושה מתחילה ב-S1 בתנאים הגורמים לאי-ספיקה של העלעלים לאורך כל הסיסטולה (למשל, הרס), אך לעיתים קרובות מתחילה לאחר S (למשל, כאשר התרחבות החדר במהלך סיסטולה מעוותת את מנגנון המסתם, או כאשר איסכמיה או פיברוזיס של שריר הלב משנים את הדינמיקה). אם האוושה מתחילה לאחר S2, היא תמיד ממשיכה דרך S3. האוושה מקרינה קדמית לבית השחי השמאלי; העוצמה עשויה להישאר זהה או להשתנות. אם העוצמה משתנה, האוושה נוטה לעלות בעוצמתה לכיוון S2. אוושה של רגוריטציה מיטרלית גוברת עם לחיצת ידיים או כריעה מכיוון שהתנגדות כלי הדם עולה, מה שמגביר את הרגוריטציה לעלייה השמאלית. הרשרוש פוחת בעוצמתו כאשר המטופל עומד או מבצע את תמרון ולסלבה. רשרוש קצר ומעורפל באמצע הדיאסטולה, עקב זרימה דיאסטולית מיטרלית שופעת, עשוי לבוא מיד לאחר S2 או להיראות כרציף איתו.
ניתן לבלבל בין אוושת רגורגיטציה מיטרלית לבין רגורגיטציה טריקוספידלית, אך עם האחרונה האוושת גוברת עם השאיפה.
איפה זה כואב?
אבחון רגורגיטציה מיטרלית
האבחנה הראשונית נעשית קלינית ומאושרת על ידי אקו לב. אקו לב דופלר משמש לזיהוי זרימת הרגורגיטציה ולהערכת חומרתה. אקו לב דו-ממדי משמש לזיהוי הגורם לרגורגיטציה מיטרלית ולאיתור יתר לחץ דם ריאתי.
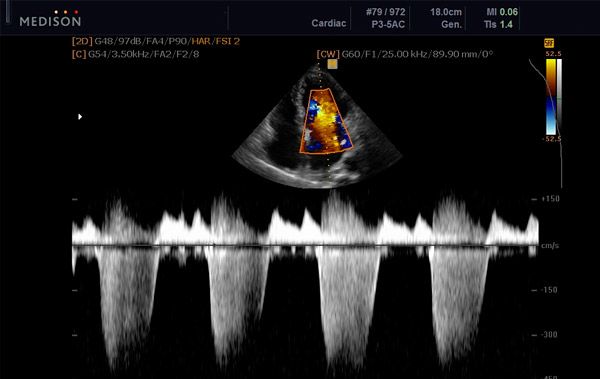
אם יש חשד לאנדוקרדיטיס או תרומבי מסתמי, אקו לב טרנס-ושט (TEE) יכול לספק הדמיה מפורטת יותר של המסתם המיטרלי והעלייה השמאלית. TEE מומלץ גם כאשר מתוכנן תיקון מסתם מיטרלי במקום החלפה, מכיוון שהוא יכול לאשר את היעדר פיברוזיס חמור והסתיידות.
בתחילה, בדרך כלל מבוצעים אק"ג וצילום רנטגן של בית החזה. האק"ג עשוי להראות הגדלה של עלייה שמאלית והיפרטרופיה של חדר שמאל עם או בלי איסכמיה. קצב סינוסים קיים בדרך כלל אם ריגורגיטציה מיטרלית חריפה מכיוון שלא היה זמן למתיחה ולעיצוב מחדש של העלייה.
צילום רנטגן של בית החזה במצבי ריגורגיטציה מיטרלית חריפה עשוי להדגים בצקת ריאות. שינויים בצל הלב אינם מזוהים אלא אם כן קיימת פתולוגיה כרונית נלווית. צילום רנטגן של בית החזה במצבי ריגורגיטציה מיטרלית כרונית עשוי להראות הגדלה של העלייה השמאלית והחדר השמאלי. גודש בכלי דם ובצקת ריאות אפשריים גם באי ספיקת לב. גודש בכלי דם בריאות מוגבל לאונה הימנית העליונה בכ-10% מהחולים. וריאנט זה קשור כנראה להתרחבות של האונה הימנית העליונה וורידי הריאה המרכזיים עקב ריגורגיטציה סלקטיבית לוורידים אלה.
צנתור לב מבוצע לפני ניתוח, בעיקר כדי לאתר מחלת עורקים כליליים. גל סיסטולי פרוזדורי בולט מזוהה על ידי מדידת לחץ חסימת עורק הריאה (לחץ טריז קפילרי ריאתי) במהלך סיסטולה חדרית. ניתן להשתמש בונטריקולוגרפיה כדי לכמת את רגורגיטציה מיטרלית.
מה צריך לבדוק?
למי לפנות?
יַחַס רגורגיטציה מיטרלית
רגורגיטציה מיטרלית חריפה היא אינדיקציה לתיקון או החלפה דחופה של המסתם המיטרלי. חולים עם קרע איסכמי בשריר הפפילרי עשויים גם הם להזדקק לרה-וסקולריזציה כלילית. ניתן לתת נתרן ניטרופרוסיד או ניטרוגליצרין לפני הניתוח כדי להפחית את העומס לאחר הניתוח, ובכך לשפר את נפח הפעימה ולהפחית את נפח החדר והרגורגיטציה.
טיפול רדיקלי ברגורגיטציה מיטרלית כרונית הוא ניתוח פלסטי או החלפה של המסתם המיטרלי, אך בחולים עם רגורגיטציה מיטרלית כרונית אסימפטומטית או בינונית והיעדר יתר לחץ דם ריאתי עורקי או פרפור פרוזדורים, ניטור תקופתי עשוי להספיק.
העיתוי האידיאלי להתערבות כירורגית לא הוגדר, אך ביצוע ניתוח לפני דקומפנסציה חדרית (קוטר קצה-דיאסטולי אקו > 7 ס"מ, קוטר קצה-סיסטולי > 4.5 ס"מ, מקטע פליטה < 60%) משפר את התוצאות ומפחית את הסבירות להידרדרות תפקוד חדר שמאל. לאחר דקומפנסציה, תפקוד החדר תלוי בהפחתת העומס של רגורגיטציה מיטרלית, ובכ-50% מהחולים עם דקומפנסציה, החלפת המסתם גורמת לירידה ניכרת במקטע הפליטה. בחולים עם רגוריטציה מיטרלית בינונית ומחלת עורקים כליליים משמעותית, התמותה הפריאופרטיבית היא 1.5% עם השתלת מעקפים בלבד ו-25% עם החלפת מסתם בו זמנית. אם זה אפשרי מבחינה טכנית, תיקון מסתם עדיף על פני החלפה; התמותה הפריאופרטיבית היא 2-4% (בהשוואה ל-5-10% עם תותבות), והפרוגנוזה לטווח ארוך טובה למדי (80-94% הישרדות למשך 5-10 שנים בהשוואה ל-40-60% עם תותבות).
טיפול אנטיביוטי מונע מומלץ לפני פרוצדורות שעלולות לגרום לבקטרמיה. במצבי ריגורגיטציה מיטרלית ראומטית, שהיא חמורה במידה בינונית, מומלץ להשתמש בפניצילין ברציפות עד גיל 30 בערך כדי למנוע הישנות של קדחת שגרונית חריפה. ברוב מדינות המערב, קדחת שגרונית היא נדירה ביותר לאחר גיל 30, מה שמגביל את משך הטיפול המונע הנדרש. מכיוון שטיפול אנטיביוטי ארוך טווח עלול לגרום להתפתחות עמידות באורגניזמים שעלולים לגרום לאנדוקרדיטיס, חולים המקבלים פניצילין כרוני עשויים לקבל אנטיביוטיקה אחרת כדי למנוע לאנדוקרדיטיס.
נוגדי קרישה משמשים למניעת תרומבואמבוליזם בחולים עם אי ספיקת לב או פרפור פרוזדורים. למרות שרגורגיטציה מיטרלית חמורה נוטה להפריד תרומבי פרוזדורים ובכך למנוע תרומבוז במידה מסוימת, רוב הקרדיולוגים ממליצים על שימוש בנוגדי קרישה.
תַחֲזִית
הפרוגנוזה תלויה בתפקוד החדר השמאלי, בחומרתה ובמשכה של רגורגיטציה מיטרלית, ובחומרתה ובסיבה שלה. לאחר שהרגורגיטציה המיטרלית מחמירה, כ-10% מהחולים מפתחים ביטויים קליניים של רגורגיטציה מיטרלית מדי שנה לאחר מכן. כ-10% מהחולים עם רגורגיטציה מיטרלית כרונית עקב צניחת מסתם מיטרלי דורשים התערבות כירורגית.
 [ 25 ]
[ 25 ]

