המומחה הרפואי של המאמר
פרסומים חדשים
מנינגיומה של עמוד השדרה
סקירה אחרונה: 29.06.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
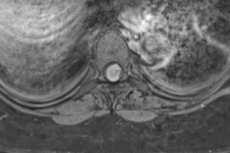
גידול המתפתח במעטפות חוט השדרה (meninges spinalis) מוגדר כמנינגיומה של השדרה משום שחוט השדרה ממוקם בתעלת השדרה.
מנינגיומות הן הגידול השני בשכיחותו באזור זה, ורובן (95%) הן שפירות. [ 1 ]
אֶפִּידֶמִיוֹלוֹגִיָה
מנינגיומות בעמוד השדרה מהוות 25-30% מגידולי עמוד השדרה הראשוניים. הן מופיעות לרוב בעמוד השדרה החזי (65-80% מהמקרים), בעמוד השדרה הצווארי ב-14-27% מהחולים, ובעמוד השדרה המותני בלא יותר מ-4-5% מהמקרים.
מנינגיומות בעמוד השדרה נוצרות בגיל העמידה ובגיל מבוגר ושכיחותן כמעט פי שלושה אצל נשים מאשר אצל גברים.
גורם ל של מנינגיומות בעמוד השדרה
למרות שגידולים כאלה מכונים גידולי חוט השדרה, הם אינם משפיעים על רקמת המוח (בהיותם חוץ-מוחיים, כלומר חוץ-מוחיים). מיקומם הוא בדורה מאטר ספינליס (dura mater spinalis), ולכן מומחים מכנים גידולים אלה תוך-דוראליים. המונח "מנינגיומות בעמוד השדרה" משמש גם כן.
הגורמים להיווצרותם הם צמיחה חריגה של תאים במעטפות חוט השדרה. ככלל, התפשטות פתולוגית מתרחשת לא כל כך במעטפת העליונה (דורה מאטר), אלא באמצע - במעטפת העכביש (arachnoidea mater spinalis) המחוברת לדורה מאטר. מעטפת העכביש של חוט השדרה מורכבת מרקמת חיבור רופפת (אנדותל ארכנואיד) ומופרדת מהדורה מאטר על ידי החלל התת-דורלי ומהקליפה הרכה שמתחתיה (pia mater spinalis) על ידי החלל התת-עכבישי המלא בנוזל מוחי שדרתי (ליקור).
אבל מה גורם לגדילה חריגה של תאי קורי עכביש, המעורבים בספיגת נוזל מוחי-שדרתי, אינו ידוע. [ 2 ]
גורמי סיכון
נקבע כי הסיכון לפתח מנינגיומה של השדרה עולה עם חשיפה לקרינה מייננת (טיפול בקרינה), נטייה גנטית, וכן בנוכחות נוירופיברומטוזיס מסוג II המונעת על ידי מוטציה גנטית, שיכולה להיות תורשתית או להופיע באופן ספונטני, מה שמגדיל את הסבירות לגידולים שפירים במוח ובחוט השדרה.
שכיחות גבוהה יותר של מנינגיומות נצפית אצל נשים ואנשים הסובלים מהשמנת יתר. [ 3 ]
פתוגנזה
למרות חוסר הוודאות לגבי האטיולוגיה של מנינגיומות, הפתוגנזה שלהן מיוחסת למוטציות בגנים מסוימים, בפרט אלו המקודדים את חלבון מדכא הגידול מרלין; חלבון שריבין, מעכב אפופטוזיס (מוות תאי מתוכנת); גורם גדילה שמקורו בטסיות דם (PDGF), המצוי בטסיות דם ועשוי לשמש כווסת מערכתי של תפקוד תאי; גורם גדילה של האנדותל בכלי הדם (VEGF); ואחרים.
בנוסף, נמצאו קולטני הורמוני מין בכמה מנינגיומות, מה שהוביל חוקרים לשער שהם מעורבים בגדילת גידולים אלה. [ 4 ]
ישנן שלוש דרגות של ממאירות של תאי מנינגיומה בעמוד השדרה (נקבעות על ידי בדיקה היסטולוגית):
- דרגה א' היא מנינגיומה שפירה;
- דרגה II - מנינגיומה אטיפית;
- דרגה ג' - מנינגיומה אנפלסטית או ממאירה (לרוב ממקור גרורתי).
תסמינים של מנינגיומות בעמוד השדרה
בדרך כלל, מנינגיומות בעמוד השדרה גדלות לאט מאוד ואינן מתבטאות במשך שנים רבות. אך כאשר גודלן גדל, ישנה דחיסה של גידול חוט השדרה או דחיסה של שורשי עמוד השדרה. מצב זה משבש את הולכת הדחפים העצביים מהמוח למערכת העצבים ההיקפית, וגורם לתסמינים נוירולוגיים שונים - הפרעות מוטוריות וחושיות.
ראשית, ייתכן כאב בגב: בחלק של עמוד השדרה שבו נוצר הגידול. לדוגמה, מנינגיומה של עמוד השדרה הצווארי (C1-C4) מתבטאת בכאב בחלק העורפי של הראש והצוואר, כמו גם ירידה ברגישות (מישוש, טמפרטורה, כאב); נימול (קהות חושים) של חגורת הכתפיים של הגוף; הפרעות תנועה הנגרמות מעמוד השדרה - קושי בתנועות הגפיים העליונות והפרעות בהליכה. [ 5 ]
גוש גידול זה נמצא בעיקר בעמוד השדרה האמצעי - מנינגיומה של עמוד השדרה החזי (Th1-Th12). סימניו הראשונים עשויים להתבטא בהפרעות תחושה באזור החזה, ספסטיות וחולשת שרירים בגפיים עם קושי בתנועות, כולל תנועות רפלקס.
מנינגיומה של עמוד השדרה המותני (L1-L5) מובילה לפגיעה בתפקוד איברי האגן: שלפוחית השתן והמעיים. [ 6 ]
סיבוכים ותוצאות
הסיבוכים וההשלכות העיקריים של מנינגיומות בעמוד השדרה הם שיתוק ספסטי (פלקסידי) של הגפיים התחתונות או טטרפרזיס, כלומר, אובדן תפקודים מוטוריים של כל הגפיים.
אם הגידול ממוקם באזור צוואר הרחם, מתפתחת תסמונת בראון-סקאר המיפרפלגית.
מנינגיומות עלולות לעבור הסתיידות עם לחץ מוגבר על חוט השדרה. התפשטות הגידול מחוץ לאזור ו/או הגדלתו הממאירה מחמירה משמעותית את מצבם של החולים. [ 7 ]
אבחון של מנינגיומות בעמוד השדרה
לא ניתן לאתר מנינגיומות בעמוד השדרה ללא הדמיה, ולכן האבחון האינסטרומנטלי מתבצע תחילה: MRI עם חומר ניגוד תוך ורידי, מיאלוגרפיה ולאחריה CT (טומוגרפיה ממוחשבת), צילום רנטגן של עמוד השדרה וחוט השדרה.
עבור בדיקות מעבדה, לא רק בדיקות דם קליניות סטנדרטיות נלקחות, אלא גם ניתוח ביוכימי של המשקה. [ 8 ]
אבחון דיפרנציאלי
אבחנה מבדלת צריכה לשלול נוכחות של בליטה של דיסק בין-חולייתי, דלקת מפרקים ניוונית בעמוד השדרה (ספונדילוזיס), טרשת אמיוטרופית צידית (ALS), סירינגומיאליה בעמוד השדרה, טרשת נפוצה בעמוד השדרה, ציסטות ארכנואידיות, כמו גם גידולים עם תסמינים דומים (נוירינומה, אנגיומה, אנגיובלסטומה, אסטרוציטומה וכו').
יַחַס של מנינגיומות בעמוד השדרה
מנינגיומות קטנות אסימפטומטיות מנוטרות באמצעות הדמיה (סריקת CT או MRI).
במקרים של מנינגיומות בעמוד השדרה הגורמות להפרעות מוטוריות וחושיות, אפשרות כזו כמו תרופות אינה נשקלת על ידי מומחים, והשיטה העיקרית היא טיפול כירורגי - הסרת הגידול כדי לשחרר לחץ על חוט השדרה.
ניתוח זה מורכב משום שהוא דורש כריתת למינקטומיה - הסרת חלק מהחוליות כדי לקבל גישה לגידול, ולאחר מכן (לאחר כריתת הגידול) ניתוח איחוי עמוד השדרה לייצוב עמוד השדרה.
במקרים מסוימים, ניתן לרשום קורטיקוסטרואידים לפני הניתוח כדי להקטין את גודל הגידול.
אם המנינגיומה היא אנפלסטית או ממאירה, טיפול בקרינה מתבצע לאחר כריתה. [ 9 ]
מְנִיעָה
אין המלצות בנוגע למניעת היווצרות מנינגיומה של השדרה.
תַחֲזִית
ישנה תלות ישירה של תוצאות מנינגיומות בעמוד השדרה במידת הממאירות של התאים שלהן, והפרוגנוזה בגידולים אנפלסטיים או ממאירים אינה יכולה להיחשב חיובית.
במקביל, הסרת מנינגיומות דרגה I מושגת ברוב המקרים (עם תמותה מינימלית), ואם ניתן להסיר את הגידול לחלוטין, כ-80% מהאנשים נרפאים. עם זאת, לאחר עשר שנים או יותר, בממוצע 9-10% מהחולים חווים הישנות.

