המומחה הרפואי של המאמר
פרסומים חדשים
Thoracocentesis
סקירה אחרונה: 12.06.2024

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
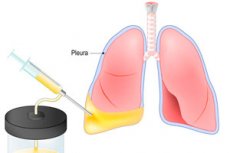
אם נוזל נכנס או מצטבר בחלל הפלוראלי, זה יכול לגרום לבעיות נשימה מסוכנות שיכולות להוביל למוות של המטופל. Thoracentesis, או Pleurocentesis, עוזר לחסל את הסכנה. הנוהל הוא ניקוב של דופן החזה עם הסרה נוספת של נוזלים. Thoracocentesis יכול לשאת עומס טיפולי וגם אבחוני - למשל, לסגת ולקחת נוזלים למחקר, לצורך הצגת פתרונות רפואיים. הצטברות נוזלים בחלל pleural קשורה לבריאות לקויה, קושי לנשום אפילו במצב רגוע. לאחר בית החזה והסרת נוזלים, נשימה משתפרת, משוחזרת המערכת של המערכת הנשימה והקרדיווסקולרית. [1], [2]
אינדיקציות להליך
מתי יש צורך בחזה חזה?
חלל pleural הוא מרחב בבית החזה המוגבל על ידי הפלורה. בתורו, pleura הוא הממברנה הסרוסית החלקה של הריאות, המורכבת משני גיליונות: הסדין הפריאטי מקלט את החזה בפנים והסדין הקרביים צמוד לריאות. בדרך כלל, נפח קטן של נוזל סרוסי קיים בחלל הפלוראלי, המשמש כחומר סיכה להפחתת החיכוך במהלך חוק הנשימה. אם מתפתחת מחלה, נוזל רב יותר עלול להצטבר בין גיליונות הפלוראל-מה שנקרא אפוזיה pleural. עם זאת, לנוזל יכול להיות גם מקורות אחרים, כגון:
- טרנסודאט הוא לחות מזדמנת הדולפת לפלורה כתוצאה מלחץ הדם מוגבר וירידה בלחץ הפלזמה האוסמוטי. אפוזיה כזו מאפיינת כישלון תפקוד הלב או שחמת.
- Exudate היא לחות דלקתית החודרת לפלורה עקב חדירות מוגברת של קירות כלי הדם. יחד עם זאת, כמה תאי דם, חלבונים וחומרים אחרים מחליפנים מהפלזמה. אפוזיה אקסודטיבית היא סימן טיפוסי של תהליכים אונקולוגיים, דלקת ריאות, נגעים ויראליים.
אם נפח האפוזיה של pleural הוא קטן ואין גירוי של יריעות הפלוראל, האדם בדרך כלל לא מרגיש תסמינים חשודים. בעיה כזו מתגלה בטעות במהלך אמצעי אבחון לבעיות אחרות בגוף, או במהלך בדיקה מונעת.
אם נפח האפוזיה גדול מספיק, המטופל מתקשה לנשום, תחושה של אי נוחות ולחץ בחזה, כאב במהלך שאיפה, שיעול, חולשה כללית, עייפות.
בזכות בית החזה, נוזל מוסר, מצבו של האדם משתפר, יש הזדמנות לבצע אבחון מעבדה של האפוזיה ולגלות את הגורמים להפרת ההפרה.
האינדיקציות העיקריות לחזה החזה:
- מחלות ריאה המלוות על ידי פריקת דם או לימפה לחלל הפלוראלי;
- Pleurisies אקסודטיבי;
- אוויר שנכנס למרחב הפלוראלי (Pneumothorax );
- Empyema pleural (הצטברות מוגלה במרחב הפלוראלי).
Thoracentesis for Pneumothorax מצוין בחולים מתחת לגיל 50 בפרקים ספונטניים לראשונה עם נפח של 15 עד 30%, ללא מצוקה נשימתית משמעותית. הניקוז מתבצע אם בית החזה אינו יעיל, כמו גם בפנאומוטורקס גדול או משני, חולים עם אי ספיקת נשימה וחולים קשישים (מעל 50 שנה).
Thoracocentesis ב hydrothorax נקבע רק עבור נפחי שפיכה אדירים: הידרוטורקסים קטנים אינם זקוקים לטיפול מיוחד, שכן ספיגת הנוזלים מתרחשת באופן עצמאי, סיפקו טיפול מוסמך בפתולוגיה הבסיסית.
פלורודזה עשויה לשמש כתוספת לחזה החזה, כלומר הזרקת חומרי סקרוזינג לחלל הפלוראלי הדבקים בשני יריעות הפלוראל.
Thoracocentesis בהמוטורקס מצוין במקרה של דימום תוך-פלורי ממושך, במקרה של נזק לאיברים חיוניים, כמו גם במקרים בהם דם סתום מונע התרחבות ריאה. אם יש נזק לכלי שיט גדולים או לאברי בית החזה, בית החזה החירום עם קשירת כלי דם, תפר את האיבר הפגוע, מצוין הסרת דם שנצבר. בהמוטורקס הקרישה מבוצעים וידיאו-אורקוסקופיה או בית חזה פתוח כדי להסיר קרישי דם ותברואה של מרחב הפלוראלי. אם ההמוטורקס הופך להיות תומך, הטיפול זהה לפלוריזי המפוארת.
הכנה
לפני בית החזה, על המטופל לעבור בדיקה, כולל בדיקה רפואית, צילום רנטגן בחזה, אולטרסאונד, סריקת CT. רושם מחייב באבחון מעבדה-בפרט, מחקר על תפקוד קרישת הדם. אם מצבו של המטופל אינו יציב, ישנם סיכונים גבוהים של מצבים מפורקים, יתכן שיהיה צורך לערוך מחקרים נוספים-לדוגמה, אלקטרוקרדיוגרפיה ולקבוע את מידת הרוויה בדם.
הרופא המטפל מתייעץ מראש בחולה מראש, מבהיר נקודות חשובות לגבי ההליך, קולות סיכונים אפשריים ותופעות לוואי. על המטופל לחתום על הסכמתו לבצע את בית החזה (אם המטופל אינו מסוגל לעשות כן, המסמך נחתם על ידי קרוביו הקרובים ביותר, בני המשפחה). אם המטופל לקח נוגדי קרישה, אם יש נטייה לתגובות אלרגיות, חשוב ליידע את הרופא על כך.
מיד לפני המניפולציה של בית החזה, מבוצעת בדיקה נוספת של המטופל, נמדדים דופק ולחץ דם.
סט מכשירי Thoracocentesise
Thoracocentesis דורש קבוצה זו של מכשירים ואספקה:
- ערכה להרדמה מקומית שלב אחר שלב (זוג מזרקים סטריליים של קיבולת 10 מ"ל, מחטים סטריליות להזרקה תת עורית ואינטרמוסלית, מגש סטרילי וחומרי הלבשה, תמיסה אנטי-סטיפה והרדמה, דבק רפואי וטיח, כמה כפפות סטריליות, מסכות, תרופות נגד אנטישוק);
- מחט דופוט סטרילית או מחט לנקוב בגודל 70-100 מ"מ עם חתך אלכסוני חד וממד קוטר פנימי של 1.8 מ"מ;
- צינור הרחבה סטרילי של 20 ס"מ ומעלה (תהודה או פוליוויניל כלוריד) עם מתאמים סטנדרטיים;
- קליפ צינור שנועד למנוע את כניסת האוויר לחלל הפלוראלי;
- מספריים סטריליים ופינצטה;
- מתלה עם צינורות פקק סטריליים לצורך הצבת בהם הנוזל שנסוג במהלך החזה מחלל הפלוראל לבדיקה בקטריולוגית נוספת.
טֶכנִיקָה חזה חזה
אופטימלי לבצע את בית החזה בהנחיית אולטרסאונד כדי לגלות את הנקודה האופטימלית להכנסת מחט.
לפני ההליך, הרופא קובע את רמת האפוזיה (רצוי על ידי אולטרה-סאונוגרפיה), המסומנת על העור עם סימנים מתאימים. בשלב הבא נקבע האתר לנקב:
- על מנת להסיר נוזלים - בין צלעות ה- VII ו- VIII, הדבקות בקו המותנה מהקצה השערות לארון השחי;
- להסרת אוויר - באזור התת-קוסטלי II מתחת לריצן.
שטח בית החזה המוצע מטופל בשכבה אנטיספטית ומרדמת בשכבה. הניקוב עצמו מבוצע באמצעות מחט, המוחלפת על ידי מחט ניקוב לאחר הכניסה לחלל הפלוראלי. הודות לכך, המומחה משחרר אוויר או אפוזיה, ואז מתייחס לאזור הניקוב עם חיטוי כדי למנוע פיתוח סיבוכים זיהומיים.
בית החזה האבחוני כרוך בהערכה חזותית של החומר הביו-חומר שחולץ בהפניה נוספת לבדיקת מעבדה. חשוב להבהיר את הפרמטרים הפיזיקו-כימיים, המיקרוביולוגיים, הציטולוגיים של תכולת pleural, אשר יעזרו להבהיר את הגורמים לפתולוגיה.
בית החזה הטיפולי כרוך בטיפול בחלל pleural עם תמיסות חיטוי למניעת התפתחות של תהליך זיהומי נוקב. השימוש בו זמנית בפתרונות אנטיביוטיים, חומרי אנזים, תרופות הורמונליות ונוגדי גידולים אפשרי.
ניתן לבצע את Thoracocentesis של חלל pleural הן בסביבת האשפוז והן בחוץ. במהלך ההליך, המטופל יושב כשגבו מתיישר ונשען מעט קדימה. ניתן גם לבצע מניפולציות במצב שכיבה - בפרט, אם המטופל מחובר למכשיר אוורור ריאות מלאכותי. במצב כזה, המטופל מונח על קצה הספה, הזרוע בצד החזה מונחת מאחורי הראש, גלגל (מגבת) מונח מתחת לאזור הכתף הנגדית.
ההליך מתבצע באמצעות הרדמה מקומית (שכבה-שכבה-שכבה) הרדמה: הרדמה (תמיסה הרדמה) מסתננת לעור, ואחריה רקמה תת עורית, פריוסטיאום צלעות, שרירים בין-קוסטליים ופלורה parietal. במקרים מסוימים, ייתכן שתידרש הרגעה קלה עם מתן תרופות כדי לעזור למטופל להישאר רגוע ונינוח לאורך כל ההליך ואחריו.
Thoracocentesis ו- pleural PACKUTE הם נהלים פולשניים מינימלית שיכולים להיות אבחנתיים וטיפוליים גם הם מבוצעים באופן שגרתי או בדחיפות. החומר הביו-חומר המתקבל במהלך ההליך מסומן ונשלח לניתוח מעבדה. אם כמות האפוזיה קטנה וקיימת דם, הוא מועבר יחד עם נוגד קרישה כדי להימנע מקרישה (קרישה).
בדיקות מעבדה מבוצעות על המדדים הבאים:
- רמת pH;
- מכתים גרם;
- מספר תאים ובידול;
- גלוקוז, חלבון, חומצה לקטית dehydrogenase;
- ציטולוגיה;
- חשודים בקריאטינין, עמילאז (אם יש חשד לניקוב בוושט או דלקת בלבלב);
- מדד טריגליצריד.
הנוזל הטרנסודטיבי בדרך כלל ברור, בעוד שהנוזל האקסודטיבי הוא עגום, צהבהב-חום, ולעיתים מדמם.
אם גורם ה- pH הוא פחות מ- 7.2, זהו אינדיקציה לביצוע ניקוז לאחר החזה.
ציטולוגיה נחוצה כדי לזהות מבני גידול במרחב הפלוראלי. הודות לניתוח אימונוציטוכימי, ניתן לקבוע את מאפייניהם ולקבוע את הטיפול האופטימלי ביותר.
זריעת מיקרופלורה חשובה לאבחון זיהום מיקרוביאלי.
התוויות נגד
אין התוויות נגד מוחלטות לביצוע חזה החזה. התוויות נגד יחסית כוללות את הדברים הבאים:
- היעדר מידע ברור על תחום לוקליזציה נוזלית;
- הפרעות בקרישת דם, טיפול בנוגדי קרישה;
- עיוותים, שינויים אנטומיים בבית החזה;
- כמות קטנה במיוחד של נוזלים (במקרה זה, בית החזה הטיפולי אינו הולם, וחזה האבחוני הוא בעייתי);
- פתולוגיות זיהומיות דרמטולוגיות, שלבקת חוגרת באזור הניקוב;
- מצבים מפורקים, פתולוגיות ריאתי חמורות;
- התאמות שיעול חמורות בלתי נשלטות;
- חוסר יציבות נפשית המונעת ביצועים נאותים של ההליך;
- אוורור מלאכותי עם לחץ חיובי (עלייה בסיכון לסיבוכים).
כל מקרה של התוויות נגד מוערך באופן אינדיבידואלי, תוך התחשבות בדחיפות החזה.
סיבוכים לאחר ההליך
תוצאה כזו של בית החזה כמו כאבי שיעול וכאבי חזה נחשבים כרגילים ונעלמים לאחר מספר ימים. אם הבעיה נמשכת זמן רב או מחמירה, יש צורך להתייעץ עם רופא. התייעצות עם מומחה תידרש גם אם מתרחשים דיספנאה או כאבי חזה קשים לאחר בית החזה. במקרים מסוימים יידרשו תרופות אנטי דלקתיות.
כדי להימנע מפיתוח השלכות שליליות לאחר חזה החזה, במקרים מסוימים, מתבצעת רדיוגרפיה. זה הכרחי כדי לא לכלול דלקת ריאות, כדי לקבוע את נפח הנותרים שנותר ומצב רקמת הריאה. רדיוגרפיה מומלצת במיוחד אם:
- המטופל נמצא על מאוורר;
- המחט הוכנסה פעמיים או יותר;
- האוויר הוסר מהמרחב הפלוראלי במהלך החזה;
- לאחר בית החזה היו סימנים של דלקת ריאות.
יש להבין גם כי הסרה מכנית של אפוזיה מחלל הפלוראלי במהלך החזה אין השפעה על הגורם להצטברותו. לעומת זאת, בסרטן השד או בשחלות, סרטן ריאות תאים קטנים ולימפומה, כימותרפיה מערכתית בכמעט מחצית מהמקרים תורמת לנורמליזציה של יצוא הנוזל מהמרחב הפלורי.
הסיכונים של בעיות במהלך החזה ואחריו תלויים בגורמים רבים - קודם כל, על כישוריו וידעו של הרופא. אם המומחה נזהר ויש לו ניסיון מספיק בביצוע מניפולציות כאלה, המזער את ההסתברות לסיבוכים. עם זאת, אי אפשר לשלול לחלוטין אפשרות כזו.
סיבוכים בעקבות הליך בית החזה יכולים להיות מאיימים או שאינם מאיימים. הסיבוכים המאיימים הנפוצים ביותר כוללים:
- Pneumothorax - הצטברות אוויר במרחב הפלוראלי עם התמוטטות הריאות לאחר מכן (נצפתה ב-11% מכל הסיבוכים);
- Hemothorax -הצטברות דם במרחב pleural (פחות מ- 1% מהמקרים);
- פציעה בטחול או בכבד (פחות מ- 1% מהמקרים);
- תהליכי pleural purulent, אמפימה;
- גרורות (בגידולים ממאירים).
סיבוכים לא מאיימים של בית החזה:
- כאבי חזה (יותר מ 20% מהמקרים);
- חוסר יכולת לשאיין שפיכה של pleural (ב 13% מהמקרים);
- שיעול (יותר מ-10% מהמקרים);
- דימומים תת עוריים (ב-2% מהמקרים);
- הצטברות נוזלים תת עורית - סרומה (פחות מ- 1%);
- התעלפות מתח כתוצאה מהפרעות קצב וירידה בלחץ הדם.
כדי למזער את הסיכונים של סיבוכים לאחר חזה החזה, מומלץ להפקיד את הנוהל למומחים מוסמכים עם ניסיון מספיק בביצוע מניפולציות כאלה. גישה מקצועית, דיוק, טיפול ואחריות כלפי כל מטופל יכולים להפחית את הסבירות לבעיות למינימום.
טיפול לאחר ההליך
מיד לאחר השלמת החזה, מתחילה תקופת השיקום. על מנת להקל על מסלולו, כדי להפחית את הסיכון לסיבוכים, על המטופל להיות מודע למוזרויות של שלב ההחלמה. בנוסף, יש לדבוק בהמלצות מסוימות:
- במשך מספר שעות לאחר השלמת בית החזה, אסור לעזוב את בית החולים. רצוי לשכב ולנוח. במהלך 3-4 שעות יש לפקח על סימנים חיוניים כמו לחץ דם, קצב לב, רוויה בחמצן בדם.
- אם מופיע שיעול, אך הוא לא נמשך זמן רב ונעלם מעצמו, אתה לא צריך לדאוג. אם השיעול גדל, קוצר נשימה, כאבי חזה, אתה צריך לפנות לרופא בהקדם האפשרי.
- משככי כאבים, ניתן להשתמש בתרופות אנטי דלקתיות שאינן סטרואידיות להפחתת כאבי לאחר ההוצאה.
- המטומה עשויה להופיע באזור הניקוב. זה בדרך כלל אינו דורש טיפול ספציפי ונעלם בפני עצמו תוך מספר ימים.
- חשוב להגביל את הפעילות הגופנית, לא לרוץ או לקפוץ ולא להרים חפצים כבדים.
- רצוי לבדוק את משטר הדיאטה והתיקה.
- יש לטפל בפצע לאחר בית החזה פעמיים ביום, הימנע ממגע עם מים.
- לא מומלץ לבקר בבריכות שחייה, חופים, סאונה, אמבטיות.
אם ההמלצות לעיל מתבצעות, ניתן להימנע מפיתוח סיבוכים.
Thoracocentesis הוא אחד הנהלים העיקריים עבור רופאי טיפול נמרץ, צוותי טיפול נמרץ וחדר מיון. למניפולציה יש יתרונות רבים יותר מהסיכונים האפשריים. פיתוח סיבוכים נדיר ביותר.

