המומחה הרפואי של המאמר
פרסומים חדשים
מפרצת של אבי העורקים העולה
סקירה אחרונה: 07.06.2024

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
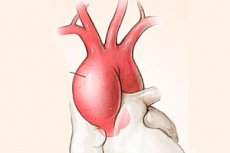
פתולוגיות של אבי העורקים החזה נפוצים למדי, ויותר ממחצית מהמקרים כרוכים בהפרעה כזו כמו מפרצת של אבי העורקים העולה. המחלה מאיימת על סיבוכים חמורים המתפתחים במהלך הטבעי של התרחבות פתולוגית, והיא קשורה לקטלניות גבוהה, גישות מורכבות לטיפול. רק גילוי מוקדם של הבעיה והסיוע המתוזמן של המנתח יכולים להפחית את שכיחות הסיבוכים ולהגדיל את שיעור ההישרדות בפתולוגיה זו. [1]
אֶפִּידֶמִיוֹלוֹגִיָה
מפרצת של אבי העורקים העולה היא אחת הפתולוגיות הנפוצות אבי העורקים: שיעור ההיארעות הוא כ 5-10 מקרים למאה אלף אוכלוסייה בשנה. יחד עם זאת, יותר מקרים משפיעים על גברים (פי 2.3 יותר). הסיכונים גוברים גם הם תלוי בגיל.
מפרצת עולה מאובחנת בכמחצית מכל החולים עם מפרצות אבי העורקים החזה. הפתולוגיה ידועה בסיבוכים מאיימים תכופים המתפתחים על רקע מסלולו הטבעי, מלווה בתמותה מוגברת וקשיים טיפוליים, דורש מיומנויות כירורגיות מיוחדות.
הגורמים הנפוצים ביותר המשפיעים ישירות על הסבירות לסיבוכים הם לוקליזציה וגודל המפרצת ונוכחות מחלות רקע (במיוחד פתולוגיות רקמות חיבור). מחקרים מראים כי קצב הצמיחה של הגדלת מפרצת יכול להיות 1 מ"מ לשנה (בקוטר אבי העורקים העולה על 35 מ"מ). אם גודל הקוטר עולה על 50 מ"מ, קצב הגידול עולה ל-5 מ"מ בשנה. על רקע הגידול בבליטה עולה בקיר שלה: ההסתברות להיווצרות סיבוכים עולה בחדות.
מפרצת קרע הופכת להיות הגורם השכיח ביותר למוות. במשך תקופה של חמש שנים הנתון הזה הוא כ- 25-30%. הדרך היחידה להפחית את שכיחות הסיבוכים ולשפר את שיעורי ההישרדות היא לאתר את הבעיה מוקדם ככל האפשר והתערבות כירורגית בזמן.
גורם ל מפרצת אבי העורקים עולה
מומחים מדברים על ההיבטים הפתוגנטיים הבאים של התפתחות מפרצת אבי העורקים העולה:
- תהליכים ניווניים בעורק;
- פתולוגיות רקמות חיבור;
- שסתום אבי העורקים של דו-סוספיד, פתולוגיות שסתום אבי העורקים;
- תהליכים דלקתיים זיהומיים;
- פגיעות כלי דם טראומטיות.
בין הגורמים הנפוצים ביותר הקשורים גנטית:
- תסמונת מרפן;
- תסמונת Loeys-Dietz;
- תסמונת Ehlers-Danlo;
- מחלת טאקאיאסו (אבי העורקים לא ספציפי).
גורמי שורש אפשריים אחרים כוללים:
- טרשת עורקים;
- עַגֶבֶת;
- התערבויות כירורגיות (אתרי צנתור או קווי תפר של אבי העורקים העולה נמצאים בסיכון).
גורמי סיכון
גורמי הסיכון הנפוצים ביותר להיווצרות מפרצת אבי העורקים עולה כוללים:
- לחץ דם מוגבר;
- שינויים הקשורים לגיל בכלי הדם;
- עישון, תלות בקוקאין (על פי נתונים מרובים). [2]
חשיפה של קירות אבי העורקים לגורמי לחץ, נזקם והרחבתם לקויה מביאים להיווצרות מפרצת הדרגתית.
שינויים ניווניים בדופן אבי העורקים עם שימור מנגנון השסתום הרגיל וסימנים של אי ספיקת אבי העורקים כתוצאה מסטריומטריה מופרעת של שלד השורש העורקי נחשבים לגורם האטיולוגי הבסיסי בהתפתחות הפתולוגיה העולה. התפתחות כזו של אי ספיקת אבי העורקים מעדיפה שימור שסתום אבי העורקים הילידים במהלך ניתוח שחזור אבי העורקים.
פתוגנזה
נכון להיום, תהליכי היווצרות המפרצת באבי העורקים העולה אינם ברורים לחלוטין. ככל הנראה, לאנזימים פרוטאוליטיים, מה שמכונה מטריקס מטלופרוטאינזים, השייכים למשפחת הפרוטאז השומרת על ההומאוסטזיס של רקמת חיבור, יש משמעות פתוגנטית חשובה. המתכות הבסיסיות המתמטיות המזוהות באבי העורקים העולה הם ג'לטינאז-א 'וג'לטינאז-B, אשר מצליחים קולגן קולגן, אלסטין וקולגן פיברילר. מטלופרוטאינאזים אלה מיוצרים על ידי מבנים סלולריים בודדים - בפרט תאי שרירים חלקים. פעילותם נשלטת על ידי מעכבי רקמות של TIMPs - בפרט, TIMP-1, המהווה קשר בלתי הפיך עם מטלופרוטאינאזים מטריקס ומיוצר על ידי פיברובלסטים ותאי שריר חלק.
מנגנון פתוגנטי אפשרי נוסף נובע מהתנוונות התקשורת. התמונה ההיסטופתולוגית מיוצגת על ידי מחלת ארדהיים, או חציון ציסטי. ההפרה מאובחנת על רקע שינויים הקשורים לגיל בכלי העורקים, או פתולוגיות רקמות חיבור, שסתום אבי העורקים הדו-קוספיד. לחץ מוגבר תוך-אבי העורקים כרוך בדילול האינטימה, השפלה של מטריצה חוץ תאית, הצטברות של פרוטאוגליקנים, נזק ואובדן סיבים אלסטיים, נמק של תאי שריר חלק. כתוצאה מכך, אבי העורקים הופך לא-אלסטי והלומן שלה מתרחב.
לטענת מומחים, סביר להניח ששני המנגנונים הפתוגנטיים מעורבים ביצירת מפרצות עולה. תפקיד מיוחד ממלא על ידי פתולוגיות רקמות חיבור תורשתיות - זוהי קבוצה גדולה של הפרעות, המורכבת, בין היתר, של תסמונות מובחנות ובלתי מובחנות (פנוטיפים דיספלסטיים). [3]
תסמינים מפרצת אבי העורקים עולה
מפרצת של הקטע העולה לא תמיד מתבטאת באותה צורה. זה תלוי בעיקר בגודל הבליטה ובלוקליזציה המדויקת שלה. בחלק מהמטופלים אין תמונה קלינית כלל - לפחות עד להתפתחות סיבוך בצורה של קרע מפרצת, אם כי מדובר באבחון נוסף. התלונות הנפוצות ביותר הן כדלקמן:
- כאבי חזה (כאבי לב או חזה) כתוצאה מלחץ הבליטה של המפרצת על מבנים סמוכים, כמו גם על לחץ זרימת הדם על דופן כלי הדם הפגועים;
- דיספנאה הנוטה להחמיר בהדרגה;
- התחושה של פעימות לב (לב "דופק");
- סְחַרחוֹרֶת;
- כאבי ראש דמויי התקפים (במיוחד עם מפרצות גדולות);
- נפיחות בפנים ופלג הגוף העליון (הנגרמת על ידי התפתחות תסמונת Vena Cava מעולה).
כאשר התהליך הפתולוגי מתפשט לקשת אבי העורקים, גם סימנים אחרים מצטרפים:
- קושי בבליעה עקב דחיסת הוושט;
- צרידות, שיעול, שנגרם כתוצאה מדחיסת העצב החוזר;
- עלייה ברוק, ירידה בקצב הלב;
- גודש ריאתי, תהליכים דלקתיים חד צדדיים בריאות.
סימנים ראשונים
מפרצת של החלק העולה עולה לאט, ולעתים קרובות תהליך זה הוא אסימפטומטי, מה שמסבך מאוד את הגילוי המתוזמן של המחלה. מקרים רבים של התרחבות פתולוגית קטנה אינם מתקרעים במהלך החיים. אולם הסיכונים של קרע מתגברים אם הבליטה מועדת לעלייה מתמדת, ולכן חשוב לשים לב לכל סימנים שליליים של פתולוגיה, בפרט:
- כאבי חזה לא מוסברים;
- כאבי גב לא מוסברים (בעיקר בין שכפקי הכתפיים).
אם יש אי נוחות בחזה, תחושות לא נעימות באזור הלב, אם לקרובי המשפחה הקרובים היו מקרים של מחלות דומות או פתולוגיות רקמות חיבור, יש צורך לבקר אצל רופא ללא דיחוי לאבחון יסודי.
טפסים
נכון לעכשיו משתמשים בחלוקה של מפרצות אבי העורקים העולה על פי Belov:
- התרחבות פתולוגית של annuloaortic.
- הרחבות פתולוגיות עליות.
- Supravalvar, או תוספים סופר-קומיסוריים.
בנוסף לכל זה, נבדל:
- מפרצת אמיתית, בה נמתחות כל שכבות הקיר העורק;
- ניתוק מפרצת (הנגרם בעיקר על ידי חריגות ברקמות חיבור תורשתיות, הסתיידות עורקים, תהליכים דלקתיים);
- מפרצת שווא, בה קיימת בליטת קיר לכאורה כתוצאה מהצטברות דם נקרע חלקית על פני השטח החיצוניים של כלי הדם כתוצאה מפגיעה טראומטית.
- מפרצת ניתוח של אבי העורקים העולה היא סיבוך של מפרצת קיימת בה הדם חודר בין שכבות הקירות אבי העורקים, ומנתח אותם לחלוטין. יש לטפל בדחיפות במפרצת של אבי העורקים העולה עם סימני ניתוק, מכיוון שמדובר במצב שמאיים על חייו של המטופל: כתוצאה מניתוח, דופן העורקים קרע, יש אובדן דם מהיר ומאדיר, המוביל למוות.
- כאשר אנו מדברים על פתולוגיה משולבת של מפרצת, אנו מתכוונים לרוב שההגדלה הפתולוגית לא השפיעה על אף אחד אלא על שני חלקים או יותר של העורק בבת אחת. לפיכך, מפרצות של שורש אבי העורקים ואבי העורקים העולים נפוצים: הטבעת האורדתית-סיבית, דפי השסתום אבי העורקים, הקשת והסינוסים של Valsalva, הצומת השנו-טאבולרי עד לפה של תא המטען הברכיאצ'פאלי מושפעים. במקרים מסוימים, החלק העולה מושפע יחד עם קשת אבי העורקים.
- בהתאם לתצורה, ניתן למפרצות את המפרצות SAC (Saccular) ולצורת ציר (fusiform). מפרצות פוספורמות של אבי העורקים העולה אין צוואר ברור ויכול להיות גדול למדי ללא ביטוי מוקדם של הסימפטומים.
סיבוכים ותוצאות
הסיבוך העיקרי והמאיים ביותר הוא מפרצת קרע של אבי העורקים החזה העולה, מה שמוביל לדימום חמור וסיים חיים. הסימנים העיקריים של קרע כזה יכולים להיות:
- הופעה פתאומית של כאבי חזה עזים;
- הקרנת כאב לגב, גפיים;
- סחרחורת פתאומית, חולשה כללית;
- הורדת קריאות לחץ דם;
- דיכאון של תודעה, טכיקרדיה;
- הגדלת קהות בגפיים, שיתוק חלקי.
בין סיבוכים אפשריים אחרים, פקקת ותרומבומבוליזם כתוצאה מכך נפוצים יותר.
סיבוכים לאחר הניתוח אפשריים בצורה של הפרעות קצב חולפות (Supraventricular, חדרי), פרפור פרוזדורים, דימום, תהליכים זיהומיים ודלקתיים, לעיתים תוצאה קטלנית אפשרית - בפרט, כתוצאה מאוטם שריר הלב.
אבחון מפרצת אבי העורקים עולה
האבחנה של מפרצת עולה מתחילה באוסף האנמנזה ובדיקה גופנית של המטופל. הבדיקה כוללת:
- מישוש שטח החזה, מעריך את הסבירות לחריגות ברקמות חיבור;
- מדידת לחץ דם;
- הערכת המצב הנוירולוגי (בדוק רפלקסים שרירים ועוריים);
- איתור רפלקסים פתולוגיים.
ניתן לערב תת-מומחים כמו המטולוגים, גנטיקאים, נוירולוגים, אונקולוגים, אימונולוגים.
הבדיקות מסודרות כחלק מחקירות מעבדה כלליות:
- המוגרמה (קביעת סמנים דלקתיים);
- ניתוח כללי של דם ושתן (כדי להעריך את מצבו הכללי של הגוף);
- בדיקה ציטולוגית של נוזל מוחי-שדרתי המתקבלת במהלך ניקוב המותני.
אבחון אינסטרומנטלי ממלא תפקיד חשוב באבחון מפרצת עולה. בעבר, רדיוגרפיה של החזה בשילוב עם אבי העורקים נחשבה לשיטה העיקרית. נכון לעכשיו, לעיתים רחוקות משתמשים באבי העורקים הפולשני. זה הוחלף בשיטות טומוגרפיות ו- ECHCG. עם זאת, ניתן לחשוד כבר בנוכחות הגדלת מפרצת ברדיוגרף. התמונה בשתי תחזיות מספקת הדמיה אבי העורקים טיפוסית של הלב, שהופך לאינדיקציה לביצועים של נהלי אבחון אחרים המבהירים. סימנים אחרים כוללים:
- צל אבי העורקים המורחב (דמיין בצורה אופטימלית בהקרנה האלכסונית השמאלית);
- התרחבות מקומית בקטע העולה של אבי העורקים;
- צל משתנה של התצורה העורקית או המדיאסטינלית, בהשוואה לערכי המחקר הקודם;
- נסיגת קנה הנשימה.
עם זאת, "תקן הזהב" במונחים אבחוניים נותר ECHOCG, המאפשר להעריך את המורפולוגיה, הפונקציונליות, ההיבטים האטיולוגיים של הנגע, מצב תאי הלב ותפקודם הכלילי.
נהלים טומוגרפיים (MRI, MSCT) עוזרים לבחון ביסודיות את שטח ההרחבה, לקביעת הגודל הקוטר, עובי הקיר, הקשר למבנים שכנים, מצב העורקים הכליליים, נוכחות ניתוק, תרומבי ואורך הקטע שנפגע. טומוגרפיה מאפשרת לא רק לאבחון נכון, אלא גם לקבוע את הטקטיקות הכירורגיות ולהעריך עוד יותר את תוצאות הניתוח. [4]
מה צריך לבדוק?
כיצד לבחון?
אבחון דיפרנציאלי
כאשר מתקבל חולה עם חשודים במפרצת עולה, קודם כל, מצבים מסכני חיים נפרדים כמו תסמונת כלילית חריפה, תסחיף ריאתי, ניתוח מפרצת, פנאומוטורקס ספונטני. לכל הפתולוגיות הללו יש הופעה חריפה ומתבטאים בכאב חד בחזה, לא מבוטלים על ידי חומרים אנטי-סחריים. הכאב מלווה בקושי נשימה, ציאנוזה, ירידה בלחץ הדם עד הלם.
לצורך אבחנה דיפרנציאלית, מומלצים החקירות הבאות:
- אלקטרוקרדיוגרפיה, אקו לב;
- רדיוגרפיה של חזה ו/או טומוגרפיה ממוחשבת, הדמיית תהודה מגנטית;
- אנגיוגרפיה אנגיופולמונרית;
- Esophagogastroduodenoscopy.
ישנן מחלות רבות הקיימות עם תסמינים דומים. עם זאת, חשוב לקחת בחשבון את הסבירות לפתולוגיה מסוימת על פי גיל ומידע שהתקבל במהלך נטילת ההיסטוריה.
למי לפנות?
יַחַס מפרצת אבי העורקים עולה
אם האבחנה של מפרצת עולה נקבעת ללא התקדמות ברורה של הפתולוגיה, הרופאים משתמשים בטקטיקות שמרניות ואחריהן מעקב מדוקדק של מנתחים וסקולריים. מומחים עוקבים אחר המצב הכללי, לחץ הדם ומדדי א.ק.ג. כאשר מיושמים שיטות טיפוליות:
- טיפול היפוטטיבי - כדי להפחית את הלחץ של זרימת הדם על דופן המפרצת המושפעת;
- טיפול נוגד קרישה - למניעת היווצרות קרישי דם ותופעות כלי דם נוספות;
- הפחתת רמות הכולסטרול בדם - על ידי נטילת תרופות היפוכולסטרולמיות ותיקון תזונתי.
התערבות כירורגית מיושמת בנוכחות אינדיקציות מתאימות (הן מתוארות להלן), כמו גם בפיתוח מצבים מסכני חיים (קרע של מפרצת וכו ').
טיפול תרופתי
משטר הטיפול למפרצת עולה נבחר על בסיס אינדיבידואלי, על סמך תוצאות האבחון. יש להניח כי תרופות נקבעות:
- להפחית את חומרת הסימפטומים;
- לנרמל כולסטרול דם ומטבוליזם שומן;
- לחיזוק כלי הדם הכללי;
- לנרמל את זרימת הדם;
- כדי לשפר את הרכב הדם ולנרמל תהליכי קרישה בדם.
ניתן להשתמש בסטטינים, פיברטים, ניקוטין וכו '. סימווסטטין, רוזובסטטין, אומקור, פנופיברט, אנדורצין וכו 'נקבעים כתרופות אנטי-טרוסקרוטיות. לכל אחת מהתרופות הללו תופעות לוואי, ולכן אל תשתמש בהן באופן עצמאי: חשוב להתייעץ עם רופא שישווה את המידע המלא על מצבו של המטופל ותמונת המחלה הקיימת.
משככי הכאב הנפוצים ביותר למפרצת אבי העורקים העולה:
- Dexketoprofen - 25 מ"ג טבליות - עם שימוש ממושך יכול להחמיר את תפקוד הכלייה, תורם לשמירת מים בגוף. המשטר הוא אינדיבידואלי.
- איבופרופן - טבליות 200-400 מ"ג - דורש שימוש מדוקדק, מכיוון שהוא יכול לגרום לגירוי ושחיקה של רירית הקיבה, התפתחות של תגובה אלרגית (כולל בצורה של ברונכוספזם).
התרופות הפופולריות ביותר להורדת ריכוזי כולסטרול בדם:
- Simvastatin - שנקבע במינון התחלתי של 5-20 מ"ג, עם עלייה נוספת בסכום לאחר חודש. טבליות נלקחות בערב, פעם ביום. תופעות לוואי אפשריות: הפרעות עיכול, נוירופתיה היקפית, כאב ראש, סחרחורת, פריחות עור.
שילובים של תרופות שיש להן השפעה היפוטית בולטת, ומאפשרים לך לשלוט בלחץ הדם:
- מעכב RAAS + משתן;
- מעכב מערכת רנין-אנגיוטנסין + חוסמי תעלות סידן;
- מעכב רנין + חוסם קולטנים של אנגיוטנסין II;
- חוסם תעלות סידן + משתן;
- בטא-אדרנו-בלוקרים + משתן;
- משתן תיאזיד + משתן חיסכון באשלגן;
- חוסם ערוצי סידן + בטא-אדרנו-בלוקר.
הטיפול צריך להיות קבוע, עם ניטור שיטתי על ידי רופא, ובמידת הצורך, עם תיקון תרופות. אם הטיפול השמרני אינו יעיל, או אם יש סיכון גבוה לסיבוכים, משתמשים בניתוח.
טיפול כירורגי
מנתחים משתמשים בטכניקות ושימור שסתומים שונים ופעולות בתרגול שלהם. הבה נבחן את הנפוץ ביותר שבהם.
- תותבת סופר-קורונית של אבי העורקים העולה מתאימה לחולים עם אי ספיקת אבי העורקים במקביל כתוצאה מהתרחבות של הרכס הסינוטולי. השיטה מורכבת מכריתה של החלק העולה ברמת הסמל עם אנסטומוזיס פרוקסימלי נוסף עם תותבת אבי העורקים הסינתטית.
- התפרצות שסתום אבי העורקים הניתוח (WOLFE) משמשת במקרה של התרחבות של הסינוס הלא-קורוני או דיסקציה אבי העורקים עם התקדמות לסינוס הלא-קורוני. העורק נחתך ברמה של הרכס הסינוטולירי, והסינוס הלא-קורוני מנתח. אם יש ניתוח, תפרים בצורת U מונחים על הכוסות, ובכך מחליפים מחדש את השסתום אבי העורקים.
- השתל מחדש של שסתום אבי העורקים (דוד) מבטל את התרחבות הטבעת הסיבית של השסתום, התרחבות הסינוס של ואלסלבה והצומת הסינוטולי. במהלך הניתוח מוחזרים הסטריאומטריה המופרעת של שורש אבי העורקים ומייצבים את יסודותיו, כולל הטבעת הסיבית של שסתום אבי העורקים. זה עוזר במניעת התרחבות הטבעת הסיבית ופיתוח מחדש של התחדשות חוזרת.
- שיפוץ שורש אבי העורקים (Yacoub) כרוך בשימוש בתותבת בצורת כתר משולש בהתאם לסינוסים של Valsalva. קיבוע התותב הוא לצדדים לאורך קשתות הקשת.
- השתל מחדש של שורש אבי העורקים לשתל מורכב בכריתה מוחלטת של שורש אבי העורקים לרמת הצומת אבי העורקים-וריכאיים וגיוס הקטע הפרוקסימלי של העורקים הכליליים. הפעולה מאפשרת שיפוץ וחיזוק של דופן השורש אבי העורקים, ייצוב הטבעת הסיבית של השסתום ורכס סינוטוברי, עם סטריאומטריה נשמרת של יסודות השורש אבי העורקים.
אינדיקציות לניתוח למפרצת אבי העורקים עולה
הקריטריון העיקרי העיקרי להערכת הצורך בהתערבות כירורגית הוא קוטר המפרצת, שכן הוא מתואם עם הסיכונים לניתוק או קרע של כלי אבי העורקים. באופן כללי, האינדיקציות הבסיסיות נחשבות כדלקמן:
- גודל הקוטר של שורש העורקים גדול מ- 50 מ"מ;
- נוכחות של תסמונת מרפן או פתולוגיות גנטיות אחרות (Turner, Ehlers-Danlo, שסתום אבי העורקים של דו-קוספיד, מפרצות משפחתיות) אפילו עם קוטרים אבי העורקים קטנים יותר;
- הרחבת קוטר של יותר מ-5 מ"מ בשנה;
- גודל הקוטר של החלק או השורש העולה יותר מ- 45 מ"מ על רקע אי ספיקת אבי העורקים הקיים.
דיאטה למפרצת אבי העורקים עולה
התזונה של אדם הסובל ממפרצת של אבי העורקים העולה חייבת לכלול בהכרח:
- כל מיני ירקות, פירות, עשבי תיבול, פירות יער;
- דגנים, זרעים, אגוזים;
- פֵּירוֹת יָם;
- שמנים צמחיים בתולים.
יש לשלול:
- בשר אדום, מוצרי נקניקיות אדומות;
- פחמימות מהירות, ממתקים, מאפים;
- אוכל שומני, שומני טרנס;
- מלח, אוכל כבוש ומעושן.
בבחירת מוצרי חלב, עדיף לתת עדיפות לקפיר דל שומן, ריאזנקה, יוגורט טבעי, גבינת קוטג ', גבינה קשה (תכולת שומן - עד 45%). תדירות הארוחות-4-5 פעמים ביום, במנות של 150-200 גרם. חשוב לשתות כמות מספקת של מים נקיים. קפה ותה אינם רצויים. מותר במקום לתה לשתות מרתח של מותני ורדים, עירוי של קמומיל או מליסה. זה לא מומלץ לאכול יתר על המידה!
אנשים העוקבים אחר משטר תזונתי דומה מפחיתים את הסיכון שלהם לפתח סיבוכי מפרצת בכ-30%.
מְנִיעָה
המלצות במונחים של מניעת התפתחות של מפרצות עולה חשובות במיוחד למי שיש לו נטייה תורשתית לפתולוגיה או לסביבה אפידמיולוגית לא טובה. כדי לשמור על בריאותם שלהם, יש צורך לדבוק באורח חיים בריא, וזה חל על כל האנשים לחלוטין, אפילו לאלה שאינם בסיכון.
שליטה במצב של מערכת כלי הדם יכולה להיות מושגת על ידי מדדים כמו תיקון תזונתי, פעילות גופנית טיפולית, עבודה נאותה ומנוחה, הפחתת כמות המלח בתזונה, ביטול עישון, נורמליזציה של משקל הגוף.
חשוב להבין שאכילת מזון אינה קשורה רק לשבעת אנרגיה או הנאה, אלא גם על הכנסת חומרים שונים לגוף - חיוניים וגם מסוכנים. בסיכון גבוה לפתח מפרצת של המפרצת העולה צריכה להפחית בחדות את החלק של שומני בעלי חיים בתזונה. מומלץ לתת עדיפות לדגי ים, מוצרים עם סיבים. לא רצוי שהתפריט מכיל חמאה, כבד, חלמונים, שומן. אבל נוכחות של שיבולת שועל, שמן צמחי, ירקות, ירוקים יתקבלו בברכה.
הרבה בעיות, כולל התפתחות פתולוגיות מפרצות, נגרמות כתוצאה מעישון פעיל ופסיבי. רק חבילה אחת של סיגריות מדי יום מגדילה את העומס במערכת הלב וכלי הדם פי 5. הניקוטין תורם לעלייה בלחץ הדם, משפיע לרעה על צמיגות הדם, מחמיר את מהלך טרשת עורקים. אדם שנפטר מהרגל רע, מצמצם את גורם התוצאה הקטלנית ממחלות לב וכלי דם ב-30-40%, ללא קשר לאורך העישון או הגיל. באשר למשקאות אלכוהוליים, יש למזער או לבטל את הצריכה שלהם לחלוטין.
חשוב לשלוט במשקל הגוף, להימנע מצבים מלחיצים ולהימנע מהיפודינמיה. תרגילי לב ריאה מתונים מחזקים את מערכת הלב וכלי הדם, וניתן לבצע תרגילים פשוטים אפילו בבית: תרגילי נשימה, הליכה על המקום או ריצה במקום עם הברכיים מוגבהות גבוהות.
נקודת מניעה חובה נוספת היא ניטור שיטתי של אינדיקטורים לחץ דם. ידוע כי יתר לחץ דם הוא אחד מגורמי הסיכון הנפוצים להתפתחות מפרצת עולה וניתוחו הנוסף.
חשוב לראות את הרופא שלך באופן קבוע:
- אנשים מעל גיל 40;
- למעשנים;
- חולים עם סוכרת, השמנת יתר, יתר לחץ דם, מחלת כליות, טרשת עורקים;
- אנשים החיים בתנאים סביבתיים לא טובים;
- לחיות אורח חיים פסיבי;
- שיש להם נטייה תורשתית לפתולוגיות של המנגנון הקרדיווסקולרי.
תַחֲזִית
בהיעדר המדדים הטיפוליים הנדרשים, הפרוגנוזה לחולים עם מפרצות עולה היא שלילית, מכיוון שיש סיכון גבוה לקרע של דפנות כלי הדם או הפקקת. אם התגלתה הפתולוגיה בזמן, והמטופל עבר ניתוח מתאים, ניתן לכנות את הפרוגנוזה הרבה יותר אופטימית.
כדי לשפר את התוצאה הפרוגנוסטית, מומלצים לחולים לעבור בדיקות קבועות אצל קרדיולוג, נוירולוג. חשוב לא פחות להוביל אורח חיים בריא ופעיל בינוני, לשלוט ברמות הכולסטרול בדם, להפסיק לעשן, להימנע מהיפודינמיה ומאמץ גופני מוגזם.
אם קיימת החמרה של אנמנזה תורשתית - למשל, אם מישהו מהקרובי משפחה סבל ממפרצת עם או בלי קרע - יש לחזור על הבדיקה פעמיים בשנה (כל חצי שנה), עם אולטרסאונד חובה של המוח, אולטרסאונד של הלב.
מפרצת של אבי העורקים העולה, המאופיינת בהגדלה אינטנסיבית, בגודל גדול, יש את הסיכון המרבי לסיבוכים וניתן לבטל אותה רק על ידי התערבות כירורגית.

