המומחה הרפואי של המאמר
פרסומים חדשים
פוליאוסטאוארתריטיס של המפרקים
סקירה אחרונה: 07.06.2024

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
דלקת מפרקים ניוונית, או דלקת מפרקים ניוונית של המפרקים, היא נגע של מפרקים ניידים מרובים - הן בין חולייתיות והן היקפיות, קטנות וגדולות. הבסיס להתפתחות הפתולוגיה הוא תהליך של כונדרופתיה כללית. על רקע שינויים בהתנגדות המכנית של רקמת הסחוס מתפתחים נגעים מרובים של יסודות מפרקים. הסיכונים בפתולוגיה גדלים עם הגיל, כמו גם עם עומסים מוגזמים, פציעות, ניתוחים, פתולוגיות רקע (כולל אנדוקריניות והורמונליות). [1]
אֶפִּידֶמִיוֹלוֹגִיָה
דלקת מפרקים ניוונית מתייחסת לפתולוגיות הטרוגניות עם אטיולוגיות שונות אך תכונות ביומורפולוגיות וקליניות דומות. בסיס המחלה הוא נגע של כל המרכיבים המפרקים, סחוס של מספר מפרקים, כמו גם עצם תת-קונדרלית, מנגנון רצועה, קרום סינוביאלי, בורסה ושרירים פריטיקולריים.
הפתולוגיה נחקרת באופן פעיל, אך שכיחותו אינה מוגדרת בבירור. על פי ההערכה, המחלה משפיעה על עד 20% מאוכלוסיית העולם, עם עלייה סטטיסטית של לפחות 30-35% בעשורים האחרונים.
תסמינים קליניים נמצאים בעיקר בקרב קשישים מעל גיל 60 (על פי נתונים שונים - בין 55 ל 70 שנה). תמונה רדיולוגית אופיינית מתגלה אצל 35-45% מהגברים ו-25-30% מהנשים בנות 60 שנים, וב- 80% מהמטופלים במשך 75 שנים. [2], [3]
אצל נשים, מפרקי הברך, עמוד השדרה החזה והצוואר הרחם, המפרק בבסיס הבוהן הגדולה, ומפרצות האצבעות והבהונות נפוצות יותר. אצל גברים, מפרקי היפ, שורש כף היד והקרסול מושפעים בעיקר, כמו גם המפרק הזמני-נדיבולרי ועמוד השדרה המותני.
דלקת מפרקים ניוונית היא לרוב אינדיקציה לאנדופרוסטזה, ודלקת מפרקים ניוונית ברוב המקרים מובילה לאובדן מוקדם של תפקוד ולנכות. [4]
גורם ל פוליאוסטאוארתריטיס של המפרקים
דלקת מפרקים ניוונית נחשבת למחלה פוליטיולוגית, כלומר אין לה אחת מלבד מספר גורמים אפשריים להתפתחותה. במקרה זה, הגורם בפועל נחשב למאפיינים ביולוגיים מופרעים של רקמת הסחוס, הנגרמת גם על ידי הגורמים הבאים:
- כישלון כללי של תהליכי התחדשות, הפעלת תגובות הרסניות של סחוס, שבמקרים רבים היא ממוצא אידיופתי (הגורם אינו ידוע);
- פתולוגיות אחרות ותנאים פתולוגיים בגוף;
- לחץ מופרז על מערכת השרירים והשלד, עומס יתר רגיל (למשל, אם האדם סובל מהשמנת יתר);
- חוסר איזון הורמונלי (למשל, נשים בגיל המעבר);
- טראומה ופציעות מפרקים;
- ניתוח מפרקים (ללא קשר להצלחה הראשונית של הניתוח).
הגורם האטיולוגי עשוי להיות גם הזדקנות טבעית של רקמות וגם הופעתם של שינויים תואמים בקרב צעירים (מה שנקרא הזדקנות מוקדמת של האורגניזם) כתוצאה מהפרעות טרופיזם של סחוס. תהליכים אלה מובילים לבלאי מהיר של רקמת הסחוס. עם התפתחות דלקת מפרקים ניוונית, קיימת הצטברות של מלחים במבנים הפריארטיים, עיוות המפרקים ותגובה דלקתית של הבורסה המפרקית.
דלקת מפרקים ניוונית ברוב המקרים משולבת עם פתולוגיות ניווניות אחרות של מערכת השרירים ושלד - בפרט, עם אוסטאוכונדרוזיס, מעוותת ספונדילוזיס. האטיולוגיה אינה מובנת לחלוטין, אך הגורמים המובילים להתפתחות של דלקת מפרקים ניוונית מחולקים לגורמים תורשתיים ונרכשים. [5]
גורמי סיכון
הבחנה נעשית בין דלקת מפרקים ניוונית ראשונית ומשנית. הגורמים העיקריים המעוררים את התפתחות הפתולוגיה הראשונית כוללים:
- זן מוגזם או חוזר על עצמו העולה על היכולת הפיזית של הסחוס (בפרט זה כולל ספורט אינטנסיבי או עבודה פיזית כבדה);
- עודף משקל.
ניתן להציג פתולוגיה מולדת המובילה להפרעה של ביומכניקה משותפת ולפגיעה בהפצה נאותה של וקטורי עומס על סחוס משותף:
- דיספלזיה מולדת;
- עם מחלות מעוותות של עמוד השדרה;
- עם פגמים התפתחותיים שלד;
- עם התפתחות תת-פיתוחית וניידות מוגברת של המנגנון הרצועה.
בנוסף, מבנה רקמת הסחוס יכול להשתנות כתוצאה ממיקרוטראומה, פגיעה במיקרו-סירגולציה, פגיעות טראומטיות (שברים תוך-מפרקיים, תת-תפתולים וניתוחים, המרתרוזיס).
לעתים קרובות מעורר דלקת מפרקים ניוונית משנית לעיתים קרובות:
- מחלות דלקתיות (זיהומים או דלקת טראומטית);
- דיספלזיה של מפרקים מולדים ופגיעה בהתפתחות המפרקים;
- חוסר יציבות (כולל חוסר יציבות פוסט-טראומטית);
- פתולוגיות אנדוקריניות (למשל סוכרת מליטוס);
- הפרעות מטבוליות (גאוט, המכרומטוזיס);
- נמק עצם;
- שיכרון קשה או פתולוגיות ראומטולוגיות.
לדוגמה, לרוב נמצא פוליוסטאוארתר-מפרקים אתר דלקת מפרקים ניוונית בקרב חולים עם דלקת מפרקים שגרונית, זאבת אריתמטוזוס מערכתית, מחלות המטולוגיות (המופיליה).
פתוגנזה
בדלקת מפרקים ניוונית, הסחוס המפרקי הוא הנגע העיקרי. המפרקים נוצרים על ידי משטחי עצם מפרקים המכוסים ברקמת הסחוס. במהלך פעילות מוטורית, הסחוס פועל כסוג של בולם זעזועים, מה שמפחית את הלחץ על המפרקים הגרמיים ומבטיח את תנועתם החלקה ביחס זה לזה. [6]
מבנה הסחוס מיוצג על ידי סיבי רקמת חיבור המקומיים באופן רופף במטריקס. זהו חומר דמוי ג'לי שנוצר על ידי GlycosaminationCans. בזכות המטריצה, הסחוס ניזון ושוחזר סיבים פגומים.
במבנהו, הסחוס דומה לחומר ספוגי - במנוחה הוא סופג נוזלים, ובתהליך העמסה הוא מושך את הלחות לחלל המפרק, כאילו סיכה אותו.
במהלך שנות החיים, סחוס צריך להגיב ולשאת כמות עצומה של לחץ, מה שמוביל בהדרגה לשינויים והרס של סיבים בודדים. אם המפרק בריא, המבנים הפגומים מוחלפים באותה כמות על ידי סיבים חדשים. אם מופרע האיזון בין היווצרות חומרי בניין חדשים לבין תהליכים הרסניים ברקמת הסחוס, מתפתח דלקת מפרקים ניוונית. הסחוס הפגוע מאבד את יכולת הספיגה שלו, המפרק הופך להיות יבש יותר. ישנם גם שינויים פתולוגיים ברקמת העצם: אוסטאופיטים נוצרים כתגובה לדילול הסחוס על ידי הגדלת המשטחים המפרקיים. כתוצאה מתהליכים אלה, העיוות של המפרק עולה.
בדלקת מפרקים ניוונית, מספר מפרקים מושפעים בו זמנית. אלה יכולים להיות מפרקי ידיים וכפות רגליים קטנים, המפרקים התומכים (קוקסרתרוזיס, גונרתרוזיס). [7]
תסמינים פוליאוסטאוארתריטיס של המפרקים
המחלה מאופיינת בהתקדמות איטית. תקופות חריפות של נפיחות משותפת אינן טיפוסיות. לרוב, הסימנים הראשונים מופיעים בהדרגה, לאחר מכן הם מתקדמים לאט.
סימפטומטולוגיה קלינית בדלקת מפרקים ניוונית מיוצגת על ידי כאבי מפרקים תדר מכני-כלומר תסמונת הכאב מתרחשת במהלך תנועות כתוצאה מחיכוך בין משטחי המפרקים. הכאב הופך להיות אינטנסיבי יותר בסוף יום העבודה, קרוב יותר לערב, לפעמים במחצית הראשונה של הלילה (מונע שינה, הופך להיות הגורם לנדודי שינה). בבוקר, לאחר מנוחה, סימנים כואבים "נעלמים" למעשה, וחוזרים שוב לאחר פעילות גופנית.
דלקת מפרקים ניוונית של מפרקים קטנים וכמה מפרקים גדולים עשויים להיות מלווים בכניסת שברי סחוס חולים או חלקים של גידולים שוליים לחללי המפרקים, מה שמוביל למראה של כאבי בלוק כביכול - כלומר, תחושה של "הדבקה", במיוחד במהלך תנועות חוזרות ונשנות.
לעיתים, מטופלים מדווחים על נוכחות של ריסוק במהלך פעילות מוטורית, אם כי זה לא סימן ספציפי. יתכן שיש קשיחות לאחר מנוחה, אך מצב זה אינו ממושך (לא יותר מחצי שעה) ומקומי (במפרק אחד או בקבוצה משותפת מוגבלת), שהוא סימן ייחודי מתהליכים פתולוגיים דלקתיים.
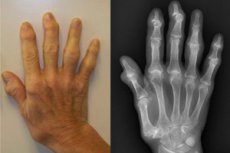
במהלך הבדיקה, הפרה של הצורה, קווי המתאר של ביטויים (עיוותים בגפיים) עשויה להפנות את תשומת הלב. לדוגמה, דלקת מפרקים ניוונית של מפרק הברך מלווה לעתים קרובות בהיווצרות רגליים בצורת O, שמוסבר על ידי צמצום הפער המפרקי של החלק המדיאלי. דלקת מפרקים ניוונית של מפרקי היד עשויה להופיע עם גידולים נודולריים על המשטחים האנטרולטרליים של המפרקים הבין-פלנגיאליים הפרוקסימליים והדיסטליים (צמתים של בושארד וגברדן).
בעת קביעת נפח הכישורים המוטוריים הפסיביים והפעילים, מתגלה מגבלה בולטת המחמירה לאורך זמן. כאשר מישש את המפרקים, ניתן לאתר קרפיטציה (קראנץ 'כואב). מישוש של רקמות רכות ליד המפרקים המושפעים מאפשר לך למצוא מקומות כואבים מקומיים באזור ההתקשרות של המנגנון הרצועה, בורסה, גידים. סימפטום זה מוסבר על ידי מתח מוגזם של כמה אלמנטים של רקמות רכות כתוצאה מתצורת המפרקים שהשתנה.
במקרים מסוימים, פוליוסטאוארת 'של מפרקים גדולים עשויה להיות מלווה על ידי סינוביטיס -היווצרות של אפוזיה במפרקים, אם כי אין תסמונת כאב מפוזרת האופיינית לדלקת פרקים. בעת ניתוח נוזלים סינוביאליים, ניתן לאתר סימנים של דלקת (בדלקת מפרקים ניוונית, הנוזל ברור, מספר הלוקוציטים הוא פחות מ-2000 לכל 1 מ"מ 3).
דלקת מפרקים ניוונית של הירך או מפרקים טעונים אחרים הם בעיקר סימטריים. אסימטריה מתגלה לעתים קרובות יותר בחולים עם דלקת מפרקים ניוונית של אטיולוגיה אחרת, או בדלקת מפרקים ניוונית משנית.
הנגע בדרך כלל משפיע על קבוצות המפרקים הבאות:
- מפרק הירך - בכ- 40% מהמקרים;
- מפרק הברך - ב 30-35% מהמקרים;
- בתדירות נמוכה יותר, בין-פלנגיאלי, קרפל-קרפל, אקרומיאלי-קלוויקולרי, מטטרופלאנגיאלי ומפרקים בין חולייתיים.
דלקת מפרקים ניוונית של האצבעות מאופיינת בביטויים קליניים אלה:
- היווצרות של נודולים דחוסים על המשטחים הרוחביים של המפרקים הבין-פלנגיאליים הדיסטליים (מה שנקרא הגושים של Heberden), על פני השטח החיצוניים-לרוחב של המפרקים הבין-פלנגיאליים הפרוקסימליים (Nodules של בושארד). כאשר מופיעים נודולים, קיימת תחושת שריפה, עקצוץ, חוסר תחושה, והסימפטומטולוגיה הזו נעלמת לאחר יצירת האלמנטים הנודולריים.
- תסמונת כאב וקשיחות פנים-מפרקית יחסית, נפח מנוע לא מספיק.
אם היווצרותם של הגושים לעיל מצוינים בחולה, אז במצב זה נאמר על מהלך השליל של הפתולוגיה.
ברוב המקרים, המפרק המטאקרפאלי נמצא בחולים בתקופת גיל המעבר. במקרה זה, לעתים קרובות מאובחנים פוליוסטאוארתרוזיס דו-צדדית, המלווה בכאב באזור החיבור של עצמות המטאקרפל וטרפזיוס בעת ביצוע תנועות עם האגודל. בנוסף לכאב, נפח המנוע מוגבל לרוב, מופיע ריסוק. עם תהליך פתולוגי חזק ומוזנח, היד מעוקלת.
באשר לרגלי הגפיים התחתונות, ניתן להשפיע על מפרקים קטנים רבים, רצועות תת-קלריות, מפרק קובואידי-אמורלי, מפרק מטטרסל ורצועות. דלקת מפרקים ניוונית של כפות הרגליים "נותנת את עצמה" על ידי תסמינים כאלה:
- כאב המתרחש לאחר הליכה ממושכת, עמדת, לאחר עומס יתר;
- נפיחות ואודם של העור באזורי המפרק המושפעים;
- תגובה כואבת של המפרקים לשינוי פתאומי בתנאי מזג האוויר, לחשיפה לאוויר או למים קרירים;
- ריסוק כפות הרגליים במהלך התנועה;
- עייפות מהירה ברגליים, קשיחות בוקר;
- הופעתם של קלות בכף הרגל.
כתוצאה מהעיוות המשותף, אדם עשוי לחוות שינוי בהליכה, עיבוי האצבעות וצמיחת יתר גרמית.
דלקת מפרקים ניוונית של כף הרגל Tarsal באה לידי ביטוי בכאב והגבלת תנועה של הבוהן הגדולה. יתר על כן, המפרק מעוות לעיתים קרובות, הופך להיות רגיש לפציעה (כולל בעת לנעול נעליים). לעתים קרובות מתרחשים תהליכים דלקתיים (בורסיטיס).
דלקת מפרקים ניוונית של הקרסול נוטה להתקדמות איטית והדרגתית, עם תסמינים הולכים וגוברים במשך מספר שנים:
- כאב מופיע, מושך, כואב, עם עלייה הדרגתית בעוצמה;
- שינויים בהליכה, צליעה;
- תנועות נעשות נוקשות (במיוחד בבוקר);
- המפרק מעוות.
לא קשה לשים לב שהביטויים העיקריים של דלקת מפרקים ניוונית מכל לוקליזציה מתרחשים בערך זהה. יש כאבים במפרק, מורגש בעומק המבנה, הולך וגדל עם העומס, במהלך אימוני ספורט או פעילות גופנית אחרת, ויורד במהלך המנוחה. בבוקר, המפרקים ניתנים להרחבה בצורה לא טובה, מורגשים ריסוק. בהדרגה, הכאב גדל והתנועות הופכות להיות מוגבלות יותר ויותר. [8]
שלבים
התפתחות דלקת מפרקים ניוונית עוברת שלבים כמו אלה:
- דלקת מפרקים ניוונית בדרגה 1 מאופיינת בנוכחות שינויים תוך-מפרקיים מורפולוגיים קטנים - בפרט, מבנה הרקמות הסיביות. יש כאבים במהלך פעילות גופנית, וצילומי רנטגן מראים צמצום של פער המפרקים.
- דלקת מפרקים ניוונית של התואר השני באה לידי ביטוי על ידי תסמונת כאב קבועה באזור המפרקים שנפגעו. תמונת הרנטגן מורכבת בהיצרות ברורה של הפער המשותף, הופעתם של אוסטאופיטים. פני השטח של הסחוס הופך להיות מהמורות.
- דלקת מפרקים ניוונית של מפרקי התואר השלישי חושפת את עצמה לא רק עם תסמונת כאב, אלא גם עם הפרה של תפקוד המפרק. הסחוס מדלל, יתכן שיש ירידה חדה בנפח הנוזל הסינוביאלי.
- בדרגה הרביעית של האוסטאופיטים של המחלה חוסמים את המפרקים המושפעים, התנועות הופכות לבלתי אפשריות.
טפסים
דלקת מפרקים ניוונית ראשונית מאובחנת אם שינויים פתולוגיים במבנה הסחוס המפרקי מתרחשים ללא סיבה ספציפית - כלומר הפתולוגיה עצמה היא "מתחילים".
דלקת מפרקים ניוונית משנית מתפתחת כתוצאה מפגיעה או מחלה טראומטית (דלקת מפרקים שגרונית, נמק אספטי, פתולוגיות מטבוליות וכו ').
עיוות דלקת מפרקים ניוונית היא מחלה המתרחשת עם עיוות מפרקים כואב או ללא כאבים, על רקע של תפקוד מפרקים משביע רצון או לקוי קשה. העיוות בדרך כלל מבוטא, נקבע חזותית, ובשלבים המוקדמים מתגלה במהלך האבחנה הרדיולוגית.
Polyosteoarthritis nodosa מלווה בהיווצרות של גושים צפופים - מה שנקרא הגושים של Heberden. מדובר בגידולים גרמיים בשולי המפרקים ועלולים להיות כואבים בשלבים הראשונים. ככל שהם גדלים, הכאב שוכך אך העיוות נותר.
דלקת מפרקים ניוונית כללית היא הצורה המורכבת והחמורה ביותר של המחלה, המלווה בנגע של מפרקים קטנים ותומכים רבים. פתולוגיה זו מאופיינת בפרוגנוזה השלילית ביותר. [9]
סיבוכים ותוצאות
בהיעדר טיפול רפואי מתוזמן, פוליוסטאוארתר מפרקים ניוונית יכולה להפוך לגורם לנכות, מוגבלות. חולים סובלים מ:
- מעיוותים מפרקים חמורים;
- מאובדן הניידות המשותפת;
- מקיצור גפיים (במיוחד בגונרתרוזיס וקוקסרתרוזיס).
לעתים קרובות, לחולים יש שינוי בתנוחה ובהליכה, יש בעיות בעמוד השדרה, יש כאבים בגב התחתון, בצוואר, מאחורי עצם החזה.
עיכוב טיפול יכול להוביל להתפתחות של:
- דלקת דלקת דלקת (דלקת ברקמות המקיפות את המפרק המושפע);
- סינוביטיס (דלקת בממברנה הסינוביאלית);
- קוקסרתרוזיס (נזק קבוע למפרק הירך).
עם הופעת דלקת, הסיכון לניפוי מוחלט של המפרק עולה משמעותית, מה שיכול להיות הצעד הראשון להיווצרות מוגבלות קשה. המטופל מאבד את היכולת לנוע ללא איידס (הליכונים, קביים) ולעיתים אף הופך לניעוד.
דלקת מפרקים ניוונית, המשפיעת על מפרקים בינוניים וגדולים, מחמירה משמעותית את איכות החיים ולעיתים קרובות מובילה לנכות. התהליך ההרסני מתרחש די מהר, המפרקים נשחקים ללא סיכוי להחלמה. כדי למנוע זאת ולהפסיק את ההרס בזמן, אסור לדחות את הביקור במומחה. להצלחה בטיפול, יש צורך לזהות את המחלה מוקדם ככל האפשר, אשר יאט את הבלאי של מבני המפרקים ולעכב את הצורך בהתערבות כירורגית. [10]
אבחון פוליאוסטאוארתריטיס של המפרקים
האבחנה של דלקת מפרקים ניוונית נקבעת על ידי טראומטולוג אורתופדי כאשר מתגלים תסמינים קליניים טיפוסיים על רקע ממצאי רנטגן. תמונות רנטגן חושפות שינויים דיסטרופיים בסחוס של ביטויים ועצמות סמוכות. הפער המפרקי מצומצם, משטח העצם מעוות (עלול להיות שטוח), מופיעים גידולים דמויי ציסטה. מציינים אוסטאוסקלוזיס תת-קונדרלי, אוסטאופיטים (תצורות רקמות עצם). חוסר יציבות מפרקי אפשרי: צירי גפיים מעוותים, נוצרים תת-זמניות.
אם בדיקה רדיולוגית אינה מדגימה תמונה שלמה של המחלה, למטופל נקבע טומוגרפיה ממוחשבת והדמיית תהודה מגנטית. אם יש חשד לדלקת מפרקים ניוונית משנית, מצוין התייעצויות עם מומחים אחרים כמו אנדוקרינולוג, המטולוג, מנתח, ראומטולוג.
הניתוחים במעבדה מיוצגים על ידי הבדיקות הבאות:
- בדיקת דם כללית עם קביעת רמת האריתרוציטים, לויקוציטים, טסיות דם, המוגלובין על מנת לאבחן את התהליך הדלקתי;
- קצב שקיעה של אריתרוציטים -מדגים את פעילות התגובה הדלקתית בגוף;
- קביעת גורם ראומטואידי -לבידול עם פתולוגיות אוטואימוניות;
- חלבון c- תגובתי ו- פיברינוגן -לאבחון דלקת רקמות.
אבחון אינסטרומנטלי בדלקת מפרקים ניוונית פוליסטאוארית מיוצג בעיקר על ידי רדיוגרפיה: מידת העיוות המפרקים והצמצום של הפער מדמיין. בנוסף, ניתן לרשום הדמיית תהודה מגנטית או ארתרוסקופיה, אך רק במצבים מורכבים ועמומים מבחינה אבחנתית. [11]
אבחון דיפרנציאלי
ההבדלים בין דלקת מפרקים ניוונית לבין פתולוגיות מפרקים דלקתיים מסוכמים בטבלה הבאה:
דלקת מפרקים ניוונית |
פתולוגיות דלקתיות |
כאב מתרחש רק במאמץ, יתכן שיש כאב מתחיל (בתנועות הראשונות). |
תסמונת הכאב מטרידה במנוחה, ושוככת בהדרגה במהלך תנועות ("מסתובבת"). |
הכאב שוכך בבוקר. |
תסמונת הכאב מתרחשת בבוקר, הופכת לעיתים לגורם להתעוררות מוקדמת של המטופל. |
מפרקי מיסב עומס (ברכיים, ירכיים) מושפעים לעתים קרובות יותר. |
המפרקים הסינוביאליים (מרפקים, רגליים, ידיים וכו ') עלולים להיות מושפעים. |
הכאב מקומי בהחלט. |
הכאב מפוזר, מפוזר. |
ההידרדרות עולה בהדרגה. |
הקורס חריף, דמוי התקפה. |
השיפור מגיע לאחר נטילת תרופות לכאב קבוע. |
השיפור מגיע לאחר נטילת תרופות אנטי דלקתיות. |
נוקשות הבוקר נעדרת או קצרה (עד חצי שעה). |
קשיחות בוקר קיימת ושונה משך זמן (כשעה בממוצע). |
יש קראנץ 'משותף, מראה של גידולים גרמיים, עם בריאות כללית רגילה. |
מציינים בצקת רקמות רכות, נפיחות ורווחה כללית. |
סינוביטיס אינה אינטנסיבית. מבחינה רדיולוגית, ישנם סימנים של אוסטאוסקלוזיס פרי-נתיב וצמיחת עצם שולית, צמצום פער המפרקים. |
קיים סינוביטיס, מציינים שינויים במעבדה משמעותיים בפרמטרים שלב חריף. אוסטאופורוזיס, שחיקת מפרקים נקבעת רדיולוגית. הפער המפרקי מצומצם או מורחב. |
למי לפנות?
יַחַס פוליאוסטאוארתריטיס של המפרקים
הטיפול בדלקת מפרקים ניוונית הוא ארוך ומורכב. בשלב הראשוני של התהליך הפתולוגי, לעתים קרובות ניתן להאט את התפתחותו בעזרת תרופות ופיזיותרפיה. בדרך כלל פתולוגיות מתקדמות אינן ניתנות להשפעות שמרניות, ולכן התערבות כירורגית משמשת כדי לפתור את הבעיה.
באופן כללי, בין ההתערבויות הטיפוליות האפשריות משתמשות:
- תרופות;
- פיזיותרפיה, פיזיותרפיה;
- שיטה כירורגית.
טיפול תרופתי מכוון להקל על הכאב ולשחזור הסחוס שנפגע מדלקת מפרקים ניוונית. ידוע שתסמונת הכאב מחמירה באופן משמעותי את איכות חייו של המטופל, ומגבילה את פעילותו המוטורית. לפיכך, חולים הם משככי כאבים שנקבעו באופן אוניברסלי ותרופות אנטי דלקתיות, בפרט:
- תרופות אנטי דלקתיות לא סטרואידיות (עיכבו התפתחות של תגובה דלקתית, מפחיתים כאב);
- קורטיקוסטרואידים (תרופות הורמונליות המפסיקות דלקת);
- אנטי-פסמודיות (מקל על עווית שרירים).
תרופות נקבעות הן לשימוש אקטואלי והן לשימוש כללי כאחד. במקרה של כאב קשה, מותר להזרקה תוך מפרקית של פתרונות רפואיים. המינון, משך קורס הטיפול ותדירות השימוש נבחרים על ידי הרופא בנפרד.
בנוסף, דלקת מפרקים ניוונית מטופלת בתרופות המסייעות להחזיר ולהאט את הרס רקמת הסחוס. בפרט, תרופות המכילות כונדרויטין, גלוקוזאמין משמשות בקורסים ארוכים של מספר חודשים. [12]
בנוסף, טיפול מורכב כולל לרוב נהלים לא רפואיים:
- טיפול כירופרקטי;
- פיזיותרפיה, מכניותרפיה;
- משיכה משותפת;
- פיזיותרפיה (טיפול בגלי הלם, טיפול באוזון, יישומים של תרופות, אלקטרופורזה, אולטרה-פונופורזה וכו ').
התערבויות כירורגיות מתבצעות כאשר יש אינדיקציות חזקות, בעיקר כאשר הטיפול השמרני בדלקת מפרקים ניוונית אינו יעיל. במקרים כאלה, מדובר בעיקר באנדופרוסטטיקה. המפרק המושפע מוסר ומוחלף על ידי שתל המבצע את הפונקציה המפרקית. שיטה זו מיושמת לעתים קרובות במיוחד על מפרקי הירך והברך.
פעולות אפשריות אחרות כוללות:
- אוסטאוטומיה מתקנת (הסרת אלמנט עצם עם קיבוע נוסף של היסודות הנותרים בזווית אחרת, מה שמקטין את העומס על המפרק החולה);
- Arthrodesis (קיבוע העצמות זו לזו, מה שמבטל את הניידות שלאחר מכן של המפרק, אך מאפשר להישען על הגפה).
תרופות
טיפול תרופתי לדלקת מפרקים ניוונית נקבע במהלך הישנות הפתולוגיה ומכוון לבקרת תסמינים, ומפסיק את התגובה הכואבת במפרק או ברקמות הפריארטיקולריות. ככלל, תרופות אנטי-דלקתיות לא סטרואידיות - בפרט, דיקלופנק, אינדומטצין, איבופרופן וכו ' - מתמודדים היטב עם המטרות הללו. מכיוון שתרופות אלה משפיעות לרעה על מערכת העיכול, הן נלקחות לאחר ארוחות, בקורסים קצרים, על רקע תרופות אחרות המגנות על דרכי העיכול (OMEZ).
תרופות מודרניות יותר המשפיעות מעט יותר מתונות על איברי העיכול הם Movalis, Tinoktil, Arthrotec.
בדלקת מפרקים ניוונית, היא ניתנת תוך שרירית ב 75 מ"ג ליום, או נלקחת דרך הפה ב 100 מ"ג ליום (ב 2-3 מנות). תופעות לוואי אפשריות: כאבי בטן, כאב ראש, צרבת, בחילה, סחרחורת. |
|
זה נלקח דרך הפה על 7.5 מ"ג ליום עם כמות יומית מקסימאלית של 15 מ"ג. תופעות לוואי אפשריות: פקקת כלי דם, כיב פפטי, בחילה, שלשול, כאבי בטן, החמרה של קוליטיס. |
חובה לבצע טיפול מקומי. משחה indomethacin, butadione, כמו גם משחה של פסטום-ג'ל, דיקלופנק, קרם דולגיט, Revmagel מתאימים באופן אופטימלי לחולים עם דלקת מפרקים ניוונית. תכשירים חיצוניים מיושמים על המפרקים המושפעים 2-3 פעמים ביום, במשך זמן רב.
המשחה משפשפת קלות לאזור המפרקים המושפעים עד 4 פעמים ביום. משך הטיפול - עד 10 ימים. מרווח זמן בין יישומי המשחה - לפחות 6 שעות. |
|
ג'ל דיקלופנק |
שפשף קלות תוך 3-4 פעמים ביום. לא רצוי להשתמש בו במשך יותר מ-14 ימים רצופים. במהלך הטיפול, עלולות להופיע תגובות עור קלות זמניות, אשר עוברות לאחר השלמת מסלול הטיפול. לעיתים רחוקות מתגלים אלרגיות. |
לדחיסים עם Dimexide יש השפעה טיפולית טובה: ניתן לרכוש את התרופה בבית מרקחת, לאחר מכן יש לדלל אותה עם מים מבושלים בשיעור של 1: 2 או 1: 3. ניתן להוסיף את הפיתרון עם נובוקאין או אנלין עם הידרוקורטיזון. הדחיסה מונחת על מפרק הדלקת מפרקים ניוונית מושפעת, למשך כ-40 דקות לפני השינה. הקורס הטיפולי מורכב מ 25 נהלים. אין לבצע טיפול ללא התייעצות מראש עם מומחה (ארתרולוג, ראומטולוג).
עם תסמינים בולטים של דלקת מפרקים ניוונית, הרופא עשוי לרשום זריקות תוך-מפרקיות-בפרט, ניתן להזרים את סלסטון, דיפרוסן, קנלוג, פלוסטרון, דה-דה-רולול למפרקים, מהלך קצר של זריקות 1-2.
קטגוריה נוספת של תרופות המשמשות לעתים קרובות היא chondroprotortors. אלה תרופות ספציפיות המסייעות בשיפור וחיזוק מבנה הסחוס. Chondroprotortors אינם מקלים על דלקת, פועלים באופן מצטבר, דורשים שימוש לטווח הארוך (לפחות 6-8 שבועות). המרכיבים העיקריים של תרופות כאלה הם גליקוזאמין ו כונדרויטין סולפט -אבני הבניין הבסיסיות של רקמת הסחוס.
ישנם גם כונדרופרוטורים שאינם נלקחים דרך הפה, אלא מוזרקים תוך שרירים. תרופות כאלה כוללות Mucartrin, Rumalon, Alflutop, Arteparon. קורס הטיפול לדלקת מפרקים ניוונית מורכב מ 20-25 זריקות (כל 48 שעות).
בנוסף, ניתן לרשום טיפול בתרופות הומיאופתיות טראומל, יעד t -קורסים ארוכים, חוזרים על עצמם פעמיים בשנה.
טיפול בפיזיותרפיה
טיפולי הפיזיותרפיה הבאים מיועדים לדלקת מפרקים ניוונית:
- אלקטרופורזה -מאפשר לך לספק את התרופה ישירות לרקמות הפגועות, לשלב את ההשפעה של גלוון ופעולה תרופתית.
- גלוון -מקדם הפעלה של זרימת הדם המקומית, משפר את הסינתזה של חומרים ביו-אקטיביים. מספק השפעה אנטי-דלקתית, משכך כאבים, אנטי-קהילת.
- גירוי חשמלי -מסייע בהחזרת הרגישות של סיבי עצב ופעילות התכווצות של שרירים, מגדילה את קצב ספיגת החמצן על ידי רקמות, מה שמוביל להפעלת תהליכים מטבוליים, משפר את זרימת הדם באזור המושפע.
- טיפול דיאדינמי -עוזר לחסל את תסמונת הכאב, להפחית את מתח השרירים.
- מגנטותרפיה (קבוע, פועם)-מגביר את חילוף החומרים ברקמות, יש השפעה טרופית, vasodilating, חיסונית.
- יישומים תרמיים (אמצעים לעידוד התחדשות סחוס, פרפין, בוץ טיפולי)
תוכניות של פיזיותרפיה נבחרות על ידי מומחה, תוך התחשבות בשלב התהליך הפתולוגי, הסימפטום המוביל המוביל, גיל המטופל, נוכחות של מחלות אחרות, למעט דלקת מפרקים ניוונית.
מרבית הפיזיותרפיה שמציעים הרופאים הוכיחו כי יעילות ושימשו בפועל במשך עשורים רבים, תוך שמירה על איכות חייהם של המטופלים, טווח התנועה ויכולת העבודה. טכניקות מסוימות שופרו עם הזמן: בפרט, מומחים יצרו מכשירים שניתן להשתמש בהם בבית (למשל, למגנטותרפיה).
בנוסף, חולים מוצגים אקלימותרפיה:
- הידרותרפיה (מינרל, אמבטיות מימן גופרתי);
- טיפול בוץ, טיפול נפטלני;
- טיפול ידני, קינסיותרפיה.
שיטות כאלה ממלאות תפקיד עזר בדלקת מפרקים ניוונית, ובשילוב עם השפעות אחרות מאט את התגובות הפתולוגיות במפרקים, שומר על הניידות והביצועים.
טיפול צמחי מרפא
דלקת מפרקים ניוונית דורשת טיפול תרופתי מקיף. עם זאת, לעיתים קרובות תרופות עממיות יכולות להיות תוספת יעילה, היעילה במיוחד בשלב מוקדם של פיתוח פתולוגיה. יש רשימה שלמה של תרופות צמחיות, כמו מרתח, משחות, תמיסות, מומלצות לשימוש בדלקת מפרקים ניוונית.
- הכינו עירוי המבוסס על קלנדולה, קליפת קליפות וווילו, כמו גם סמלים, סרפד, סוס, פירות יער. כל המרכיבים נלקחים בכמויות שוות, מערבבים היטב (נוח להשתמש במטחנת קפה או במטחנת בשר). קח 2 כפות. מהתערובת, שפכו 1 ליטר מים רותחים ומתעקשים בתרמוס למשך מספר שעות. המשקה המתקבל מסונן ולוקח 100 מ"ל מספר פעמים ביום (3-4 פעמים) למשך 2-3 חודשים. עם השלמת הטיפול, המטופל צריך לחוש הקלה יציבה והפחתת הכאב.
- הכן עירוי של 4 חלקים של עלי לינגונברי, אותה כמות ירושה, 3 חלקים מהצילומים של הלדום וכמות הדשא שלהן וכמות זהה של עשב דשא, 3 חלקים של סגול טריקולור. קח גם 2 חלקים מעשב של סנט ג'ון, עלי נענע, ניצני צפצפה וזרוע. התערובת טוחנת היטב (אתה יכול לעבור דרך מטחנת בשר או מטחנת קפה). שתי כפות מהמסה שהתקבלה שופכות 1 ליטר מים רותחים, מתעקשות בתרמוס למשך 3-4 שעות. ואז התרופה מסוננת ולקחת 100 מ"ל 3-4 פעמים ביום. משך הקבלה - 2-3 חודשים.
- הכינו משחה המבוססת על פרחי מלילוט, חרוטים הופ, פרחים של וורט וחמאה של סנט ג'ון. רכיבי הצמח מרוסקים, מעורבים היטב, בחר 2 כפות. מוסיפים 50 גרם חמאה ושוב מערבבים היטב, השאר כמה שעות ל"כריכה ". ואז משחה המתקבל מוחל על גזה או בד כותנה נקי, המופעל על המפרקים הנגועים, עטופים בחתיכת צלופן וצעיף חם. טוב לעשות נהלים כאלה בלילה, ולהסיר את התחבושת מוקדם בבוקר.
- הכן תמיסה המבוססת על הצמחים דוב אוזן, לילך, וורמו, ולריאן. כל המרכיבים מעורבבים בכמויות שוות. שלוש כפות נשפכות לצנצנת, שופכות 0.5 ליטר וודקה, מכסים במכסה. להחדיר למשך חודש, טלטלו מעת לעת. ואז על בסיס התמיסה המתקבלת מבצעים קומפרסים על המפרקים המושפעים.
- הכינו דחיסת מים: הכינו תערובת של כמויות שוות של עלי ברדוק, אם ואמה חורגת, כרוב לבן וחזה. מסת הצמח מרוסקת, מעורבבת במים כדי להשיג מסה עבה, המופצת על חתיכת גזה או בד, ואז מורחים אותה על המפרק הפגוע (רצוי למשך הלילה). הטיפול מתבצע מדי יום למשך שבועיים.
בנוסף לטיפול בעממי, חשוב לעקוב אחר כל המלצות הרופאים: בשום מקרה לא אמור להזניח נטילת תרופות, תרגילים טיפוליים, תיקון תזונה ואורח חיים. רק בגישה מקיפה, ביטויי המחלה יופחתו בהרבה, ותהליך עיכוב התהליך הפתולוגי יעבור מהר יותר.
טיפול כירורגי
התערבויות כירורגיות מתבצעות כאשר מצוינות, תוך שימוש בטכניקות עדינות בשלבים שונים של המחלה - אך רק אם טיפול תרופתי אינו מוביל לתוצאה הרצויה. [13]
השיטות העיקריות לטיפול כירורגי לדלקת מפרקים ניוונית נחשבות:
- ארתרוסקופיה הוא פעולה להסרת שכבת המפרק העליונה (השחוקה). הכישורים המתאימים של המנתח חשובים: הניתוח מבוצע בדיוק כמו תכשיט כדי למנוע נזק לרקמות בריאות רגילות. ראש המפרק מתווך באופן חלקי, המבטל מגבלות מוטוריות ומאפשר למטופל לנהל חיים נורמליים ללא כאב.
- Endoprosthetics (החלפת מפרקים) מצוין במקרה של הרס עצם קשה. מפרקים מלאכותיים משכפלים בדיוק את התצורות האנטומיות של המפרקים האמיתיים ומיוצרים באמצעות חומרים בטוחים וחזקים.
פיזיותרפיה לדלקת מפרקים ניוונית
מומלץ לחולים לשים לב לביצועים של תרגילים חלקים ועדינים המשפרים את זרימת הדם באזור המפרקים שנפגעו, מגדילים את הניידות שלהם ומבטלים את הנוקשות. בתנאי שמתבצעים תרגילים רגילים, ניתן לשמור על נפח מנוע ומשרעת נאותים במשך זמן רב.
התרגילים האירוביים המומלצים ביותר כוללים ריצת אור, הליכה, שחייה, רכיבה על אופניים. בחירת התרגילים צריכה להיעשות על ידי רופא על בסיס קבוצות משותפות פגומות ומידת הפתולוגיה. לדוגמה, רכיבה על אופניים מיועדת יותר לחולים עם גון-טרטרוזיס, ושחייה תועיל לאנשים עם דלקת מפרקים ניוונית של מפרק הירך.
חשוב: בתקופה החריפה של המחלה לא מתבצע אימון. חזור להתעמלות רק לאחר ביטול התגובה הדלקתית והיעלמות תסמונת הכאב (כארבעה ימים לאחר הקלה בכאב).
מערך התרגילים הסטנדרטי לחולים עם דלקת מפרקים ניוונית כולל אימון המפרקים, חיזוק שרירים periarticular, אימון המנגנון הווסטיבולרי.
לקבלת השפעה טיפולית אופטימלית, יש לבצע עיסוי קל לפני כל אימון כדי לעזור לטון את השרירים, לבטל עווית ולשפר את תזונת הרקמות. יש לחזור על כל תרגיל 5-6 פעמים.
- המטופל שוכב על גבו על הרצפה, מותח את זרועותיו ורגליו. לחילופין הרם את הגפיים 15 ס"מ מהרצפה והחזק למשך 5 שניות. אסור להתכופף את הגפיים: השרירים חייבים להיות במצב של מתח נוח.
- המטופל שוכן בצד ימין, נמתח ככל האפשר. מושך את הגפיים השמאליות בכיוונים מנוגדים מבלי לכופף את הברכיים והמרפקים. חוזר על התרגיל על ידי פנייה לצד שמאל.
- המטופל יושב על הכיסא, מנסה למשוך את המרפק השמאלי מול החזה לכתף הנגדית. חוזר על התרגיל בזרוע הימנית.
- המטופל מקפל את האצבעות ב"מנעול ", מרים ללא מאמץ את הגפיים העליונות מעל הראש, ומפנה את כפות הידיים כלפי מעלה. זה נורמלי להרגיש מתח בכתפיים ובגב העליון.
- המטופל שוכב על גבו כשרגליו נמתחות. כופפו את הברך, עטפו את הזרועות סביבו ומשכו אותה אל החזה. אסור שהגב והראש אסור לרדת מהרצפה.
- המטופל עומד מאחורי הכיסא, מחזיק את גב הכיסא בידיו. לאט לאט כופפו את הרגל הימנית במפרק הברך והחזיר את הרגל השמאלית לאחור, שומר אותה ישר. העקב לא אמור לרדת מהרצפה. מכופף את הברך הימנית, שומר על הגב ישר.
- מחזיק את הכיסא ביד שמאל, מונח ברגל ימין. עוטף את כף הרגל השמאלית ביד ימין. מושך לאט את העקב השמאלי לאזור הגלוטאלי, חוזר על התרגיל ברגל השנייה.
- המטופל מתיישב על מחצלת עם רגליהם היישר מולם. שים צעיף או פלומה ארוכה על כפות הרגליים, כופפו את הזרועות למרפקים ומשכו את הגוף לכפות הרגליים. יש לבצע את התרגיל לאט, תוך הדגשת מתח על הירכיים הפנימיות.
- עם ידיים על גב הכיסא, המטופל מפלג את רגליו ברוחב הכתפיים, מכופף את ברך הרגל הימנית ומחזיק אותה במצב מקביל לרצפה. מנסה סקוואט ברגל שמאל, אוחז ב"סקוואט "לרגע. ואז חוזר בצורה חלקה למצב ההתחלה וחוזר על התרגיל ברגל השנייה.
- מחזיק את גב הכיסא בידיים, פרוש רגליים ברוח הכתפיים זה מזה. שומר ישר ישר, כתפיים זה מזה. מושך את העקבים מהרצפה ונשאר על אצבעות הרגליים לרגע.
- המטופל יושב על כיסא (אחורה ישר). מרים את הרגל הימנית ומנסה להחזיק אותה מבלי לכופף אותו בברך לרגע. חוזר על התרגיל עם הרגל השנייה.
כדי לשפר את השפעת הטיפול, מומלץ להתאים את התזונה ולשתות מספיק מים נקיים לאורך היום.
תזונה בדלקת מפרקים ניוונית
תיקון התזונה אינו הגורם העיקרי, אלא גורם משמעותי למדי התורם לחיזוק ושמירה על בריאות מערכת השלד-השלד. בדלקת מפרקים ניוונית, תזונאים ממליצים:
- איזון התזונה מבחינת ויטמינים ומינרלים;
- ביטול אוכל לא בריא, אוכל נוחות, משקאות אלכוהוליים;
- נורמליזציה של כמות המלח במנות;
- להבטיח צריכת נוזלים נאותה לאורך כל היום;
- הפחיתו את כמות הפחמימות הפשוטות בתזונה.
חומצות שומן של קולגן ואומגה 3 משפיעות לטובה על מצבם של המפרקים הניידים ובמיוחד רקמת סחוס. כדי להבטיח את צריכתם השיורית לגוף, יש לכלול בתזונה מוצרים כאלה:
- מרק עצם, מרק בקר ועוף (החלק היומי האופטימלי לחולים עם דלקת מפרקים ניוונית הוא 200-300 מ"ל);
- סלמון (150 גרם לשבוע מומלץ);
- ירוקים (מונע התמוטטות קולגן מוקדמת בגוף, מומלץ לצרוך 100-150 גרם ירקות טריים מדי יום);
- הדרים (2-3 פירות מדי יום);
- עגבניות (כאופציה - 200 מ"ל מיץ עגבניות מדי יום);
- אבוקדו (או שמן אבוקדו);
- פירות יער (תותים, תותים, דומדמניות, פטל, חמוציות - עד 100 גרם מדי יום);
- ביצים (לא יותר משתי ביצים ביום);
- ניתן להוסיף זרעי דלעת (2 כפות מדי יום, לסלטים, מאפים, דייסה).
בנוסף, מומלץ לכלול כרוב, דגי ים ורכיכה, ירקות אדומים ופירות, בננות, שעועית ושום, זרעי פשתן, סויה ואגוזים בתפריט השבועי. חולים עם דלקת מפרקים ניוונית צריכים לחסל לחלוטין את הסוכר מהתזונה, התורמת לאובדן ההדרגתי של האלסטיות של רקמת הסחוס.
מְנִיעָה
ניתן למנוע ולמנוע דלקת מפרקים ניוונית על ידי תשומת לב לבריאות המפרקים ומצב הגוף כשללום מילדות.
- חשוב להיות פעיל פיזית, להתעמל, למעט שני קיצוניות - היפודינמיה ופעילות גופנית מוגזמת.
- חשוב לראות את המשקל שלך. השמנת יתר מעמידה מאמץ מוגבר על מערכת השלד השרירית: מפרקי הברך, הירך והקרסול מושפעים במיוחד.
- עליכם למזער את הסיכוי לפציעה על ידי הימנעות מהרמה ונשיאת חפצים כבדים, עמידה ממושכת או הליכה ורטט.
- יש צורך ללמוד את ההתפלגות הנכונה של העומס על המפרקים, כמו גם מומחים להתייעץ בזמן לכל פציעות ומחלות דלקתיות העלולות לגרום להתפתחות של דלקת מפרקים ניוונית משנית.
- יש צורך לאכול תזונה נאותה ומזינה, אל תאפשר חסר של ויטמינים ומינרלים חיוניים בגוף, לשתות מספיק מים נקיים לאורך היום.
תַחֲזִית
דלקת מפרקים ניוונית היא מחלה מורכבת עם תסמינים ספציפיים למדי וטיפול מסובך. ההצלחה של מדדי הטיפול תלויה בגורמים רבים - הן בגיל המחלה והן בהמשך אורח החיים הטוב של המטופל והקפדה על כל ההמלצות הרפואיות.
כדי לשפר את הפרוגנוזה, עליך לבטל את השימוש במשקאות אלכוהוליים ובמוצרים מזיקים, להפסיק לעשן. חשוב לא פחות לשתות מספיק מים ביום. כל יום כדאי לקחת זמן לתרגילים פשוטים המחזקים את מערכת השלד בשרירים.
באופן כללי, פוליוסטאואראר מפרקים ניוונית, למרות שהם מתקדמים, מגיבה היטב לרוב הטיפולים. לעתים רחוקות מוענק נכות מלאה, מכיוון שרוב החולים חווים החמרות רק מדי פעם, ספורדיות. כמובן, לא ניתן להפוך שינויים תוך מפרקיים, אך בהחלט ניתן להפסיק התקדמות נוספת של המחלה. חשוב לעקוב אחר כל המלצות השיקום, להימנע מתנועות הקשורות לעומס מופרז על המפרק הפגוע, להפחית סוגים מסוימים של פעילות גופנית (קפיצה, נשיאת משקולות כבדות, כריעה וכו '). יש להחליף תקופות של עומס בינוני עם תקופות מנוחה, ולפרוק באופן קבוע את מערכת השרירים ושלד. חוסר פעילות גופנית מוחלט אינו מבורך: חוסר פעילות מכנית של מפרקים מובילים להיחלשות מחוך השרירים המופרע שכבר מופרע, אשר בזמן הופך להיות הגורם למחזור הדם האיטי, הידרדרות של טרופיזם ואובדן הניידות.
נָכוּת
דלקת מפרקים ניוונית היא פתולוגיה פרוגרסיבית רצינית שיכולה להשפיע לרעה על רבים מתוכניות החיים של המטופל. עם זאת, לא תמיד נכות מוקצה לחולים, אלא רק בתנאים מסוימים, כגון:
- אם המחלה מתקדמת כבר שלוש שנים ומעלה, והחמרות מתרחשות לפחות 3 פעמים בשנה;
- אם המטופל כבר עבר ניתוח לדלקת מפרקים ניוונית ויש מגבלות מסוימות מבחינת יכולת העבודה בסוף הטיפול;
- אם, כתוצאה מתהליכים פנים-מפרקיים פתולוגיים, התמיכה והניידות הפכו מוגבלים מאוד.
במהלך הערכת המומחים, מומחים סוקרים בזהירות את ההיסטוריה הרפואית, מקשיבים לתלונות ומעריכים ביטויים קליניים. המטופל יתבקש להפגין את יכולות הניידות והטיפול העצמי שלו. תשומת הלב מוקדשת גם למידת יכולת העבודה, ומדדים להתאמה חברתית. אם יימצאו אינדיקציות מתאימות, המטופל יוקצה לקבוצת מוגבלות:
- ניתן לרשום קבוצה 3 אם קיימת מגבלה מוטורית מתונה או קלה במפרקים המושפעים;
- קבוצה 2 מוקצה כאשר אדם מסוגל לנוע באופן עצמאי באופן חלקי, ולעתים דורש עזרה של זרים;
- קבוצה 1 מוקצה לאנשים שאיבדו לחלוטין את הניידות המשותפת ואינם מסוגלים לשמור על עצמם בעתיד.
הגדלת דלקת מפרקים ניוונית של המפרקים עם הישנות תכופות, בשילוב עם הפרעות שרירים ושלד אחרות (למשל, אוסטאוכונדרוזיס) היא אינדיקציה מיידית לנכות.

