המומחה הרפואי של המאמר
פרסומים חדשים
רוברופיטוזיס של עור כפות הרגליים, הידיים, הפנים והציפורניים
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
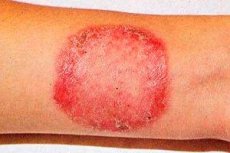
רוברופיטיה (שם נרדף: רוברוםיקוזיס) היא המחלה הפטרייתית הנפוצה ביותר הפוגעת בעור חלק, ציפורני רגליים, ידיים ושיער קלוש.
גורם ל רוברופיטים
הגורם למחלה הוא הפטרייה Trichophyton rubrum. זיהום זה מהווה 80-90% מכלל הפתוגנים הגורמים למיקוזיס בכף הרגל. ההדבקה מתרחשת באותו אופן כמו בכף רגל של אתלט (ראה כף רגל של אתלט).
תסמינים רוברופיטים
נבדלות הצורות הבאות של רוברומיקוזיס: רוברומיקוזיס של כפות הרגליים, רוברומיקוזיס של כפות הרגליים והידיים, רוברומיקוזיס כללית.
פטרת ציפורניים של כפות הרגליים
רוברומיקוזיס של כף הרגל היא הנפוצה ביותר. התמונה הקלינית של המחלה מתחילה בפגיעה בקפלים הבין-דיגיטליים של כף הרגל. בהדרגה, התהליך מתפשט לעור הסוליות ולצלחות הציפורניים (אוניכומיקוזיס).
עור הסוליות הפגועות הוא היפרמי באופן סטגנטיבי, בעל ליצנות בינונית, דוגמת העור משופרת, פני השטח בדרך כלל יבשים; בחריצים מתבטאת די טובה קילוף רירי או קילוף בצורת טבעות קטנות וצורות של קווי מתאר מסולסלים. עם הזמן, התהליך הפתולוגי של העור עובר למשטחים הצידיים והגביים של כף הרגל. באופן סובייקטיבי, מצוין גירוד בעור, לפעמים כואב.
התהליך הפתולוגי בדרך כלל כולל גם את ציפורני הרגליים.
ישנם שלושה סוגים של נזק לצלחת הציפורן: נורמוטרופי, היפרטרופי ואטרופי.
בסוג הנורמוטרופי, לוחית הציפורן מושפעת מהקצוות הצדדיים (או החופשיים) בצורת פסים לבנים או צהבהבים או אותם פסים הנראים בעובי לוחית הציפורן.
בסוג ההיפרטרופי, לוחית הציפורן מתעבה עקב היפרקרטוזיס תת-לשונית. היא עמומה, מתפוררת מהקצה החופשי. הפסים שהוזכרו נראים גם בעוביה.
בסוג האטרופי, רוב לוחית הציפורן נהרסת, ונשארת רק חלקית בקפל הציפורן. לעיתים, לוחית הציפורן יכולה להיפרד ממיטת הציפורן על ידי אוניקוליזה.
רוברומיקוזיס של כפות הרגליים והידיים
צורה זו של רוברומיקוזיס מתרחשת בחולים הסובלים ממיקוזיס של כפות הרגליים.
התמונה הקלינית של רוברומיקוזיס על הידיים דומה מאוד לביטוי של רוברומיקוזיס בכפות הרגליים. התהליך הפתולוגי-עורני פחות בולט עקב שטיפת ידיים חוזרת ונשנית במהלך היום. נוכחות מוקדים מושכת תשומת לב: מוקדים עם רכס דלקתי לסירוגין לאורך הפריפריה ועל גב היד, רקע אדמדם-כחלחל של עור כפות הידיים. על פני היסודות, ניכר קילוף רירי בדרגות חומרה שונות. כאשר לוחות הציפורניים של הידיים מעורבים בתהליך הפתולוגי, הם מושפעים גם מהסוג הנורמוטרופי, היפרטרופי או אטרופי.
רוברומיקוזיס מוכללת
הכללה של זיהום פטרייתי נצפית בחולים הסובלים מרוברומיקוזיס של עור כף הרגל או אוניקומיקוזיס במשך זמן רב. התפשטות הרוברומיקוזיס מקלה על ידי פתולוגיה של איברים פנימיים, המערכת האנדוקרינית, כשל של מערכת החיסון. קפלים גדולים מושפעים לרוב, במיוחד אזור הירך-מפשעתי, הישבן והשוקיים, אך ניתן למצוא מוקדים גם באזורים אחרים של העור. בהתחלה מופיעים כתמים ורודים או ורודים-אדומים בעלי קווי מתאר מעוגלים עם גוון כחלחל, המופרדים בבירור מעור בריא. בהמשך, צבע המוקדים הופך לצהבהב-אדום או חום. הם חודרים מעט, פני השטח שלהם מכוסים בקשקשים קטנים, ולאורך הפריפריה יש רכס מסולסל לסירוגין המורכב מפפולות קטנות, שלפוחיות וקרום. כתוצאה מצמיחה היקפית ומיזוג זה עם זה, הכתמים תופסים שטחים גדולים. נגעים עמוקים של הטריכופיטון האדום, בעיקר של השוקיים, הישבן והאמות, נחשבים לסוג פוליקולרי-נודולרי של המחלה. הפריחה מלווה בגירוד משמעותי, התהליך נוטה להישנות, במיוחד בעונה החמה. בצורה כללית, שיער ולוס מושפע. הוא מאבד את הברק שלו, הופך עמום, נשבר (לפעמים בצורת "נקודות שחורות").
חשיבות רבה באבחון המחלה היא גילוי הפטרייה במהלך בדיקה מיקרוסקופית של חומר פתולוגי (קשקשים, שערות קלות) וזריעת החומר על מצע מזין לקבלת תרבית של טריכופיטון אדום.
ברוב החולים, הביטויים של רוברומיקוזיס כללית מתפתחים לאחר נוכחות נגעים בעור ובציפורניים של כפות הרגליים (או כפות הרגליים והידיים) למשך זמן ארוך יותר או פחות (ממספר חודשים ועד 5-10 שנים או יותר) על רקע פתולוגיה של איברים פנימיים, מערכת האנדוקרינית ומערכת העצבים, הפרעות עור טרופיות או עקב שינויים אחרים בגוף. לדוגמה, התפתחות ביטויים כלליים של רוברומיקוזיס מתאפשרת לעיתים קרובות על ידי טיפול ארוך טווח באנטיביוטיקה, תרופות ציטוסטטיות וסטרואידים.
טריכופיטון רוברה גורם לנגעים שטחיים ועמוקים של עור חלק, דבר שנצפה לעיתים אצל אותו מטופל. לפיכך, פריחות בקפלים המפשעתיים והבין-גלוטאליים ונגעים עמוקים (נודולריים-נודולריים) בשוקיים או באזורים אחרים של העור עשויים להופיע בו זמנית.
נגעים עמוקים של הגריכופיטון האדום, בעיקר של השוקיים, הישבן והאמות, נחשבים לסוג פוליקולרי-נודולרי של המחלה. בצורה זו, יחד עם אלמנטים פפולריים-פוליקולריים, ישנם גם אלמנטים עמוקים יותר הנוטים להתקבץ, ממוקמים בצורת קשתות, מסלולים פתוחים וזרים. הפריחה מלווה בגירוד משמעותי. התהליך נוטה להישנות, במיוחד בעונה החמה. מוקדים של צורה זו של רוברומיקוזיס יכולים לדמות אריתמה אינדורטיבית של באזין, אריתמה נודולרית, שחפת פפולונקרוטית (לעתים קרובות שינויים צלקתיים נשארים באתר המוקדים), דלקת כלי דם נודולרית, פיודרמה עמוקה, לוקמיה וביטויים של דרמטוזות אחרות. לדוגמה, כאשר רוברומיקוזיס ממוקמת על עור הפנים, הנגעים יכולים להזכיר מאוד זאבת אדמנתית, זאבת שחפתית, ביטויים של סיקוזיס סטפילוקוקלית ואפילו קסרודרמה פיגמנטית אצל קשישים.
רוברומיקוזיס כללית בהחלט יכולה להתרחש ללא היווצרות מוקדים עמוקים. במקרים כאלה, הנגעים בביטויים קליניים יכולים להיות דומים מאוד לאקזמה, נוירודרמטיטיס, פרפסוריאזיס, פסוריאזיס, גרנולומה טבעתית, חזזית דוורגי פילאריס וכו'. ניתן גם לראות ביטויים אקסודטיביים של רוברומיקוזיס - פריחות שלפוחיות קטנות וקרום על כפות הרגליים, הידיים ואזורים אחרים של העור.
יש לציין כי עם ביטויים אקסודטיביים של רוברומיקוזיס, מספר חולים עלולים לפתח פריחות משניות (אלרגיות) על עור הגזע והגפיים שאינן מכילות אלמנטים פטרייתיים.
הצורות הנפוצות ביותר של רוברומיקוזיס הן אלו שבהן הנגעים אדומים עמוקים (לעתים קרובות עם גוון כחלחל), מתמזגים זה עם זה, ויש להם קילוף פחות או יותר בולט על פני השטח. צורות קליניות של המחלה כוללות אריתרודרמה מיקוטית ותסמונת כף היד-פלנטר-מפשעתי-גלוטאלי. תסמונת זו, הנצפית אצל חולים רבים עם רוברומיקוזיס מוכללת, משפיעה בדרך כלל על עור כפות הרגליים, כפות הידיים ולוחות הציפורניים.
נגעים של קפלים גדולים - בין-גלוטאליים, מפשעתיים-ירכיים, עור הישבן, מתחת לבלוטות החלב מתרחשים בדרך כלל לאחר קיום ארוך יותר של מוקדי מיקוזיס בכפות הרגליים ובכפות הידיים. המוקדים נראים כאילו הם נובעים מעומק הקפלים הגדולים, מתפשטים לרבעים הפנימיים של הישבן ואז לחיצוניים. פני השטח של המוקדים הם צהבהבים-אדומים או חומים. הם מעט חדירים, מעט מתקלפים. קצוות המוקדים מעט מוגבהים, בעלי רכס מסולסל לסירוגין המורכב מפפולות קטנות וקרום. בדרך כלל לרכס יש גוון אדמדם-כחלחל עז יותר מהנגע עצמו.
אבחון רוברופיטים
חשיבות רבה באבחון המחלה היא גילוי הפטרייה במהלך בדיקה מיקרוסקופית של חומר פתולוגי (קשקשים, שערות קלות) וזריעת החומר על מצע מזין לקבלת תרבית של טריכופיטופ אדום.
האבחנה של רוברומיקוזיס של כפות הרגליים (או כפות רגליים וידיים) מבוססת על תמונה קלינית אופיינית למדי וגילוי של אלמנטים פטרייתיים במוקדים. אך לעתים קרובות, במיוחד במקרה של רוברומיקוזיס סמוי או לא טיפוסי, תוצאת המחקרים התרבותיים היא מכרעת לקביעת האבחנה. מחקרים אלה חשובים במיוחד בצורות דיסהידרוטיות של רוברומיקוזיס, הדומות מאוד (אם לא זהות לה קלינית) לאפידרמופיטוזיס של כפות הרגליים הנגרמת על ידי Trichophyton interdigitale.
מה צריך לבדוק?
כיצד לבחון?
אבחון דיפרנציאלי
בעת ביצוע אבחנה מבדלת של רוברומיקוזיס, יש צורך לזכור טריכופיטוזיס שטחית (אנתרופופילית), כמו גם צורות מוגבלות של טריכופיטוזיס חודרת-מוגלתית (זואופילית). כמו כן יש לזכור כי נגעים נדירים למדי בקרקפת שנצפו ברוברומיקוזיס עשויים להידמות למוקדי מיקרוספוריה.
האבחנה המבדלת של רוברומיקוזיס של כפות הרגליים (או כפות רגליים וכפות ידיים) צריכה להתבצע תחילה עם אפידרמופיטוזיס של כפות הרגליים (ואפידרמופיטידים), טריכופיטוזיס הנגרמת על ידי פטריות מהקבוצה האנתרופילית, היפרקרטוזיס כף היד-פלנטרית, פסוריאזיס ואקזמה של לוקליזציה זו.
יש לזכור כי נגעים בקפלים הבין-דיגיטליים ובצלחות הציפורניים יכולים להיגרם על ידי פטריות דמויות שמרים מהסוג קנדידה, פטריות עובש ודרמטופיטים אחרים.
למי לפנות?
יַחַס רוברופיטים
הטיפול בכף רגל אתלט וברוברופיטיה צריך להיות אתיוטרופי, פתוגנטי וסימפטומטי. הטיפול צריך להתחיל בטיפול חיצוני. בתהליכים דלקתיים חריפים עם נזילה, נקבעים קרמים של 2% רזורצינול, חומצה בורית, 0.25% כסף חנקתי. דקירת השלפוחיות (שלפוחיות) מתבצעת במחט או גזירה במספריים, תוך הקפדה על כללי אספטיה. לאחר מכן, משתמשים בתמיסות של צבעי אנילין (צבע קוסטלני, כחול מתילן, ירוק מבריק וכו'). לטיפול אתיוטרופי, נקבעים קרמים ומשחות המכילים חומרים אנטי-פטרייתיים (קרם 1% או דרמוג'ל של למיסיל, טרבוגן, זאלאין וכו'). בנוכחות דלקת חמורה ותוספת של זיהום משני, נקבעים משחות או קרמים המכילים קורטיקוסטרואידים ואנטיביוטיקה יחד עם חומרים אנטי-פטרייתיים (טרבוקורט, ג'נטרידרם, טרידרם וכו'). על מנת לייבש מוקדי דמעות, נעשה שימוש נרחב בתרופה נגד פטריות - ניטרופונגין-ניאו בצורת תמיסה ותרסיס. למיסיל משמש בצורת דרם-ג'ל או קרם 1% פעם ביום למשך 7 ימים. בעת שימוש בצורות מעורבות של למיסיל, עד סוף הטיפול בחולים עם מיקוזיס בכף הרגל, התרחשה החלמה קלינית ב-82% מהחולים, מיקולוגית - ב-90% מהחולים. עד סוף השבוע השני, נצפתה החלמה קלינית ומיקולוגית בכל החולים. לדברי מדענים רבים, השפעה בולטת זו נובעת מהתכונות הליפופיליות והקרטופיליות של התרופה, חדירה מהירה ושמירה ארוכת טווח של ריכוז גבוה של טרבינאפין בעור קרטיני. ניתן להשתמש בלמיסיל לטיפול במיקוזיס של כף הרגל המסובכת על ידי זיהום משני, מכיוון שהוכח כי לתרופה פעילות אנטי דלקתית כמו ציקלוריפּוקסולאמין והשפעה אנטיבקטריאלית כמו קרם גנטמיציפ 0.1%.
בצורת מיקוזיס אדמנתית-קשקשית של כפות הרגליים, המלווה בסדקים, השימוש בלמיסיל בצורת קרם 1% למשך 28 ימים תורם לא רק לריפוי קליני ומיקולוגי, אלא גם לריפוי סדקים שטחיים ועמוקים. לכן, למיסיל, בנוסף לתכונות אנטי-פטרייתיות, אנטיבקטריאליות ואנטי-דלקתיות, יש את היכולת לעורר תהליכים רגנרטיביים בעור.
טיפול סימפטומטי שיטתי כולל שימוש בתרופות להפחתת רגישות, אנטי-היסטמין, חומרים מרגיעים וויטמינים, שכן לגורמים הסיבתיים של זיהום פטרייתי זה יש תכונות אנטיגניות בולטות.
אם אין השפעה של סוכנים חיצוניים, יש לעבור לנטילת תרופות אנטי-פטרייתיות סיסטמיות.
כיום, התרופות האנטי-פטרייתיות הסיסטמיות הבאות משמשות כסוכנים אתיוטרופיים: טרבינופין (Lamisil), איטראקונזול (Tecnazole, Orungal), גריזופולובין וכו'.
למיסיל לטיפול בכף רגל אתלט ללא נזק לצלחת הציפורן נקבע במינון יומי של 250 מ"ג למשך 14 ימים. לטיפול במיקוזיס של כף הרגל, משתמשים באיטראקונזול (טכנאזול, אורונגל) במינון של 100 מ"ג פעם ביום למשך 15 ימים.
עבור פטרת כף הרגל, Lamisil נקבע במינון של 250 מ"ג ליום למשך 3 חודשים, ועבור פטרת כף היד - למשך חודש וחצי. Itracopazole (Teknazole, Orungal) משמש במינון של 200 מ"ג פעמיים ביום למשך שבוע (קורס אחד), ולאחר מכן לוקחים הפסקה של 3 שבועות. עבור פטרת כף הרגל, נקבעים 3 קורסי טיפול, ועבור פטרת כף היד - 2 קורסים.
בהתחשב בתכונות האלרגניות הבולטות של הפתוגן, יש צורך לרשום (במיוחד בנוכחות מיסיסים) חומרים להפחתת רגישות ואנטי-היסטמינים, תרופות הרגעה, ויטמיני B, רוטין, חומצה אסקורבית. במקרה של זיהום פיוגני משני, מסומנים קורסים קצרי טווח של אנטיביוטיקה רחבת טווח.
יש צורך לחסל מחלות נלוות (סוכרת, הפרעות אנדוקריניות, הפרעות חיסוניות, פגיעה במיקרו-סירקולציה של הגפיים התחתונות וכו').
מניעה כללית דורשת תחזוקה היגיינית וחיטוי קבוע של אמבטיות (רצפות, שטיחים, סורגי עץ ומשטחים, ספסלים, כיורים), מקלחות ובריכות שחייה, בדיקות רפואיות של הצוות המשרת אותן, טיפול ובדיקה רפואית בזמן של מטופלים. מניעה אישית כוללת שימוש בנעליים אישיות בלבד, שמירה על כללי ההיגיינה האישית של עור כפות הרגליים וחיטוי נעליים. ניגוב המדרסים והבטנה של הנעל בעזרת מקלון צמר גפן ספוג בתמיסת פורמלין 25% או תמיסת כלורהקסידין ביגלוקונאט 0.5%. לאחר מכן, הניחו את הנעליים בשקית פוליאתילן למשך שעתיים ואווררו אותן עד לייבוש. חיטוי גרביים וגרביים על ידי הרתחה במשך 10 דקות. כדי למנוע הישנות של אפידרמופיטוזיס, לאחר היעלמות תסמיני המחלה, יש לשמן את עור כפות הרגליים בחומרים אנטי-פטרייתיים למשך 2-3 שבועות. למטרות מניעה, ניטרו-פונגין-ניאו נמצא בשימוש נרחב בצורת תמיסה או תרסיס.


 [
[