המומחה הרפואי של המאמר
פרסומים חדשים
HPV מסוג 18: מבנה, פתוגנזה, פרוגנוזה
סקירה אחרונה: 03.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
הופעת יבלות ופפילומות על הגוף קשורה לחדירת נגיף הפפילומה לגוף. עם זאת, לא כולם יודעים שגידולים יחסית לא מזיקים על העור אינם הביטוי היחיד של נגיף זה, הרחוק מלהיות בטוח. אחרי הכל, מה שמאוחד תחת השם נגיף הפפילומה האנושי (HPV) הוא מגוון רחב של סוגי זיהומים הגורמים למחלות שונות, כולל סרטן, עם תסמינים אופייניים להם. סוגי HPV 18 ו-16 נחשבים מסוכנים במיוחד. ואנחנו יכולים רק לאחל לקוראינו שלעולם לא יכירו אותם מקרוב.
מבנה HPV מסוג 18
כאשר מדענים, לאחר חיפוש ארוך אחר האמת, הצליחו סוף סוף לזהות צורת חיים כנגיפים, הם לא הופתעו מכך שהמיקרו-חלקיקים הללו נותרו בלתי מורגשים במשך זמן כה רב. גודלם הקטן (עד 500 ננומטר) אפשר להם לעבור דרך פילטרים שונים. ואפילו זריעה בסביבה נוחה לא הניבה תוצאות, שכן התגלה כי נגיפים אינם יכולים להתרבות מחוץ לתא חי.
וירוסים הם צורה לא תאית של חומר חי. למרות שקשה מאוד להעריך עד כמה חומר זה חי. הווירוסים, בעלי ממדים מיקרוסקופיים ויכולת לחדור לתא חי, פעילים רק בתוך גוף האדם או אורגניזמים חיים אחרים, כולל חיידקים (לחיידקים יש וירוסים משלהם הגורמים למחלות ולמוות של מיקרואורגניזמים, הם נקראים בקטריופאג'ים ומשמשים למטרות רפואיות). בסביבה סביבנו, וירוסים אינם פעילים ואינם מראים סימני חיים.
נגיף הפפילומה משפיע בעיקר על יונקים, המתאימים יותר מיצורים חיים אחרים להחדרה ולחיים של חלקיקים נגיפיים הנקראים ויריונים. העור ובמיוחד הקרום הרירי העדין של אדם התגלו כחדירים בקלות לווירונים של HPV, ולכן יש אחוז גבוה של נשאים של הנגיף בקרב אנשים. יתר על כן, מדובר באנשים בגילאים שונים, מכיוון שאפילו תינוק בן יומו יכול להידבק בנגיף הפפילומה במהלך תנועה דרך מערכת המין של האם, אם היו קונדילומות מחודדות על הקרום הרירי של הרחם או הנרתיק שלה.
HPV 18 הוא אחד מ-18 סוגים של נגיף הפפילומה בעלי סיכון גבוה לפתח סרטן. הויריונים שלו עגולים בצורתם וגודלם זעיר מאוד (לא יותר מ-30 ננומטר). בגודלם, הם דומים למולקולות חלבון גדולות.
בדרך כלל, תאים חיים, כולל תאים חיידקיים, מכילים שני סוגים של חומצות גרעין (DNA ו-RNA) במבנה שלהם, הנושאות מידע גנטי על תכונות תורשתיות. וירוסים מכילים רק סוג אחד של חומצות גרעין. נגיף הפפילומה שייך לסוג הנגיפים המכילים DNA.
גנום ה-HPV מיוצג כמולקולת DNA טבעתית המורכבת משתי שרשראות, מוקפות בקליפה חלבונית (קפסיד). זהו החלקיק הפשוט ביותר, שאין לו חילוף אנרגיה משלו ואינו מסוגל לסינתזת חלבונים. הדבר היחיד שהוא יכול לעשות הוא לחדור לגוף של יצור חי על ידי מגע מקרי עם העור ולהיצמד לתא המארח, להיזון מהאנרגיה שלו ולהרוס אותו בהדרגה.
הגנום של נגיף הפפילומה האנושי מקודד לשני סוגים של חלבונים:
- מוקדם (הם מאופיינים בתפקודים רגולטוריים ורבייתיים; ב-HPV 18, לאותם חלבונים יש השפעה מסרטנת ומעוררים ניוון ממאיר של תאי מארח),
- מאוחר (אלה החלבונים היוצרים את קרום הוויריון).
גוף האדם הוא מבנה מורכב המספק הגנה מפני תהליכים פתולוגיים שונים. לפיכך, גדילתם ורבייתם של תאים נשלטים על ידי גנים מסוימים. חלבונים מוקדמים E6 ו-E7 של ויריון HPV 18 הורסים גנים המונעים את התפתחות תהליך הגידול באורגניזם חי.
ויריונים אינם חודרים עמוק. הם טפילים בשכבות הפנימיות של העור והריריות, ומשפיעים על קרטינוציטים צעירים ובוגרים של האפידרמיס. עד שחלקיק הנגיף חודר לתא, הוא אינו מסוגל להתרבות, התנהגותו זהה לזו שנצפית כאשר הוויריון נמצא מחוץ לאורגניזם החי. אבל, כשהוא חודר לתא חי, שהופך למקור תזונה ואנרגיה עבור הוויריון, הוא משליך את קליפת החלבון שלו ומשתלב בגנום התא, ומשנה את תכונותיו. כלומר, המידע המקודד ב-NC של הוויריון הופך למידע הגנטי של התא עצמו. ולמידע זה בסוגי HPV אונקוגניים מאוד יש אופי הרסני, והוא מגרה חלוקת תאים מתמדת, שמערכת החיסון אינה מסוגלת עוד לשלוט בה.
בתא נגוע בנגיף, DNA וקפסידים חדשים מסונתזים ומשולבים לווירוסים חדשים בעלי אותן תכונות. הווירוסים החדשים לוכדים תאים אחרים, ומשנים את המידע הגנטי שלהם כמו אבותיהם.
מחזור החיים HPV מסוג 18
מחזור החיים של נגיף הפפילומה קשור לשלבי ההתפתחות של התאים העיקריים של האפידרמיס - קרטינוציטים. הכי קל לוירוס לחדור לתא צעיר במהלך חלוקתו הפעילה. תאים כאלה ממוקמים ליד קרום הבסיס, הממוקם מתחת לאפידרמיס (מתחת לשכבות העליונות שלו). אבל ככל שהם מתבגרים, קרטינוציטים צעירים הנגועים בנגיף עולים גבוה יותר, שם נוצרים ויריונים חדשים.
תקופת הדגירה של HPV 18, הגורם ליבלות באברי המין, יכולה להימשך בין חודש ל-4 חודשים או יותר. משמעות הדבר היא שאדם הנדבק בנגיף לא יחשוד שהוא נושא את הנגיף במשך מספר שבועות או חודשים לפני הופעת התסמינים הראשונים של המחלה. אך אפילו הופעת יבלות לא תצביע על סרטן. ייקח עוד מספר שנים עד שגידול שפיר הנגרם על ידי הנגיף יהפוך לגידול ממאיר.
קשה מאוד לחזות כמה מהר זה יקרה, כי הכל תלוי במערכת החיסון האנושית וביכולתה לדכא צמיחת תאים. אצל חלק מהחולים, ניתן לזהות ממאירות של תאים כבר 5 שנים לאחר ההדבקה, בעוד שאחרים יזדקקו ל-25-30 שנים, ואצל אחרים הגוף יוכל להתמודד עם הנגיף ולהסירו במהלך תקופה זו, כפי שקורה עם נגיפים בעלי אונקוגניה נמוכה (בדרך כלל, תוך שנה, כמעט כל הווירוסים הללו מתים באופן טבעי).
פתוגנזה
כיום ידועים יותר ממאה סוגים של זיהום בוירוס הפפילומה. כ-80 מהם גורמים למחלות שונות בבני אדם. אך לא כולם מסוכנים באותה מידה, ולכן בווירולוגיה יש חלוקה של סוגי HPV לסוגים אונקוגניים גבוהים ונמוכים. לפני HPV מסוג 16, הכל היה פחות או יותר שקט, מכיוון שמסוגים 1 עד 15, הווירוסים גרמו ליבלות בגוף בלבד. נכון, גם סוגים 6, 11 ו-13 אחראים להופעת יבלות באברי המין על הקרום הרירי של איברי המין הפנימיים אצל נשים, אך הם אינם מהווים סכנה מיוחדת.
אבל החל מ-HPV מסוג 16, מתחילים וירוסים בעייתיים בעלי סיכון גבוה לפתח פתולוגיות אונקולוגיות. כל הווירוסים הבאים מהווים איום על אונקולוגיה. בנוסף לסוג 16, 18, 31, 33, 39, 45 וכמה אחרים נחשבים אונקוגניים מאוד (18 סוגים בסך הכל).
כפי שאנו רואים, רשימה זו כוללת גם את נגיף הפפילומה האנושי מסוג 18 שמעניין אותנו. יתר על כן, דווקא HPV 18 בעל הסיכון האונקוגני הגבוה, יחד עם HPV 16, הוא זה שמופיע לרוב בתרשימים גינקולוגיים כגורם לסרטן צוואר הרחם.
HPV 18 וסרטן
ישנם כ-40 סוגים של זיהום נגיף הפפילומה המשפיעים על איברי האורוגניטל, וגורמים להופעת קונדילומות מחודדות ושטוחות על הקרום הרירי. אך בהתאם לסוג הפתוגן, גידולים כאלה עשויים להיות פגם קוסמטי פשוט או גידול סרטני.
קונדילומות מחודדות הן גידולים קמורים על העור בצורת פפיליות, אשר יכולות להיות כמעט בלתי ניתנות להבחנה בצבען מהעור או להיות בהירות ממנו במקצת. כאשר נפגעים מהנגיף, ניתן לראות על הריריות הן קונדילומות בודדות והן קונדילומות מרובות המורכבות מכמה גידולים הממוקמים זה בזה. גידולים כאלה ניתן למצוא באזור פי הטבעת ובפרינאום, כמו גם על הרירית של איברי המין הפנימיים אצל נשים.
גידולים אלה מדבקים מאוד. עם "פפילות" כאלה, הסיכון להעברת הנגיף מתקרב למאה אחוז. כיצד מועבר HPV? נגיף הפפילומה האנושי נחשב לאחד הזיהומים הנפוצים ביותר באורגניטלים. הדבקה מתרחשת בדרך כלל במהלך קיום יחסי מין, אך הדבקה במגע אפשרית גם בעת נגיעה באזור הפגוע.
נוכחותן של קונדילומות מחודדות אינה אומרת שאדם יכול לחלות בסרטן. אלו הן גידולים בעלי אונקוגניות בינונית, שלעתים קרובות אינם מובילים לאונקולוגיה. אך הופעתן של קונדילומות שטוחות, הממוקמות בגובה פני השטח של הקרום הרירי שמסביב, כבר מהווה סיכון ממשי למחלה קטלנית.
קונדילומות שטוחות הן תופעה נדירה יותר, המצויה בעיקר אצל נשים בנרתיק ובצוואר הרחם. רופאים מייחסים את הופעתן של גידולים כאלה לסוגים אונקוגניים ביותר של הנגיף, כולל HPV 18.
הופעת קונדילומות על איברי המין של נשים וגברים עדיין אינה מעידה על סרטן. ואפילו נטייה לאונקולוגיה מתגלה במעבדה, כאשר נקבע סוג הנגיף. לדוגמה, גילוי של HPV מסוג 6, 43 או 11 לא יגרום לרופא דאגות מיוחדות לגבי בריאותו של המטופל, אם כי הוא יציע להסיר את הגידולים על הקרום הרירי לכל מקרה. עניין נוסף הוא אם הניתוח מראה נוכחות של HPV מסוג 18.
מה כל כך מסוכן ב-HPV 18? כבר אמרנו שסוג זה של נגיף הפפילומה האנושי מסווג כאונקוגני ביותר. יתר על כן, זהו זיהום נפוץ למדי שיכול להסתתר בגוף במשך זמן רב, להרוס תאים בריאים, לשנות את המידע הגנטי שלהם ולדחוף אותם לרבייה בלתי מבוקרת.
על פי נתונים שונים, בין 70 ל-90% מתושבי כדור הארץ נשאים של סוגים שונים של זיהום נגיף הפפילומה. בקרב נשים שאובחנו עם סרטן הרחם, 2/3 היו נשאים של וירוסים מסוגים 18 ו-16, דבר המצביע על כך שסוגים אלה של HPV הם המסוכנים ביותר.
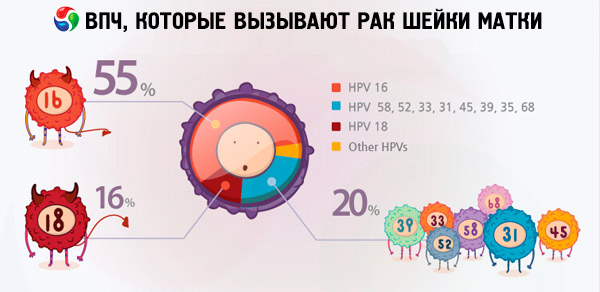
סוגי HPV 18 ו-16 הם אלו שלעתים קרובות גורמים להתפתחות גידולים סרטניים על רקע מחלות שאינן גורמות לסיבוכים כאלה אצל אנשים ללא הנגיף. לדוגמה, שחיקה או דיספלזיה של צוואר הרחם עלולות להתפתח באופן בלתי צפוי לסרטן צוואר הרחם דווקא בגלל סוגי HPV 16 ו-18. נשים שלא אובחנו עם סוגים אונקוגניים ביותר של נגיף הפפילומה יכולות לחיות עם פתולוגיות אלו במשך שנים רבות ללא כל סיכון מיוחד לחיים.
אבל איזה סוג של טפילים אלה, שלא רק חיים על חשבון בני אדם, אלא גם הורגים אותם בהדרגה? בואו ננסה להסתכל על נגיף הפפילומה מנקודת מבט ביולוגית.
 [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
סיבוכים ותוצאות
נגיף הפפילומה האנושי הוא אחד מזיהומי השתן והאיברי המין הנפוצים ביותר. אך עד שהמחלה מופיעה ללא תסמינים חיצוניים, אי אפשר לאתר אותה ללא מחקרים מיוחדים. אי אפשר לומר שזה רע, כי עד שאין ביטויים, מוקדם מדי להסיק מסקנות לגבי ההשלכות האפשריות. קיימת אפשרות שהמחלה לא תתבטא כלל, מה שאומר שהטיפול בה יהיה חסר טעם, מכיוון שאפילו פפילומות המופיעות על הגוף ועל הריריות יכולות להיעלם ללא עקבות לאחר זמן מה.
קראו גם:
אבחון
כאשר כבר הופיעו תסמינים והמטופל פונה לרופא בנוגע אליהם או בקשר לבעיה אחרת, גינקולוג או אורולוג בהחלט ישים לב להופעת גידולים במקומות יוצאי דופן כמו איברי המין ופי הטבעת במהלך בדיקה גופנית. אם גידולים כאלה מופיעים בפה (גרון ומיתרי הקול), הופעתם עשויה לעניין גם מטפל או מומחה אף אוזן גרון.
בבדיקת נשים, החשד לנגיף הפפילומה עלול לרדת כאשר מתגלה שחיקה בצוואר הרחם (במיוחד אם לא טופל זמן רב), תהליכים היפרפלסטיים בכניסה לתעלת צוואר הרחם, תצורות ציסטיות הגדלות באופן פעיל בגודלן. אצל גברים, אורולוג או אנדרודולוג ישים לב להופעת כתמים ופלאקים באזור הראש והגוף של איבר המין של המטופל.
בדיקה גופנית של האזור הפגוע מאפשרת לחשוד (בדיוק מספק) בזיהום בנגיף הפפילומה. אך יחד עם זאת, הרופא אינו יכול לקבוע בעין איזה זן של הנגיף גרם להופעת תסמינים חיצוניים ספציפיים. בדרך כלל, עם HPV מסוג 18 או 16, מופיעות קונדילומות שטוחות על הקרום הרירי, אך ברוב המקרים, מספר זנים של הנגיף מזוהים אצל חולה אחד בו זמנית, מה שאומר שקונדילומות מחודדות (בודדות או מרובות) ויבלות אנוגניטליות יכולות להופיע גם על הקרום הרירי.
בתנאים כאלה, קשה מאוד לקבוע אילו סוגי נגיף יש לחולה מסוים. אך יש לעשות זאת, משום שבנוסף לזנים בטוחים בעלי אונקוגניות נמוכה, ניתן לזהות גם סוגים בעלי אונקוגניות בינונית או גבוהה, אשר יכולים להפוך גידול לא מזיק לגידול סרטני.
אבחון HPV אינו מוגבל לבדיקה חיצונית בלבד. כדי לזהות את הנגיף בגוף ולקבוע את סוגו, מבוצעים הפעולות הבאות:
- מחקר של רקמות הקרום הרירי של איברי המין הפנימיים באמצעות מיקרוסקופ מיוחד (קולפוסקופיה). שיטה זו מאפשרת לבחון בקפידה את הנגעים ולזהות לא רק קונדילומות מחודדות (בדרך כלל הן גלויות לעין בלתי מזוינת), אלא גם שטוחות. באמצעות קולפוסקופיה, רופאים יכולים לבחון בקפידה רקמות עם תהליכים דיספלסטיים ואת תגובתן לריאגנטים מיוחדים (מבחן שילר): תמיסת לוגול או חומץ (תמיסה מימית 3%). אם ישנם תאים ממאירים, האזור הפגוע מקבל גוון לבנבן.
- מיקרוסקופיית מריחה (בדיקה ציטולוגית של חומר ביולוגי שנלקח מפני השטח של רירית הנרתיק, תעלת צוואר הרחם או השופכה). ציטולוגיה במקרה של זיהום בנגיף הפפילומה אינה ממלאת תפקיד מכריע באבחון המחלה. עם זאת, היא מאפשרת לזהות תאים שעברו שינוי (קוילוציטים ודיסקרטוציטים) ולשפוט את מידת ההתפתחות של התהליך הממאיר על סמך מספרם.
- בדיקה היסטולוגית היא גם מיקרוסקופיית רקמות, אך החומר הביולוגי אינו עוד ריר, אלא חתיכה קטנה של האפידרמיס הפגוע ורקמות עמוקות יותר שנלקחה במהלך בדיקה גינקולוגית או אורולוגית (ביופסיה). ניתוח כזה מתבצע אם הציטולוגיה מראה תוצאה מפוקפקת או חיובית. זוהי השיטה המדויקת ביותר לאיתור מחלות אונקולוגיות.
- בדיקת דם לנוגדנים. בדיקה זו מעידה על זיהום נגיפי גם כאשר אין עדיין ביטויים חיצוניים של זיהום ויראלי, אך הנגיף כבר חדר לגוף האדם ויכול להסתובב באופן המטוגני (דרך הדם). הבדיקה מאפשרת לזהות את נגיף הפפילומה האנושי, אך אינה יכולה לקבוע את מידת הזיהום (אינדיקטורים כמותיים של ויריונים) ואת סוג הנגיף ישירות בדיוק של 100%.
- בדיקת PAP. בדיקה זו רלוונטית לא רק לנשים עם חשד לסרטן צוואר הרחם, אלא גם לגילוי HPV 18 אצל גברים. בדומה למוקדי דיספלזיה, גידולים על הפין משומנים בתמיסה של 3% של חומצה אצטית. בדיקה חיובית ל-HPV 18 תראה את רשת כלי הדם הנכונה באזור היישום של הריאגנט.
- בדיקת HPV Digene או שיטת לכידה היברידית. טכניקה חדשנית המאפשרת הבחנה בין זנים אונקוגניים מאוד של נגיף הפפילומה לבין זנים אונקוגניים נמוכים. מבוצעות שתי בדיקות. אחת (395) מזהה סוגי HPV אונקוגניים נמוכים, והשנייה (394) מזהה סוגי HPV אונקוגניים גבוהים, כולל HPV 18 ו-16.
בדרך כלל מחקר זה מתבצע בשילוב עם ניתוח ציטולוגי של המריחה.
- ניתוח PCR (תגובת שרשרת פולימראז, בדיקת PCR) אינו שיטה חדשה ומוכחת פעמים רבות לגילוי סוגים אונקוגניים ביותר של נגיף הפפילומה האנושי: HPV 18, 16, 31, 33, 56 וכו', המאפשרת לזהות מחלות מסוכנות כבר בשלבים מוקדמים. כחומר ביולוגי משמש כתם מקרום רירי, לעתים רחוקות יותר דם או שתן.
כיום, בדיקת PCR היא הניתוח הפופולרי והמדויק ביותר המאפשר לבודד את ה-DNA של הנגיף. היא קובעת לא רק את סוג וסוג הנגיף, אלא גם את כמותו.
מבנה בדיקת ה-PCR מבדיל בין:
- PCR איכותני ל-HPV 16 ו-18 (קביעת זנים אונקוגניים ביותר של הנגיף)
- PCR של HPV עם גנוטיפינג (קביעת גנוטיפ הנגיף, הנחוץ לטיפול יעיל, תוך התחשבות בעמידות הזן שזוהה לתרופות),
- PCR כמותי של HPV 18 (קביעת מידת ההדבקה או מספר הויריונים) וכמה אפשרויות מחקר אחרות, כולל אפשרויות משולבות.
סוג מחקר איכותני מאפשר לקבוע רק את נוכחותו של זן מסוים של הנגיף בגוף. פענוח התוצאות עבור HPV 18 או סוג אחר של נגיף יכיל אחת מהמילים: "חיובי" או "שלילי". לדוגמה, HPV 16 18 חיובי (+), אם זוהו שברי DNA של הנגיף בחומר הביולוגי, או HPV 16 18 שלילי (-), אם לא זוהו שברי DNA.
כדי לברר עד כמה חמור המצב בעת זיהוי זנים אונקוגניים ביותר של הנגיף, יש צורך לבצע ניתוח כמותי נוסף. כאן, הכל יהיה תלוי בחסינות של האדם (כללית ומקומית כאחד). ככל שמערכת החיסון חלשה יותר, כך יזוהה מספר גדול יותר של ויריונים בחומר הביולוגי.
המנתח במהלך בדיקת PCR מאפשר לזהות יותר מ-0.3 עותקים של DNA של HPV לכל מ"ל, הנחשב לנורמה עבור HPV 18, מכיוון שמספר קטן יותר של עותקים כבר אינו בעל משמעות קלינית ואינו מסוגל לגרום לפתולוגיה חמורה.
גילוי כמות מינימלית של DNA של נגיף הפפילומה כשלעצמו מעיד על חסינות טובה. אך ייתכן גם שהזיהום התרחש לאחרונה (במקרה זה, תוצאת ה-PCR תוכרז כספק), כך שלאחר זמן מה, בהמלצת רופא, כדאי לבצע בדיקה חוזרת.
בכל הנוגע לסרטן צוואר הרחם, הסוגים הנפוצים ביותר של זיהום נגיף הפפילומה המופיעים בתוצאות מחקר הם 16 ו-18. מה ההבדל בין HPV 16 ל-HPV 18, מכיוון ששני סוגי הנגיף נחשבים אונקוגניים ביותר ומואשמים בהתפתחות סרטן צוואר הרחם? יש לומר שמידת האונקוגניות של זנים אלה של הנגיף אינה זהה. על פי מקורות אינטרנט מסוימים, HPV 16 נחשב למסוכן ביותר, והוא מהווה 50% ממקרי גילוי הסרטן, בעוד ש-HPV 18 הוא הגורם למחלה מסוכנת זו רק ב-10% מהמקרים.
עם זאת, מדענים זרים, לאחר שביצעו מספר מחקרים, הגיעו למסקנה כי הגורם להתפתחות אדנוקרצינומות פולשניות (וזה סוג סרטן צוואר הרחם שרופאים מזהים ברוב החולים) ברוב המקרים הוא עדיין HPV-18, ובמקרים בהם מתגלים שני זני הנגיף, הסוג ה-18 תורם להתקדמות המהירה של המחלה. במקרה של סוגים לא פולשניים של סרטן בלוטות, המשפיעים לא רק על מערכת הרבייה, אלא גם על איברים אחרים, התפקיד המוביל שייך ל-HPV-16.
הופעת תהליכים דיספלסטיים מוקדמים ברחם במהלך מחקרים נצפתה במקרים מסוימים עוד לפני החדרת גנום HPV 16 לתא, וזה מצביע על כך שהשילוב של נגיף מסוג זה בתאי אורגניזם חי אינו תנאי הכרחי להתפתחות המחלה. התהליך הפתולוגי מתחיל עוד לפני הופעת סימניו הראשונים.
אבל התפתחות של דיספלזיה צווארית חמורה בדרגה 3, שלעתים קרובות מתפתחת לאדנוקרצינומה פולשנית, ברוב המקרים רמזה על שילוב של HPV 18 וסוגים אחרים של זיהום נגיף הפפילומה, הגורמים לתהליכים פתולוגיים ברחם (HPV 31, 33, 52b, 58 אונקוגניים מאוד ו-HPV 6 ו-11 אונקוגניים נמוכים), לתוך התא. זה הכרחי כדי להעביר אליו את המידע הגנטי שלו, מידע שישנה לאחר מכן את תכונותיו ויהפוך אותו לגידול סרטני.
אבל אפילו החדרת נגיף אונקוגני מאוד לתא לא תמיד גורמת לסרטן. רק 1 מתוך 100 נשים עם דיספלזיה מאובחנות לאחר מכן עם סרטן צוואר הרחם. הכל תלוי במשך נוכחות הנגיף בגוף וביכולתו לבטא את הגנים המסרטנים E6 ו-E7 (החדרתם לגנום התא המארח והעברת מידע הגורמת למוטציות), הפעלת מנגנוני הטרנספורמציה של הורמון המין הנשי אסטרדיול לסטרון 16α OH, נוכחות או היעדר נזק מוטציוני מרובים לכרומוזומים של תא חי. לפיכך, מחלות אונקולוגיות על רקע זיהום בנגיף הפפילומה מתפתחות רק עם אינטראקציה בו זמנית של מספר גורמים היוצרים קרקע פורייה להתחלת תהליך של ניוון ממאיר של תאים.
מניעה HPV מסוג 18
זיהום בנגיף פלילומה הוא בעיה שקרובה לאנשים רבים. וזה נתמך על ידי משאבי אינטרנט רלוונטיים, שבהם אלו שאובחנו עם סוגים אונקוגניים ביותר של הנגיף משתפים את בעיותיהם ומבקשים עצה מה לעשות הלאה, כיצד להילחם בטפיל הקטן הזה שיכול לגרום למחלה נוראית.
אותם אנשים שיש להם נשאים של הנגיף במשפחתם או בקרב חברים קרובים מודאגים לא פחות. הפוסטים שלהם משדרים דאגה לחיי יקיריהם, אך יחד עם זאת הם מודאגים לבריאותם, מתוך הבנה שהנגיף מדבק למדי. ולמרות שדרך ההעברה העיקרית של הנגיף נחשבת מינית (במיוחד בנוכחות ביטויים חיצוניים), מה שאומר שהסכנה היא בעיקר עבור בני זוג מיניים, אנשים מבינים שניתן למצוא ויריונים של HPV גם בדם או בנוזלים פיזיולוגיים והפרשות אחרות של המטופל. זה מה שמפחיד רבים, ומכריח אותם להגביל את התקשורת עם נשא הנגיף.
למעשה, הסיכון להעברת זיהום במגע הוא מינימלי. אין ראיות מדויקות לכך שמסלול המגע-משק הבית רלוונטי במקרה זה, ולכן רופאים אינם מתחשבים בו כלל. בעת נשיקות, הנגיף יכול להיות מועבר רק אם לאחד מבני הזוג יש גידולים של נגיף הפפילומה בגרון, אך גם שם הוא בדרך כלל מגיע כתוצאה ממין אוראלי. כלומר, הכל שוב מסתכם במגע מיני: אוראלי, וגינאלי ופי הטבעת, שיכול להשקיע את הנגיף בפי הטבעת.
ושוב, נוכחות הנגיף בגוף אינה אינדיקציה לכך שאדם יהפוך לאחר מכן למטופל במרפאה אונקולוגית. ראוי לזכור את העובדה שבקרב נשים עם HPV 16 או 18, רק 1% חולות בסרטן צוואר הרחם, לכן אסור להתרגש יותר מדי מההידבקות בנגיף ולשים קץ לחייך מראש. דיכאון ודאגות מיותרות יכולים רק להחמיר את המצב.
הרבה יותר הגיוני לבקר באופן קבוע אצל גינקולוג או דרמטו-ונרולוג, לעבור את מהלך הטיפול שנקבע על ידם ובעתיד להיות בררנים יותר בבחירת בן/בת זוג מינית.
אילו אמצעי מניעה ניתן להמליץ למי שלא אובחן כחולה בנגיף הפפילומה, כך שלא יתגלה בעתיד:
- פעם בשנה, או עדיף, כל שישה חודשים, יש צורך לעבור בדיקה אצל גינקולוג (נשים) או אורולוג/אנדרולוג (גברים), גם אם אין תסמינים של המחלה. בדיקה כזו חשובה במיוחד עבור אלו שהיו להם מקרים של סרטן במשפחתם, דבר המצביע על נטייה למחלה.
- אנו ממליצים להיות זהירים יותר בבחירת בן/בת זוג מיני. שיהיה בן/בת זוג אחד/ת, אך אמין/ה שלא יברח הצידה, מאשר בן/בת זוג מפוקפקים רבים. יש לזכור שאדם אפילו לא יכול לחשוד במחלתו, אלא כבר להיות מקור סכנה, בהיותו נשא/ת של הנגיף. לדוגמה, נשים אינן יכולות לדמיין את מצב הרירית של איברי המין הפנימיים, מה שאומר שאפילו הופעת קונדילומות פנימיות יכולה להישאר בלתי מורגשת במשך זמן רב. וגבר, גם בהיעדר ביטויים חיצוניים, צריך להבין שעבור בן/בת זוג עם מערכת חיסון מוחלשת, הוא עדיין מהווה גורם סיכון לזיהום, מכיוון שאפילו ויריון אחד מסוגל לאחר מכן לשכפל מספר עצום של שיבוטים.
- אם לאחד מבני הזוג המיניים יש HPV 18 או 16, אך במהלך החמרת הזיהום, עליו להגביל את המגע המיני עד להיעלמות סימני המחלה. בעתיד, מומלץ להשתמש באמצעי הגנה אמין כנגד זיהומים שונים כמו קונדום. השאלה נותרת האם קונדום יכול לעכב לחלוטין את התפשטות הזיהום, אך הסיכון לזיהום נמוך בהרבה, וזה גם חשוב.
- היגיינה אינטימית לפני ואחרי קיום יחסי מין נחשבת גם כאמצעי מניעה נגד זיהומים. וזה חל לא רק על וירוסים, אלא גם על זיהומים מסוכנים לא פחות הגורמים למחלות המועברות במגע מיני.
- חסינות חזקה היא התנאי העיקרי לבריאות הגוף, משום שמערכת החיסון שלנו, אם היא פועלת כראוי, יכולה להגן עלינו מפני מגוון אסונות. וגם אם סוגים אונקוגניים ביותר של נגיף הפפילומה יצליחו לחדור עמוק לרקמות הגוף, מערכת החיסון לא תאפשר להם להתרבות ולעורר תהליכים פתולוגיים. כל זיהום יכול להיות פעיל בגוף רק על רקע חסינות מופחתת. משמעות הדבר היא שעלינו קודם כל לדאוג לבריאות מערכת החיסון.
תזונה נכונה, אורח חיים בריא ופעיל, ויתור על הרגלים רעים, התקשות הליכים, טיפול בזמן בכל מחלה כדי למנוע מהן להפוך לכרוניות, דבר הפוגע קשות במערכת החיסון - זהו המפתח לחסינות חזקה ומניעת מחלות ויראליות מכל אטיולוגיה.
- מאחר שלחץ נחשב לגורם חזק המחליש את הגנות הגוף, יש ללמוד להגיב נכון למצבים מלחיצים. אם אדם אינו יכול להתמודד עם רגשותיו ורגשותיו בכוחות עצמו, לעולם אין זה בושה לפנות לעזרה ממומחה - פסיכולוג, דבר המקובל זה מכבר במדינות זרות, אך עדיין לא הפך לאופנתי במולדתנו.
- חיסון הוא אחת הדרכים האמינות ביותר למנוע זיהומים רבים. כיום, הומצאו חיסונים רבים למחלות שונות, וזיהום נגיף הפפילומה אינו יוצא מן הכלל. ואם בעבר החיסון פעל בעיקר נגד סוגי HPV 6 ו-11, כיום כבר קיימים מספר חיסונים שיכולים למנוע זיהום בסוגי HPV אונקוגניים ביותר 16 ו-18.
בואו נדבר ביתר פירוט על חיסון, שיש להבין אותו לא כאמצעי טיפולי, אלא כאמצעי מניעה נגד זיהום ויראלי. במדינות זרות, נוהג זה כבר יושם באופן נרחב. לדוגמה, בפינלנד, חיסון HPV נחשב לחובה לכל הבנות שמלאו להן 10 שנים.
במדינתנו, החיסון הוא וולונטרי. רופאים יכולים להציע רק אמצעי מניעה כזה, והאדם עצמו מחליט אם הוא יכול להרשות לעצמו לרכוש את החיסון, שעלותו היא החל מ-750 גריבנה ומעלה.
כיום, רופאים מציעים לבני ארצנו בעיקר 2 סוגי חיסונים שיכולים למנוע זיהום בסוגים העיקריים של נגיף הפפילומה, הגורמים להופעת גידולים על רירית איברי המין (6, 11, 16 ו-18). אלו הם החיסונים "גרדסיל" והאנלוג הזול יותר שלו "סרוואריקס".
קורס החיסון המונע מורכב מ-3 זריקות. המרווח בין החיסון הראשון לשני הוא חודש אחד. הזריקה השלישית ניתנת שישה חודשים לאחר הראשונה. ההליך נמשך כשעה, במהלכו הרופאים נותנים את הזריקה וצופים בתגובת המטופל. חיסון ילדים מתחת לגיל 18 מתבצע רק בנוכחות הוריהם. לאחר קורס החיסונים המלא, המטופל נשאר מוגן למשך 3-6 שנים, ללא קשר לגיל.
יצרני חיסונים ממליצים להתחיל את החיסון בגיל 9-10 שנים, כפי שמצוין בהוראות התרופה. אך רופאים סבורים כי צעד כזה יהיה רלוונטי לכל הבנות, הנשים הצעירות והנשים בגילאי 9 עד 26 שנים, כמו גם לבנים בגילאי 9 עד 15-17 שנים. במידת הצורך, גברים שאכפת להם מבריאותם יכולים גם הם לפנות לחסן בגיל צעיר (חיסון גרדסיל). יעילות שני החיסונים היא כ-99%.
יש לציין שאם הזיהום כבר קיים בגוף, חיסון לא יהיה בעל תועלת כלשהי, שכן הוא אינו משפיע על מהלך המחלה. טיפול בזיהום ויראלי צריך להתבצע באמצעות תרופות אחרות המיועדות למטרה זו. וחיסון הוא אמצעי מניעה יעיל.
אבל לצעד הזה יש גם חסרונות. בני נוער שחוסנו מתחילים להרגיש חסינים, מזניחים אמצעי מניעה בסיסיים (אנחנו מדברים על קונדומים), לא חושבים הרבה על בריאות בן/בת הזוג המיניים שלהם, "אוספים" בני זוג מיניים וכו', מתוך אמונה שהם לא בסכנה. עם הזמן, התנהגות כזו יכולה להפוך להרגל, אבל לחיסון יש משך פעולה מוגבל, והרופאים בדרך כלל נותנים ערובה של 99% למשך 3 שנים. יתר על כן, התנהגות מינית חסרת הבחנה כזו עלולה להוביל לזיהום בנגיף הפפילומה.
תַחֲזִית
הפרוגנוזה של מחלות הנגרמות על ידי זיהום בנגיף הפפילומה תלויה בגורמים רבים, העיקריים שבהם הם נטייה תורשתית ורקע הורמונלי. זה רלוונטי במיוחד עבור נשים הסובלות מסינתזה לקויה של ההורמון הנשי אסטרוגן ובמטבוליזם שלו. ככל שהזיהום מתגלה מוקדם יותר, כך קל יותר למנוע את ההשלכות הלא נעימות והמסוכנות של רבייתו.
אבל גם אם החולה כבר פיתח תסמינים חיצוניים של המחלה, זו לא סיבה לפאניקה. ראשית, בהיעדר זיהום HIV, המחלה נסוגה אפילו לאחר נטילת אימונומודולטורים, במיוחד אם הקונדילומות והיבלות האנוגניטליות שנוצרו מטופלות מראש. הפרוגנוזה הגרועה ביותר היא עבור אנשים עם חוסר חיסוני, מכיוון שגופם פשוט אינו מסוגל להילחם בזיהום, ולכן כל מחלה זיהומית אצל חולים כאלה ממשיכה עם סיבוכים.
שנית, הופעת קונדילומות או התפתחות של תהליכים דיספלסטיים ברחם עצמו אינם מעידים על אונקולוגיה. בדרך כלל, חולפות לפחות 5 שנים עד שגידול שפיר הופך לגידול ממאיר. במהלך תקופה זו, ניתן לעבור בהצלחה יותר מקורס טיפול אחד, מה שיכול למנוע השלכות מסוכנות כאלה.
עניין אחר הוא אם אישה לא פונה לרופא במשך 5-10 שנים לאחר שנדבקה בנגיף הפפילומה, והמחלה מתקדמת. אבל יש כאן נקודה אחת, הסיכון לסרטן צוואר הרחם לרוב מוערך יתר על המידה. אם המחלה מתגלה בשלב הראשון, שיעור ההישרדות במקרה זה הוא 90-92%, שהוא גבוה משמעותית מאשר סוגי סרטן רבים אחרים. עם זאת, בשלב השלישי, ההסתברות לטיפול מוצלח כבר מופחתת פי שלושה.
יש לציין שלנשים (שלא לדבר על גברים) יש זמן למנוע סיבוכים אפשריים של HPV 18. התהליך אינו מתפתח במהירות, מה שאומר שתמיד יש סיכוי לעצור אותו לפני תחילת ההשלכות העצובות. ולמרות שזה מאוד בעייתי להסיר את הנגיף מהגוף, תמיד יש דרך למזער את השפעתו השלילית.
קצת היסטוריה
עד סוף המאה ה-19, האנושות הייתה אובדת עצות. אנשים חלו וגוססים, אך רופאים לא יכלו להבין מה גורם לעוד ועוד מחלות חדשות שלא ניתן היה לטפל בהן באמצעות התרופות שהיו קיימות באותה תקופה. חלק מהאנשים מתו משפעת, בעוד שגידולים מחודדים מוזרים הופיעו על גופם של אחרים. ורופאים לא יכלו לענות על מה גרם לפתולוגיות הללו, משום שמחקרי מעבדה מאותה תקופה לא יכלו לזהות את הפתוגן.
ופתוגן חמקמק שכזה התגלה כווירוסים. מילה זו שימשה לתיאור חלקיקים מיקרוסקופיים, שגודלם התברר כקטן פי מאה מגודלו של תא חיידקי. הם התגלו על ידי המדען הרוסי דמיטרי יוסיפוביץ' איבנובסקי בשנת 1892, אם כי שמה של צורת החיים החדשה ניתן מעט מאוחר יותר.
מאז החלו להופיע באופן פעיל התפתחויות במדע, אשר במאה ה-20 כבר נקראו וירולוגיה. במאה זו התגלו נגיפים רבים, אשר התבררו כגורמים לקדחת צהובה, אבעבועות שחורות, פוליו, זיהומים ויראליים נשימתיים חריפים ושפעת, זיהום HIV, סרטן וכו'.
יש לומר שהאנושות למדה על זיהום בוירוס הפפילומה הרחק מהמאה ה-19. אזכורים של קונדילומות ויבלות ניתן למצוא בעבודותיהם של רופאים יווניים עתיקים (המאה הראשונה לפני הספירה). שם צוין גם כי המחלה מועברת במגע מיני. אך הגורם לקונדילומות עצמו לא נמצא במשך שני עשורים נוספים.
רק באמצע המאה ה-20 נודע כי הגורם לגידולים דמויי יבלת על העור והריריות הוא וירוס, כאשר חלקיקים מיקרוסקופיים אלה בודדו מיבלות, ומאוחר יותר מפפילומות שנוצרו על הריריות של איברי המין. אך וירוס הפפילומה בודד לראשונה בשנת 1933 הודות לווירולוג האמריקאי ריצ'רד שופ.
פיתוח נוסף של הווירולוגיה כמדע הראה כי אין סוג אחד, אלא מספר סוגים של HPV. הם נקראים HPV 6, HPV 18, HPV 35, HPV 69 וכו'. סוגים מסוימים, לאחר שחדרו לגוף האדם, משתרשים, אך אינם מתבטאים בשום צורה. כמעט כולנו נושאים אותם, אך איננו חושדים שאנו נשאים של הנגיף. סוגים אחרים יכולים להיקרא לא רק טפילים, אלא אויבי האדם, מכיוון שהם מסוגלים לגרום למחלות המסוכנות ביותר.

