המומחה הרפואי של המאמר
פרסומים חדשים
חוּט הַשִׁדרָה
סקירה אחרונה: 07.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
חוט השדרה (medulla spinalis) הוא חוט גלילי ארוך, שטוח מלפנים לאחור. מסיבה זו, הקוטר הרוחבי של חוט השדרה גדול מקוטר הקדמי-אחורי.
חוט השדרה ממוקם בתעלת השדרה ובגובה הקצה התחתון של פורמן מגנום הוא עובר למוח. בנקודה זו, השורשים היוצרים את עצבי השדרה הימניים והשמאליים יוצאים מחוט השדרה (גבולו העליון). הגבול התחתון של חוט השדרה מתאים לגובה חוליות המותניות I-II. מתחת לרמה זו, קודקוד החרוט המדולרי של חוט השדרה ממשיך לחוט קצה דק. החוט הקצה (filum terminale) בחלקיו העליונים עדיין מכיל רקמת עצבים והוא גזע של הקצה הזנבי של חוט השדרה. חלק זה של החוט הקצה, הנקרא הפנימי, מוקף בשורשי עצבי השדרה המותניים והסקרליים, ויחד איתם נמצא בשק עיוור שנוצר על ידי הדורה מאטר של חוט השדרה. אצל מבוגר, החלק הפנימי של החוט הקצה הוא באורך של כ-15 ס"מ. מתחת לגובה חוליית המותניים השנייה, החוט הקצה הוא תצורת רקמת חיבור שהיא המשך של שלושת קרומי חוט השדרה ונקרא החלק החיצוני של החוט הקצה. אורכו של חלק זה הוא כ-8 ס"מ. הוא מסתיים בגובה גוף החוליה השנייה של עצם הזנב, ומתמזג עם קרום העצם שלו.
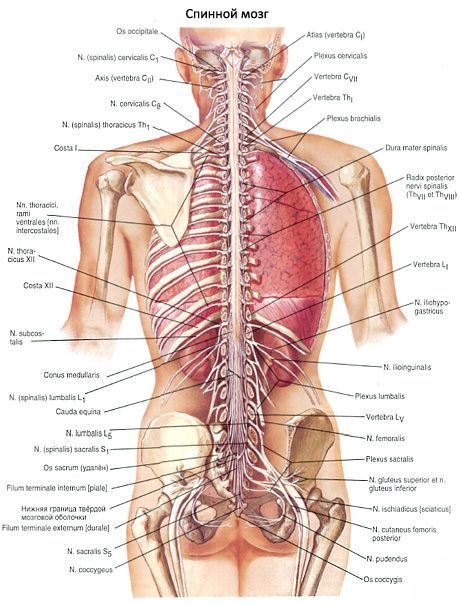
אורך חוט השדרה אצל מבוגר הוא בממוצע 43 ס"מ (אצל גברים - 45 ס"מ, אצל נשים - 41-42 ס"מ), משקל - כ-34-38 גרם, שהם כ-2% ממסת המוח.
בחלקים הצוואריים והמותניים של חוט השדרה, נמצאות שתי עיבויים בולטים - עיבוי צווארי (intumescentia cervicalis) ועיבוי מותניים (intumescentia lumbosacralis). היווצרות העיבויים מוסברת על ידי העובדה שהחלקים הצוואריים והמותניים של חוט השדרה מעצבבים את הגפיים העליונות והתחתונות, בהתאמה. בחלקים אלה, חוט השדרה מכיל מספר גדול יותר של תאי עצב וסיבים מאשר בחלקים אחרים. בחלקים התחתונים, חוט השדרה מצטמצם בהדרגה ויוצר את החרוט המדולרי (conus medullaris).
על המשטח הקדמי של חוט השדרה, נראה הסדק החציוני הקדמי (fissura medidna anterior), הבולט לתוך רקמת חוט השדרה עמוק יותר מהחריץ החציוני האחורי (sulcus medianus posterior). אלו הגבולות המחלקים את חוט השדרה לשני חצאים סימטריים. במעמקי החריץ החציוני האחורי, ישנה מחיצה גליאלית אחורית (septum medianum posterius) החודרת כמעט לכל עובי החומר הלבן. מחיצה זו מגיעה למשטח האחורי של החומר האפור של חוט השדרה.
על פני השטח הקדמיים של חוט השדרה, מכל צד של הסדק הקדמי, יש חריץ צידי קדמי (sulcus anterolateralis). זהו המקום שבו השורשים הקדמיים (המוטוריים) של עצבי השדרה יוצאים מחוט השדרה והגבול על פני חוט השדרה בין הפוניקולי הקדמי והצידי. על פני השטח האחורי, על כל מחצית של חוט השדרה, יש חריץ צידי אחורי (sulcus posterolateralis) - המקום שבו השורשים התחושתיים האחוריים של עצבי השדרה חודרים את חוט השדרה. חריץ זה משמש כגבול בין הפוניקולי הצידי והאחורי.
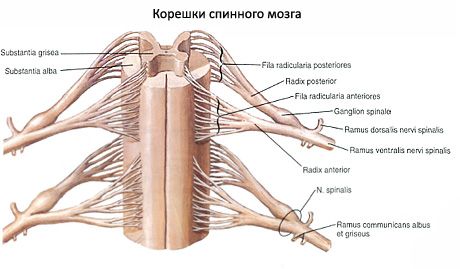
השורש הקדמי (radix anterior) מורכב מתאי עצב מוטוריים הממוקמים בקרן הקדמית של החומר האפור של חוט השדרה. השורש האחורי (radix posterior) הוא רגיש ומיוצג על ידי קבוצה של תהליכים מרכזיים של תאים פסאודו-אוניפולריים החודרים לחוט השדרה, שגופם יוצר גנגליון שדרתי (ganglion spinale) הממוקם בתעלת השדרה בצומת השורש האחורי עם השורש הקדמי. לאורך כל חוט השדרה, משתרעים מכל צד 31-33 זוגות שורשים. השורשים הקדמיים והאחוריים מתכנסים בקצה הפנימי של הפתח הבין-חולייתי, מתמזגים זה עם זה ויוצרים עצב שדרתי (nervus spinalis).
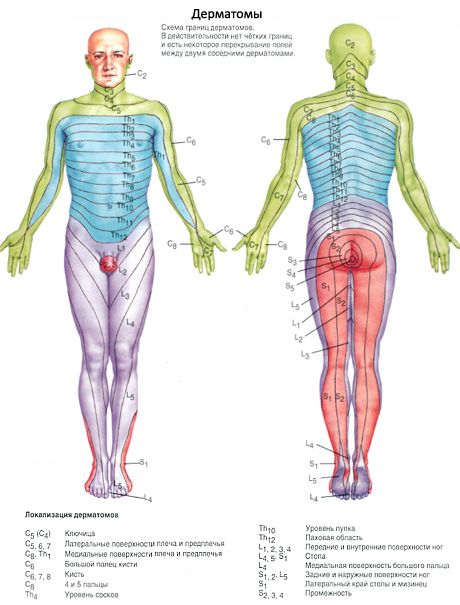
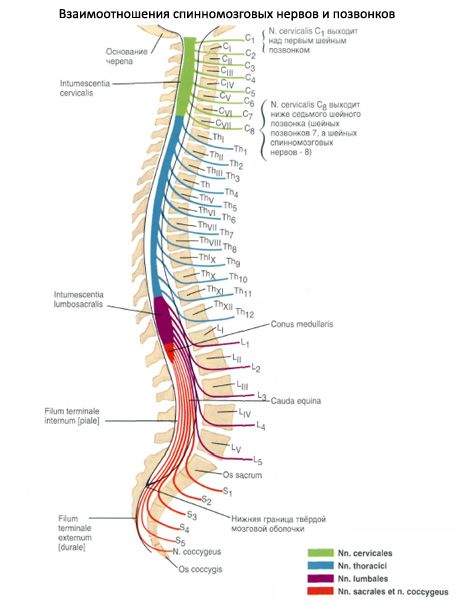
לפיכך, נוצרים 31-33 זוגות של עצבים בעמוד השדרה מהשורשים. הקטע של חוט השדרה המתאים לשני זוגות שורשים (שניים קדמיים ושניים אחוריים) נקרא מקטע. בהתאם לכך, 31-33 זוגות של עצבים בעמוד השדרה בחוט השדרה מחולקים ל-31-33 מקטעים: 8 מקטעים צוואריים, 12 מקטעים ביתיים, 5 מקטעים מותניים, 5 מקטעים סקראליים ו-1-3 מקטעים עצם הזנב. כל מקטע של חוט השדרה מתאים לאזור מסוים בגוף המקבל עצבוב ממקטע זה. המקטעים מסומנים באותיות ראשוניות המציינות את האזור (החלק) של חוט השדרה, ומספרים התואמים את המספר הסידורי של המקטע:
- מקטעי צוואר הרחם (segmenta cervicalia) - CI-CVIII;
- מקטעי בית החזה (segmenta thoracica) - ThI-ThXII;
- מקטעים מותניים (segmenta lumbalia) - LI-LV;
- מקטעי סקראל (segmenta sacralia) - SI-SV;
- מקטעי עצם הזנב (segmenta coccygea) - CoI-CoIII.
חשוב מאוד שרופא ידע את היחסים הטופוגרפיים של מקטעי חוט השדרה עם עמוד החוליה (שלד של מקטעים). אורך חוט השדרה קטן משמעותית מאורך עמוד החוליה. לכן, המספר הסידורי של כל מקטע של חוט השדרה וגובה מיקומו, החל מאזור צוואר הרחם התחתון, אינם תואמים את המספר הסידורי של החוליה. ניתן לקבוע את מיקומם של המקטעים ביחס לחוליות באופן הבא. מקטעי צוואר הרחם העליונים ממוקמים בגובה גופי החוליות המתאימים למספרם הסידורי. מקטעי בית החזה העליונים נמצאים חוליה אחת גבוה יותר מגופי החוליות המתאימות. באזור בית החזה האמצעי, הפרש זה בין הקטע המתאים של חוט השדרה גדל ב-2 חוליות, באזור בית החזה התחתון - ב-3. קטעי חוט השדרה המותניים נמצאים בתעלת השדרה בגובה גופי חוליות בית החזה ה-10 וה-11, קטעי סקראל וקוקיגאל - בגובה חוליות בית החזה ה-12 והחוליה המותנית הראשונה.
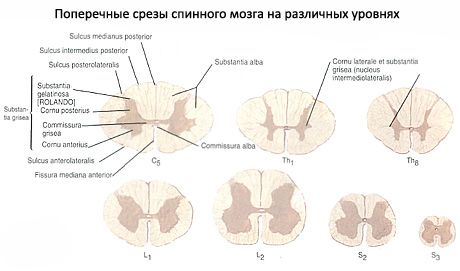
חוט השדרה מורכב מתאי עצב וסיבים של חומר אפור, אשר בחתך רוחב נראה כמו האות H או פרפר עם כנפיים פרושות. בשוליים של החומר האפור נמצא החומר הלבן, שנוצר רק מסיבי עצב.
בחומר האפור של חוט השדרה יש תעלה מרכזית (canalis centralis). זוהי שריד מחלל הצינור העצבי ומכילה נוזל מוחי שדרתי. הקצה העליון של התעלה מתקשר עם החדר הרביעי של המוח, והקצה התחתון, המתרחב מעט, יוצר חדר סופי קטן (ventriculus terminalis) המסתיים בצורה עיוורת. דפנות התעלה המרכזית של חוט השדרה מרופדות באפנדימה, שסביבה נמצא חומר ג'לטיני מרכזי (אפור) (substantia gelatinosa centralis). האפנדימה היא שכבה צפופה של אפנדימוציטים (תאים נוירוגליה) המבצעים פונקציות תיחום ותמיכה. על פני השטח הפונים לחלל התעלה המרכזית, ישנם ריסים רבים שיכולים להקל על זרימת נוזל מוחי שדרתי בתעלה. תהליכים דקים וארוכים מסתעפים משתרעים מהאפנדימוציטים אל רקמת המוח, ומבצעים פונקציה תומכת. אצל מבוגרים, התעלה המרכזית גדלה לחלקים שונים של חוט השדרה, ולפעמים לכל אורכה.
החומר האפור (substantia gnsea) לאורך חוט השדרה מימין ומשמאל לתעלה המרכזית יוצר עמודים אפורים סימטריים (columnae griseae). מלפנים ומאחורי התעלה המרכזית של חוט השדרה, עמודים אלה מחוברים זה לזה באמצעות לוחות דקים של חומר אפור, הנקראים commissures אפור קדמיים ואחוריים.
לכל עמודה של חומר אפור יש חלק קדמי, העמודה הקדמית (columna ventralis, s. anterior), וחלק אחורי, העמודה האחורית (columna dorsalis, s. posterior). בגובה החלק הצווארי התחתון, כל החלקים החזיים ושני החלקים המותניים העליונים (מ-CVII עד LI-LII) של חוט השדרה, החומר האפור מכל צד יוצר בליטה צידית, העמודה הצידית (columna lateralis). בחלקים אחרים של חוט השדרה (מעל החלק הצווארי VIII ומתחת לחלקים המותניים II), העמודים הצידיים נעדרים.
בחתך רוחב של חוט השדרה, עמודי החומר האפור מכל צד נראים כמו קרניים. יש קרן קדמית רחבה יותר (cornu ventrale, s.anterius) וקרן אחורית צרה (cornu dorsale, s. posterius), המתאימות לעמודים הקדמיים והאחוריים. הקרן הצידית (cornu laterale) מתאימה לעמודה הצידית הביניים (האוטונומית) של החומר האפור של חוט השדרה.
הקרניים הקדמיות מכילות תאי שורש עצב גדולים - נוירונים מוטוריים (אפרנטיים). נוירונים אלה יוצרים 5 גרעינים: שניים צידיים (קדמיים ואחוריים), שניים מדיאליים (קדמיים ואחוריים-מדיאלים) וגרעין מרכזי. הקרניים האחוריות של חוט השדרה מיוצגות בעיקר על ידי תאים קטנים יותר. השורשים האחוריים, או התחושתיים, מכילים תהליכים מרכזיים של תאים פסאודו-אוניפולריים הממוקמים בצמתים (התחושתיים) של עמוד השדרה.
החומר האפור של הקרניים האחוריות של חוט השדרה הוא הטרוגני. עיקר תאי העצב של הקרן האחורית יוצרים גרעין משלהם. בחומר הלבן, בסמוך לקודקוד הקרן האחורית של החומר האפור, מובחן אזור גבול. לפני האחרון נמצא האזור הספוגי, שקיבל את שמו בשל נוכחותה בחלק זה של רשת גליה גדולה המכילה תאי עצב. אפילו יותר מקדימה, מובחן חומר ג'לטיני (substantia galatinosa), המורכב מתאי עצב קטנים. תהליכים של תאי העצב של החומר הג'לטיני, אזור ספוגי ומפוזרים באופן מפוזר ברחבי החומר האפור של התאים הפאסקולריים, מתקשרים עם מקטעים שכנים. ככלל, תהליכים אלה מסתיימים בסינפסות עם נוירונים הממוקמים בקרניים הקדמיות של המקטע שלהם, כמו גם במקטעים הנמצאים מעל ומתחת. מכוונים מהקרניים האחוריות של החומר האפור לקרניים הקדמיות, תהליכים של תאים אלה ממוקמים לאורך פריפריה של החומר האפור, ויוצרים גבול צר של חומר לבן לידו. צרורות אלו של סיבי עצב נקראים צרורות קדמיים, צידיים ואחוריים (fasciculi proprii ventrales, s. anteriores, laterales et dorsales, s. posteriores). התאים של כל הגרעינים של הקרניים האחוריות של החומר האפור הם, ככלל, נוירונים בין-קלריים (ביניים, או מוליכים). נוירטים היוצאים מתאי עצב, אשר מכלולם מהווה את הגרעינים המרכזיים והחזיים של הקרניים האחוריות, מופנים בחומר הלבן של חוט השדרה אל המוח.
בחלק המדיאלי של בסיס הקרן הצידית, נראה בבירור גרעין בית החזה (nucleus thoracicus), המסומן היטב על ידי שכבת חומר לבן, המורכבת מתאי עצב גדולים. גרעין זה משתרע לאורך כל העמודה האחורית של החומר האפור בצורת חוט תאי (גרעין קלארק). הקוטר הגדול ביותר של גרעין זה נמצא ברמה שבין החלק ה-11 של בית החזה לחלק הראשון של המותני.
האזור הביניים של החומר האפור של חוט השדרה ממוקם בין הקרניים הקדמיות והאחוריות. כאן, מהמקטע הצווארי VIII ועד למקטע המותני II, יש בליטה של חומר אפור - הקרן הצידית. בקרניים הצידיות נמצאים מרכזי החלק הסימפתטי של מערכת העצבים האוטונומית בצורת מספר קבוצות של תאי עצב קטנים, המאוחדים בחומר הביניים הצידי (אפור) [substantia (grisea) intermedia lateralis]. האקסונים של תאים אלה עוברים דרך הקרן הקדמית ויוצאים מחוט השדרה כחלק מהשורשים הקדמיים.
באזור הביניים ממוקם החומר הביניים המרכזי (האפור) [substantia (grisea) intermedia centralis], אשר תהליכי התאים שלו משתתפים ביצירת מערכת הספינוצרבלר. בגובה מקטעי חוט השדרה הצוואריים בין הקרניים הקדמיות והאחוריות, ובגובה מקטעי בית החזה העליון - בין הקרניים הצידיות והאחוריות, בחומר הלבן הסמוך לאפור, ממוקמת התצורה הרשתית (formation reticularis). כאן היא נראית כמו פסי רוחב דקים של חומר אפור המצטלבים בכיוונים שונים, והיא מורכבת מתאי עצב עם מספר רב של תהליכים.
החומר האפור של חוט השדרה עם השורשים האחוריים והקדמיים של עצבי השדרה וצרורות תקינים של חומר לבן הגובלים בחומר האפור יוצרים את המנגנון התקין, או הסגמנטלי, של חוט השדרה. המטרה העיקרית של המנגנון הסגמנטלי כחלק הפילוגנטי העתיק ביותר של חוט השדרה היא לבצע תגובות מולדות (רפלקסים) בתגובה לגירוי (פנימי או חיצוני). אי.פי. פבלוב הגדיר סוג זה של פעילות של המנגנון הסגמנטלי של חוט השדרה במונח "רפלקסים בלתי מותנים".
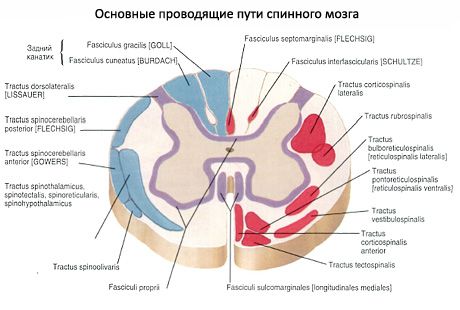
החומר הלבן (substantia alba), כפי שצוין, ממוקם מחוץ לחומר האפור. חריצי חוט השדרה מחלקים את החומר הלבן לשלושה פוניקולי שרירים, הממוקמים באופן סימטרי מימין ומשמאל. הפוניקולוס הקדמי (funiculus ventralis anterior) ממוקם בין הסדק המדיאני הקדמי לסולקוס הצידי הקדמי. בחומר הלבן האחורי לסדק המדיאני הקדמי, ישנה קומיסורה לבנה קדמית (commissura alba), המחברת את הפוניקולוס הקדמיים של צד ימין ושמאל. הפוניקולוס האחורי (funiculus dorsalis, s. posterior) ממוקם בין הסולקוס הצידי האחורי. הפוניקולוס הצידי (funiculus lateralis) הוא קטע של חומר לבן בין הסולקוס הצידי הקדמי והאחורי.
החומר הלבן של חוט השדרה מיוצג על ידי תהליכים של תאי עצב. מכלול התהליכים הללו בפוניקולי של חוט השדרה מהווים שלוש מערכות של צרורות (מסלולים, או נתיבי הולכה) של חוט השדרה:
- צרורות קצרים של סיבי אסוציאציה המחברים מקטעי חוט השדרה הממוקמים ברמות שונות;
- לתוך צרורות יורדות (מביאות, חושיות) המכוונות למרכזי המוח הקטן והמוח הקטן;
- צרורות יורדים (אפרנטיים, מוטוריים) העוברים מהמוח לתאי הקרניים הקדמיות של חוט השדרה.
שתי מערכות הצמדים האחרונות יוצרות מנגנון הולכה סופר-סגמנטלי חדש (בניגוד למנגנון הסגמנטלי הישן יותר מבחינה פילוגנטית) של קשרים דו-צדדיים של חוט השדרה והמוח. בחומר הלבן של הפוניקולי הקדמי ישנם בעיקר מסלולי הולכה יורדים, בפוניקולי הצידיים - גם מסלולי הולכה עולים וגם יורדים, בפוניקולי האחורי ישנם מסלולי הולכה עולים.
הפוניקולוס הקדמי כולל את מסלולי ההולכה הבאים:
1. מערכת העצב הקדמית הקורטיקוספינלית (פירמידלית) [tractus corticospinalis (pyramidalis) ventralis, s. anterior] היא מוטורית ומכילה תהליכים של תאים פירמידליים ענקיים (נוירוציטים פירמידליים ענקיים). צרורות של סיבי עצב היוצרים מערכת זו נמצאים ליד הסדק החציוני הקדמי, תופסים את החלקים הקדמיים של הפוניקולוס הקדמי. מערכת ההולכה מעבירה דחפים של תגובות מוטוריות מקליפת המוח לקרניים הקדמיות של חוט השדרה.
מערכת הרשתית-שדרתית (tractus reticulospinalis) מובילה דחפים מהמבנה הרשתי של המוח אל הגרעינים המוטוריים של הקרניים הקדמיות של חוט השדרה. היא ממוקמת בחלק המרכזי של הפוניקולוס הקדמי, לרוחב מערכת הקורטיקוספינלית.
מערכת הספינותלמית הקדמית (tractus spinothalamicus ventralis, s. anterior) ממוקמת מעט לפני מערכת הרשתית-שדרתית. היא מובילה דחפים של רגישות מישושית (מגע ולחץ).
מערכת הטקטוספינלית (tractus tectospinalis) מחברת את מרכזי הראייה התת-קורטיקליים (colliculi העליונים של גג המוח האמצעי) והשמיעה (colliculi התחתונים) עם הגרעינים המוטוריים של הקרניים הקדמיות של חוט השדרה. היא ממוקמת במדיאל של מערכת הקורטיקוספינלית הקדמית (פירמידלית). צרור של סיבים אלה צמוד ישירות לסדק המדיאני הקדמי. נוכחותה של מערכת כזו מאפשרת ביצוע תנועות הגנה רפלקסיביות במהלך גירויים חזותיים ושמיעתיים.
בין המסלול הקורטיקוספינלי הקדמי (פירמידלי) מלפנים לבין הקומיסורה האפורה הקדמית מאחור נמצא הפאסיקול האורכי האחורי (fasciculus longitudinalis dorsalis, s. posterior). פאסיקול זה משתרע מגזע המוח ועד לחלקים העליונים של חוט השדרה. סיבי הפאסיקול מוליכים דחפים עצביים המתאמים, בפרט, את עבודת שרירי גלגל העין ושרירי הצוואר.
מערכת הווסטיבולו-ספינלית (tractus vestibulospinalis) ממוקמת על גבול הפוניקולוס הקדמי עם הפוניקולוס הצידי. מערכת זו ממוקמת בשכבות השטחיות של החומר הלבן של הפוניקולוס הקדמי של חוט השדרה, ממש ליד החריץ הצידי הקדמי שלו. סיבי מערכת זו עוברים מהגרעינים הווסטיבוליים של זוג עצבי הגולגולת השמיני, הממוקמים במוח המוארך, לתאים המוטוריים של הקרניים הקדמיות של חוט השדרה.
הפוניקולוס הצידי (funiculus lateralis) של חוט השדרה מכיל את מסלולי ההולכה הבאים:
1. מערכת הספינוצרבלר האחורית (tractus spinocerebellaris dorsalis, s. posterior, צרור פלכסיג) מוליך דחפים של רגישות פרופריוספטיבית, תופסת את החלקים האחוריים-צדדיים של הפוניקולוס הצידי ליד החריץ הצידי האחורי. מבחינה מדיאלית, צרור הסיבים של מסלול מוליך זה צמוד למערכות הקורטיקוספינליות הצידיות ולספינותלמוס הצידיות. מבחינה קדמית, צרורות מערכת הספינוצרבלר האחורית באים במגע עם צרורות מערכת זהה הקדמית.
מערכת הספינוצרבלום הקדמית (tractus spinocerebellaris ventralis, s. anterior, צרור גאוורס), הנושאת גם דחפים פרופריוספטיביים למוח הקטן, ממוקמת בחלקים הקדמיים של הפוניקולוס הצידי. בחזית, היא צמודה לחריץ הצידי הקדמי של חוט השדרה וגובלת במערכת האוליו-ספינלית. באמצע, מערכת הספינוצרבלום הקדמית צמודה למערכות הספינותלמוס והספינוטגמנטליות הצידיות.
מערכת הספינותלמית הצידית (tractus spinothalamicus lateralis) ממוקמת בחלקים הקדמיים של הפוניקולוס הצידי, בין מערכת הספינוצרבלרית הקדמית והאחורית - בצד הצידי, לבין מערכת הרוברוספינלית והווסטיבולוספינלית - בצד המדיאלי. היא מובילה דחפים של כאב ורגישות לטמפרטורה.
המערכות היורדות של הסיבים של הפוניקולוס הצידי כוללות את המסלולים המוליכים הקורטיקוספינליים הצידיים (פירמידליים) והרוברוספינליים (אקסטראפירמידליים).
- מערכת הקורטיקוספינלית הצידית (פירמידלית) (tractus corticospinalis (pyramidalis) lateralis) מובילה דחפים מוטוריים מקליפת המוח אל הקרניים הקדמיות של חוט השדרה. צרור סיבים של מערכת זו, שהם תהליכים של תאים פירמידליים ענקיים, נמצא במדיאליות של מערכת הספינוצרבלרית האחורית ותופסת חלק משמעותי משטח הפוניקולוס הצידי, במיוחד במקטעים העליונים של חוט השדרה. במקטעים התחתונים, היא תופסת שטח הולך וקטן במקטעים. מול מערכת זו נמצאת מערכת הרוברוספינלית.
- מערכת הרוברוספינלים (tractus rubrospinalis) ממוקמת קדמית למערכת הפירמידלית (קורטיקוספינלית) הצידית. בצדה הצידי, בקטע צר, נמצאים מערכת הספינוצרבלרית האחורית (חלקיה הקדמיים) ומערכת הספינותלמית הצידית. מערכת הרוברוספינלים היא מוליך של דחפים אוטומטיים (תת-מודעים) של בקרה על תנועות וטונוס שרירי השלד אל הקרניים הקדמיות של חוט השדרה.
צרורות של סיבי עצב עוברים גם דרך הפוניקולים הצידיים של חוט השדרה, ויוצרים מסלולי הולכה אחרים (לדוגמה, שדרה-טגמנטלית, אוליבוספינלית וכו').
הפוניקולוס האחורי (funiculus dorsalis, s. posterior) בגובה החלקים הצוואריים והחזה העליון של חוט השדרה מחולק לשני צרורות על ידי חריץ ביניים אחורי. הצרור המדיאלי צמוד ישירות לחריץ האורכי האחורי - זהו צרור דק (fasciculus gracilis, צרור גול). לרוחב שלו נמצא הצרור הקדמי (fasciculus cuneatus, צרור בורדאך), הסמוך לקרן האחורית בצד המדיאלי. הצרור הדק מורכב ממוליכים ארוכים יותר היוצאים מהחלקים התחתונים של הגוף והגפיים התחתונות של הצד המתאים אל המדולה המוארכת. הוא כולל סיבים הנכנסים לשורשים האחוריים של 19 החלקים התחתונים של חוט השדרה ותופסים חלק מדיאלי יותר של הפוניקולוס האחורי. עקב כניסת סיבים השייכים לנוירונים המעצבבים את הגפיים העליונות ואת פלג הגוף העליון לתוך 12 החלקים העליונים של חוט השדרה, נוצר צרור בצורת טריז, התופס מיקום לרוחב בפוניקולוס האחורי של חוט השדרה. הצוללות הדקות ובעלות צורת הטריז הן צלולות של רגישות פרופריוספטיבית (חוש מפרק-שריר), הנושאות מידע על מיקום הגוף וחלקיו במרחב לקליפת המוח.
בחלקים שונים של חוט השדרה, יחסי השטחים (בקטעים אופקיים) התפוסים על ידי חומר אפור ולבן אינם זהים. לכן, בקטעים התחתונים, בפרט, באזור העיבוי המותני, החומר האפור תופס חלק גדול יותר בקטע. שינויים ביחסים הכמותיים של חומר אפור ולבן מוסברים על ידי העובדה שבחלקים התחתונים של חוט השדרה, מספר הסיבים של המסלולים היורדים הבאים מהמוח מצטמצם משמעותית, והמסלולים העולים רק מתחילים להיווצר. מספר הסיבים היוצרים את המסלולים העולים עולה בהדרגה מהקטעים התחתונים לעליונים. בקטעים רוחביים של הקטעים החזי האמצעי והצווארי העליון של חוט השדרה, שטח החומר הלבן גדול יותר. באזור העיבוי הצווארי והמותני, השטח התפוס על ידי חומר אפור גדול יותר מאשר בחלקים אחרים של חוט השדרה.
חוט השדרה של יילוד הוא באורך 14 ס"מ (13.6-14.8 ס"מ). הגבול התחתון של המוח נמצא בגובה הקצה התחתון של החוליה המותנית השנייה. עד גיל שנתיים, אורך חוט השדרה מגיע ל-20 ס"מ, ובגיל 10 הוא מכפיל את עצמו בהשוואה לתקופת היילוד. מקטעי בית החזה של חוט השדרה גדלים במהירות הרבה ביותר. חוט השדרה של יילוד שוקל כ-5.5 גרם, אצל ילדים בני שנה - 10 גרם. עד גיל 3, חוט השדרה שוקל יותר מ-13 גרם, ובגיל 7 הוא שוקל כ-19 גרם.
בחתך רוחב, חוט השדרה נראה כמו אצל מבוגר. אצל יילוד, עיבויים צוואריים ומותניים באים לידי ביטוי היטב, התעלה המרכזית רחבה יותר מאשר אצל מבוגר. לומן התעלה המרכזית פוחת בעיקר במהלך גיל 1-2, כמו גם בתקופות גיל מאוחרות יותר, כאשר מסת החומר האפור והלבן עולה. נפח החומר הלבן גדל מהר יותר, במיוחד בשל צרורות תקינים של המנגנון הסגמנטלי, שנוצר מוקדם יותר מהמסלולים המוליכים המחברים את חוט השדרה עם המוח.
כלי דם של חוט השדרה. חוט השדרה מקבל ענפים מעורק החוליות (מהעורק התת-בריחי), מעורק הצוואר העמוק (מהגזע הקוסטו-צווארי), ומעורקי המותניים הבין-צלעיים האחוריים והעורקים הסקראליים הצידיים. שלושה כלי דם אורכיים ארוכים צמודים אליו: עורק השדרה הקדמי ושני עורקי השדרה האחוריים.
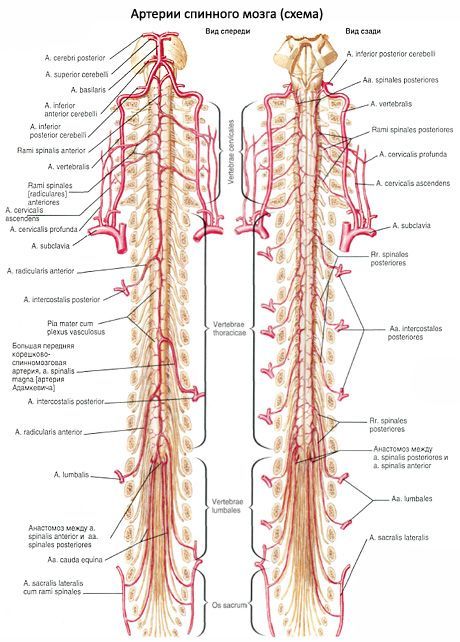
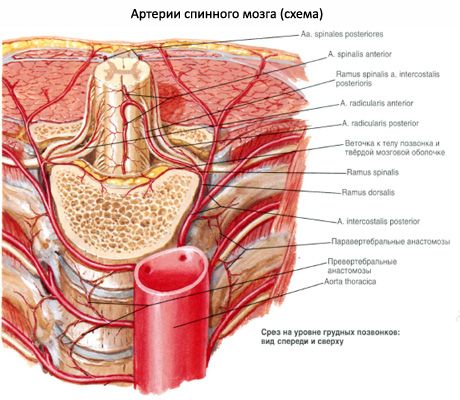
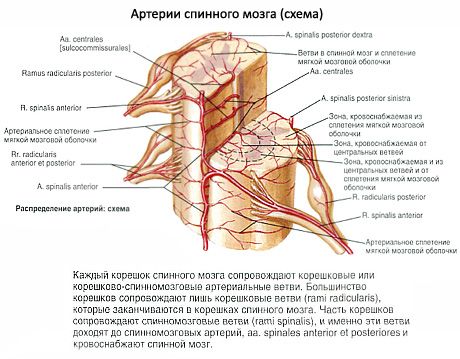
עורק השדרה הקדמי (לא מזווג) צמוד לסדק האורכי הקדמי של חוט השדרה. הוא נוצר משני עורקים בעלי אותו שם (ענפים של עורקי החוליות הימניים והשמאליים) בחלקים העליונים של חוט השדרה. עורק השדרה האחורי משולב. כל אחד מהעורקים צמוד למשטח האחורי של חוט השדרה, ליד כניסת השורשים האחוריים של עצבי השדרה למוח. שלושת העורקים הללו ממשיכים לקצה התחתון של חוט השדרה. עורקי השדרה הקדמיים ושני העורקים האחוריים מחוברים זה לזה על פני חוט השדרה באמצעות אנסטומוזות רבות ועם ענפים של עורקי הסקראל הבין-צלעיים, המותניים והצדדיים, החודרים לתעלת השדרה דרך הפתחים הבין-חולייתיים ושולחים ענפים דקים לחומר המוח.
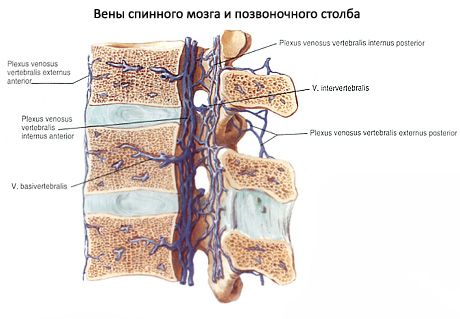
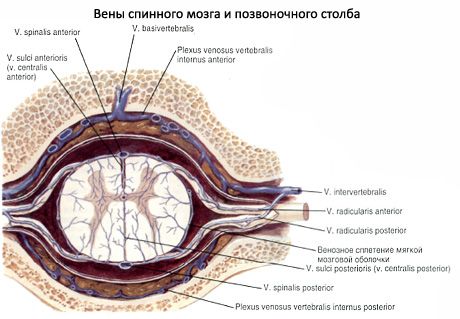
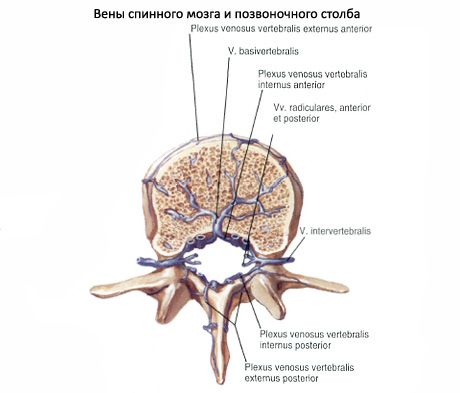
ורידי חוט השדרה מתנקזים לחלל הוורידי הפנימי של החוליות.
 [ 1 ]
[ 1 ]
איפה זה כואב?
מה צריך לבדוק?
אילו בדיקות נדרשות?

