המומחה הרפואי של המאמר
פרסומים חדשים
אכונדרופלזיה
סקירה אחרונה: 12.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
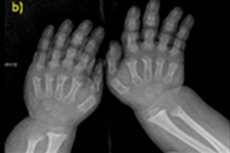
ישנן מחלות מולדות נדירות רבות, ואחת מהן היא הפרה של צמיחת העצם - אכונדרופלזיה, מה שמוביל לקומה נמוכה וחמורה.
בסעיף העוסק באנומליות התפתחותיות ב-ICD-10, הקוד לסוג זה של דיספלזיה אוסטאוכונדרלית תורשתית עם פגמי גדילה של עצמות צינוריות ועמוד השדרה הוא Q77.4 [ 1 ]
אֶפִּידֶמִיוֹלוֹגִיָה
בנוגע לשכיחות האכונדרופלזיה, נתונים סטטיסטיים ממחקרים שונים אינם חד משמעיים. יש הטוענים כי אנומליה זו מתרחשת אצל יילוד אחד מתוך 10,000, אחרים - אצל אחד מתוך 26-28 אלף, ואחרים - 4-15 מקרים מתוך 100 אלף. [ 2 ]
יש גם מידע שכאשר האב מעל גיל 50, שכיחות האכונדרופלזיה אצל ילדים היא מקרה אחד לכל 1875 יילודים.
גורם ל אכונדרופלזיה
הגורם לאכונדרופלזיה הוא הפרה של אוסטאוגנזה, בפרט, אחד מסוגי ההשתלבות התוך-רחמית של הדיאפיזות של עצמות הצינוריות של השלד - השתלבות אנדוכונדרלית, שבמהלכה הסחוס הופך לרקמת עצם. לפרטים נוספים, ראה - התפתחות וצמיחת עצם.
שיבוש באוסיפיקציה של עצמות ארוכות, כלומר אכונדרופלזיה עוברית, מתרחש עקב מוטציות בגן טירוזין קינאז בממברנה - קולטן גורם גדילה פיברובלסטי 3 (FGFR3 בכרומוזום 4p16.3), המשפיע על גדילת התאים והתמיינותם. נוכחותן של מוטציות FGFR3 קשורה לחוסר יציבות גנטית ולשינויים במספר הכרומוזומים (אנאופלואידיה).
אכונדרופלזיה מועברת לילד כתכונה אוטוזומלית דומיננטית, כלומר, הוא מקבל עותק אחד של הגן המוטנטי (שהוא דומיננטי) וגן תקין אחד על זוג כרומוזומים לא-מיניים (אוטוזומליים). לפיכך, סוג התורשה של פגם זה הוא אוטוזומלי דומיננטי, והאנומליה יכולה להתבטא ב-50% מהצאצאים כאשר שילוב של אללים של גן זה (גנוטיפ) חוצה.
בנוסף, מוטציות יכולות להיות ספורדיות, וכפי שמראה בפועל, ב-80% מהמקרים ילדים עם אכונדרופלזיה נולדים להורים בגובה תקין.
גורמי סיכון
גורמי הסיכון העיקריים ללידת ילדים עם אכונדרופלזיה הם תורשתיים. אם לאחד ההורים יש פגם זה, אז ההסתברות לילד חולה מוערכת ב-50%; אם לשני ההורים יש אנומליה זו, גם היא עומדת על 50%, אך עם סיכון של 25% לאכונדרופלזיה הומוזיגוטית, המובילה למוות לפני הלידה או בינקות המוקדמת.
עם גיל האב (קרוב יותר ל-40 שנה ומעלה), עולה הסיכון למוטציה חדשה (מוטציה דה נובו) של הגן FGFR3.
פתוגנזה
בהסבר הפתוגנזה של אכונדרופלזיה, מומחים מדגישים את חשיבותו של חלבון טירוזין קינאז (המקודד על ידי הגן FGFR3) בוויסות החלוקה, ההתמיינות והאפופטוזיס של תאי רקמת הסחוס של לוחות הגדילה - כונדרוציטים, כמו גם את ההתפתחות התקינה של השלד - אוסטאוגנזה ומינרליזציה של רקמת העצם.
במהלך ההתפתחות העוברית, בנוכחות מוטציה גנטית, קולטני גורם הגדילה של פיברובלסט 3 הופכים לפעילים יותר. העלייה בתפקודם משבשת את העברת האותות התאיים ואת האינטראקציה של החלק החוץ-תאי של חלבון זה עם גורמי גדילה של פיברובלסטים פוליפפטידיים (FGF). כתוצאה מכך, מתרחשת כשל: שלב התפשטות תאי הסחוס מתקצר, וההתמיינות שלהם מתחילה מוקדם מהצפוי. כל זה מוביל להיווצרות ואיחוי לא תקינים של עצמות הגולגולת ולדיספלזיה שלדית - ירידה בעצמות ארוכות, המלווה בקומה נמוכה בולטת או גמדות.
ושני שלישים ממקרי הגמדות קשורים לאכונדרופלזיה.
תסמינים אכונדרופלזיה
גדילת עצם לא תקינה גורמת לתסמינים קליניים של אכונדרופלזיה כגון:
- קומה נמוכה בולטת (גמדות לא פרופורציונלית) עם גובה ממוצע של 123-134 ס"מ למבוגרים;
- קיצור החלקים הפרוקסימליים של הגפיים התחתונות והעליונות עם גודל פלג גוף עליון תקין יחסית;
- אצבעות רגליים מקוצרות;
- ראש מוגדל (מאקרו או מגלוצפליה); [ 3 ]
- תווי פנים ספציפיים בצורת מצח בולט והיפופלזיה של החלק האמצעי של הפנים - גשר שקוע של האף.
- צומת קרניו-צווארי צר. חלק מהתינוקות עם אכונדרופלזיה מתים בשנה הראשונה לחייהם מסיבוכים הקשורים לצומת קרניו-צווארי; מחקרי אוכלוסייה מצביעים על כך שסיכון מוגבר זה למוות עשוי להגיע עד 7.5% ללא הערכה והתערבות.[ 4 ]
- תפקוד לקוי של האוזן התיכונה הוא לעיתים קרובות בעיה [ 5 ], ואם לא מטופל כראוי, זה יכול להוביל לאובדן שמיעה הולכתי חמור מספיק כדי להפריע להתפתחות הדיבור. יותר ממחצית הילדים יזדקקו לצינור איזון לחץ. [ 6 ] בסך הכל, כ-40% מהאנשים עם אכונדרופלזיה סובלים מאובדן שמיעה תפקודי משמעותי. התפתחות השפה האקספרסיבית מתעכבת לעיתים קרובות, אם כי עוצמת הקשר בין אובדן שמיעה לבעיות שפה אקספרסיבית מוטלת בספק.
- כיפוף של עצם השוקה (tibia) נפוץ מאוד בקרב אנשים הסובלים מאכונדרופלזיה. למעלה מ-90% מהמבוגרים שאינם מטופלים סובלים ממידה מסוימת של כיפוף.[ 7 ] "כיפוף" הוא למעשה עיוות מורכב הנובע משילוב של הטיה צידית, פיתול פנימי של עצם השוקה וחוסר יציבות דינמי של הברך.[ 8 ]
תינוקות עם אכונדרופלזיה מאופיינים בהיפוטוניה שרירית, שבגללה הם מתחילים ללמוד מיומנויות תנועה וללכת מאוחר יותר. אינטליגנציה ויכולות קוגניטיביות אינן מושפעות מפגם התפתחותי זה. [ 9 ], [ 10 ]
השלכות וסיבוכים
סוג זה של דיספלזיה אוסטאוכונדרלית תורשתית מאופיין בסיבוכים ובהשלכות הבאים:
- דלקות אוזניים חוזרות ונשנות;
- דום נשימה בשינה חסימתי;
- הידרוצפלוס;
- סגר לקוי ושיניים עקומות:
- עיוות של הרגליים (וארוס או ולגוס) עם שינוי בהליכה;
- לורדוזיס היפרטרופית של עמוד השדרה המותני או עקמומיותו (קיפוזיס חזה-מותני או עקמת מותנית) - עם כאבי גב בעת הליכה;
- כאבי מפרקים (עקב מיקום שגוי של עצמות או דחיסה של שורשי עצבים);
- היצרות תעלת השדרה ודחיסה של חוט השדרה; התלונה הרפואית הנפוצה ביותר בבגרות היא היצרות תעלת השדרה סימפטומטית הכוללת את L1-L4. התסמינים נעים בין צליעה לסירוגין והפיכה הנגרמת על ידי פעילות גופנית ועד לתפקוד לקוי חמור ובלתי הפיך של הרגליים ואצירת שתן.[ 11 ] צליעה והיצרות יכולים לגרום הן לתסמינים חושיים (קהות, כאב, כבדות) והן לתסמינים מוטוריים (חולשה, מעידה, סיבולת הליכה מוגבלת). צליעה וסקולרית נובעת מנפיחות של כלי הדם לאחר עמידה והליכה והיא הפיכה לחלוטין במנוחה. היצרות תעלת השדרה היא הפגיעה עצמה בחוט השדרה או בשורש העצב על ידי העצם ההיצרנית של תעלת השדרה, והתסמינים הם בלתי הפיכים. תסמינים הממוקמים בדרמטום מסוים עשויים לנבוע מהיצרות של פתחים ספציפיים בשורש העצב.
- הקטנה של דופן בית החזה עם הגבלת גדילת ריאות וירידה בתפקוד הריאות (קוצר נשימה חמור). בינקות, קבוצה קטנה של אנשים עם אכונדרופלזיה סובלים מבעיות ריאה רסטריקטיביות. חזה קטן ותאימות מוגברת של בית החזה גורמים יחד לירידה בקיבולת הריאות ולמחלת ריאות רסטריקטיבית [ 12 ]
בעיות אורתופדיות אחרות
- חולשת מפרקים. רוב המפרקים נוטים להיות בעלי תנועתיות יתר בילדות. באופן כללי, יש לכך השפעה מועטה, למעט חוסר יציבות בברך אצל אנשים מסוימים.
- מניסקוס דיסקואידי צידי: הפרעה מבנית זו שזוהתה לאחרונה עלולה להוביל לכאבי ברכיים כרוניים אצל אנשים מסוימים.[ 13 ]
- דלקת פרקים: הפעלה קונסטיטוטיבית של FGFR-3, כמו באכונדרופלזיה, עשויה להגן מפני התפתחות דלקת פרקים.[ 14 ]
- אקנתוזיס ניגריקנס נצפה בכ-10% מהאנשים עם אכונדרופלזיה.[ 15 ] באוכלוסייה זו, זה לא משקף היפר-אינסולינמיה או גידול ממאיר.
אכונדרופלזיה הומוזיגוטית הנגרמת על ידי וריאנטים פתוגניים ביאלליים בנוקלאוטיד 1138 של FGFR3 היא הפרעה חמורה עם ממצאים רדיולוגיים שונים באופן איכותי מאלה הנראים באכונדרופלזיה. מוות מוקדם נובע מאי ספיקת נשימה עקב דופן בית חזה קטנה וחסרים נוירולוגיים עקב היצרות צוואר הרחם [Hall 1988].
אבחון אכונדרופלזיה
ברוב החולים, האבחנה של אכונדרופלזיה נעשית על סמך סימנים קליניים אופייניים וממצאים רדיולוגיים. אצל תינוקות או בהיעדר תסמינים מסוימים, בדיקות גנטיות, כגון ניתוח קריוטיפ, משמשות לאבחון סופי.[ 16 ]
בעת ביצוע אבחון טרום לידתי בשיטת הגנטיקה המולקולרית, ניתן לבצע ניתוחים של מי שפיר או דגימת סיסי כוריוני.
סימנים של אכונדרופלזיה באולטרסאונד של העובר - קיצור הגפיים ותווי פנים אופייניים - נראים לאחר 22 שבועות של הריון.
אבחון אינסטרומנטלי כולל גם צילום רנטגן של השלד או אולטרסאונד של העצמות. צילום רנטגן מאשר את האבחנה על סמך נתונים כגון גולגולת גדולה עם פתח עורפי צר ובסיס קטן יחסית; עצמות צינוריות קצרות וצלעות מקוצרות; גופי חוליות קצרים ושטוחים; תעלת שדרה צרה, גודל מופחת של כנפי הכסל.
אבחון דיפרנציאלי
אבחון מבדל עם גמדות בלוטת יותרת המוח, דיספלזיה ספונדילואפיפיזית ודיאסטרופית מולדת, היפוכונדרופלזיה, תסמונות שרשבסקי-טרנר ונונאן, ופסאודואכונדרופלזיה נחוצות. לכן, ההבדל בין פסאודואכונדרופלזיה לאכונדרופלזיה הוא שבחולים עם גמדות בפסאודואכונדרופלזיה, גודל הראש ותווי הפנים תקינים.
למי לפנות?
יַחַס אכונדרופלזיה
המלצות לטיפול בילדים עם אכונדרופלזיה הוצגו על ידי הוועדה לגנטיקה של האקדמיה האמריקאית לרפואת ילדים. המלצות אלו נועדו לספק הנחיות ואינן נועדו להחליף קבלת החלטות פרטנית. סקירה שפורסמה לאחרונה [Pauli & Botto 2020] כוללת גם הנחיות. ישנן מרפאות מומחים המתמחות בטיפול בדיספלזיה שלדית; המלצותיהן עשויות להיות שונות במקצת מהמלצות כלליות אלו.
ההמלצות כוללות (אך אינן מוגבלות ל) את הדברים הבאים.
הידרוצפלוס. אם מופיעים סימנים או תסמינים של לחץ תוך גולגולתי מוגבר (למשל, צמיחת ראש מואצת, פונטנלה בולטת באופן מתמשך, הגדלה ניכרת של ורידים שטחיים בפנים, עצבנות, הקאות, שינויים בראייה, כאב ראש), יש צורך בהפניה לנוירוכירורג.
האטיולוגיה המשוערת של הידרוצפלוס באכונדרופלזיה היא לחץ ורידי תוך-גולגולתי מוגבר עקב היצרות של פתח הצוואר. לכן, הטיפול הסטנדרטי היה שאנטינג חדרים-צפקיים. עם זאת, ניתוח חדרים-צפק שלישי אנדוסקופי עשוי להיות מועיל אצל אנשים מסוימים,[ 17 ] מה שמרמז שמנגנונים אחרים, כגון חסימת מוצא החדר הרביעי עקב היצרות גולגולתית, עשויים להיות מעורבים.[ 18 ]
היצרות צומת קרניו-צווארי. גורמים מנבאים הטובים ביותר לצורך בדקומפרסיה תת-עורית:
- היפררפלקסיה או קלונוס של הגפיים התחתונות
- היפופניה מרכזית בפוליסומנוגרפיה
- הקטנת גודל פורמן מגנום כפי שנקבע על ידי טומוגרפיה ממוחשבת של הצומת הקרניו-צווארי ובהשוואה לנורמות עבור ילדים עם אכונדרופלזיה.[ 19 ]
- עדויות לדחיסה של חוט השדרה ו/או חריגות באותות משוקללים T2 הוצעו לאחרונה כגורם נוסף שיש לקחת בחשבון בעת קבלת החלטה על ניתוח.
אם ישנם סימנים ברורים של דחיסה סימפטומטית, יש לפנות בדחיפות לנוירוכירורג ילדים לניתוח דקומפרסיה. [ 20 ]
טיפול בדום נשימה חסימתי בשינה עשוי לכלול:
- ניתוח אדנו-טונסילקטומיה
- לחץ חיובי בדרכי הנשימה
- טרכאוסטומיה במקרים קיצוניים
- ירידה במשקל
התערבויות אלו עשויות להביא לשיפור בהפרעות שינה ולשיפור מסוים בתפקוד הנוירולוגי.[ 21 ]
במקרים נדירים בהם החסימה חמורה מספיק כדי לדרוש טרכאוסטומיה, ניתוח להקדמת אמצע הפנים שימש להקלה על חסימה בדרכי הנשימה העליונות.[ 22 ]
תפקוד לקוי של האוזן התיכונה. יש לטפל בדלקות תכופות באוזן התיכונה, נוזלים מתמשכים באוזן התיכונה ואובדן שמיעה לאחר מכן באגרסיביות בעת הצורך. מומלץ להשתמש בצינורות ארוכי טווח מכיוון שלעתים קרובות יש צורך בהם עד גיל שבע או שמונה. [ 23 ]
כאשר מתעוררות בעיות בכל גיל, מומלץ להשתמש בשיטות טיפול מתאימות.
קומה נמוכה. מספר מחקרים העריכו טיפול בהורמון גדילה (GH) כטיפול אפשרי לאכונדרופלזיה של קומה נמוכה.[ 24 ]
בסך הכל, סדרות אלו ואחרות מראות עלייה ראשונית בצמיחה, אך ההשפעה פוחתת עם הזמן.
בממוצע, ניתן לצפות לעלייה בגובה הבוגר של כ-3 ס"מ בלבד.
הארכת גפיים מורחבת באמצעות טכניקות שונות נותרה אופציה עבור חלק מהאנשים. ניתן להשיג עלייה בגובה של עד 30-35 ס"מ. [ 25 ] סיבוכים שכיחים ויכולים להיות חמורים.
בעוד שחלק מהרופאים ממליצים לבצע הליכים אלה כבר בגיל שש עד שמונה שנים, רופאי ילדים, גנטיקאים קליניים ואתיקאים רבים ממליצים לדחות ניתוח כזה עד שאדם צעיר יהיה מסוגל להשתתף בקבלת החלטה מושכלת.
לפחות בצפון אמריקה, רק חלק קטן מהאנשים הסובלים מכך בוחרים לעבור ניתוח הארכת גפיים מתקדם. המועצה המייעצת הרפואית של אנשי אמריקה הקטנים פרסמה הצהרה בנוגע לשימוש בניתוח הארכת גפיים מתקדם.
השמנת יתר: יש להתחיל באמצעים למניעת השמנת יתר כבר בילדות המוקדמת. טיפולים סטנדרטיים להשמנת יתר צריכים להיות יעילים אצל אנשים עם אכונדרופלזיה, אם כי צורכי הקלוריות נמוכים יותר. [ 26 ]
יש להשתמש בטבלאות משקל ומשקל-גובה סטנדרטיות ספציפיות לאכונדרופלזיה כדי לעקוב אחר ההתקדמות. חשוב לציין כי עקומות אלו אינן עקומות משקל-גובה מושלמות; הן נגזרו מאלפי נקודות נתונים מאנשים עם אכונדרופלזיה.
סטנדרטים של מדד מסת הגוף (BMI) פותחו עבור ילדים בגילאי 16 ומטה. [ 27 ] מדד מסת הגוף אינו סטנדרטי עבור מבוגרים עם אכונדרופלזיה; השוואות לעקומות BMI עבור גובה ממוצע יניבו תוצאות מטעות. [ 28 ]
עיוות וארוס. מומלץ מעקב אורתופדי שנתי על ידי רופא מומחה באכונדרופלזיה או מנתח אורתופדי. קריטריונים להתערבות כירורגית פורסמו.[ 29 ]
נוכחות של עקומה סימפטומטית מתקדמת מחייבת הפניה לאורתופד. עיוות וארוס אסימפטומטי כשלעצמו אינו דורש בדרך כלל תיקון כירורגי. ניתן לבחור התערבויות שונות (למשל, גדילה מודרכת באמצעות שמונה פלטות, אוסטאוטומיה של ולגוס ואוסטאוטומיה דרוטציונלית). אין מחקרים מבוקרים המשווים את תוצאות אפשרויות הטיפול.
קיפוזיס. תינוקות עם אכונדרופלזיה מפתחים לעיתים קרובות קיפוזיס גמישה. קיים פרוטוקול המסייע במניעת התפתחות קיפוזיס זוויתית קבועה, הכולל הימנעות מעגלות גמישות, נדנדות ומנשאים. המלצה נגד ישיבה ללא תמיכה; יש להפעיל תמיד לחץ נגדי על הגב בעת החזקת התינוק.
- קיפוזיס משתפרת משמעותית או חולפת אצל רוב הילדים לאחר אימוץ תנוחה אורטוגרדית והתחלת הליכה. [ 30 ]
- אצל ילדים שאינם חולפים באופן ספונטני לאחר הגברת חוזק הגו והתחלת הליכה, חיזוק בדרך כלל מספיק כדי למנוע את התמשכות הקיפוזיס של החזה והמותן.[ 31 ]
- אם קיפוזיס חמור נמשך, ייתכן שיידרש ניתוח בעמוד השדרה כדי למנוע סיבוכים נוירולוגיים.[ 32 ]
היצרות תסמינים חמורים של היצרות תסמינים של תסמינים אלה, יש צורך בהפניה דחופה למומחה כירורגי.
בדרך כלל מומלצת ניתוח למינקטומיה מורחבת ורחבה. הרלוונטיות של ההליך תלויה ברמה (למשל בית החזה או המותני) ובמידת ההיצרות. למטופלים היו תוצאות טובות יותר ותפקוד משופר ככל שעברו ניתוח מוקדם יותר לאחר הופעת התסמינים [ 33 ].
חיסונים: שום דבר בנוגע לאכונדרופלזיה אינו מונע את כל החיסונים השגרתיים. בהתחשב בסיכון הנשימתי המוגבר, חיסוני DTaP, פנאומוקוק וחיסוני שפעת חשובים במיוחד.
צרכים הסתגלותיים: עקב קומה נמוכה, ייתכן שיהיה צורך בשינויים סביבתיים. בבית הספר, שינויים אלה עשויים לכלול שרפרפים, מתגי תאורה נמוכים יותר, שירותים בגובה מתאים או אמצעי נגישות אחרים, שולחנות נמוכים יותר ומשענות רגליים לפני הכיסאות. כל הילדים צריכים להיות מסוגלים לצאת מהבניין באופן עצמאי במקרה חירום. ידיים קטנות וגידים חלשים עלולים להקשות על מוטוריקה עדינה. התאמות מתאימות כוללות שימוש במקלדת קטנה יותר, עטים עם משקולות ומשטחי כתיבה חלקים יותר. לרוב הילדים צריכה להיות תוכנית לימודים אישית (IEP) או תוכנית 504.
הארכת פדלים כמעט תמיד נחוצה לרכיבה. ייתכן שיידרשו גם שינויים בעמדות העבודה כגון שולחנות נמוכים יותר, מקלדות קטנות יותר, מדרגות וגישה לשירותים.
סוציאליזציה: בגלל הקומה הנמוכה הבולטת מאוד הקשורה לאכונדרופלזיה, אנשים שנפגעו ומשפחותיהם עשויים להתקשות בהתחברות ובהסתגלות לבית הספר.
קבוצות תמיכה כמו Little People of America, Inc (LPA) יכולות לעזור למשפחות להתמודד עם בעיות אלו באמצעות תמיכה עמיתים, דוגמה אישית ותוכניות מודעות חברתית.
מידע על תעסוקה, חינוך, זכויות נכות, אימוץ ילדים נמוכים, סוגיות רפואיות, ביגוד מתאים, מכשירים אדפטיביים והורות זמין באמצעות ניוזלטר ארצי, סמינרים וסדנאות.
אין תרופה או טיפול שאינו תרופתי שיכולים לרפא פגם מולד זה.
פיזיותרפיה היא הנפוצה ביותר; ייתכן שיהיה צורך בטיפול גם עבור הידרוצפלוס (על ידי שאנט או אנדוסקופיה של החדר), השמנת יתר, [ 34 ] דום נשימה, [ 35 ] דלקת אוזניים תיכונה, או היצרות תעלת השדרה.
בחלק מהמרפאות, לאחר שהילד מגיע לגיל חמש עד שבע, מבצעים טיפול כירורגי: הארכת עצמות השוקיים, הירכיים ואפילו עצמות הכתפיים או תיקון העיוות - בעזרת ניתוחים ומכשירים אורתופדיים מיוחדים - בשלושה עד ארבעה שלבים, כל אחד נמשך עד 6-12 חודשים.
טיפול בבדיקה
מתן אנלוג של פפטיד נאטריורטי מסוג C נמצא כעת בניסויים קליניים. תוצאות ראשוניות הראו שהוא נסבל היטב ומביא לעלייה במהירות הגדילה מתחילת המחקר אצל ילדים עם אכונדרופלזיה ( אתר הניסוי ). [ 36 ] פפטיד נאטריורטי מצומד מסוג C נמצא כעת גם הוא בניסויים קליניים. [ 37 ] שיקולים נוספים כוללים עיכוב טירוזין קינאז [ 38 ], מקליזין [ 39 ] ופיתיון FGFR3 אנושי רקומביננטי מסיס. [ 40 ]
חפש באתר clinicaltrials.gov בארה"ב ובאתר רישום הניסויים הקליניים של האיחוד האירופי באירופה לקבלת מידע על ניסויים קליניים עבור מגוון רחב של מחלות ומצבים.
מְנִיעָה
אמצעי המונע היחיד הוא אבחון טרום לידתי של מחלות מולדות. [ 41 ], [ 42 ]
תַחֲזִית
כמה זמן חיים אנשים עם אכונדרופלזיה? כ-10 שנים פחות מתוחלת החיים הממוצעת.
מאחר ששינויים פתולוגיים ברקמת העצם ובמפרקים מובילים למגבלות בטיפול עצמי ובניידות, ילדים עם אבחנה זו מקבלים מעמד של נכה. בטווח הארוך, לרוב החולים יש פרוגנוזה תקינה, אך עם הגיל, קיים סיכון מוגבר למחלות לב. [ 43 ]

