המומחה הרפואי של המאמר
פרסומים חדשים
תורקוסקופיה
סקירה אחרונה: 07.06.2024

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
Thoracoscopy הוא הליך המשמש רופא לבחינת החלל בתוך החזה (מחוץ לריאות). Thoracoscopy נקבעת לאינדיקציות ספציפיות לחלוטין, במיוחד לטיפול בדלקת ריאות ספונטנית. הנוהל יעיל הן במונחים אבחוניים והן במונחים טיפוליים. זה טראומטי מינימלי ולעתים רחוקות מאוד מלווה בסיבוכים תוך ניתוחיים או לאחר הניתוח.
ה"פלוס "העיקרי של בית החזה הוא שאין צורך לבצע חתכי רקמות מזיקים גדולים. Thoracoscopy מתבצעת באמצעות פיסוק בקיר החזה, באמצעות מכשירי אנדוסקופיה מיוחדים. כיום ניתן לבצע התערבויות חזה רבות בעזרת בית החזה. הנוהל רלוונטי אם יש צורך לאבחן או לטפל בפתולוגיות ריאתי וכלי לב, מחלות של איברים מדיאסטינאליים וושט, בית החזה ופלורה.
אינדיקציות להליך
Thoracoscopy היא לרוב פעולת הבחירה במצבים פתולוגיים רבים, מכיוון שהיא אינה מאופיינת בכאב אינטנסיבי לאחר הניתוח, סיבוכים הם נדירים, אין צורך שהמטופל יישאר ביחידה לטיפול נמרץ. ניתן לרשום Thoracoscopy עבור הפתולוגיות הבאות:
- הצטברות אוויר בחלל pleural (Pneumothorax ספונטני );
- דלקת הפלורה;
- פגיעות בחזה (סגורות, פתוחות);
- ריאה בולרית אמפיזמה (היווצרות ציסטות אוויר בריאות הנגרמות כתוצאה מהרס של alveoli);
- צורה כללית של myasthenia (בצע כריתת תימוסקופית Thoracoscopic);
- יתר-הידרוזיס של כפות הידיים (בצע סימפטומיה תורסקופית);
- נגעי ריאה מפוזרים (גרנולומטוזיס, alveolitis );
- שפירים ו ניאופלזמות ממאירות בריאות;
- סרטן שד (בצע כריתת לימפדנה פרסטרית);
- תהליכי גידול ו וושט דיברטיקולה.
יש להזכיר בנפרד את Thoracoscopy עם שימוש במצלמה סיבית אופטית. לשיטה זו יכולות הדמיה גבוהות. במידת הצורך, במהלך ההליך ניתן להסיר נוזלים המצטברים בחלל הפלוראלי או בריאות, כמו גם לקחת חומר ביולוגי להמשך ניתוח היסטולוגי.
Thoracoscopy, המשמשת למטרות אבחון, ב 99.9% מהמקרים מאפשרת אבחנה נכונה של המחלה. עם זאת, ההתערבות נקבעת רק כאשר לא ניתן להשתמש בשיטות אבחון אחרות מכל סיבה שהיא, או שאין להן יעילות ומידע מספיק. ישנן כמה סיבות לכך:
- הצורך בהרדמה כללית;
- עלות גבוהה וטראומטית כנוהל אבחוני;
- תיאורטי, אך עדיין אפשרות לזיהום.
בהתחשב בניואנסים אלה, מומחים מנסים לא להשתמש בטרקוסקופיה למטרות מניעה: המבצע נקבע רק לאינדיקציות קפדניות, בפרט:
- לקבוע את שלב הסרטן; [1]
- כדי להבהיר את כל הנקודות בחולים עם פלייזי ממוצא לא ברור, ולנקוט חומר ביולוגי או הסרת נוזלים.
Thoracoscopy מונה אם במצב מסוים היא הופכת להיות הדרך היחידה האפשרית או האינפורמטיבית ביותר לבצע את האבחנה הנכונה ולקבוע את טקטיקות הטיפול הבאות.
דלקת ריאות ספונטנית היא אינדיקציה תכופה לאשפוז של חולים במחלות ריאה הדורשות התערבות רפואית חירום במרפאות כירורגיות או כירורגיות מיוחדות. [2]
Thoracoscopy for Pneumothorax מתאים:
- במקרה של חוסר יעילות של ניקוז טרנסטורצי (דליפת ריאה עם דלקת ריאות מתקדמת או נשמרת);
- עבור דלקת ריאות ספונטנית חוזרת;
- כאשר פנאומוטורקס מתפתח בחולים שיש להם היסטוריה של דלקת ריאות בצד השני;
- בהיעדר רזולוציה של דלקת ריאות בקרב אנשים עם סיכונים סומטיים מוגברים לחזה בית החזה.
על פי הסטטיסטיקה, הגורמים השכיחים ביותר לפנאומוטורקס ספונטני הם תהליכי גידולים בריאות, שחפת, סרקואידוזיס ריאתי.
Thoracoscopy ב שחפת -בפרט, בפלוריזייה האקסודטיבית הקשורה לשחפת-מסייעת להעריך חזותית את אופי הנגע, לבצע ביופסיה ממוקדת של הפלורה לאימות מורפולוגי של פתולוגיה, ולבצע את חלל החלב המקומי. המנתח פותח אזורים נפוחים בודדים, מסיר אקסודאט ופיברין, שוטף את החלל בתמיסות תרופות אנטי-חיטוי ואנטי-סיבוביות, מתייחס לפלורה באמצעות לייזר או באולטרסאונד, מבצע כריתת רחם חלקית, מנקז את חלל הפלורי.
הכנה
למרות העובדה כי בית החזה מתייחס להתערבויות פולשניות מינימליות, זהו עדיין ניתוח כירורגי קשה, וצריך להתכונן לה בהתאם. בשלב המקדים, המטופל עובר את הבדיקות והאלקטרוקארדיוגרפיה הנדרשות.
על המטופל לומר לרופאים מראש אם יש לו פתולוגיות כרוניות (כולל מחלות לב), נטייה לאלרגיות. חשוב להזהיר את הרופא אם קיימת צריכה שיטתית של תרופות (לעיתים קרובות כמה תרופות הדורשות צריכה קבועה מבוטלות באופן זמני כדי להימנע מפיתוח סיבוכים).
חשוב במיוחד לדווח על נטילת תרופות דלילות דם.
אם הרופא אישר להשאיר את צריכת הבוקר של תרופה הדרושה לטיפול שוטף, עדיף לבלוע את הטבליות מבלי לשתות נוזלים. השימוש בלגימת המים הקטנה ביותר האפשרית מותר.
Thoracoscopy מתבצע על בטן ריקה: המטופל לא צריך לאכול או לשתות אוכל או משקאות בערך 12 שעות לפני הניתוח. כלומר, אם ההליך מתוכנן למחצית הראשונה של היום, רק ארוחת ערב קלה מותרת בלילה הקודם.
עליכם להימנע גם משתייה (אפילו מים) ועישון לפני ההתערבות.
חובה להתקלח כדי לנקות את עור הזיהומים, מה שיפחית את הסיכוי לקבל זיהום במהלך ההתערבות.
אם יש לך תותבות נשלפות, יש להסיר אותן. כך גם בעדשות מגע, מכשירי שמיעה, תכשיטים וכו '.
סדרה בסיסית של חקירות לפני הניתוח כוללת נהלים כמו:
- בדיקות דם קליניות כלליות ושתן;
- קביעת סוג הדם וגורם RH;
- ביוכימיה בדם (קביעת גלוקוז, בילירובין מוחלט וישיר, חלבון, קריאטינין, ALT ו- AST, פוספטאז אלקליין וכו ');
- בדיקות דם עבור RW, HIV, הפטיטיס B ו- C;
- קרישת קרש;
- אלקטרוקרדיוגרמה עם תמלילים;
- צילומי רנטגן (פלואורוגרפיה ).
כל הבדיקות הללו הן חובה לפני בית החזה. ניתן לרשום נהלים אחרים על בסיס אינדיבידואלי, על פי האינדיקציות. לפעמים יש צורך בהתייעצויות עם רופאים של תת-מומחיות.
יש לקחת את כל בדיקות המעבדה הנדרשות לא יותר מ- 7-10 יום לפני החזה הצפוי.
טֶכנִיקָה תורקוסקופיות
Thoracoscopy מתבצע באמצעות הרדמה כללית, במידת הצורך, הריאה המושפעת "מכבה" מתהליך האוורור. מיקומו של המטופל על שולחן הניתוח שוכב בצד הבריא.
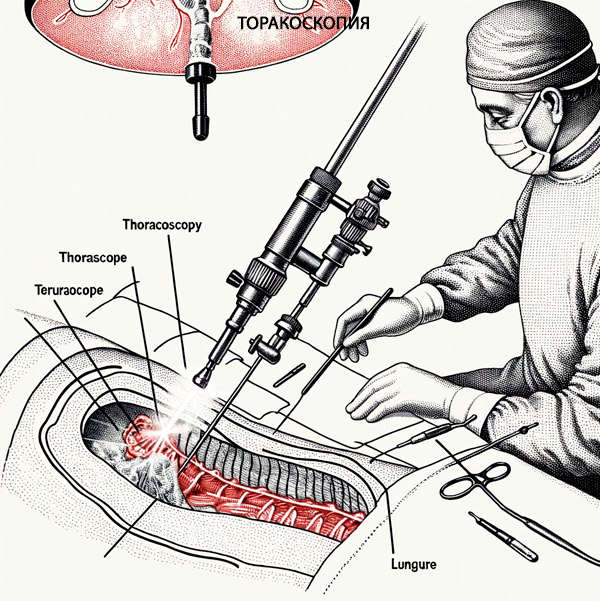
לאחר ניתנת הרדמה, המטופל נרדם. המנתח משתמש באזמל כדי לבצע חתכים קטנים (2 ס"מ בממוצע), דרכו הוא מציג טרוקאר, ואחריו בית החזה ומכשירים נוספים דרך שרוולו. יתכנו שניים או שלושה חתכים, המיקום המדויק של החתכים נבחר בהתאם למיקום האזור הפתולוגי בחלל החזה.
באמצעות בית החזה, המומחה מעריך את מצבו של חלל pleural, מבצע את המניפולציות הדרושות (מסיר חומר לביופסיה, ניקוז וכו ').
בסוף ההתערבות, ניקוז ממוקם באחד החתכים לניקוז הצטברות נוזל pleural ולשמור על לחץ תוך-פלורי הולם.
באופן כללי, ישנן מספר גרסאות של בית החזה. הידוע ביותר הוא שיטת פרידל, שניתן לבצע בהרדמה כללית ומקומית כאחד. [3] דרך החתך, מחט מיוחדת עם קנה נופל מוצגת אל הפלורה, המאפשרת את הבחירה הנכונה בכיוון של ערוץ החזה. לאחר מכן מוצג טרוקאר עם צינור ברונכוסקופי קצר דרך החתך, דרכו מועבר אספירטור עם קצה רך ליניקת הפרשות נוקבות או אקסודטיביות בתוך החלל. [4] יחד עם מכשירים כירורגיים, מוצג מכשיר אופטי להדמיה והדמיה של הפלורה בתוך החלל.
אם מתבצע בית החזה עם ביופסיה, הביו-חומר נלקח בשלב האחרון של הניתוח. זה דורש מלקחיים מיוחדים המחוברים למכשיר אופטי או למחט ביופסיה. תחת תצפית טלסקופית, המלקחיים מובאים לאזור האוסף הביו-חומר המוצע, פותחים את המברשות ונושכים את כמות הרקמה הדרושה. קריש קריש משמש להפסקת דימום.
Thoracoscopy של חלל pleural הושלם על ידי יישום תפרי עור ושרירים בצורת U עמוקה על אתר החתך, למעט החתך בו מוצב ניקוז סיליקון המחובר למנגנון שאיפה להסרת נוזל, אוויר ודם.
בית החזה האבחוני נמשך בדרך כלל לא יותר מ- 40 דקות, אך ניתוח טיפולי יכול להימשך מספר שעות (בממוצע 1.5-2.5 שעות).
לאחר ההליך, המטופל מנוטר כדי לאתר כל סיבוכים בזמן.
בית החזה של הריאה מתבצע על ידי מנתח בית חזה באמצעות אינטובציה או הרדמה כללית, אשר נקבע, תלוי במצב, בגיל, במאפיינים פרטניים אחרים של המטופל. רק הרדמה כללית מיועדת לילדים, מתבגרים או אנשים לא יציבים נפשית. במקרים מסוימים של בית החזה הטיפולי, ניתן ניתוק תוך ניתוחי של ריאה אחת.
חולים עם צורות חמורות של pleurisy מספר ימים לפני ביצוע האנדוסקופיה נקבוביות pleural, המאפשר להפחית את ההשפעה המלחיצה של התרוקנות מוחלטת של חלל pleural של נוזל בזמן בית החזה, כמו גם למנוע תזוזה חדה של המדיאסטינום בזמן הכניסה של בית החזה. המכשיר הוא צינור מתכת בקוטר של עד 10 מ"מ עם שני ערוצים אופטיים. דרך ערוץ אחד נלקח אור לחלל הנבדק, ובאמצעות הערוץ השני התמונה מועברת למסך המצלמה ולמפקח. [5]
Thoracoscopy של המדיאסטינום מתבצע לרוב במרחב הבין-קוסטלי הרביעי, מעט קדמי לקו האקסילרי האמצעי. ישנם מעט יחסית שרירים וכלי שיט בין-קוסטליים באזור זה, וממזער את הסבירות לפציעה. בינתיים, המרחב הפלוראלי נראה כאן בבירור. אם ישנם שווארטים גסים ונוזלים מרוקנים, בית החזה מבוצע באזור הקרבה הקיצונית של החלל לקיר החזה. יש לבצע פלואורוסקופיה מולטיקסיאלית לפני הניתוח כדי לקבוע את הנקודה המתאימה ביותר לחזה. [6]
התוויות נגד
ניתוח החזה-חזה עצמו אינו מהווה איום על חייו של המטופל, ולכן התוויות נגד המצוינות הן תמיד יחסית ונקראות בעיקר על ידי מצב הגוף ויכולתו לסבול הרדמה כללית. ניתן לבטל את הנוהל אם ניתן להטיל ספק בביצועים האיכותיים שלו בגלל תנאי פירוק, בעיקר מצד מערכת הלב וכלי הדם והנשימה.
התוויות כירורגיות לחזה בית החזה כוללות:
- היתוך מלא (מחיקת) של חלל הפלוראלי, המונע שימוש במכשיר אנדוסקופי, ומגדיל את הסיכונים של נזק ודימום באיברים;
- קואגולופתיה (הפרעת קרישת דם).
מרבית המנתחים החזה רואים סימני נזק ללב, בכלי הדם העיקרי, ברונצ'י גדול וקנה הנשימה, והמודינמיקה לא יציבה כהתוויות נגד.
Thoracoscopy לא מתבצע במקרה של אוטם שריר הלב, שבץ מוחי, פגיעה קשה במחזור המוח וכמה מחלות במקביל, אשר נקבעות על בסיס אינדיבידואלי.
סיבוכים לאחר ההליך
Thoracoscopy היא התערבות בטוחה יחסית, שתמיד מתעדפת על פני ניתוחי חלל. התפתחות השפעות שליליות לאחר בית החזה היא נדירה, אם כי לא ניתן לשלול אותם לחלוטין.
מיד במהלך הניתוח אפשרי טראומה מכנית לריאה או לאיברים הסמוכים, לעיתים פגמים כלי שיט, דימום מתרחש, אם כי זה כבר שייך לקטגוריית הסיבוכים הכירורגיים. בשלב שלאחר הניתוח קיים סיכון לתהליכים זיהומיים, בצקת, Hemothorax, Pneumothorax.
חולים לאחר בית החזה עשויים להתלונן על שיעול, כאבי חזה. ברוב המקרים, מדובר בתסמינים תקינים שנעלמים תוך 2-3 ימים אם מנוחה במיטה וכל ההמלצות הרפואיות מתבצעות.
סיבוכים יכולים להופיע הן במהלך בית החזה והן בתקופה שלאחר הניתוח. [7]
נזק לריאה, דימום אפשרי אם המכשירים מוכנסים באופן שגוי ולא נכון. כדי לתקן את הבעיה, האזור הפצוע תופר. אם הפגיעה בכלי הדם קטנה, משתמשים בקשורה או בקפירה. אם פצוע כלי גדול, נפרד בית החזה ומבוצע בית החזה לשעת חירום.
בגלל ירידה חדה בלחץ הדם, תפקוד לקוי של לב, קריסת ריאה במהלך ניקוב החזה, עלול להתפתח הלם, מה שדורש אמצעי החייאה דחופים.
ניתן לעורר הפרה של קצב לב על ידי מניפולציות רשלניות במהלך התערבות, גירוי שריר הלב. לעתים קרובות לא ניתן לזהות את הגורם להפרעות קצב.
חלק מהמטופלים מדווחים על דיספנאה לאחר בית החזה. טיפול בחמצן משמש לביטול תופעה זו.
לא מספיק טיפול במכשירים, הפרה של סטריליות במהלך בית החזה עלולה להוביל לכניסה של זיהום לפצע. דלקת נוקבת באה לידי ביטוי בכאב באזור הפצע לאחר הניתוח, חום, חום, חולשה כללית.
אם רקמת הריאה אינה תופעת כראוי, עלול להתפתח דלקת ריאות, ופגיעה בקרום הסרוסי או זיהום עלולה להוביל לפלוריזי.
ראוי לציין כי הסיבוכים המתוארים לאחר בית החזה הם נדירים ביותר.
טיפול לאחר ההליך
לאחר בית החזה, המטופל מתעורר בחדר ההתאוששות. אם הוכנס צינור ניקוז, הוא יחובר למכשיר הניקוז.
המטופל נותר במחלקה מספר שעות או לילה, ואז מועבר ליחידת אשפוז.
אסור לעשן בשלב שלאחר הניתוח.
לעתים קרובות הרופא ממליץ לך להתחיל לנוע מוקדם ככל האפשר, קום מדי פעם, ללכת ככל האפשר. זה ימנע התפתחות של דלקת ריאות ופקקת. מומלצים גם הם תרגילי נשימה ותרגילים מיוחדים לשיפור מצב מערכת הנשימה.
צינור הניקוז מוסר לאחר הפסקת הפריקה. לאחר ההסרה, הרופא מפעיל רוטב, אשר עשוי להסיר לאחר 48 שעות לכל המוקדם.
המקלחת מותרת יומיים לאחר הסרת הניקוז. אם אין פריקה, אין צורך למרוח רוטב לאחר מקלחת: זה מספיק כדי לנקוט את אתרי החתך עם מגבת נקייה יבשה.
רחצה לאחר חזה בית חזה לא מומלץ עד שהרופא שלך יאשר זאת.
מומלץ לתזונה מאוזנת היטב עשירה בחלבון, ירקות, פירות ודגנים מלאים. חשוב לשתות מספיק מים (אלא אם כן מומלץ אחרת על ידי הרופא שלך).
אסור לתכנן לנסוע במטוס, עליך להתייעץ עם הרופא שלך לפני כן.
לא מומלץ להרים משקולות של יותר מ- 3-4 ק"ג למשך חודש לאחר בית החזה.
לפני השחרור, המומחה יבחן את מצב החתכים הכירורגיים, ייתן את ההמלצות הדרושות לטיפול בפצעים. התפרים מוסרים בערך 7 ימים.
אורך השהות בבית החולים תלוי בגורמים רבים - בפרט, בסוג ובהיקף ההתערבות של בית החזה שבוצעו, באבחון הראשוני ובמצבו הכללי של המטופל.
חובה שתודיע לרופא שלך:
- אם קוצר הנשימה התפתח והחמיר;
- אם החזה, הצוואר, הפנים שלך נפוחים;
- אם יש שינוי פתאומי בקולו, טכיקרדיה;
- אם הטמפרטורה עולה מעל 38 מעלות צלזיוס, יש פריקה מהפצעים (במיוחד עם ריח לא נעים, עקביות עבה).
ברוב המקרים, בית החזה אינו מלווה בסיבוכים, ההחלמה קלה יחסית אם המטופל עומד בכל ההמלצות הרפואיות.

