המומחה הרפואי של המאמר
פרסומים חדשים
כריתת בלוטת התריס
סקירה אחרונה: 07.06.2024

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
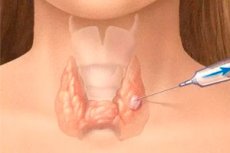
כריתה של בלוטת התריס היא ניתוח כירורגי להסרת אחת מהבלוטות האנדוקריניות החשובות ביותר בגוף - בלוטת התריס (בלנדולה תירואידאה). היקף ההתערבות הכירורגית - הסרת חלק או כל הבלוטה - תלוי באבחון הספציפי. [1]
אינדיקציות להליך
פעולה זו מצוינת:
- בגידולים ממאירים, כלומר סרטן בלוטת התריס -מבדיל, מדולרי, זקיק, פפילרי, אנפלסטי ואדנוקרצינומה; [2]
- במקרה של גרורות לבלוטת התריס של גידולים של לוקליזציה אחרת;
- בנוכחות זפק רעיל מפוזר (בזדמה) בעל אופי רב-מודולרי, מה שמוביל להתפתחות של תירוטוקסיקוזיס. כריתת זפק נקראת גם כריתת הרחם;
- חולים עם זקיק אדנומה של בלוטת התריס או מסה ציסטית גדולה שמקשה על נשימה ובליעה.
הכנה
ההכנה לניתוחים כאלה מתחילה מרגע שההחלטה על נחיצותה מתקבלת. ברור שכדי לבצע אבחנה מתאימה, כל מטופל עבר בדיקת בלוטת התריס (עם ביופסיה של שאיפה) ובדיקת בלוטות לימפה אזוריות.
חשוב גם לקבוע את המיקום של בלוטות בלוטת התריס, מכיוון שהלוקליזציה שלהם עשויה להיות לא אורתוטופית (הם עשויים להיות ממוקמים בראש בלוטת התריס האחורית או רחוקה מהצוואר-במדיאסטינום). מבוצעת סריקת אולטרסאונד או CT של הצוואר.
לפני ההסרה המתוכננת של בלוטת התריס (שלם או חלקי), יש לבדוק את מצב הלב והריאות - בעזרת אלקטרוקרדיוגרמה וצילום רנטגן בחזה. בדיקות דם נלקחות: כללי, ביוכימי, לקרישה. הרופא נותן המלצות על התרופות שנלקח על ידי המטופל (חלק מהתרופות מבוטלות באופן זמני).
הארוחה האחרונה לפני הניתוח, כמומלצת על ידי מרדימים, צריכה להיות לפחות 10 שעות לפני הניתוח.
טֶכנִיקָה כריתת בלוטת התריס
על פי אינדיקציות, ניתן לבצע כריתת כריתת בלוטת התריס הרדיקלית או המוחלטת - ניתן לבצע הסרת כל הבלוטה שבוצעה לטיפול כירורגי בסרטן. הפעולה מבוצעת תחת הרדמה כללית (אנדוטרכאלית), וממוצע משך הזמן שלה כשעתיים-שלוש.
טכניקה של כריתת בלוטת התריס התת-פסיבית המסורתית: חתך רוחבי (אורך 7.5-12 ס"מ) של העור, רקמות תת עוריות, שרירי סטרנו-איליאק והעלון הפריאטאלי של הפאשיה הצווארית נוצרת-לאורך הקפל האופקי האנטומי בחזית הצוואר (מעל הזקן); על ידי חציית ושיפור הכלים המתאימים, אספקת הדם לבלוטה נעצרת; בלוטת התריס נחשפת ומופרדת מסחורה של קנה הנשימה; תזוזת הבלוטה מאפשרת בידוד של עצב הגרון החוזר; בלוטות בלוטת התריס מזוהות (כדי להגן עליהן מפני נזק מקרי ולא לשבש את אספקת הדם); לאחר בידוד הבלוטה מהקפסולה הקסומה, כריתתה מתבצעת; שולי הקפסולה מצטרפים לתפרים; המקום בו נמצאת הבלוטה סגורה עם יריעה קרבית של הקסם הפנימי של הצוואר; הפצע הכירורגי תופר עם התקנת ניקוז (המוסרת לאחר 24 שעות) ויישום רוטב סטרילי.
אם קיימת ממאירות, משתמשים בכריתת בלוטת התריס החיצונית הרדיקלית - הסרה מלאה של אונה אחת, איסטמוס ו-90% מהאונה הנגדית (משאיר לא יותר מ-1 גרם רקמות בלוטות). חולים עם גידול גדול, כמו גם סרטן בלוטת התריס המדולרי עשויים לדרוש כריתת בלוטת התריס עם לימפודיס או כריתת לימפדנה, כלומר הסרת בלוטות הלימפה של הצוואר שנפגעו על ידי גרורות. בהתאם ללוקליזציה שלהם, מתבצעת כריתה דו-צדדית - כריתת בלוטת התריס עם לימפודיה לרוחב או הסרת הצמתים המודיאסטינליות העליונות והקומניות - כריתת בלוטת התריס עם לימפודיה מרכזית.
אם לא מוסר את הבלוטה כולה, אך יותר ממחצית מכל אונה, כולל האיסמוס, מדובר בכריתת בלוטת התריס תת-תיתיתית (כריתה), המשמשת במקרים של גושים או בודדים בעלי אופי שפיר. כאשר הגידול הוא קטן (למשל, מיקרו-קרצינומה פפילרית מבודדת) או שהנודולה היא בודדת (אך חשדנית באופיו השפירי), רק האונה המושפעת של הבלוטה ואיסטמוס עשויה להיות מוסרת - כריתת התריס. והסרת רקמת איסטמוס בין שתי האונות של הבלוטה (Isthmus glandule thyroideae) במקרה של גידולים קטנים הממוקמים עליה נקראת כריתת כריתת איסטמוס.
כריתת בלוטת התריס הסופית כביכול מבוצעת כאשר חולה עבר ניתוח בלוטת התריס (כריתה תת-תאי או כריתת התריס של התריס) ויש צורך להסיר את האונה השנייה או את החלק הנותר של הבלוטה.
במקרים מסוימים ניתן לבצע ניתוחים אנדוסקופיים, המשתמשת במערך מיוחד של מכשירים לכריתת בלוטת התריס. במהלך התערבות זו מוכנס אנדוסקופ דרך חתך קטן בצוואר; פחמן דו חמצני נשאב פנימה לשיפור התצוגה, וכל המניפולציות הנחוצות (דמיון על המסך) מבוצעות עם מכשירים מיוחדים דרך חתך קטן שני. [3]
ההשלכות לאחר ההליך
הן המצב הכללי לאחר כריתת התריס והן לתוצאותיו לטווח הקצר והארוך תלויות במידה רבה באבחון החולים ובהיקף ההליך הכירורגי שבוצע.
למרות שהנוהל נחשב לבטוח (שיעור התמותה לאחר דיווח שהוא לא יותר משבעה מקרי מוות לכל 10,000 ניתוחים), חולים רבים מדווחים כי חייהם משתנים לנצח לאחר כריתת בלוטת התריס.
וזה לא שיש צלקת או צלקת על הצוואר לאחר כריתת כריתת התריס, אלא העובדה שכאשר מוסרים כל בלוטת התריס, הגוף עדיין זקוק להורמוני בלוטת התריס המווסתים תפקודים רבים, תהליכים מטבוליים ומטבוליזם סלולרי. היעדרותם גורמת תת פעילות של בלוטת התריס לאחר כריתת בלוטת התריס. לפיכך, טיפול לאחר כריתת בלוטת התריס יידרש בצורה של טיפול החלפה לכל החיים באנלוגי סינטטי של הורמון T4, התרופה levothyroxine (שמות אחרים כוללים L-thyroxine, Euthyrox, bagothyrox ). על המטופלים לקחת את זה מדי יום: בבוקר על בטן ריקה, והמינון הנכון נבדק על ידי בדיקות דם (6-8 שבועות לאחר תחילת השימוש).
כפי שצוין על ידי אנדוקרינולוגים, נצפתה התפתחות של תת פעילות של בלוטת התריס המשנית לאחר כריתת בלוטת התריס התת-תחומית בתדירות נמוכה בהרבה: כ 20% מהמטופלים המופעלים.
עליכם להיות מודעים להשפעות של כריתת בלוטת התריס על הלב. ראשית, תת פעילות של בלוטת התריס לאחר הניתוח מעוררת ירידה בקצב הלב ועלייה בלחץ הדם, וגורמת לכאבי לב, פרפור פרוזדורים וסינוס ברדיקרדיה.
שנית, בלוטות התריס עלולות להיפגע או להסיר יחד עם בלוטת התריס במהלך הניתוח: שכיחות ההערכה המקרית מוערכת בכ- 16.4%. זה שולל את הגוף הורמון פרתירואידי (PTH), הגורם לירידה בספיגה חוזרת של הכליה וספיגת מעיים של סידן. לפיכך, סידן לאחר כריתת התריס עשוי להיות בכמויות לא מספקות, כלומר, היפוקלצמיה מתרחשת, שהסימפטומים שלהם עשויים להימשך במשך שישה חודשים לאחר הניתוח. במקרה של היפוקלצמיה קשה, נצפתה אי ספיקת לב עם ירידה בשבריר פליטה חדרי שמאל וטכיקרדיה חדרית.
שאלה נוספת היא האם הריון אפשרי לאחר כריתת בלוטת התריס. ידוע כי במחזור הווסת של בלוטת התריס מופרעים. אולם קבלת הפנים של לבותירוקסין יכולה לנרמל את רמת הורמוני בלוטת התריס T3 ו- T4, כך שיש סיכויים להיכנס להריון לאחר הסרת בלוטת התריס. ואם מתרחש הריון, חשוב להמשיך בטיפול החלפה (התאמת המינון של התרופה) ולפקח כל העת על רמת ההורמונים בדם. [4]
מידע נוסף בחומר - בלוטת התריס וההריון
סיבוכים לאחר ההליך
הסיבוכים הסבירים ביותר מניתוח זה כוללים:
- דימום בשעות הראשונות לאחר הניתוח;
- המטומה של צוואר, המתרחשת תוך 24 שעות לאחר ההליך ומתבטאת על ידי עיבוי, נפיחות וכאב של הצוואר מתחת לחתך, סחרחורת, קוצר נשימה וצליל צפצופים בעת נשימה;
- חסימת דרכי הנשימה, העלולה להוביל לאי ספיקת נשימה חריפה;
- צרידות זמניות של הקול (עקב גירוי של עצב הגרון החוזר או הענף החיצוני של עצב הגרון העילאי) או צרידות קבועות (עקב נזק);
- שיעול בלתי נשלט בעת דיבור, קושי נשימה או התפתחות של דלקת ריאות שאיפה נגרמים גם כתוצאה מפגיעה בעצב הגרון החוזר;
- כאב ותחושה גושית בגרון, קושי בבליעה;
- כאב ונוקשות בצוואר (שיכולים להימשך מספר ימים למספר שבועות);
- התפתחות דלקת זיהומית, בה הטמפרטורה עולה לאחר כריתת התריס.
בנוסף, לאחר כריתת כריתת התריס בקרב חולים עם בזלגיה, חום עם טמפרטורת הגוף עד +39 מעלות צלזיוס ויכולים להתרחש כתוצאה ממשבר תירוטוקסי הדורש טיפול נמרץ.
טיפול לאחר ההליך
לאחר הניתוח, המטופלים נשארים בחדר תחת פיקוחו של צוות הסיעוד; יש להעלות את ראש המיטה כדי להפחית את הנפיחות.
אם יש לך כאב גרון או בליעה כואבת, האוכל צריך להיות רך.
היגיינה חיונית, אך אסור לאזור החתך להיות רטוב במשך שבועיים-שלושה עד שהוא מתחיל להחלים. לכן אתה יכול להתקלח (כך שהצוואר יישאר יבש), אך יש להימנע רחצה לזמן מה.
ההחלמה תדרוש לפחות שבועיים, ובמהלכה המטופלים צריכים להגביל את הפעילות הגופנית ככל האפשר ולהימנע מהרמת משקולות כבדות.
מכיוון שהאזור סביב החתך מציב אותך בסיכון מוגבר של כוויות שמש, מומלץ להשתמש בקרם הגנה לפני שתלך בחוץ לשנה לאחר הניתוח.
המטופלים עוברים את הבדיקות הבאות לאחר כריתת התריס: בדיקות דם עבור
רמות תירוטרופין יותרת המוח (TSH) - הורמון בלוטת התריס בדם,, ברמות סרום של הורמון פרתירואידי (PTH), סידן ו קלציטריול בדם.
קביעת רמת TTH לאחר כריתת בלוטת התריס מאפשרת להימנע מהתפתחות של תת פעילות של בלוטת התריס על ידי מרשם לטיפול בהחלפת הורמונים (ראה לעיל). הנורמה הקבועה של TTH לאחר כריתת בלוטת התריס היא מ- 0.5 ל- 1.5 מו/ד"ל.
הישנות לאחר כריתת בלוטת התריס
לרוע המזל, הישנות סרטן בלוטת התריס לאחר כריתת בלוטת התריס מוחלטת נותרה בעיה רצינית.
הישנות נקבעת על בסיס סימנים קליניים של גידול, נוכחות/היעדר גידול על רנטגן, סריקת יוד רדיואקטיבית או אולטרסאונד לאחר כריתת בלוטת התריס, ובדיקות ל רמות תירוגלובולין בדם, שנחשבת לאינדיקטור של מחלות. יש לקבוע את רמתו כל 3-6 חודשים במשך שנתיים לאחר כריתת התריס, ופעמי או פעמיים בשנה לאחר מכן. אם תירוגלובולין עולה לאחר כריתת התריס לסרטן, זה אומר שהתהליך הממאירי לא הופסק.
על פי ההוראה על הקמת קבוצות מוגבלות (משרד הבריאות של אוקראינה, צו מס '561 מ- 05.09.2011), החולים נקבעים מוגבלות לאחר כריתת בלוטת התריס (קבוצה III). הקריטריון מוגדר בניסוח הבא: "כריתת בלוטת התריס המוחלטת עם תת פעילות של בלוטת התריס המשנה או ללא פיצוי עם טיפול הולם".

