המומחה הרפואי של המאמר
פרסומים חדשים
רנטגן של המותניים עם בדיקות תפקודיות: איך להכין ואיך לעשות?
סקירה אחרונה: 23.04.2024

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
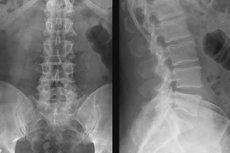
האבחון הנגיש ביותר, המאפשר לדמיין את המבנה הפנימי ולהעריך את מצב עצמות השלד של עמוד השדרה, הוא רדיוגרפיה. ההליך הוא כאבים, אינו דורש הכנה מסובכת, סבירים וביצע במהירות כמעט בכל המוסדות הרפואיים. עמוד השדרה המותני רדיוגרפיה משמש בעיקר לאיתור מבנים עצם פגמים (שברים, osteophytes, עקמומיות, לקזז, משמרות גידולים ותהליכים דלקתיים), שכן רוב בניגוד רקמות שלהם נראה בבירור על ידי צילומי.
רק מחקר זה הוא לפעמים לא מספיק כדי להעריך את מצבם של מבנים fibro-cartilaginous של דיסקיות בין חולייתיים ורקמות רכות. כדי לקבוע במדויק כי יש מותח של השרירים והרצועות, נזק העצבים וכלי הדם, שבר השדרה, עליך להשתמש בשיטות אחרות.
אינדיקציות להליך
מומחים שונים יכולים להפנות את המטופל לצילומי רנטגן של עמוד השדרה המותני: מטפל, נוירופתולוג, ורטרברולוג, אונקולוג, אורתופד. בהנחיית המטופל למחלקת האבחון, הרופא מציין את אזור עמוד השדרה שייבדק ואת האבחנה המיועדת.
הבסיס להפניית חולה לרנטגן עשוי להיות:
- תלונות של קהות ועוויתות של שרירי הגפיים התחתונות;
- הנחות על דפורמציות אפשריות של עמוד השדרה באזור זה: עקירה של דיסקים, שבר, גידולים גרמיים, דחיסה, גרימת כאב, עקצוץ, קהות באזור המותני;
- פציעות טראומטיות: שברים, נקעים, תת-עמודות בעמוד השדרה המותני;
- מחלות אונקולוגיות של לוקליזציה זו, ראשוניות וגרורות;
- collagenoses;
- חשד לדלקת בעמוד השדרה - אוסטאומליטיס, עגבת, שחפת;
- חשדות אנומליות מולדות של עמוד השדרה;
- בדיקה לפני ואחרי הניתוח;
- מעקב אחר תוצאות הטיפול.
הכנה
לפני ביצוע פעולה אבחון נתון זה נדרש להשקיע הכנה פשוטה למחקר. עצם ההליך של רדיוגרפיה של החלק התחתון של עמוד השדרה עם צילומי רנטגן מבוצע בבוקר על קיבה ריקה. בעבר, בלילה הקודם, יש צורך לנקות את המעיים. הדבר נעשה כך שהגזים שנצברו במעי אינם מעוותים את בהירות הדימוי, ולפיכך התוצאה של המחקר.
נראה כי הכל פשוט וברור, עם זאת, איך לנקות את המעי לפני ביצוע מחקר רנטגן? ישנן מספר שיטות ניקוי.
ניתן לפנות לעזרת הרופאים ולעשות הידרוקולותרפיה. ההליך של ניקוי המעיים עם זרם של מים ייקח כעשרים דקות, זה יעלה סכום מסוים של כסף וזמן לבקר במוסד רפואי על ידי מינוי.
רוב החולים מעדיפים לא להטריד ולעשות חוקן ניקוי שלהם מול הרנטגן בבית. מנגנון עבור הליך זה, ככלל, הוא כל אחד בארון התרופות בבית - אגס סיליקון (גומי) או ספל של Esmarch. באמצעות כל מכשיר נתון במעי של מבוגר, אתה צריך לשפוך פתרון 1.5-2 ליטר עם טמפרטורה של כ 37-38 ℃. הפתרון הפשוט והפופולארי ביותר הוא מים רותחים עם מלח מומס בו בפרופורציות: כפית מלח היא ½ ליטר מים, ולכן, ב 1.5 ליטר לנו לפזר שלוש כפיות, ובשניים - ארבעה.
אתה יכול לחלוט קמומיל תרופה על פי המרשם המוצג בהוראות על החבילה. חוקן טיהור לפני הרנטגן עם עירוי זה מנקה את הגזים ו sanitizes המעיים.
כאשר הפתרון הוא הכין ושפך לתוך הספל Esmarch, המטופל שוכב על צדו השמאלי, לכופף את ברכי מעט מזריק לעצמו עם הקצה, טרום משומן עם וזלין לתוך פי הטבעת שלך, לחץ על הצינור והפתרון הוא שפך לאט לתוך המעי. אז אתה צריך לנסות לשמור את הפתרון בתוך זמן רב ככל האפשר. ואז - לבקר בשירותים להיפטר התוכן של המעיים.
למי שלא יכול לסבול את הליך הניקוי באמצעות חוקן, אתה יכול להשתמש בשיטות אחרות: לשתות בלילה כמה (5-7) כוסות מים מלוחים או להשתמש Fortrans תרופה מיוחד - משלשל שנועד לנקות את המעי לפני הניתוח ונהלי אבחון. התרופה מדוללת במים בפרופורציות של מנה אחת לליטר, וכמות המים מחושבת מתוך יחס של 1 ליטר לכל 15-20 ק"ג של משקל גוף. לשתות פתרון משלשל לאט. קצב ספיגת הפתרון צריך להיות בערך ליטר לשעה. כל החלק של הפתרון יכול להיות שיכור בלילה בישיבה אחת, או מחולק לשני חלקים.
ישנן אפשרויות שונות. הם מתוארים בבירור בהוראות למשלגן. המטופל בוחר את האופציה המקובלת ביותר לעצמו, תלוי בזמן ההליך ובאפשרויות שלו לספוג כמות גדולה של נוזל. פורטרנס היא תרופה יעילה ובטוחה למדי, אבל, כמו כל התרופות, יש התוויות נגד לשימוש שלה. רגישות זו, פגיעה ברירית המעי מסיבות שונות - דלקת, גידולים, פוליפוסיס, הסיכון לחסימה, אגב, חוקן אינו רצוי גם במקרים אלה. אם אתה לוקח תרופות, אתה צריך להכיר את הפרטים של אינטראקציות בהוראות Fortrans.
יש גם לציין כי חוקן לא מוגדר ולא לוקחים משלשל מיד לאחר הארוחה. זה הכרחי כי הארוחה האחרונה לקחת לפחות שלוש שעות, וזה יהיה הארוחה האחרונה שלך לפני ההליך. אתה יכול לשתות מים נקיים, לא נוצצים בערב, אם אתה רוצה, אבל לא בליטר, אבל כמה לגימות.
הדיאטה לפני הרנטגן של עמוד השדרה המותני גם ענייני. בערך 2-3 ימים לפני המדידה האבחון המוצע לא צריך לאכול מזון מעוכל ומאכל מעודד כי מקדם ייצור גז. אלה כוללים מאפינס טרי, עוגיות חמאה ודברי מתיקה אחרת, משקאות קלים, קפה ואלכוהול, חלב טרי, לחם, קטניות, כרוב, בכל צורה, בשר מעושן, דגים, נקניקים, ירקות ופרותי גלם.
לאנשים רבים יש שאלה שאתה יכול לאכול לפני רנטגן של האזור המותני. תירגעו, הדיאטה לא קשה. אם אתם אוכלים פרוסת לחם (ולא חצי כיכר) עם תבשיל או קערת מרק, אירוע הניקיון יאיץ את הכול. כנ"ל לגבי כוס חלב, כריך עם נקניק. עם זאת, אם אפשר לבחור, אז עדיפות צריכה להינתן מזון מתעכל בקלות: מרקים, purees ירקות, מרקים בשר. זה אפשרי עם בשר או דגים, אבל מבושל או אפוי. מאת משקאות עדיף לתת עדיפות תה ומים נקיים פשוטים. כמובן, ללא סודה, אלכוהול, קפה מרק אפונה, אתה יכול לעשות שלושה או ארבעה ימים. כרוב גורם גם ייצור גז מוגבר אצל אנשים רבים. באופן כללי, כולם יודעים את התגובה שלהם למוצרים ויכולים להניח את התוצאה. אם יש בעיות עם העיכול של מזון במהלך תקופת ההכנה, אתה יכול לקחת גלולה של הכנת אנזים (mezim, festal) המסייע בעיכול לפני האכילה. עם גזים, אשר הופיע בזמן לא מתאים, אתה יכול גם להתמודד עם עזרה של פחמן מופעל או enterosgel.
ביום שלפני צילום הרנטגן, מומלץ שתאכל לא יאוחר משש שעות, כך ששיא פעילות הניקיון לא יתרחש בלילה.
בנוסף, לובש תחתונים בבוקר לפני ההליך, לשים לב לעובדה שזה לא היה מקושט - מתכת ריסוס, אבני חן.
טֶכנִיקָה רנטגן של עמוד השדרה המותני
ביום הבדיקה אסור לאכול, לשתות, לעשן. בחדר הרנטגן לפני נטילת המקום על ידי הרופא ולקחת את המיקום הרצוי, בנוסף לבגדים החיצוניים (כדי להיסחף עד פשתן), החולה חייב להסיר את כל מוצרי מתכת מגופו.
צילומי רנטגן של עמוד השדרה המותני מבוצעים ברוב המקרים כאשר המטופל נמצא במצב שכיבה (היטל אחורי ישיר) או בצד (לרוחב), לפעמים, בהתאם ליכולות הציוד, הישיבה או העמידה. במידת הצורך, ניתן להקצות מידע נוסף לעמוד השדרה בהקרנה אלכסונית.
החולה שוכב על השולחן ולוקח את המיקום הדרוש, צמוד לאזורים הנושא של הגוף (הצוואר והחזה) מכוסה אפוד להוביל כדי להגן על האיברים הנמצאים שם מן הקרינה. במהלך ההדמיה, החולה לא צריך לזוז או אפילו לנשום, בזהירות את הדרישות של הרדיולוג. הנוהל עצמו לוקח כמה דקות, התמונות הן בדרך כלל מוכן רבע שעה.
בהתבסס על גרסת האבחון של התמונות שכבר התקבלו, וגם - בהתחשב בתלונות של המטופל, ניתן לרשום רדיוגרפיה של עמוד השדרה המותני עם בדיקות תפקודיות. מטרת מחקר זה היא להעריך את ניידות המחלקה. התמונה צולמה במיקום המרבי של השדרה המעוקמת והמוכתמת. תמונות שצולמו במצב ישיבה או ישיבה נחשבות עדיפות ואינפורמטיביות ביותר, אך בהתחשב בסוג הציוד, במטלות הבדיקות ובמצבו הבריאותי של המטופל, ניתן גם להשתמש במיקום הנוטה.
צילומי רנטגן פונקציונליים של עמוד השדרה המותני נעשים בהקרנה לרוחב.
- המטופל עומד, נוגע לצדדים אל עמדת הרנטגן האנכית. ראשית, הוא רוכן קדימה ככל האפשר, מנסה לגעת ברצפה עם ברכיו ישר עם האצבעות שלו - את הזריקה הראשונה נלקח במצב זה. לאחר מכן, מתכופף, מתכופף בחזרה ככל האפשר, ידיים באותו זמן להרים למעלה, אוחז את ידיו המנעול על החלק האחורי של הראש - המיקום של התמונה השנייה.
- המטופל יושב, מחבק את צדו של הגוף אל הדוכן, גוחן לפנים, זרועותיו שלובות על הברכיים, ומרפקיו נלחצים אל הירכיים (הירייה הראשונה). מאותו מעמד ישיבה לירייה השנייה, החולה מתכופף לאחור ככל האפשר, מטיל את ראשו לאחור ומכופף את עצם החזה.
- תצלום בתנוחה של כיפוף נעשה שוכב על הצד בתנוחת העובר, בעוד הראש מונח על זרוע כפופה. הירייה השנייה (הרחבה מקסימלית) נעשית ליד הדלפק, רק ביד אחת החולה נדבק לקצה השולחן.
התוויות נגד
רדיוגרפיה אינה מבוצעת בחולים עם שתלים ממתכת או אלקטרונית.
חולים עם מחלת נפש שלא מאפשרים לבצע את ההליך, בשל חוסר ההבנה של הצורך לעמוד בדרישות מסוימות (לאמץ את התנוחה הרצויה, לעצור את הנשימה), צילומי רנטגן שגרתית לא מבוצעת.
הריון וילדים מתחת לגיל 15 הם התוויות נגד מוחלטות לרדיוגרפיה שגרתית, בשל הסכנות של השפעות לא רצויות על התפתחות העובר של הילד שטרם נולד ועל גידול עצמות בילדות. היוצאים מן הכלל היחידים הם מקרים בהם האבחנה יכולה להציל את החיים בקטגוריה זו של האוכלוסייה - פגיעות חריפות והצורך בהתערבות כירורגית דחופה. רדיוגרפיה חירום לכל החיים מתבצעת כמעט על כל הקטגוריות של האוכלוסייה, שמירה על אמצעי זהירות.
זמני רנטגן עשוי להיות התווית אם החולה אינו מסוגל להישאר עדיין אפילו לזמן קצר, לבטל את ההליך בגלל חוסר יכולת ניתן בשל היעדר הכנה של המעי.
אנשים עם חסינות מופחתת ניתן לדחות לאבחון מתוזמן עד תקופה נוחה יותר.
אצל אנשים הסובלים מעודף משקל, מחקר זה עשוי להיות אינפורמטיבי מספיק, שכן שכבות של שומן תת עורית להוביל בהירות מספיק של צילומי רנטגן.
ביצועים רגילים
על ידי צילומים יכולים לראות שינויים במבנה של רקמת העצם של החוליות (מקדם שביר, סדק, ללבוש, דליל דפורמציה של עצמות וסחוס), פתולוגיות שונות של עמוד השדרה (מעוקל, כיווץ, עקירת חוליות, ציסטות, תהליכים דלקתיים) מצביע על הנוכחות של גידולים, שברים ושל דפורמציות של דיסקים בולמי זעזועים בין חוליות.
רדיוגרפיה יכולה לשמש לאבחון lsteosacral osteochondrosis, אוסטאופורוזיס, radiculitis, spondylolisthesis, שבר, קרע של הדיסק, spurs עצם וגידולים אחרים. מדי פעם, כממצאים מזדמנים, מאובחנים תהליכים פתולוגיים שאינם קשורים למחלות עמוד השדרה.
כל אחד בנפרד, לאחר שצילם את ההשלכות הנדרשות ויש לו תלונות מסוימות, הרופא רשאי לקבוע מחקרים נוספים. רנטגן של עמוד השדרה המותני עם בדיקות פונקציונליות מאפשר לאמוד את הנפח הכולל של תנועות בתחום זה. מחקר זה נחוץ כאשר המטופל יש הגבלה חלקית או מלאה של תנועתיות של חלקי הגוף הקשורים הפתולוגיה של לוקליזציה זו.
תיאור רנטגן בצוואר
התמונה המתאימה החלק הנורמלי הגלוי של חלק התחתון של עמוד השדרה צריכה להיות אפילו, בלי עיוותים, מספר החוליות, צורתם וגודלם לעמוד גם פרמטרים הדרושים, על שלמות מבנה העצמות רקמה לא תיפגע, הרקמות הרכות המקיפות את העמוד השדרה - ללא בצקת.
רנטגן מגלה את הסימנים של מחלות גדולות של עמוד השדרה או כוחות להניח בעיות ומצביע על לוקליזציה של תהליך פתולוגי.
התמונה נעשית בצבעים שחור ולבן עם אזורים בעוצמה שונה. העצמות הן המבנים הבהירים ביותר, הלבנים כמעט, והרקמות הרכות נראות גרועות מאוד, שכן צילומי רנטגן עוברים דרכם כמעט לחלוטין. שברים נראים בבירור בתמונה - הם נראים כמו סדקים כהים לא אחידים (סדקים) החוצים את העצם, ייתכן שיש התקות באתרי השרירים - פערים בקווים של הקצוות הצדדיים של העצם. עקמת הוא דמיינו בתמונה כמו סידור א-סימטרי של עמוד השדרה (סוטה אותו בכל כיוון).
Lstear osteochondrosis מאובחנת על ידי סימנים כאלה כמו ירידה של שחרור לומן בין החוליות, שבו דיסק בין-חולי נמצא. בשל מיקומו הזקוף של האדם, העומס על החלק התחתון של עמוד השדרה הוא הגבוה ביותר, הם נאלצים לקלוט אותו כל הזמן תוך כדי ריצה, קפיצה, הליכה. זה ברמה של המותני כי שינויים פתולוגיים מזוהים הראשון.
נוכחותה של אוסטאוכונדרוזיס מצביעה גם על נוכחותם של שינויים ניוווניים מפצים בצורת אוסטאופיטים (גידולים שוליים על גוף החוליה), אשר נוצרים במקומות של נזק קבוע (כרוני) לרצועות עמוד השדרה.
הסיבוך של spondylosis osteochondrosis הוא דמיינו בתמונה כמו בצורת גידולים בצורת חיבור חוליות הממוקם בשכונה.
יש גם ירידה ניכרת בצפיפות רקמת העצם של החוליות, במקומות של צפיפות מופחתת הסרט מודגש חזק יותר, ואזורים אלה הופכים כהים (אפור במקום לבן).
את שלבי המחלה ניתן לקבוע גם מתמונת הרנטגן: הראשון מתאים לירידה בסדק בין-חולי לגובה שלא יעלה על שליש גובה החוליה; במחצית השנייה. התואר השלישי מתאים לגודל הנותר של הסדק בין-חולי, המהווה למעלה משליש מגובה גוף החוליות.
על הרנטגן, אתה יכול לראות את lumbarization של החוליה המקודש הראשון (S1). פתולוגיה זו מופיעה כשבר נוסף של עמוד השדרה, מופרד מן הציר המרכזי על ידי הארה. מום מולד, בדרך כלל מזוהה על ידי מקרי על הרנטגן. זהו אחד הגורמים לומבגו, עקמת ו osteochondrosis מוקדם. במקרה זה, החוליה המקודשת הראשונה מופרדת מן העצה באופן חלקי או מלא, הופכת המותני השישי (בנורמה יש חמישה).
העקירה של החוליה המותנית החמישית (L5) מצביעה על כך שאין מספיק חוליות מותני. ישנם ארבעה במקום חמישה prescribed ואין המפרקים היבט, אשר מוביל גם osteochondrosis מוקדם, נגרמת על ידי עומס מוגבר על הנותרים בשל היעדר חוליה.
קערת עמוד השדרה המותני נקבעת על ידי נוכחות של כמה סימנים עקיפים. קיומו, במקום זאת, ניתן לחשוד, מאשר נקבע במדויק. עם שבר, רקמות רכות מושפעות, ולכן זה אינו גלוי על roentgenogram. לנתח ולהשוות את התמונות הקדמיות ואת הצד. ניתן להניח כי שבר יכול להתרחש אם חוליות להיראות כמו בעוצמה גבוהה תצורות גדולות של צורה מלבנית, עם קצוות לרוחב קעור מעט פינות מעוגלות. היטל לרוחב מראה נוכחות של osteophytes. רדיולוגים מנוסים לנתח את קווי המתאר של החוליות, את המרחק ביניהם, את עוצמת קרני דרך העצם, אבל השגיאה עדיין אפשרי - תסמינים אלה עשויים להעיד על נקעים ושברים, גידולים, עקמת קיפוזיס.
לפעמים על הרנטגן אתה יכול לראות הפסקות עם קווי עגול חדה, המציין את הנוכחות האפשרית של גידולים (לא בהכרח עמוד השדרה, אחרים יכולים להיות מוקרן גם באזור זה). אתרים כהים יותר עם גבולות מטושטשים מטושטש ניתן לפרש כמו נפיחות של רקמות דלקתיות. עם זאת, אף רופא לא יגיד בדיוק מה עמעום אמצעים על הרנטגן באזור המותני. נדרש מחקר נוסף.
סיבוכים לאחר ההליך
ברפואה, לצורך אבחון, נעשה שימוש בעוצמת קרינת רנטגן בעצימות נמוכה, הנמשכת זמן קצר. אפילו עם חזרה חוזרת ונשנית של ביצוע זה צעד אבחון, אין תוצאות מיידיות לאחר ההליך יכול להתעורר. והרחוק, למשל, הסיכונים להתפתחות אונקופתולוגיה בעתיד בקרב אנשים שעברו בדיקה זו, ומעולם לא היו כפופים לה, זהים כמעט.
גלים אלקטרומגנטיים בעלי אנרגיה גבוהה המשמשים לציוד רנטגן אינם מסוגלים להצטבר ברקמות הגוף כאלמנטים כימיים רדיואקטיביים ולכן לא נדרשים אמצעים להסרת קרינה לאחר בדיקת רנטגן.
עם זאת, בדיקת רנטגן נדרשת רק על ידי רופא מרשם ולפקח על מינון החיים שהתקבלו. הבדיקה האבחנה מתבצעת ללא חדירה לגוף, ללא כאבים ונסיגה לאחר הליך זה אינו נדרש. במקרה שלנו, מינון הקרינה על ציוד קונבנציונאלי הוא 0.7 mSv, על 0.08 mSv דיגיטלי, שהושג במהלך ההליך (לשם השוואה: המינון השנתי המותר לרדיולוגים לא יעלה על 20-50 mSv).
הסיבוך העיקרי לאחר ההליך הוא עודף של סף קרינה מותר, ועל מנת לעלות את זה אפילו על ציוד ישן, אתה צריך רנטגן עמוד השדרה המותני יותר מעשרים פעמים בשנה.
אז, גילינו כי סיבוכים לאחר ההליך של רדיוגרפיה אינם מתעוררים. אבל סירוב של אבחון יכול להוביל לתוצאות חמורות, אפשר "להסתכל דרך" שברים, נקעים, neoplasms, שינויים degenerative. טיפול לקוי מוביל לסיבוכים של מחלות, כאב מתמיד ואי נוחות, אובדן ההזדמנות ללכת באופן עצמאי.
ביקורות של הנוהל הם הטובים ביותר, זה לטווח קצר, לא גורם כל אי נוחות ומצבו של המטופל לפני ההליך ואחרי זה לא משתנה. ההופעות והשאלות העיקריות מתייחסות להכנה לצילומי רנטגן, ובמיוחד לניקוי המעיים. משוב טוב מאוד על פורטרן. חולים עם ניסיון שיש להם משהו להשוות, מומלץ לא לעשות חוקן, אבל כדי לנקות את המעיים עם תרופה זו.
הודות לזול של רדיוגרפיה, הזמינות של מעבדות רדיולוגיות כמעט בכל המחלקות מחוץ למטופל, כמו גם תוכן מידע גבוה, זה נפוץ מאוד. עוד עצה כי חולים "מנוסים" לתת הוא: אם אפשר, לקחת צילומי רנטגן בחדרים מצוידים בציוד המודרני ביותר. יש לה יתרונות רבים - מהנוחות של המטופל עצמו ודימוי טוב יותר למינון הקרינה הנמוך ביותר.
אנלוגים לצילומי רנטגן
שיטת קרינה חלופית של אבחון היא טומוגרפיה ממוחשבת (CT). בניגוד לצילום הרנטגן, הרופא מקבל תמונה תלת-ממדית ברורה יותר, שניתן להעתיק אותה לדיסק לייזר או לכונן הבזק מסוג USB, שנשלח בדואר אלקטרוני. טומוגרפיה ממוחשבת יכולה להיעשות למטופלים עם שתלים. עם זאת, סוג זה של מחקר נותן את עומס הקרינה המשמעותי ביותר. המינון של הקרנה עם טומוגרפיה ממוחשבת של עמוד השדרה המותני הוא 5.4 mSv.
דימות תהודה מגנטית (MRI) הוא די אינפורמטיבי, זה נחשב בטוח. זה יכול לשמש גם כדי לאבחן פציעות ומחלות עמוד השדרה. עם זאת, בנוסף לעלות הגבוהה של המחקר, שיטות הקרנה (צילומי רנטגן וטומוגרפיה ממוחשבת) נחשבים יותר אינפורמטיביים בבדיקת מבנה העצם של עמוד השדרה. MRI משפר ויזואליזציה של רקמות רכות, כלי עצבים, כמו גם neoplasms בהם.
כאשר בוחנים מטופל, ניתן להשתמש בשיטות שונות, הבחירה תלויה בתלונות המטופל ובדיאגנוזה הראשונית, אך הרנטגן של עמוד השדרה המותני הוא רב-תכליתי ואינפורמטיבי, וחשוב מכך. במקרים מסוימים, הוא יכול לתת תמונה מלאה. אם יש צורך, זה יכול להיות בתוספת עם MRI.


 [
[