המומחה הרפואי של המאמר
פרסומים חדשים
תסמונת פוסט-פלביטית של הגפיים התחתונות
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
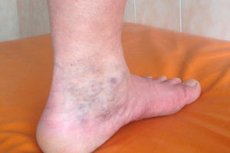
תסמונת היא מכלול של תסמינים המופיעים בתנאים מסוימים על רקע פתולוגיות בריאותיות קיימות. לפיכך, על רקע דליות ורידים ופלבוטרומבוזיס, יכול להתפתח מכלול תסמינים הנקרא "תסמונת פוסט-טרומבופלביטית" (PTFS). מאפיין של PTFS הוא שהתסמינים החמורים האופייניים לה מתפתחים זמן מה לאחר אירוע של טרומבוז חריף, וקשה אף יותר להילחם בהם מאשר במחלה הבסיסית.
גורם ל תסמונת פוסט-תרומבוטית
כאשר בוחנים את הגורמים לפתולוגיות שונות, אנו נתקלים בדרך כלל במצב בו ישנם מספר גורמים בו זמנית שיכולים לגרום למחלה ספציפית. במקרה של תסמונת פוסט-תרומבופלביטית, הגורם לתסמינים לא נעימים מאוד הוא אחד - פקקת בכלי הדם של הגפיים התחתונות והפרעות המודינמיות הנגרמות על ידו.
אנו כבר יודעים שכל מכשול לזרימת הדם מפחית את עוצמתה, וכתוצאה מכך סובלים האיברים שאספקת הדם שלהם סופקה על ידי כלי הדם הפגוע. כשמדובר בגפיים התחתונות, שתי מחלות נחשבות לאחד הגורמים הנפוצים ביותר להפרעות במחזור הדם בהן:
- פלבוטרומבוזיס, שבה מתחילה היווצרות פקקת בעורקים העיקריים העמוקים הנמצאים בין רקמת השריר,
- טרומבופלביטיס, שברוב המקרים היא סיבוך של דליות ורידים, כאשר נוצרים קרישי דם בוורידים השטחיים הממוקמים ליד השומן התת עורי.
תסמונת פוסט-תרומבופלביטית היא קומפלקס של תסמינים האופייניים לפקקת ורידים עמוקה (פלבוטרומבוזיס), אשר, על פי הסטטיסטיקה, מאובחנת ב-10-20% מאוכלוסיית העולם. וכ-2-5% מהאנשים, מספר שנים לאחר התקף חריף של פקקת וסקולרית, מציינים תסמינים בולטים של PTFS, המופיעים על רקע התפתחות אי ספיקה ורידית כרונית.
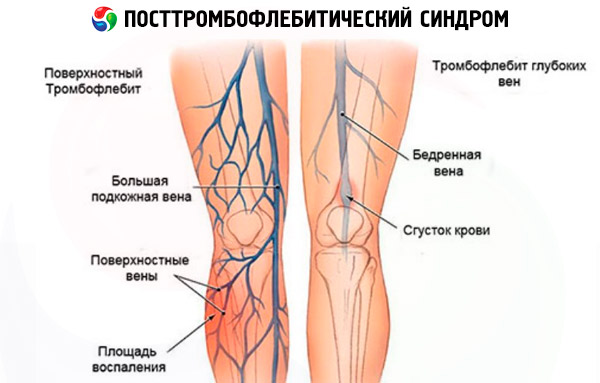
למרות העובדה שתסמונת פוסט-טרומבופלביטיס (PTSF) מאובחנת בעיקר בחולים עם פלבוטרומבוזיס, גורמי סיכון להתפתחות תסמונת פוסט-טרומבופלביטית יכולים להיחשב כל מחלה ורידית המהווה סיכון להיווצרות פקקת וסתימת ורידים (דליות ורידים, טרומבופלביטיס). במקרה זה, פלבוטרומבוזיס היא סיבוך של המחלות שהוזכרו לעיל. מצד שני, PTSF עצמו מאופיין בהתרחבות ורידית משנית ובפגיעה בטרופיזם של רקמות רכות המתרחשת כתוצאה מכך.
פתוגנזה
לכן, הגורם לתסמינים של תסמונת פוסט-טרומבופלביטית הוא קריש דם (טרומבוס), הנוצר בלומן של כלי הדם, יכול לנדוד לאורכו, לגדול בגודלו ובסופו של דבר לגרום להפרעה חריפה במחזור הדם בגפיים התחתונות. הפתוגנזה של תסמונת פוסט-טרומבופלביטית מבוססת על התנהגות הטרומבוס בתוך הווריד.
לקריש הדם שנוצר יש שני מסלולים של מימוש עצמי:
- ליזיס או פירוק של הפקקת (ככל שזה יקרה מוקדם ומהיר יותר, כך זה יגרום לפחות השלכות שליליות),
- שינוי במבנה של פקקת לא מומסת עם היווצרות רקמת חיבור צפופה, אשר, כשהיא גוברת, חוסמת את לומן כלי הדם, משבשת את זרימת הדם בו (חסימה בכלי הדם).
התוצאה תהיה תלויה באיזה תהליך שולט: ליזיס או החלפת הפקקת ברקמת חיבור.
ברוב המקרים, פירוק פקקת תחת השפעת אנזימים ותרופות מתרחש תוך זמן קצר והלומן של הוורידים העמוקים משוחזר. זה לא שולל היווצרות פקקת חוזרת, אך גם תסמינים של PTFS אינם נצפים.
קורה שהפקקת אינה נספגת לחלוטין, אלא רק באופן חלקי, מה שהופך למכשול לזרימת הדם, אך לא חמורה עד כדי גרימת הפרעות טרופיות רקמתיות בלתי הפיכות. למרות שעם הזמן, לא ניתן לשלול שהן עדיין יתרחשו, כי אם לא מסירים את הדלקת ברקמות כלי הדם, קשה להימנע מהרס המבנים האחראים על תנועת הדם דרך הוורידים.
אם, מסיבה כלשהי, הפקקת אינה מתמוססת במשך זמן רב, וחוסמת את זרימת הדם וגורמת להפרעות המודינמיות, הן כלי הדם עצמו והן האיברים שהוא הזין סובלים. בדרך כלל, פירוק הפקקת מתחיל כחודשיים לאחר היווצרותה. היא מתרחשת על רקע תהליך דלקתי בדפנות הוורידים, וככל שהדלקת נמשכת זמן רב יותר, כך גדל הסיכון להיווצרות רקמה סיבית.
במקרה זה, ישנה גדילה יתרה של רקמת חיבור, הרס של שסתומים סמוכים של הוורידים הראשיים, אשר מפוזרים לאורך כלי הדם ופועלים על פי עקרון המשאבה, המכוונת דם ללב, והפרעה חמורה ובלתי הפיכה של זרימת הדם בהם.
העובדה היא שהתהליך הדלקתי משאיר את חותמו על מצב דפנות ושסתומי הוורידים בגפיים התחתונות. השסתומים נהרסים בהדרגה, במשך מספר חודשים או שנים, במקביל לשינויים בפקקת. הרס השסתומים מוביל לעלייה בלחץ הדם בכלי הדם, הם עולים על גדותיהם, ודפנות הוורידים הטרשתיות הנחלשות על ידי התהליך הדלקתי אינן יכולות לעמוד בלחץ ובמתיחה כאלה. קיפאון דם מתרחש בכלי הדם הוורידיים העמוקים.
בדרך כלל, זרימת הדם בגפיים התחתונות מופנית מלמטה למעלה, והדם נכנס לכלי הדם העמוקים מהשטחיים, ולא להיפך. כאשר מנגנון השסתומים של הוורידים העמוקים ניזוק וכלי דם אלה עולים על גדותיהם, מעורבים בתהליך גם הוורידים המחוררים, אשר יכולים להיחשב כמעברים בין כלי הדם השטחיים לכלי הדם העמוקים. הוורידים המחוררים אינם יכולים עוד להכיל את לחץ הדם בוורידים העמוקים ולאפשר לו לזרום בכיוון ההפוך.
כשל של הוורידים הראשיים וחוסר היכולת לשאוב דם ביעילות מובילים לדליפת דם לכלי דם קטנים שאינם מיועדים ללחץ כה חזק וגם נמתחים יתר על המידה. תופעה זו נקראת דליות, שבמקרה זה היא משנית ל-PTFS.
כל הוורידים של הגפיים התחתונות מעורבים בתהליך הפתולוגי, הגורם להפרעות המודינמיות חמורות, ויחד איתם, גם התהליכים החיוניים של הרקמות הסובבות. אחרי הכל, הם מקבלים חומרים מזינים וחמצן עם זרימת הדם, אבל אם הדם עומד על שמריו, הוא לא מועשר בחומרים מועילים וחמצן. רקמות רכות, שבהן חילוף החומרים מופרע, מתחילות לסבול תחילה.
אי ספיקה ורידית חמורה גורמת לנפיחות ברגליים ולהיווצרות כיבים טרופיים ארוכי טווח שאינם מרפאים על עור הגפיים התחתונות. נפיחות ברגליים נגרמת מלחץ מוגבר בכלי הדם, וכתוצאה מכך החלק הנוזלי של הדם זורם חלקית החוצה לרקמות הסובבות. זה מוביל לירידה בנפח הדם שנותר בכלי הדם, והנפיחות עצמה מונעת את שחרור וחדירת חומרים מזינים מהדם לשכבות העמוקות של הרקמות הרכות. זה מוביל להיווצרות כיבים על העור, ובמקרים חמורים, שינויים נמקיים במבנים עמוקים יותר.
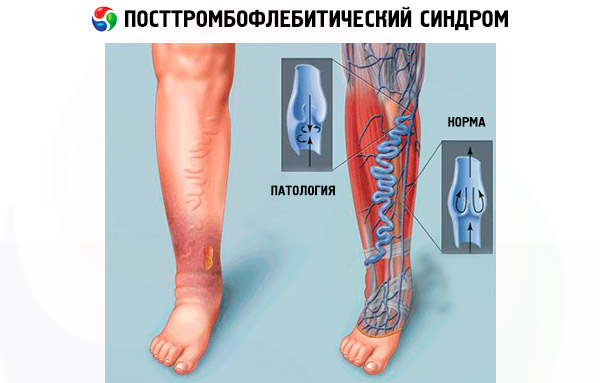
לחץ הדם בכלי הדם של הגפיים התחתונות מגיע למקסימום כאשר אדם עומד. אין זה מפתיע שגם עם פרק זמן קצר של עמידה, חולים עם PTFS חווים נפיחות קשה של הרגליים ותחושת כובד כואבת בהן.
מאחר והגורם למה שקורה הוא קריש דם, יהיה זה מועיל להזכיר את הגורמים שיכולים להוביל להיווצרותו. בין הגורמים הנפוצים לקרישי דם בתוך כלי הדם, נוכל להדגיש:
- מחלות המובילות לעלייה בצמיגות הדם, כולל פתולוגיות קשות של הלב והריאות,
- ניתוחים שבמהלכם מתרחשת פגיעה בכלי הדם,
- קיבוע ארוך טווח, הגורם לקיפאון דם ותהליכים דלקתיים בכלי הדם,
- נזק לדפנות הפנימיות של כלי הדם על ידי פתוגנים או כימיקלים, כולל תרופות,
- פגיעות שונות בגפיים.
עודף משקל, סוכרת, סרטן האגן, תרופות הורמונליות (קורטיקוסטרואידים, גלולות למניעת הריון), הריון ולידה משפיעים לרעה על מצב הוורידים בגפיים התחתונות. גורמים אלה כשלעצמם אינם גורמים לתסמונת פוסט-תרומבופלביטית, אך הם עלולים לגרום למחלות ורידיות ולפקקת, שלעיתים הופכות לסיבוך של תסמונת פוסט-תרומבופלביטית.
תסמינים תסמונת פוסט-תרומבוטית
ישנם מחברים המכנים תסמונת פוסט-טרומבופלביטית (PTFS) מחלה, משום שהתסמינים האופייניים לתסמונת זו הם ביטוי של אי ספיקה ורידית, המובילה לבעיות בריאותיות חמורות. לא בכדי תסמונת פוסט-טרומבופלביטית נקראת פתולוגיה קשה לטיפול, משום שהיא מאופיינת במהלך כרוני עם התקדמות התסמינים.
הסימנים הראשונים של PTFS יכולים להיחשב כביטויים הבאים, שכדאי לשים לב אליהם מבלי לחכות להופעת תסמינים אופייניים יותר:
- הופעת רשת נימים שקופה, ורידי עכביש או עיבויים קטנים בצורת גושים הנוצרים לאורך הוורידים על עור הרגליים (על פי מקורות שונים, דליות משניות של הוורידים השטחיים נצפות ב-25-60% מהחולים עם תסמונת פוסט-טרומבופלביטית),
- נפיחות חמורה, ארוכת טווח ומתמשכת של רקמות הגפיים התחתונות, שאינה קשורה למחלת כליות (תסמין זה אופייני לכל החולים, אם כי חומרתו עשויה להשתנות),
- תחושה של רגליים עייפות וכבדות בהן אפילו עם עומסים קלים (לדוגמה, אדם היה צריך לעמוד בתור במשך 10-15 דקות),
- אירועים של התכווצויות ברגליים שאינן קשורות לשהייה במים קרים (לרוב הן מתרחשות בלילה, ומשבשות את שנת המטופלים),
- רגישות לקויה של רקמות הגפיים התחתונות,
- הופעת תחושה של רגליים מתנדנדות כתוצאה מעמידה או הליכה ממושכות.
מעט מאוחר יותר, מופיעים כאבים ותחושת נפיחות ברגליים, שניתן לטפל בהם רק על ידי הרמת הגפה מעל האופק, ובכך להבטיח את זרימת הדם. המטופלים מנסים לשכב או לפחות לשבת ולתת לגפה הכואבת תנוחה אופקית, ובכך להפחית את לחץ הדם בכלי הדם. במקרה זה, הם חווים הקלה ניכרת.
יש לציין כי הופעת התסמינים הראשונים של PTFS אינה מעידה על תחילת המחלה. אי ספיקה ורידית היא פתולוגיה מתקדמת המתחילה ברגע פירוק התרומבוס, אך ניתן לראות את סימניה הראשונים רק לאחר מספר חודשים, ולרוב לאחר 5-6 שנים. לפיכך, בשנה הראשונה לאחר התקף חריף של פקקת כלי דם, הופעת תסמינים של PTFS מציינת רק 10-12% מהחולים. נתון זה עולה בהתמדה ככל שהוא מתקרב לגבול שש השנים.
התסמין העיקרי של תסמונת פוסט-טרומבופלביטית הוא נפיחות בולטת של השוק. מדוע השוק סובלת? זרימת הדם בוורידים עוברת מלמטה למעלה, ולא משנה היכן הפקקת חוסם את כלי הדם, ייצפה גודש באזור שמתחת לפקקת. זהו השוק, אזור שריר הגסטרוקנמיוס והקרסול.
כתוצאה מלחץ דם מוגבר, מצטברים נוזלים בשרירים, שאין להם לאן ללכת עד שהחלמת לומן כלי הדם הפגוע. המצב מסתבך עקב הפרעה בזרימת הלימפה הנובעת מכך, האופיינית לאי ספיקה ורידית. עקב הצורך להוציא כמויות גדולות של נוזלים, מתרחשת התרחבות פיצוי של כלי הלימפה, דבר המשפיע לרעה על טונוס כלי הדם שלהם, מחמיר את תפקוד השסתומים וגורם לכשל במערכת הלימפה.
תסמונת הבצקת ב-PTFS היא נפוצה ומתמשכת. לאחר מספר חודשים, נוצרת רקמה סיבית צפופה ולא אלסטית במקום הרקמות הרכות הבצקתיות של השוק והקרסול, מה שדוחס את סיבי העצבים וכלי הדם, ובכך מסבך את המצב וגורם להפרעות ברגישות וכאב ברגליים.
המיקום הנפוץ ביותר של נפיחות הוא בשוק התחתונה: השוק והקרסול, אך במקרים מסוימים, אם הפקקת גבוהה (הוורידים האיליאקיים או הירך מושפעים), ניתן לראות נפיחות גם בירך התחתונה ובברך. עם הזמן, חומרת הנפיחות עשויה לרדת מעט, אך היא לא נעלמת לחלוטין.
בצקת בתסמונת פוסט-תרומבופלביטית דומה באופן בולט לאותו סימפטום בדליות ברגליים. חומרת הבצקת חזקה יותר בערב, מה שגורם לקשיים מסוימים בנעילת נעליים ובסגירת רוכסנים במגפיים. רגל ימין סובלת בדרך כלל פחות מהשמאלית.
עקב נפיחות של רקמות רכות במהלך היום, עד הערב ניתן לראות פסים ושקעים על העור כתוצאה מדחיסה של הגומייה של גרביים ונעליים צמודות.
בבוקר, הנפיחות ברגל הפגועה פחותה, אך גם לאחר מנוחת לילה, תחושת העייפות והכבדות ברגליים בהן אינה נעלמת. המטופל עלול לסבול מכאב נודד קל או עז בגפה, אשר מופחת במידה מסוימת על ידי תנועה. יש רצון למתוח את הרגל בכף הרגל, אך עלולות להופיע התכווצויות. התכווצויות עלולות להופיע גם כאשר הגפה הפגועה עייפה יתר על המידה, כאשר המטופל צריך לעמוד או ללכת זמן רב.
הכאב הקשור ל-PTFS אינו אקוטי, מה שלא הופך אותו לפחות כואב. זהו כאב עמום, המלווה בתחושת נפיחות עקב הצפה של כלי דם ונפיחות של רקמות רכות. רק על ידי הרמת הרגל מעל האופק ניתן לחוש הקלה, אך זהו רק פתרון זמני לבעיית הכאב.
אבל נוכחות של כאב, בניגוד לתסמונת הבצקת, אינה חובה עבור PTFS. חלק מהמטופלים חשים כאב רק בעת לחיצה על הרקמות של הרגל הכואבת באזור שרירי השוק או הקצה הפנימי של הסוליה.
עם התקדמות נוספת של אי ספיקה ורידית, פצעים ארוכי טווח שאינם מרפאים - כיבים טרופיים - מתחילים להופיע בצד הפנימי של הקרסוליים והשוקיים. תסמין זה נצפה בכל מאה חולה עם תסמונת פוסט-תרומבופלביטית. אבל פצעים כאלה אינם מופיעים פתאום. ישנם כמה סימנים המקדימים את תהליך הכיב:
- הופעת אזורי היפרפיגמנטציה בחלק התחתון של אזור השוק והקרסול, המקיפים את הרגל במעין טבעת. העור עשוי לקבל גוון ורוד בוהק או אדמדם, המוסבר על ידי חדירת תאי דם אדומים מהורידים הפגועים לשכבה התת עורית.
- לאחר מכן, העור באזור זה משנה צבע, הופך כהה יותר עם גוון חום.
- גם המאפיינים המישושיים של הרקמות הרכות משתנים. העור והשרירים נעשים צפופים יותר, אזורים של דלקת עור ונגעים אקזמטיים דולפים עשויים להופיע על הגוף, ועלול להופיע גירוד בעור.
- אם תחפרו עמוק יותר, ניתן לראות נוכחות של מוקדים דלקתיים הן ברקמות השטחיות והן בעמוקות של הגפיים התחתונות.
- עקב הפרעות כרוניות במחזור הדם, הרקמות הרכות מתנוונות ומשנות את צבען ללבן.
- בשלב האחרון של PTFS, נוצרים פצעים ספציפיים באתר של לוקליזציה של שינויים ניווניים ברקמת שריר וברקמה תת עורית, שממנה משתחרר כל הזמן אקסודאט.
ראוי לציין שתסמונת פוסט-טרומבופלביטית יכולה להתקדם בצורה שונה אצל אנשים שונים. אצל חלק מהחולים, התסמינים מופיעים במהירות ובמלוא המידה, בעוד שאחרים עשויים אפילו לא לחשוד במחלה.
טפסים
תסמונת פוסט-טרומבופלביטית יכולה להופיע בצורות שונות. הנפוצות ביותר הן גרסאות בצקתיות ובצקתיות-דליות של הפתולוגיה. במקרה הראשון, התסמין העיקרי הוא נפיחות חמורה של הגפיים, בשני, ישנן ביטויים של דליות, המאופיינות בנפיחות רקמות המתגברת בערב, הופעת רשתות כלי דם בגוף ואטימות לאורך הוורידים העמוקים.
על פי הסיווג המפורסם בעולם שפותח על ידי המדענים GH פראט ו-MI קוזין באמצע שנות השישים של המאה הקודמת, ישנם 4 סוגים של תסמונת פוסט-תרומבופלביטית, פתולוגיה שהיא תוצאה רחוקה של פקקת ורידית חריפה:
- בצקת - כאב. הביטויים העיקריים שלה הם נפיחות ברגליים, תחושת כבדות, נפיחות וכאב ברגליים, במיוחד אם אדם צריך לעמוד או ללכת במשך זמן רב, התכווצויות בגפיים התחתונות.
- דליות. תסמונת הבצקת במקרה זה פחות בולטת, אך תסמינים של דליות משניות ניכרים.
- מעורב. הוא מאופיין בשילוב של תסמינים של צורות קודמות של המחלה.
- כיבית. הסוג הפחות נפוץ של PTFS, המאופיין בהופעת כיבים טרופיים על הרגליים.
כפי שכבר אמרנו, הפרעת דחק פוסט-טראומטית היא מחלה מתקדמת שעוברת 3 שלבים עיקריים בהתפתחותה:
- שלב 1 - תסמונת הרגליים הכבדות, כאשר מופיעים תסמינים כמו נפיחות של הגפה הפגועה בסוף היום, כאב בה, תחושת נפיחות ועייפות עם המאמץ הקל ביותר.
- שלב 2 - שינויים ניווניים ברקמות הנגרמים מהפרעות טרופיות: תסמונת בצקת מתמדת נרחבת, דחיסת רקמות, שינוי צבע העור, הופעת מוקדים אקזמטיים ודלקתיים.
- שלב 3 - היווצרות כיבים טרופיים.
יש סיווג נוסף משנת 1972, שנכתב על ידי המנתח הסובייטי ו.ס. סאבלייב. לפיו, תסמונת פוסט-תרומבופלביטית מחולקת לסוגים ולצורות הבאים:
- לפי מיקום האזור הפגוע:
- פמורופופליטאלי או צורה תחתונה (נפיחות ממוקמת בעיקר באזור השוק והקרסול),
- צורה איליופמורלית או אמצעית (בצקת עשויה לכלול את החלק הדיסטלי של הירך, אזור הברך, השוק)
- צורה עליונה (הווריד הנבוב התחתון מושפע, כל הגפה עלולה להתנפח).
- לפי גודל האזור הפגוע:
- צורה נפוצה,
- צורה מקומית.
- לפי צורה (תסמינים):
- בְּצֵקִי,
- דליות בצקתיות.
VS Savelyev מזהה את השלבים הבאים של תסמונת פוסט-טרומבופובית:
- שלב הפיצויים,
- שלב של פירוק ללא הופעת הפרעות טרופיות,
- שלב של פירוק עם שיבוש של טרופיזם רקמות והופעת כיבים.
על פי הסיווג שפותח על ידי מדענים רוסים ל.י. קליונר ו-וי. רוסין בשנת 1980, תסמונת פוסט-טרומבופלביטית מחולקת ל:
- לפי מיקום הווריד הפגוע:
- הווריד הנבוב התחתון (הגזע והקטעים שלו),
- וריד איליאק,
- כלי דם איליופמורליים,
- מקטעי הירך של כלי הדם הוורידיים.
- בהתאם למצב פטנטיות הכלי:
- מחיקה או חסימה מוחלטת של הוורידים,
- ריקנליזציה (שחזור חלקי או מלא של פטנטיות כלי דם ורידיים).
- לפי מידת הפרעת זרימת הדם:
- טופס פיצוי
- טופס תת-פיצוי
- צורה לא מפוצה של PTFS.
מאחר ש-PTFS הוא ביטוי קליני של אי ספיקה ורידית כרונית, רופאים משתמשים לעתים קרובות בסיווג הבינלאומי של CVI לפי מערכת CEAP, שפותחה בשנת 1994. לפיה, ניתן לשקול את הדרגות הבאות של אי ספיקה ורידית:
- הוא מאופיין בהיעדר מוחלט של תסמיני המחלה שזוהו במהלך בדיקה גופנית או מישוש,
- הופעת ורידי עכביש (טלנגיאקטזיה) וכלי דם שקופים בקוטר של עד 3 מ"מ בצורת פסים כהים או רשת,
- דליות (הופעת בלוטות כהות ורכות למדי וורידים בולטים),
- בצקת (דליפת מים ואלקטרוליטים מכלי דם חולים לרקמות הסובבות),
- הופעת תסמיני עור התואמים לפתולוגיות ורידיות:
- שינוי בצבע העור לחום ושחור הנגרם על ידי דליפה והרס של תאי דם אדומים, תוך שחרור המוגלובין, הגורם לצבע כהה של העור,
- דחיסת רקמות רכות הנגרמת מחוסר חמצן והפעלת לויקוציטים (ליפודרמטוסקלרוזיס),
- הופעת מוקדים דלקתיים עם פריחות אקזמטיות ותהליך חמקמק, הנגרמים על ידי האטה בזרימת הדם והפעלת מתווכים דלקתיים.
- הופעת כיב טרופי על רקע תסמיני עור קיימים, אשר לאחר מכן מרפא,
- הפרעות קשות בטרופיזם של רקמות, אשר עוררו את הופעתם של כיבים טרופיים שאינם מרפאים לטווח ארוך.
במסגרת מערכת זו, קיים גם סולם לפיו מטופל יכול לקבל נכות:
- 0 - אין תסמיני מחלה,
- 1 – התסמינים הקיימים מאפשרים למטופל להמשיך לעבוד ללא אמצעי תמיכה מיוחדים,
- 2 – ביטויי המחלה אינם מונעים מאדם לעבוד במשרה מלאה עם זמינותם של אמצעי תמיכה,
- 3 – אמצעים תומכים וטיפול מתמשך אינם מאפשרים למטופל לעבוד באופן מלא, הוא מוכר כלא כשיר.
סיבוכים ותוצאות
תסמונת פוסט-טרומבופלביטית היא פתולוגיה כרונית מתקדמת, אשר ברוב המקרים נחשבת לסיבוך של מחלות ורידיות קיימות בעלות אופי דלקתי-ניווני. יש לציין כי PTFS אינו סיבוך מסוכן כמו ניתוק ונדידת פקקת בפקקת חריפה של הוורידים בגפיים התחתונות. לתסמונת מהלך חמור למדי ותמונה קלינית לא נעימה, אך כשלעצמה אינה גורמת למותו של המטופל, אם כי היא מסבכת באופן משמעותי את חייו.
אי אפשר להיפטר לחלוטין מתסמונת PTFS. טיפול יעיל ותיקון אורח חיים רק יעכבו את התקדמות ההפרעות הטרופיות. בצקת ארוכת טווח גורמת להפרעות בזרימת הלימפה ולהיווצרות לימפדמה, שהיא נפיחות חמורה של רקמות הרגליים הנגרמת על ידי קיפאון במערכת הלימפה. במקרה זה, הגפה גדלה מאוד בגודלה, הופכת צפופה, ניידותה נפגעת, מה שיכול בסופו של דבר להוביל לנכות.
היווצרות לימפדמה קשורה גם להפרעות טרופיות ברקמות רכות. ניוון של רקמות רכות מוביל לירידה בטונוס שלהן, להפרת רגישות הגפה, ולכן להגבלה של הפעילות המוטורית, הגורמת לאובדן חלקי או מלא של כושר העבודה.
עם הזמן, עלולים להופיע כיבים בגוף שמזילים נוזלים ואינם רוצים להחלים, מכיוון שהיכולת לחדש רקמות מצטמצמת כעת באופן ניכר. וכל פצע פתוח יכול להיחשב כגורם סיכון להתפתחות תהליך זיהומי. החדרת זיהום, אבק, לכלוך לפצע כרוכה בהרעלת דם או בהתפתחות של תהליך מוגלתי-נמק (גנגרנה). אדם יכול פשוט לאבד גפה אם חייו תלויים בכך.
בכל מקרה, התקדמות PTSF, ללא קשר לצורת התסמונת, מובילה בסופו של דבר לנכות. כמה מהר זה קורה תלוי באמצעים הננקטים כדי להאט את התפתחות המחלה. חשוב מאוד להבין שאי ספיקה ורידית אינה רק פגם קוסמטי בצורת נפיחות בגפה וורידים נפוחים בה. זוהי בעיה חמורה המשפיעה על איכות חייו של המטופל ועל יכולותיו המקצועיות, דבר שחשוב לאנשים בגיל העבודה. ולמרות שהתהליך בלתי הפיך, תמיד קיימת האפשרות לעצור אותו ולדחות את תחילת הנכות.
אבחון תסמונת פוסט-תרומבוטית
תסמונת פוסט-תרומבופלביטית היא קומפלקס תסמינים המתאים לשלבים שונים של התפתחות אי ספיקה ורידית, שיכולה להתפתח מסיבות שונות. חשוב מאוד שפלבולוג יקבע את הסיבות הללו וינסה להפחית את חומרת התסמינים בעלי השפעה שלילית שכזו על חייהם של המטופלים באמצעות טיפול שנקבע.
התמונה הקלינית של המחלה, כלומר התסמינים המתגלים במהלך בדיקה גופנית, מישוש וחקירה של המטופל, מסייעת בביצוע אבחון ראשוני. עם זאת, במקרים רבים המטופלים אינם מתלוננים על דבר ואינם זוכרים אירוע של פקקת חריפה בכלי הדם של הגפיים התחתונות. אם מדובר בחסימה של כלי דם גדולים, אז עשויים להופיע כאב חמור, כבדות ותחושת נפיחות ברגל, בצקת ברקמות, עלייה בטמפרטורת הגוף וצמרמורות. אבל פקקת של ורידים קטנים עשויה שלא להתבטא בשום צורה, כך שאדם אפילו לא יכול לזכור אירוע כזה שיש לו השלכות כה לא נעימות.
הבדיקות שנקבעו במקרה זה (בדיקת דם כללית ובדיקת קרישה) יכולות לתעד רק את עובדת הדלקת וקרישת דם מוגברת, שהיא גורם מועד להיווצרות קרישי דם. על סמך זה, הרופא יכול להניח אחת מהפתולוגיות: טרומבופלביטיס, דליות ורידים, טרומבוז בכלי דם או סיבוך שלהן - מחלה פוסט-טרומבופלביטית.
אם המטופל פנה בעבר לעזרה במחלות כלי דם, קל יותר לרופא להניח התפתחות של PTFS. אבל בביקור הראשון, לא כל כך קל להבין את הגורמים לתסמינים הלא נעימים, הדומים לפתולוגיות שתוארו לעיל. וכאן באים לעזרה אבחון אינסטרומנטלי, המסייע בהערכת פטנטות כלי הדם, בזיהוי מוקדי דליות ובמסקנה לגבי נוכחות נזק לרקמות טרופיות נסתר מהעין.
בעבר, פתולוגיות ורידיות אובחנו באמצעות בדיקות. זה יכול להיות "מבחן הצעדה" של דלב-פרת', שבו רגלו של המטופל נקשרה בחוסם עורקים באזור הירך והתבקשה לצעוד במשך 3-5 דקות. קריסה ונפיחות של כלי הדם התת-עוריים שימשו כדי להעריך עד כמה הוורידים העמוקים היו סבירים. עם זאת, בדיקה זו נתנה תוצאות שגויות רבות, ולכן הרלוונטיות שלה הועמדה בספק.
מבחן פראט מס' 1 משמש גם להערכת מצב כלי הדם העמוקים. לביצועו, נמדד היקף שוק המטופל במרכזו. לאחר מכן, הרגל נחבשת היטב בתחבושת אלסטית במצב שכיבה כדי ליצור דחיסה של כלי הדם התת-עוריים. לאחר שהמטופל קם ונע באופן פעיל במשך 10 דקות, הוא מתבקש לדבר על תחושותיו ולהעריך ויזואלית את נפח השוק. עייפות מהירה וכאב באזור שרירי השוק, כמו גם עלייה בהיקף השוק, הנמדדת באמצעות מד, יצביעו על פתולוגיה של ורידים עמוקים.
ניתן להעריך את ביצועיהם ומצבם של מסתמי הוורידים המנקבים על ידי ביצוע מבחן פראט מס' 2 באמצעות תחבושת גומי וחוסם עורקים, מבחן שייניס בעל שלושת החוסמים, וגרסה שונה של מבחן זה שפותחה על ידי טלמן. מבחני טרויאנוב וגאקנברוך משמשים להערכת מצבם של הוורידים השטחיים.
מחקרים אלה מספקים מידע מספיק לרופא בהיעדר אפשרות לבצע מחקרים אינסטרומנטליים. נכון, כיום רוב המוסדות הרפואיים מצוידים בציוד הדרוש, וזה לא רק ציוד אולטרסאונד (US). יש לומר שתכולת המידע ודיוק התוצאות של שיטות המחקר האינסטרומנטליות גבוהים בהרבה מאלה של בדיקות האבחון המפורטות.
כיום, אבחון מדויק של מחלות ורידיות מתבצע באמצעות סריקת אולטרסאונד דופלקס (USDS). בשיטה זו ניתן לאבחן הן נוכחות של פקקת בוורידים עמוקים והן היצרות של חלל כלי הדם עקב הצטברות של מסות טרומבוטיות שם או ריבוי של רקמת חיבור במהלך פירוק הפקקת. המידע המוצג על צג המחשב מאפשר לרופא להעריך את חומרת הפתולוגיה, כלומר עד כמה המסות הטרומבוטיות חוסמות את זרימת הדם.
לא פחות רלוונטי בתסמונת פוסט-טרומבופלביטית היא שיטה לאבחון מחלות של הוורידים של כלי הדם התחתונים כמו דופלרוגרפיה (UZGD). מחקר זה מאפשר להעריך את אחידות זרימת הדם, לזהות את הגורם להפרתה, להעריך את הכדאיות של המסתמים הוורידיים ואת יכולות הפיצוי של מיטת כלי הדם. בדרך כלל, הרופא צריך לראות דפנות חלקות של הוורידים ללא תכלילים זרים בתוך כלי הדם, והמסתמים צריכים להתנדנד בקצב עם הנשימה.
מיפוי דופלר צבעוני הפך פופולרי במיוחד בבדיקות PTFS, בעזרתן מתגלים אזורים עם היעדר זרימת דם עקב חסימה של ורידים על ידי מסות טרומבוטיות. ניתן לזהות מספר מסלולי זרימת דם מעקפים (קולטרלים) באתר מיקום הטרומבוס. זרימת דם כזו מתחת לאזור החסימה אינה מגיבה לתנועות נשימה. מעל הווריד החסום, המכשיר אינו מקבל אות מוחזר.
פלבוגרפיה דינמית פונקציונלית (אחת השיטות להערכת מצב כלי הדם) עם חומר ניגוד ב-PTFS מבוצעת בתדירות נמוכה הרבה יותר. בעזרתה ניתן לזהות אי סדרים בקווי המתאר של כלי הדם הוורידיים, להפוך את זרימת הדם מוורידים עמוקים לשטחיים דרך ורידים מחוררים מורחבים, ואת נוכחותם של סתימות. כאשר המטופל מבצע תרגילים מסוימים, ניתן להבחין בהאטה בהסרת חומר הניגוד מכלי הדם הוורידיים, ובהיעדר חומר ניגוד באזור החסימה הוורידית.
שיטות אבחון כגון וינוגרפיה ממוחשבת ותהודה מגנטית מאפשרות גם לקבוע חסימה בכלי הדם. עם זאת, הן אינן מספקות מידע על המצב הדינמי של מערכת הווריד.
שיטת אבחון נוספת לפתולוגיות ורידיות היא פלבומנומטריה, המאפשרת למדוד לחץ תוך ורידי. ובאמצעות פלבוגרפיה רדיונוקלידית, אופי וכיוון זרימת הדם נקבעים לא רק בגפיים התחתונות, אלא גם בכל מערכת הווריד.
אבחון דיפרנציאלי
אבחון דיפרנציאלי במקרה של תסמונת פוסט-תרומבופלביטית מאפשר להבדיל בין תסמונת פוסט-תרומבופלביטית (PTFS) לבין מחלות בעלות קומפלקס תסמינים דומה. חשוב מאוד להבין עם מה הרופא מתמודד: דליות הנגרמות מתורשה או מאורח החיים של המטופל, או דליות משניות, האופייניות למחלה פוסט-תרומבוטית. PTFS מתפתח כתוצאה מתרומבוז ורידי, אשר עשוי להיות מסומן בהיסטוריה. או שזה יתבטא ברגעים כמו האופי ה"מפוזר" של דליות, האופייני לרוב המטופלים, חומרה גבוהה של הפרעות טרופיות, אי נוחות ברגליים בעת לבישת גרביים אלסטיות, טייץ, גרביים גבוהות, הנחת תחבושת אלסטית - במקרים בהם יש דחיסה של ורידים שטחיים.
פקקת ורידית חריפה, הדומה גם בתסמינים שלה ל-PTFS, מאופיינת בכאב עז בלחיצה ברגליים, מה שמכניס את המטופל לקהות חושים. בנוסף, התקופה החריפה של המחלה נמשכת לא יותר משבועיים, ולאחר מכן התסמינים שוככים, מבלי להוביל להופעת שינויים טרופיים. ולאחר מספר חודשים ושנים, אדם עלול לחוות שוב תחושות לא נעימות ברגליים, מה שעשוי להצביע על התפתחות של תסמונת פוסט-תרומבופלביטית.
ניתן לראות נפח מוגבר של הגפיים התחתונות גם עם פיסטולות אנטי-פרופנוזיות מולדות. אך במקרה זה, הרגליים יכולות גם לגדול באורך, נצפות עליהן ביטויים מרובים של דליות, צמיחת שיער מוגזמת וכתמים כהים חסרי צורה הפזורים בסדרים שונים.
חולים עם אי ספיקת לב וכליות עשויים להתלונן גם על נפיחות בולטת של הרגליים. עם זאת, במקרה זה מדובר רק על נפיחות, ואין תחושות כואבות, כמו גם שינויים טרופיים. בנוסף, עם PTFS, רגל אחת, שבה נוצר פקקת, סובלת לרוב, בעוד שעם אי ספיקת לב או כליות, נפיחות נצפית בשתי הגפיים בו זמנית.
עוד כמה פתולוגיות של כלי דם בעלות אותם תסמינים כמו PTFS הן דלקת אנדרטרית מחיקה וטרשת עורקים של כלי הדם בגפיים התחתונות. עם זאת, במקרה זה מדובר בנזק לא לכלי הדם ורידיים, אלא בכלי הדם העורקיים ההיקפיים גדולים וקטנים, שניתן להבחין בהם במהלך אבחון אינסטרומנטלי.
יַחַס תסמונת פוסט-תרומבוטית
קראו עוד על טיפול במאמרים הבאים:
רפואה מסורתית וטיפול בתסמונת פוסט-טרומבופלביטית בעזרת תרופות וניתוחים.
מְנִיעָה
כפי שאנו רואים, טיפול בתסמונת פוסט-טרומבופלביטית (PTFS) הוא משימה כפוית טובה. סביר להניח שמטופלים רבים של מנתחי כלי דם יסכימו עם האמירה שיהיה קל יותר למנוע את המחלה מאשר להתמודד כעת עם השלכותיה. אך מניעת תסמונת פוסט-טרומבופלביטית מורכבת ממניעת אירועים של טרומבוז ורידי חריף, שלמעשה דומה יותר לדרישות של אורח חיים בריא.
הכללים העיקריים למניעת פקקת כלי דם וסיבוכיה הם כדלקמן:
- הימנעות מהרגלים רעים, בין אם זה שתיית אלכוהול, עישון או הפרעות אכילה. לאלכוהוליזם ולעישון יש השפעה רעילה על הגוף, אשר אינה יכולה שלא להשפיע על איכות הדם ומצב כלי הדם. ואכילת יתר גורמת לעודף משקל וללחץ מוגבר על הגפיים התחתונות וכל המבנים שלהן (כלי דם, עצמות, סחוס, שרירים וכו').
- עדיפות לתזונה מאוזנת. תזונתו של אדם צריכה להכיל מספר רב של מוצרים בעלי תכולה גבוהה של ויטמינים, מינרלים, חומצות אמינו, ביופלבנואידים - כל אותם חומרים המשתתפים בבניית תאים חיים ובתהליכים החיוניים שלהם. אך יש להגביל את מספר המנות העשירות בשומנים ופחמימות, במיוחד אם אדם כבר סובל מעודף משקל או סוכרת.
- באביב ובחורף, כאשר גופנו אינו מקבל מספיק חומרים מזינים מהמזון, עלינו לעזור לו לשמור על תפקודו על ידי נטילת קומפלקסים של ויטמינים ומינרלים מבית המרקחת.
- חשוב לשים לב למשטר השתייה שלכם. צריכת נוזלים לא מספקת גורמת לעיתים קרובות לעלייה בצמיגות הדם. רופאים ממליצים לשתות לפחות 2 ליטר מים ביום, כולל נוזלים הכלולים במשקאות, מנות ראשונות ומיצים.
במקרה של בעיות במערכת העיכול, המלוות בשלשולים והקאות, יש צורך לבצע טיפול התייבשות, אשר ימנע עיבוי דם והיווצרות קרישי דם.
- היפודינמיה היא ידידתן הטובה ביותר של כל תופעה סטגנציונית, כולל אי ספיקה ורידית. אורח חיים יושבני ועבודה יושבנית מובילים להאטה בחילוף החומרים התאי. לפיכך, עודף משקל, הפרעות מטבוליות, היחלשות כלי הדם וכו'.
בנוסף לפעילות גופנית יומית, כדאי לכלול בחייכם טיולים באוויר הצח, רכיבה על אופניים, שחייה ויוגה.
כשעובדים מול מחשב או עושים כל עבודה יושבנית אחרת, חיוני לקחת הפסקות, שבמהלכן מומלץ להקיש עם העקבים על הרצפה, ללכת על קצות האצבעות, להתגלגל מעקב לכף רגל, להרים את הברכיים וכו'.
- אם יש לך הפרעות בקרישת דם, חשוב ליטול תרופות נוגדות קרישה כפי שנקבע על ידי הרופא שלך ולטפל במחלות ורידיות מתחילות מבלי להמתין שהן יתחילו להתבטא עם כל מיני סיבוכים.
אין טעם להתייחס לתסמונת פוסט-טרומבופלביטית כאל מחלה עצמאית, משום שהיא אינה מתרחשת בפני עצמה, אלא תוצאה של טרומבוז חריף בכלי הדם. אבל טרומבוז אינו אלא תוצאה של אורח חיים לא בריא של אדם. פתולוגיה, אשר ברוב המקרים ניתן היה למנוע את הופעתה. אבל בחיינו, לרוב אנו שמים לב לבריאותנו רק כאשר מופיעים תסמיני המחלה ומניעה הופכת ללא רלוונטית, ומפנה את מקומה להליכי טיפול.
תַחֲזִית
למרות השיטות הרבות הקיימות לטיפול שמרני וכירורגי בתסמונת פוסט-תרומבופלביטית, השימוש בשיטות טיפול שונות ולא מסורתיות לפתולוגיה זו, הפרוגנוזה של המחלה עדיין נותרת שלילית. אפילו שיטות טיפול כירורגיות יעילות נותנות תוצאות טובות רק אם המטופל צעיר והמחלה אינה מתקדמת. עם הרס מנגנון המסתם הוורידי, יש מעט תקווה לתוצאה חיובית, מכיוון שתותבות המסתם עדיין נמצאות בשלב הפיתוח.
PTFS היא מחלה ורידית מתקדמת, והדבר היחיד שניתן להשיג כיום הוא רמיסיה ארוכת טווח, דבר האפשרי אם ניתן להאט את תהליך הרס כלי הדם הוורידיים והמסתמים שלהם. במקרה זה, רמיסיה יציבה ניתנת להשגה רק אם המטופל מקפיד באופן עקבי וקבוע על כל הוראות הרופא.
גם אם התסמינים הלא נעימים של תסמונת פוסט-תרומבופלביטית חלפו והמטופל חש הקלה ניכרת, עדיין מוקדם מדי להפסיק את הטיפול. אחרי הכל, הסיכון לפקקת חוזרת ונשנית בכלי הדם עדיין קיים, וכדי למנוע הישנות של המחלה, המטופלים יצטרכו ליטול נוגדי קרישה למשך תקופה מסוימת, המסייעים לדילול הדם ולמניעת הצטברות טסיות דם.
משך הטיפול נוגד הקרישה עשוי להשתנות בהתאם לשלב המחלה ולגורמים הגורמים לה. משך הזמן בו יצטרך המטופל ליטול את התרופות הנ"ל וכמה פעמים יהיה צורך לחזור על מהלך הטיפול נקבע על ידי הרופא המטפל, שאצלו יהיה המטופל רשום לאורך כל חייו. בדרך כלל, מהלך הטיפול אורך לפחות שישה חודשים, ובמקרה של טרומבוז חוזר, נרשמים נוגדי קרישה באופן קבוע לכל החיים. אם לא נעשה דבר, המחלה תתקדם ובקרוב האדם פשוט יהפוך לנכה.
הפרוגנוזה הגרועה ביותר היא עבור חולים עם כיבים טרופיים, מכיוון שפצעים ארוכי טווח שאינם מרפאים מושכים זיהום חיידקי, הגורם לתהליכים מוגלתיים ונמק רקמות. במקרים מסוימים, מתפתחת נמק, ויש צורך לקטוע את הרגל. וגם אם זה לא מגיע לכך, התהליך הדלקתי הכרוני בגוף מבצע התאמות משלו לבריאותו ולרווחתו של האדם, וגורם להפרעות במערכת החיסון ולהתפתחות אלרגיות.


 [
[