המומחה הרפואי של המאמר
פרסומים חדשים
סקרלטינה
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
אֶפִּידֶמִיוֹלוֹגִיָה
מקור ההדבקה והזיהום הם חולים עם דלקת שקדים, קדחת ארגמן וצורות קליניות אחרות של זיהום סטרפטוקוקלי נשימתי, כמו גם נשאים בריאים של סטרפטוקוקים מקבוצה A. החולה מסוכן ביותר לאחרים עד השבוע השלישי למחלה. נשאות של סטרפטוקוקים מקבוצה A נפוצה באוכלוסייה (15-20% מהאוכלוסייה הבריאה); רבים מהנשאים מפרישים את הפתוגן לאורך תקופה ארוכה (חודשים ושנים).
קדחת השנית מועברת באמצעות אירוסול (אוויר) ומגע (מגע עם מזון ומשק בית). ההדבקה מתרחשת באמצעות מגע קרוב וארוך טווח עם אדם חולה או נשא.
הרגישות הטבעית של אנשים לקדחת השנית גבוהה. קדחת השנית מופיעה אצל אנשים שאין להם חסינות אנטי-רעלית כאשר הם נדבקים בזנים טוקסיגניים של סטרפטוקוקים המייצרים רעלים אריתרוגניים מסוגים A, B ו-C. חסינות לאחר הדבקה היא ספציפית לסוג; כאשר נדבקים בסטרפטוקוקים מסוג A של סרובר אחר, זיהום שני אפשרי.
מחלת השנית נפוצה, אך שכיחה יותר באזורים עם אקלים מתון וקר. בין השנים 1994 ל-2002, רוב המקרים היו ילדים (96.4%). שכיחות השנית בקרב אוכלוסיות עירוניות גבוהה משמעותית מאשר בקרב תושבים כפריים. הרמה הכללית והדינמיקה של שכיחות השנית לטווח ארוך וחודשי נקבעות בעיקר על ידי שכיחות ילדי גן חובה בקבוצות מאורגנות. מדי שנה, ילדים הלומדים במוסדות לטיפול בילדים חולים פי 3-4 יותר מילדים הגדלים בבית. הבדל זה בולט ביותר בקבוצת הילדים בשנתיים הראשונות לחייהם (6-15 פעמים), בעוד שבקרב ילדים בגילאי 3-6 שנים הוא פחות מורגש. שיעורי הנשיאות הגבוהים ביותר בקרב ילדים בריאים נצפו בקרב אותן קבוצות. שיעור מוקדי השנית עם מקרה אחד של המחלה במוסדות לגיל הרך היה 85.6%.
שכיחות קדחת השנית מתאפיינת בעונתיות בולטת בסתיו-חורף-אביב. שכיחות עונתית מהווה 50-80% מהמקרים הרשומים בשנה. השכיחות המינימלית נצפית מיולי עד אוגוסט; המקסימום - מנובמבר עד דצמבר וממרץ עד אפריל. עיתוי העלייה העונתית בשכיחות מושפע באופן מכריע מהיווצרות או חידוש קבוצה מאורגנת וגודלה. בהתאם לגודל הקבוצה, מאפייני היווצרותה ותפקודה (מרכזי בילוי גדולים לילדים, יחידות צבאיות וכו'), שכיחות זיהום סטרפטוקוקלי עולה לאחר 11-15 ימים, ושיעוריה המקסימליים נצפים 30-35 ימים לאחר הקמת הקבוצה. במוסדות לגיל הרך, עלייה בשכיחות נרשמת בדרך כלל לאחר 4-5 שבועות, ושכיחותה המקסימלית היא בשבוע ה-7-8 מרגע הקמת הקבוצה. בקבוצות מאורגנות, המתחדשות פעם בשנה, נצפית עלייה עונתית אחת בקדחת השנית. עם חידוש כפול, נצפית עלייה עונתית כפולה בשכיחות, האופיינית במיוחד לארגונים צבאיים.
המאפיינים הייחודיים של אפידמיולוגיה של קדחת השנית כוללים נוכחות של עליות וירידות תקופתיות בשכיחות. יחד עם מרווחי זמן של 2-4 שנים, נצפו מרווחי זמן ארוכים יותר (40-45 שנים) עם עלייה משמעותית לאחר מכן במספר המקרים. ככלל, נרשמים שלושה מחזורים גדולים של עלייה וירידה בשכיחות במרווח של מאה שנים. בשנים האחרונות הגיע שיעור ההיארעות המינימלי האופייני לתקופה הבין-מגפתית (50-60 לכל 100 אלף אוכלוסייה).
לדברי נ.י. ניסביץ' (2001), גילוי האנטיביוטיקה והשימוש הנרחב בה השפיעו באופן משמעותי על אופי מהלך ותוצאתה של מחלת השנית באמצע המאה ה-20.
התפתחות מהלך מחלת השנית במאה ה-20 בהתאם לטיפול שניתן
שָׁנָה |
סיבוכים, אחוז |
תמותה, אחוז |
יַחַס |
1903 |
66 |
22.4 |
סימפטומטי |
1910 |
60 |
13.5 |
- |
1939 |
54 |
4.3 |
סולפונמידים |
1940 |
54 |
2,3 |
סולפונמידים |
1945 |
53 |
0.44 |
טיפול בפניצילין לצורות חמורות |
1949 |
28.7 |
0 |
טיפול בפניצילין לכל החולים |
1953 |
4.4 |
0 |
טיפול פניצילין חובה לכל החולים ותיאום בו זמני של מחלקות |
פתוגנזה
הפתוגן חודר לגוף האדם דרך רירית הלוע והאף והלוע; במקרים נדירים, זיהום אפשרי דרך רירית איברי המין או עור פגום (ארגמן חוץ-בוקלי). מוקד דלקתי-נמק נוצר באתר ההידבקות החיידקית. התפתחות תסמונת רעילה זיהומית נגרמת על ידי כניסת רעלן אריתרוגני (רעלן דיק) לזרם הדם, כמו גם על ידי פעולת הפפטיד גליקן של דופן התא הסטרפטוקוקלי. כתוצאה מרעלנות, מתרחשת התרחבות כללית של כלי דם קטנים בכל האיברים, כולל העור והריריות, ומופיעה פריחה אופיינית. כתוצאה מייצור והצטברות של נוגדנים נוגדי רעילה במהלך התפתחות התהליך הזיהומי וקישורם לרעלים, תסמיני הרעלה נחלשים והפריחה נעלמת בהדרגה. במקביל, מופיעים סימנים מתונים של חדירת וסקולרית ובצקת של הדרמיס. האפידרמיס רווי בתפישות, ותאי האפידרמיס הופכים לקרטיניים, מה שמוביל לקילוף העור לאחר שכיחת פריחת הארגמן. את אופי הקילוף הגדול של השכבות העבות של האפידרמיס בכפות הידיים ובסוליות ניתן להסביר על ידי שימור קשר חזק בין התאים המקורנים באזורים אלה.
רכיבי דופן התא הסטרפטוקוקלי (פוליסכריד מקבוצה A, פפטיד גליקן, חלבון M) ותוצרים חוץ-תאיים (סטרפטוליזינים, היאלורונידאז, DNAase וכו') גורמים להתפתחות תגובות DTH, תגובות אוטואימוניות, היווצרות וקיבוע של קומפלקסים חיסוניים, הפרעות במערכת המוסטאזיס. במקרים רבים, הם יכולים להיחשב כגורם לדלקת שריר הלב, גלומרולונפריטיס, דלקת עורקים, אנדוקרדיטיס וסיבוכים אימונופתולוגיים אחרים. מתצורות הלימפה של הקרום הרירי של הלוע, פתוגנים חודרים לבלוטות הלימפה האזוריות דרך כלי הלימפה, שם הם מצטברים, מלווים בתגובות דלקתיות עם מוקדי נמק וחדירת לויקוציטים. בקטרמיה שלאחר מכן עלולה לגרום למיקרואורגניזמים לחדור לאיברים ומערכות שונים וליצור בהם תהליכים מוגלתיים-נמקיים (לימפדניטיס מוגלתית, דלקת אוזניים, נגעים ברקמת העצם של האזור הרקה, הדורה מאטר, הסינוסים הרקה וכו').
תסמינים קדחת השנית
תקופת הדגירה של קדחת השנית היא 1-10 (בדרך כלל 2-4) ימים. קדחת השנית מסווגת לפי סוג וחומרה. קדחת השנית עם תסמונת הרעלת חום, כאב גרון ופריחה נחשבת אופיינית. קדחת השנית לא טיפוסית - נמחקת, חוץ-לועית (כוויה, פצע, לאחר לידה), כמו גם הצורות החמורות ביותר - דימומית והיפרטוקסית. לפי חומרה, נבדלות צורות קלות, בינוניות וחמורות. תסמינים אופייניים של קדחת השנית הם, קודם כל, הופעה חריפה. במקרים מסוימים, כבר בשעות הראשונות של המחלה, הטמפרטורה עולה לערכים גבוהים, מופיעים צמרמורות, חולשה, חולשה, כאב ראש, טכיקרדיה, לפעמים - כאבי בטן והקאות. עם חום גבוה בימים הראשונים של המחלה, החולים נרגשים, אופוריים, ניידים או, להיפך, איטיים, אדישים, ישנוניים. יש להדגיש כי במהלך המודרני של קדחת השנית, טמפרטורת הגוף עשויה להיות נמוכה.
כבר מההתחלה, מטופלים מתלוננים על תסמינים של כאב גרון בעת בליעה. בבדיקה, קיימת היפרמיה מפושטת בהירה של השקדים, הקשתות, העובל, החיך הרך והדופן האחורית של הלוע ("לוע בוער"). ההיפרמיה בולטת יותר מאשר בדלקת שקדים קטרלית רגילה, ומוגבלת בחדות בנקודה שבה הקרום הרירי עובר לחך הקשה.
דלקת שקדים פוליקולרית או לקונרית עלולה להתפתח: פלאקים ריריים, פיבריניים או נמקיים מופיעים על שקדים מוגדלים, היפרמיים בחדות ורפויים בצורת מוקדים קטנים נפרדים או, בתדירות נמוכה יותר, עמוקים ונרחבים. לימפדניטיס אזורית מתפתחת במקביל: בלוטות הלימפה הצוואריות הקדמיות צפופות וכואבות במישוש. הלשון מצופה בפלאק אפרפר-לבן, וביום הרביעי-חמישי למחלה היא מתבהרת, מקבלת צבע אדום בוהק עם גוון פטל ("לשון פטל"); הפפילות של הלשון היפרטרופיות. במקרים חמורים של קדחת השנית, צבע "פטל" דומה מופיע גם על השפתיים. בשלב זה, תסמיני דלקת השקדים מתחילים לסגת, אך הפלאקים הנמקיים נעלמים הרבה יותר לאט. ממערכת הלב וכלי הדם, טכיקרדיה נקבעת על רקע עלייה מתונה בלחץ הדם.
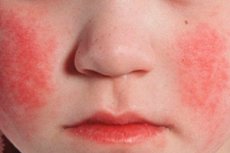
אקסנטמה של קדחת השני על רקע היפרמיה של העור מתרחשת ביום הראשון-שני של המחלה. הפריחה היא סימן אבחוני חשוב למחלה. בהתחלה, מופיעים אלמנטים קטנים-נקודות על עור הפנים, הצוואר ופלג הגוף העליון, לאחר מכן הפריחה עוברת במהירות למשטחי הכיפוף של הגפיים, צידי החזה והבטן, והירכיים הפנימיות. במקרים רבים, דרמוגרפיה לבנה מתבטאת בבירור. סימן חשוב לקדחת השני הוא עיבוי הפריחה בצורת פסים אדומים כהים במקומות של קפלים טבעיים, למשל, במרפק, במפשעה (סימפטום של פסטיה) ובאזורי בית השחי. לעיתים נמצאים אלמנטים קטנים-נקודותיים בשפע, היוצרים תמונה של אריתמה מתמשכת. על הפנים, הפריחה ממוקמת על הלחיים ההיפרמיות הבהירות, במידה פחותה - על המצח והרקות, בעוד שהמשולש הנזולביאלי נקי מאלמנטים של פריחה והוא חיוור (סימפטום של פילטוב). כאשר לוחצים על עור כף היד, הפריחה באזור זה נעלמת זמנית (סימפטום של כף היד). בשל השבריריות המוגברת של כלי הדם, ניתן למצוא פטכיות קטנות באזור קפלי המפרקים, כמו גם במקומות בהם העור נתון לחיכוך או נדחס על ידי בגדים. בנוסף לנקודות, מופיעים אלמנטים מילריים בודדים בצורת בועות קטנות בגודל ראש סיכה מלאות בנוזל שקוף או עכור. תסמיני אנדותל (חוסם עורקים מסוג Rumpel-Leede, "גומייה", תסמין קונצ'לובסקי) חיוביים.
יחד עם פריחת השנית האופיינית, ניתן להבחין בשלפוחיות קטנות ואלמנטים מקולופאפולריים. הפריחה עשויה להופיע מאוחר, רק ביום השלישי-רביעי למחלה, או להיעדר. עד היום השלישי-חמישי, מצבו הבריאותי של המטופל משתפר, הטמפרטורה מתחילה לרדת בהדרגה, הפריחה הופכת חיוורת, נעלמת בהדרגה ובסוף השבוע הראשון-שני מוחלפת בקילוף קשקשי דק (על כפות הידיים וכפות הרגליים - צלחות גדולות) של העור.
עוצמת הפריחה והזמן שלוקח לה להיעלם משתנים. לעיתים, במקרה קל של קדחת השנית, הפריחה הדלה נעלמת תוך מספר שעות מהופעתה. חומרת ומשכה של קילוף העור עומדים ביחס ישר לשפע הפריחה הקודמת.
הצורה הרעילה-ספטית נחשבת לצורה אופיינית של קדחת השנית. תסמינים של קדחת השנית אצל מבוגרים מסוג זה מתגלים לעיתים רחוקות. מאפיינים הם הופעה מהירה עם היפרתרמיה, התפתחות מהירה של אי ספיקה וסקולרית (צלילי לב עמומים, ירידה בלחץ דם, דופק פתאומי, גפיים קרות), דימומים על העור. בימים שלאחר מכן, מתרחשים סיבוכים מסוג זיהומי-אלרגי (נזק ללב, למפרקים, לכליות) או ספטי (לימפדניטיס, דלקת שקדים נמקית, דלקת אוזניים וכו').
קדחת ארגמן חוץ-לועית (חוץ-בוקלית)
פורטל ההדבקה הוא אתר נגעי עור (כוויות, פצעים, תעלת לידה, מוקדי סטרפטודרמה וכו'). הפריחה נוטה להתפשט מאתר חדירת הפתוגן. בצורה נדירה זו של המחלה, אין שינויים דלקתיים בלוע הפה ובבלוטות הלימפה הצוואריות. לימפדניטיס מתרחשת בסמוך לשער הכניסה של ההדבקה.
צורות סמויות של קדחת השנית. נמצאות לעיתים קרובות אצל מבוגרים. מאופיינות בשיכרון חלש, דלקת נזלת בלוע הפה, פריחה דלילה, חיוורת, נעלמת במהירות. אצל מבוגרים, מהלך חמור של המחלה אפשרי - צורה רעילה-ספטית.
מה מטריד אותך?
סיבוכים ותוצאות
הפתוגנזה של סיבוכים מבוססת על שלושה גורמים: אלרגיה, זיהום חוזר וסופר-זיהום. הסיבוכים הנפוצים ביותר כוללים לימפדניטיס מוגלתית ונמקית, דלקת אוזניים מוגלתית, סינוסיטיס, דלקת פרקים מוגלתית, כמו גם סיבוכים ממקור זיהומי-אלרגי, שכיחים יותר במבוגרים - גלומרולונפריטיס מפושטת, מיוקרדיטיס, סינוביטיס.
אינדיקציות להתייעצות עם מומחים אחרים
- רופא אף אוזן גרון (דלקת אוזניים, סינוסיטיס).
- מנתח (לימפדניטיס מוגלתית).
- ראומטולוג (לימפדניטיס מוגלתית).
אבחון קדחת השנית
אבחון קליני של קדחת השנית מבוסס על הנתונים הבאים:
- הופעה חריפה של המחלה, חום, שכרות;
- דלקת שקדים קטרלית חריפה, קטרלית-מוגלתית או נמקית;
- פריחה שופעת ונקודה בקפלים הטבעיים של העור.
אבחון מעבדתי של קדחת השנית רושמת את השינויים הבאים:
- לויקוציטוזיס נויטרופילי עם הסטה שמאלה, ESR מוגבר;
- צמיחה שופעת של סטרפטוקוקים בטא-המוליטיים בעת זריעת חומר מאתר ההדבקה על אגר דם;
- עלייה ברמות הנוגדנים לאנטיגנים סטרפטוקוקליים: חלבון M, פוליסכריד A, סטרפטוליזין O וכו'.
תרבית טהורה של הפתוגן כמעט ואינה מבודדת בשל התמונה הקלינית האופיינית של המחלה והתפוצה הנרחבת של חיידקים אצל אנשים בריאים וחולים עם צורות אחרות של זיהום סטרפטוקוקלי. לצורך אבחון אקספרס, נעשה שימוש ב-RCA, הקובע את האנטיגן הסטרפטוקוקלי.
מה צריך לבדוק?
אילו בדיקות נדרשות?
אבחון דיפרנציאלי
יש להבדיל בין קדחת השנית לבין חצבת, אדמת, פסאודו-שחפת ודלקת עור תרופתית.
חצבת מאופיינת בתקופה קטרלית (דלקת הלחמית, פוטופוביה, שיעול יבש), כתמי בלסקי-פילטוב-קופליק, הופעה מדורגת של פריחות, פריחה מקולופפולרית גדולה על רקע עור חיוור.
באדמת, הרעלה מתבטאת חלשה או נעדרת; הגדלה של בלוטות הלימפה הצוואריות האחוריות אופיינית; פריחה קטנה-מנוקדת על רקע עור חיוור, שופעת יותר על הגב ועל משטחי הפריצה של הגפיים.
במחלה הנגרמת על ידי תרופות, הפריחה נפוצה יותר ליד המפרקים, על הבטן, הישבן. פולימורפיזם של הפריחה אופייני: יחד עם פריחות נקודתיות, מופיעים אלמנטים פפולריים ואורטיקריאליים. סימנים קליניים אחרים של קדחת השנית נעדרים: דלקת שקדים, לימפדניטיס, שיכרון, מראה אופייני של הלשון וכו'. דלקת פה מתרחשת לעיתים קרובות.
בשחפת מדומה, לעיתים קרובות נצפים תפקוד לקוי של המעיים, כאבי בטן וכאבי מפרקים. אלמנטי הפריחה מחוספסים יותר, ממוקמים על רקע חיוור. ניתן להבחין בעיבוי הפריחה על הידיים והרגליים ("כפפות", "גרביים"), על הפנים, כולל המשולש האנזולביאלי. הכבד והטחול לעיתים קרובות מוגדלים.
כאשר מתגלים משקעים פיבריניים, ובמיוחד כאשר הם משתרעים מעבר לשקדים, יש לבצע אבחון דיפרנציאלי של קדחת השנית באמצעות דיפתריה.
למי לפנות?
יַחַס קדחת השנית
קדחת השנית מטופלת בבית, למעט במקרים חמורים ומסובכים. על המטופל להישאר במיטה במשך 7 ימים. התרופה המועדפת היא בנזילפניצילין במינון של 15-20 אלף יחידות לק"ג ליום (5-7 ימים). תרופות חלופיות הן מקרולידים (אריתרומיצין 250 מ"ג ארבע פעמים ביום או 500 מ"ג פעמיים ביום) וצפלוספורינים מהדור הראשון (צפאזולין 50 מ"ג/ק"ג ליום). מהלך הטיפול הוא 5-7 ימים. אם יש התוויות נגד לתרופות אלו, משתמשים בפניצילין חצי-סינתטי ולינקוסמידים. בבית, יש לתת עדיפות לתרופות טבליות (פנוקסימתילפניצילין, אריתרומיצין). גרגור עם תמיסת פורצילין 1:5000, חליטות קמומיל, קלנדולה ואקליפטוס נקבע. ויטמינים ואנטי-היסטמינים מסומנים במינונים טיפוליים רגילים. טיפול סימפטומטי בקדחת השנית נעשה בהתאם לאינדיקציות.
מניעת זיהום-על וזיהום חוזר מובטחת על ידי שמירה על משטר אנטי-מגיפה מתאים במחלקה: חולים מאושפזים במחלקות קטנות או בקופסאות, מבודדים אם מתעוררים סיבוכים; רצוי למלא את המחלקות בו זמנית.
בדיקה קלינית
ניטור אמבולטורי של אלו שהחלימו מתבצע במשך חודש לאחר השחרור מבית החולים. לאחר 7-10 ימים, מבוצעות בדיקה קלינית ובדיקות שתן ודם בקרה, ובמידת הצורך מבוצע אק"ג. אם מתגלה פתולוגיה, נדרשת בדיקה חוזרת לאחר 3 שבועות, ולאחר מכן המטופל מוסר מרשימת המרפאות החוץ. אם מתגלה פתולוגיה, המטופל שהחלים מועבר להשגחת ראומטולוג או נפרולוג.
תרופות
מְנִיעָה
במקרה של קדחת השנית, החולים הבאים כפופים לאשפוז חובה:
- עם צורות זיהום חמורות ובינוניות;
- ממוסדות לילדים עם שהייה של ילדים 24 שעות ביממה (בתי ילדים, בתי יתומים, פנימיות, בתי הבראה וכו');
- ממשפחות עם ילדים מתחת לגיל 10 שלא חלו בקדחת השנית;
- ממשפחות בהן יש אנשים העובדים במוסדות לגיל הרך, מחלקות כירורגיות ויולדות, בתי חולים ומרפאות לילדים, מטבחי חלב, אם אי אפשר לבודד אותם מהאדם החולה;
- כאשר טיפול ביתי נאות אינו אפשרי.
חולה עם קדחת ארגמנית משוחרר מבית החולים לאחר החלמה קלינית, אך לא לפני 10 ימים מתחילת המחלה.
נוהל קבלת אנשים שחלו בקדחת השנית ובדלקת שקדים למוסדות לילדים
- מחלימים מקרב ילדים הלומדים במוסדות גן חובה ובשתי כיתות הבתי ספר הראשונות רשאים להיכנס אליהם 12 יום לאחר ההחלמה הקלינית.
- בידוד נוסף של 12 יום של ילדים עם קדחת ארגמנית ממוסדות ילדים סגורים לאחר שחרורם מבית החולים באותו מוסד מותר אם קיימים תנאים לבידוד אמין של מחלימים.
- מחלימים מקבוצת המקצועות המוגדרים מועברים לעבודה אחרת למשך 12 יום מרגע ההחלמה הקלינית, שם הם לא יהוו סכנה מגפתית.
- חולים עם דלקת שקדים כתוצאה מהתפרצות של קדחת השנית, שזוהו תוך שבעה ימים ממועד רישום המקרה האחרון של קדחת השנית, אינם מתקבלים למוסדות הנ"ל למשך 22 יום ממועד מחלתם (כמו גם חולים עם קדחת השנית).
כאשר נרשמים מקרים של קדחת השנית במוסד לגיל הרך, הקבוצה בה נמצא החולה נמצאת בבידוד למשך 7 ימים מרגע בידוד החולה האחרון עם קדחת השנית. מדידת חום ובדיקת גרון ועור של ילדים וצוות הן חובה בקבוצה. אם מתגלה חום גבוה או תסמינים של מחלת נשימה עליונה חריפה אצל אחד הילדים, מומלץ לבודדו באופן מיידי מאחרים. כל האנשים שהיו במגע עם חולים וסובלים ממחלות דלקתיות כרוניות של האף והלוע עוברים חיטוי באמצעות קוטל סמים במשך 5 ימים (שטיפה או השקיה של הגרון ארבע פעמים ביום לפני הארוחות). בחדר בו נמצא החולה, מתבצע חיטוי שוטף קבוע עם תמיסת כלורמין 0.5%; כלים ומפות מבושלים באופן קבוע. חיטוי סופי אינו מתבצע.
ילדים הלומדים בגן חובה ובשתי כיתות בית הספר הראשונות, שלא חלו בקדחת השנית והיו במגע עם אדם חולה בבית, אינם מורשים להיכנס למעון במשך 7 ימים מרגע המגע האחרון שלהם עם האדם החולה. אם מתגלים זיהומים חריפים בדרכי הנשימה (דלקת שקדים, דלקת גרון וכו'), הילדים נבדקים לאיתור פריחה ומושעים מהשיעורים (עם הודעה לרופא המקומי). הם מורשים להיכנס למעונות לאחר שהחלימו והצגת אישור על טיפול אנטיביוטי. בעלי מקצועות מוסמכים שהיו במגע עם האדם החולה רשאים לעבוד, אך הם נמצאים תחת השגחה רפואית למשך 7 ימים על מנת לאתר במהירות קדחת השנית או דלקת שקדים.


 [
[