המומחה הרפואי של המאמר
פרסומים חדשים
נוירינומה של המוח וחוט השדרה
סקירה אחרונה: 07.06.2024

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
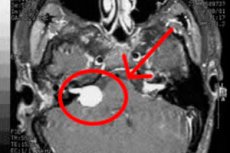
תהליך גידול שפירי, נוירנומה של המוח וחוט השדרה, מקורו בלמוציטים. אלה מה שנקרא מבני שוואן, תאי עצב עזר נוצרו במהלך האקסונים של עצבים היקפיים. שם נוסף לגידול הוא שוונומה. זה מאופיין בצמיחה איטית אך קבועה, ולעתים מגיעים לגדלים גדולים למדי (יותר מ- 1-2 ק"ג). זה יכול להופיע בחולים בכל גיל, ופוגע משמעותית באיכות החיים. [1]
אֶפִּידֶמִיוֹלוֹגִיָה
נוירינומה של המוח וחוט השדרה מתרחשת בכ- 1.5% מכל תהליכי הגידול. השכיחות עולה עם הגיל. המספר הגדול ביותר של חולים עם נוירינומות מאובחנות הוא בין 45 ל 65 שנים.
גברים מקבלים את המחלה בערך זהה לנשים. עבור כל עשר נוירונים במוח, יש אחת עם מעורבות בעמוד השדרה.
מרבית הנוירינומות העיקריות מתרחשות ללא סיבה ברורה ומובחנת.
אחוז האוספיקציה של תהליכי גידול כאלה הוא קטן, אך אינו נכלל לחלוטין. שיטת הטיפול המועדפת היא כירורגית. [2]
גורם ל נוירינומות של המוח וחוט השדרה
מדענים טרם זיהו גורמים ברורים להיווצרות נוירנומה במוח ובחוט השדרה. מספר תיאוריות מצביעות על הפרעות חיסוניות ונטייה תורשתית.
אחוז גדול של ההסתברות שייך לנטייה גנטית: ישנם כבר מקרים רבים בהם נוירנומה של המוח וחוט השדרה "נרשמה" ממש. אם לאחד ההורים יש תורשה מחמירה או שיש לו נויורנה, ב-50% מהמקרים לילדים יחלו גם במחלה זו.
הסיבה השנייה האפשרית נחשבת למערכת חיסון חלשה, שיכולה להיגרם כמעט על ידי גורם, כגון:
- אקולוגיה שלילית, גזיות, שיכרון;
- מתח;
- היפודינמיה;
- טראומה ועומס יתר.
בסופו של דבר כל אחת מהסיבות שהוזכרו יכולה להוביל להיווצרות נוירנומה. [3]
גורמי סיכון
גורמי סיכון עיקריים כוללים:
- גילאים מעל גיל 35-45 ועד 65 שנים.
- היסטוריה של נוירופיברומטוזיס סוג 2 (לנוירינומות דו-צדדיות).
- היסטוריה תורשתית לא טובה.
השייך לכל אחת מקבוצות הסיכון הוא איתות לכך שאדם צריך להיות קשוב במיוחד לבריאותו שלו. חשוב לבקר ברופאים באופן קבוע ולבצע את אמצעי האבחון הדרושים לגילוי נוירנומה של המוח וחוט השדרה בשלב מוקדם של התפתחות.
פתוגנזה
לכל סוג של נוירנומה מאפיינים משלו, כולל תכונות פתוגנטיות, אטיולוגיות וקליניות. הבה נבחן את הסוגים הנפוצים ביותר של ניאופלזמות כאלה:
- נוירינומה של עמוד השדרה (צוואר הרחם, בית החזה או המותני) על פי הסיווג המקובל שייך לסדרה החוץ-מוחית, לוקח את התפתחותו משורשי עמוד השדרה ומפעיל לחץ מבחוץ על חוט השדרה. ככל שהמוקד הגידול גדל, התמונה הקלינית מתרחבת ומחמירה, הכאב גדל.
- נוירנומה מוחית היא ניאופלזמה המשפיעה על עצבי הגולגולת בתוך הגולגולת. העצבים הטריגמינליים והשמיעתיים מושפעים בעיקר. ברוב המכריע של המקרים, הנגע הוא חד צדדי. נוירנומה של עצב השמיעה מאופיינת בהגדלת הדחיסה המהירה של המבנים הסובבים את המוח: החלק השבלול של העצב, העצבים הנסיגה והפנים עלולים להיות מושפעים.
נכון להיום, המנגנון הפתוגנטי של התפתחות נוירנומה של המוח וחוט השדרה נותר מובן לחלוטין. התהליך קשור לצמיחת יתר פתולוגית של תאי שוואן, וזו הסיבה לשם השני של המחלה - שוונומה. על פי דיווחים מסוימים, הפתולוגיה קשורה למוטציה של גנים של כרומוזום 22. גנים כאלה אחראים לקידוד הסינתזה של חלבון המעכב את צמיחת התאים במנדן המיאלין. כישלון בסינתזה של חלבון זה מוביל לצמיחה מוגזמת של תאי שוואן.
עם נוירנומה של המוח וחוט השדרה קשורה לפתולוגיה כמו נוירופיברומטוזיס, בה קיימת נטייה מוגברת לפתח ניאופלזמות שפירים באיברים ובמבנים שונים. המחלה מועברת על ידי ירושה דומיננטית אוטוזומלית. [4]
תסמינים נוירינומות של המוח וחוט השדרה
נוירנומה של המוח וחוט השדרה עשויה לא להודיע על עצמה במשך זמן רב, רק לאחר זמן מה, באה לידי ביטוי בסימנים בודדים, אליהם חשוב לשים לב בזמן:
- כאב לפי סוג של תסמונת הרדיקול, עם שיתוק חלקי, הפרעה חושית;
- הפרעה במערכת העיכול, איברי האגן (תלוי במיקום הנוירנומה), תפקוד לזיקפה;
- תקלות בלב;
- ירידה באיכות החיים עקב הידרדרות של תפקוד המוטורי, קושי בהליכה ובביצוע משימות יומיות רגילות.
הסימנים הראשונים תלויים גם בלוקליזציה של תהליך המחלה ויכולים להיות כדלקמן:
- סחרחורת, כאב ראש;
- כאב בגב (צוואר, חזה, מותני או עצם, עם הקרנה לגפיים, כתפיים, כתפיים);
- חוסר תחושה בגפיים, פריזה ושיתוק;
- ליקוי מוטורי;
- טינטון, ליקוי ראייה.
התמונה הקלינית הראשונית אינה מופיעה עד זמן מה - לעתים קרובות מספר שנים - לאחר התפתחות נוירינומה של המוח וחוט השדרה. [5]
נוירנומה בעמוד השדרה מאופיינת על ידי:
- תסמונת הברך (כאב לאורך עמוד השדרה, לפעמים - שיתוק פחם והפרעות חושיות באזור הפנימיות).
- הפרעות אוטונומיות (תפקוד לקוי באגן, הפרעות עיכול, הפרעות לב).
- תסמונת דחיסת חוט השדרה (תסמונת ברון-סקאר, המתבטאת על ידי פריזה ספסטית, שיתוק פחם ברמת הנוירנומה, אובדן התחושה בצד המושפע, אובדן טמפרטורה ורגישות לכאב בצד ההפוך).
- תחושה לא נוחה באזור האינטר-סאפולרי, כאב, אובדן תחושה.
בנוירנומה מוחית, תסמינים כמו אלה הם שולטים:
- לחץ מוגבר תוך גולגולתי;
- מוגבלות נפשית, שכלית;
- אטקסיה;
- עוויתות שרירים;
- הפרעות בטון שרירים בגפיים;
- אי ספיקת לב ונשימה;
- הפרעה חזותית.
נוירנומה עצבית שמיעתית מצוינת:
- רעש אוזניים, צלצול בצד המושפע;
- הידרדרות הדרגתית של תפקוד השמיעה;
- אטרופיה של שרירי המסטיקים, כאבים דמויי שיניים;
- תפקוד לקוי של בלוטת הרוק, אובדן תפיסת הטעם, אובדן תחושה של מחצית הפנים, פזילה, ראייה כפולה;
- סחרחורת, הפרעות ווסטיבולריות.
נוירנומה רדיקולית של עמוד השדרה.
תהליכי גידול שורש עצבים הם ברובם שפירים, הם מתפתחים מתאי נדן עצב או עצב. נוירינומות כאלה משפיעות לעתים קרובות יותר על עמוד השדרה החזה, אך ניתן למצוא אותם באזורים אחרים בעמוד השדרה. מוקדים כאלה גדלים לאט, לעתים קרובות יותר יש בגודל קטן, ממלאים בהדרגה את התעלה הגרמית של שורש חוט השדרה ומתחילים ללחוץ על מבנים סמוכים. זה כרוך במראה של כאבי עמוד השדרה העזים, בדומה להתקף של Sciatica. כאשר התהליך הפתולוגי חודר לתעלת עמוד השדרה, מתפתח פריזה, תפקודם של איברי העיכול ואגן מופרע.
המורכבות של הבעיה שוב מוכיחה כי כאבי גב הם איתות חשוב שאין להתעלם ממנו. יש צורך ליצור קשר עם מומחים בזמן כדי לברר את הגורם לתסמונת הכאב.
סיבוכים ותוצאות
נוירינומה של המוח וחוט השדרה הוא ניאופלזמה שפירה הגורמת לרוב לשתנה ושיתוק חד-צדדי, ליקוי שמיעה חד צדדי, הפרעות ברגישות הטמפרטורה והכאב, פגיעה בתפקוד הנפשי ואיזון.
בהיעדר התערבות כירורגית בזמן, נוירנומה דוחסת מבנים סמוכים של המוח וחוט השדרה, שיכולים לעורר התפתחות של מצבים מסכני חיים. אפילו עם צמיחת גידול איטי, מוגבלות ואפילו מוות אפשריים. המנטליזציה של מסה שפירה בעבר אינה אינה נכללת.
הסיבוכים הנפוצים ביותר של נוירנומה של המוח וחוט השדרה הם:
- אובדן פונקציית הגפיים (בדומה לאפקטים שלאחר שבץ מוחי);
- אובדן ראייה או שמיעה (חד צדדי ודו צדדי);
- כאבי ראש וכאבי עמוד שדרה, עד וכולל חוסר היכולת לבצע פעילויות יומיומיות;
- שינויים באישיות והתנהגות;
- התקפים הנגרמים כתוצאה מגירוי של מבני מוח;
- תרדמת מוחית (סיבוך סופי של תהליכים תוך-מוחיים בגידול).
אמצעי טיפול ושיקום נחוצים בכל מקרה, בהתחשב בכך שנוירומה יכולה להשפיע על העצבים השולטים בתפקודים חיוניים של הגוף. התאוששות נכונה המבוססת על טיפול בזמן מסייע למטופל לחזור לאורח חייו הרגיל. [6]
אבחון נוירינומות של המוח וחוט השדרה
אילו בדיקות אבחון מתאימות לגילוי נוירינומה של המוח וחוט השדרה מוחלט על ידי נוירוכירורג או נוירולוג באופן פרטני לכל מקרה ספציפי. באופן כללי, האבחנה מתחילה בהדרה של פתולוגיות הדומות בביטויים קליניים. חובה לבצע בדיקה גופנית, להקשיב לתלונות המטופל.
אבחנה אינסטרומנטלית מיוצגת בדרך כלל על ידי המדדים הבאים:
- במקרה של נוירנומה תוך גולגולתית, המטופל מופנה לסריקת MRI או CT של המוח. טומוגרפיה ממוחשבת במצב זה היא הרבה פחות אינפורמטיבית - בעיקר מכיוון שהיא אינה מדמיינת ניאופלזמות קטנות בגדלים פחות מ 20 מ"מ. אם המטופל לא יכול לעבור MRI, סריקת CT משופרת בניגודיות עשויה להיות ניתנת כחלופה.
- סריקת MRI או CT של עמוד השדרה יכולה לסייע בזיהוי נוירנומה או ניאופלזמות אחרות הלוחמות על מבני עמוד השדרה ועל קצות העצבים.
- האודיומטריה מתאימה כחלק ממדדי אבחון מורכבים לגילוי נוירומה שמיעתית. הנוהל מספק מידע על מידת אובדן תפקוד השמיעה והגורמים לפתולוגיה.
- אולטרסאונד או MRI נחשבים לאינפורמטיביים כאשר תהליך הגידול מקומי באזור העצבים ההיקפיים. אולטרסאונד מדמיין את עיבוי הנוירלמה המגן, ואילו MRI מסייע בקביעת המיקום המדויק של הנידוס, את מבנהו ואת מידת הנזק העצבי.
- אלקטרונורומומיוגרפיה מעריכה את הובלת הדחפים החשמליים לאורך סיבי העצבים, המאפשרת להעריך את מידת ההפרעה במבנה העצבים.
- ביופסיה עם ניתוח ציטולוגי נוסף קשורה להתערבות כירורגית ומאפשרת לקבוע את הממאירות או השטויות של נוירנומה.
הבדיקות נקבעות כחלק מההכנה של המטופל לאשפוז וניתוחים. המטופל לוקח דם לניתוח כללי וביוכימי, כמו גם לשתן כללי. אם מצוין, ניתן לרשום סוגים אחרים של בדיקות מעבדה לפי שיקול דעתו של הרופא. [7]
אבחון דיפרנציאלי
אבחנה דיפרנציאלית של נוירינומה של המוח וחוט השדרה צריכה להתבצע עם תהליכי גידול אחרים (כולל גרורתי), כמו גם עם מורסות, לימפומה של מערכת העצבים המרכזית, פתולוגיות דלקתיות ומפטרות.
הדמיית תהודה מגנטית עם שיפור ניגודיות היא חובה. אם מצוין, משתמשים גם בשיטות אבחון אחרות:
- אלקטרואנספלוגרפיה;
- רדיוגרפים;
- בדיקת אולטרסאונד של אברי האגן והבטן, כמו גם בלוטות לימפה היקפיות;
- סקינטיגרפיה של עצם השלד.
אם מתגלה מיקוד פתולוגי ראשוני, מתבצע אבחנה מלאה.
יַחַס נוירינומות של המוח וחוט השדרה
שלוש טקטיקות טיפול משמשות לרוב לנוירינומה של המוח וחוט השדרה: תצפית על הניאופלזמה, הניתוח והקרנות. הבחירה בכיוון הטיפול נותרה לרופא המטפל.
טקטיקות מבטלת תצפית משמשות כאשר מתגלה בטעות נוירנומה על רקע היעדר מוחלט של ביטויים קליניים וסימני התקדמות הגידול. מדינה "שקטה" כזו יכולה להימשך מספר שנים. עם זאת, במהלך תקופה זו חשוב לראות באופן קבוע את הדינמיקה של צמיחת הניאופלזמה, ובמקרה של הידרדרות המצב, להגיב בדחיפות על ידי ביצוע ניתוח.
טיפול בהקרנות כרוך בהקרנה מקומית של המיקוד הפתולוגי למקרה שלא ניתן לבצע התערבות כירורגית מלאה. שיטה זו עוזרת "להרדים" את הניאופלזמה, אך מלווה בתופעות לוואי רבות - הפרעות עיכול, תגובות עור וכו '.
הסרה כירורגית של נוירינומה של המוח וחוט השדרה היא שיטה מורכבת אך רדיקלית המאפשרת חיסול מלא של המחלה, תוך סיכון מינימלי להישנות. ניתוח עדיף תמיד על שיטות אחרות לטיפול בנוירנומה. [8]
תרופות
טיפול תרופתי עשוי לכלול שימוש בתרופות הבאות:
- מניטול (מניטול) הוא משתן אוסמוטי שמבטל בצקת מוח ומנרמל לחץ תוך גולגולתי. זה מנוהל תוך ורידי באמצעות טפטוף, תוך שימוש בתמיסה של 20%, במשך 10-15 דקות. ניתן לשלב אותו עם גלוקוקורטיקוסטרואידים. במהלך הטיפול, שליטת דיורזיס ושווי משקל אלקטרוליטים מים היא חובה. התרופה נקבעת למסלול קצר, מכיוון שבשימוש ממושך היא עצמה יכולה להוביל ליתר לחץ דם משני.
- גלוקוקורטיקוסטרואידים בעל פה או parenterally (dexamethasone, prednisolone) במינון שנקבע בנפרד. לאחר הניתוח, המינון נבדק ומצטמצם בהדרגה.
- תרופות המשפרות את זרימת הדם המוחית (Kavinton - נלקחו דרך הפה, לאחר ארוחות, 5-10 מ"ג שלוש פעמים ביום, או ניקרגולין - 5-10 מ"ג שלוש פעמים ביום בין הארוחות).
תרופות הרגעה חזקות ונוירולפטיות, ככלל, אינן רושמות, מכיוון שהם במקרים רבים "מסתירים" את הידרדרות מצבו של המטופל.
טיפול כירורגי
התערבות כירורגית - הסרת הניאו-פלזמה - היא הסוג השכיח ביותר של הטיפול בחולים עם נוירינומה של המוח וחוט השדרה. הבחירה בגישה כירורגית ומידת הניתוח נקבעת על ידי גודל המיקוד הפתולוגי, האפשרות לשמר ולהחזיר את תפקודי המוח.
ההתערבות מבוצעת על ידי נוירוכירורג ומשתמשים בהרדמה כללית. הקשיים העיקריים של הניתוח באזור המוח הם הפרדת הניאופלזמה מהעצבים וגזע המוח. נוירינומה בגדלים גדולים "לרוב" משומנים "סיבי עצב אחרים, ולכן הסרת סיבים אלה דורשת גישה מיומנת ביותר ומעקב נוירופיזיולוגי בו זמנית, ומאפשר גילוי בזמן של עצב כזה או אחר.
הסרה מוחלטת של הנוירנומה אפשרית ב 95% מהמקרים. אצל 5% הנותרים מהמטופלים, קשיים עשויים להיווצר, למשל, אם חלק מהגידול "מתמזג" עם מבני עצבים אחרים או גזע המוח.
בדרך כלל לא משתמשים בכימותרפיה לאחר הניתוח. כאשר נוירנומה מוסרת לחלוטין, גם טיפול בהקרנות וניתוחי רדיו אינם מוצדקים. ההסתברות להישנות מוערכת כ-5%.
השיטה הרדיוסירורגית של סכין הגמא כוללת חשיפה לקרינה מוקד למוקד הפתולוגי. הנוהל משמש לנוירינומות בגודל קטן (עד 3 ס"מ) ובהיעדר לחץ על גזע המוח. הכיוון העיקרי של כירורגיה רדיוסית אינו בהסרה, אלא במניעת התקדמות הגידול לאחר מכן. לפעמים אפשר להפחית מעט את גודל המסה בדרך זו.
סכין גמא, סכין סייבר ושיטות דוושת גז ליניארי כרוכות בשימוש בעקרון של הצגת כמות מסוימת של קרינה מייננת לניאופלזמה, הכרוכה בהרס המוקד ללא פגיעה ברקמות ביולוגיות. לא כל השיטות הללו אינן פולשניות. לפיכך, השימוש בסכין גמא דורש קיבוע נוקשה של מסגרת המתכת עם מכשירי בורג לעצמות הגולגולת. בנוסף, השימוש בסכין גמא אינו תמיד יעיל, מכיוון שלפעמים לא ניתן ליצור מינון קרינה אחיד, מה שמוביל להסרה לא שלמה של המיקוד, או למסירת מינונים גבוהים לאזורים רגילים במוח. מסיבות אלה, טיפול בהקרנות ורדיוסורורגיה של CyberKnife משמשים לרוב בתרגול הטיפול. [9]
מְנִיעָה
אמצעי מניעה אינם ספציפיים, מכיוון שהגורמים המדויקים לנוירינומה של המוח וחוט השדרה לא נקבעו עד כה. הרופאים מציעים לשים לב להמלצות כלליות:
- מתן שינה ומנוחה בריאים רגילים הדרושים כדי לשחזר באופן קבוע את המצב התפקודי של המוח;
- הימנעות מאלכוהול, סמים, עישון וג'אנק פוד;
- פיתוח עמידות בפני לחץ, הימנעות מקונפליקטים, לחץ ודאגות;
- צריכת כמות מספקת של מזון צמחי, קיום משטר מים נאות;
- הימנעות מפגיעות בחזרה וראש;
- אורח חיים פעיל, טיולים רגילים באוויר הצח;
- היעדר עומס יתר פיזי ונפשי;
- ביקורים קבועים אצל הרופא בנוכחות גורמי סיכון, במקרה של תסמינים חשודים, כמו גם באבחון מונע שגרתי.
תַחֲזִית
הפרוגנוזה הכוללת לנוירינומה של המוח וחוט השדרה נחשבת לחיובית, בתנאים של הפניה בזמן לרופאים והגשמת כל ההמלצות הרפואיות. מכיוון שהניאופלזמה מתפתחת לאט לאורך תקופה, ניתן להשתמש בטקטיקה ממושכת של המתנה ורואה. עם זאת, אם המוקד הפתולוגי ממוקם במקום נוח לניתוח, מומחים ממליצים להסיר אותו במידת האפשר, שלרוב לא מלווה בהופעה של השפעות שליליות כלשהן על הגוף. [10]
אם מתעלמים מהטיפול או אם תהליך הגידול מאובחן מאוחר, עלולים להתרחש הפרעות חושיות, פריזה ושיתוק, כמו גם מצבים מסוכנים אחרים. לפיכך, חשוב להבין כי נוירנומה של המוח וחוט השדרה הוא גידול מורכב למדי, אם כי שפירי, ויש לטפל בו באופן קיצוני ובזמן. אחרת, הופעתן של בעיות חמורות בבריאות ואיכות החיים אינה אינה נכללת, קיימת גם אפשרות למתן נויורנה.

