המומחה הרפואי של המאמר
פרסומים חדשים
כריתת לימפה
סקירה אחרונה: 23.04.2024

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
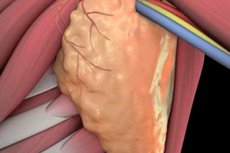
כריתת הלימפה, או כריתת הלימפה, היא הליך כירורגי שכולל הסרת בלוטות לימפה ובדיקה נוספת של נוכחותם של תאים לא טיפוסיים. כריתת הלימפה מוגבלת או מלאה, תלוי בסולם הניתוח. הסבירות לפתח סיבוכים לאחר הליך כזה היא גבוהה למדי. עם זאת, לעתים קרובות ההתערבות מאפשרת לעצור את התפשטות המשך של מבני הסרטן, ובכך להציל את חיי המטופל.
אינדיקציות להליך
המטרה העיקרית של מערכת הלימפה היא הובלת נוזלים מרקמות למערכת הדם ומתן חסינות, מה שמרמז על הגנה מפני חיידקים, נגיפים ותאים לא טיפוסיים.
מערכת הלימפה מורכבת מבלוטות, כלי דם ונימים קטנים בכלי הדם. הלימפה זורמת דרך הכלים, והצמתים הם תצורות בצורת שעועית הממוקמות לאורך המערכת כולה ומשמשות כמסננים הלוכדים כל חפץ זר.
מקבצי הצמתים הגדולים ביותר נצפים באזור הצוואר, בתי השחי, האגן והמפשעה.
מערכת הלימפה היא הראשונה שקיבלה את התפשטות תאי הגידול מהמוקד לנקודות אחרות בגוף: לפעמים תאים כאלה נשארים בבלוטות הלימפה וממשיכים לגדול שם. תהליך זה נקרא גרורות. על ידי הסרת מספר בלוטות לימפה, הרופא יכול לקבוע אם לחולה יש גרורות.
ניתוח כריתת לימפה משמש לא רק לאבחון, אלא גם לחסימת הפרדות נוספות של מבני סרטן בגוף.
בנוסף, האינדיקציות הן כאב חמור באזור בלוטות הלימפה, כמו גם חוסר היעילות של הטיפול השמרני.
כריתת הלימפה לסרטן היא שלב אינטגרלי של גישה מוסמכת ומלאה לטיפול באונקופתולוגיה. עוד לפני הניתוח מבהיר המנתח את הסבירות לפגיעה בבלוטות הלימפה "הזקיף" ולקבוצותיהן, המעורבות ישירות בזרימת הלימפה מהאזור שנפגע מתהליך הגידול. חשד לנוכחות גרורות באספן לימפה ספציפי הוא אינדיקציה ישירה לביצוע כריתת לימפה. ככלל, נימים לימפטיים, כלי דם יוצאים, כיווני זרימת הלימפה, כולל בלוטות לימפה אזוריות ורחוקות, כמו גם רקמות מסביב כפופים להסרה. ניתוח כזה יכול לשפר משמעותית את איכות חייהם של חולים לאחר הניתוח ולהאיץ את החלמתם.
הכנה
שלב ההכנה אינו קשה, אך חובה. הוא כולל את הפעילויות הבאות:
- התייעצות עם הרופא המנתח שיבצע את ניתוח כריתת הלימפה וכן עם הרופא המרדים.
- הסכמה על עיקרי ומועדי ההתערבות.
- אבחון קדם ניתוחי, הכולל בדיקת שתן כללית, בדיקות דם כלליות וביוכימיות, אולטרסאונד, ולעתים ביופסיה דקה של בלוטות הלימפה.
- בדיקה על ידי מטפל, עם הערכה של הסבירות להתוויות נגד לניתוח.
- ביטול תרופות העלולות להשפיע לרעה על מהלך הניתוח ועל התקופה שלאחר הניתוח (למשל, תרופות נוגדות דלקת לא סטרואידיות, ברביטורטים, הפרין וכו ').
- יום לפני כריתת הלימפה, על המטופל להגביל את התזונה, לא לאכול יתר על המידה, לוותר על אוכל כבד, שומני ומתוק. אין לאכול או לשתות ביום הניתוח.
טֶכנִיקָה כריתת לימפה
לרוב, בנוכחות אונקולוגיה, מנתחים נעזרים בסוגים כאלה של ניתוח כריתת לימפה כניתוח של בלוטות הלימפה בבתי השחי (לסרטן השד), לנתיחה בצוואר הרחם (לסרטן בבלוטת התריס או בצוואר ובראש), ניתוח כריתת לימפה D2 עם הסרת צמתים הנמצאים בקיבה ובכבד ובטחול (לסרטן הקיבה). [1]
ברוב המקרים, מנתח מוסמך יכול לחזות לאילו בלוטות לימפה תאים לא תקינים יעברו במהלך התפשטות הגרורות. אותם צמתים שיושפעו מלכתחילה נקראים צמתים של אותות. זו הסיבה שהרופא מסיר בהכרח רק צמתים כאלה, שנשלחים מיד למחקר - ביופסיה של בלוטות הלימפה הזקיף.
כדי לקבוע את צמתי העדיפות לכריתת הלימפה, מתבצע הליך מיפוי: מוזרק חומר רדיואיזוטופי (אינדיקטור) לאזור הפגוע, המציין את כיוון זרימת הלימפה.
משך פעולת כריתת הלימפה הוא בממוצע כשעה. עם זאת, משך הזמן עשוי להשתנות, בהתאם לאופי הניתוח.
- ניתן לבצע ניתוח כריתת לימפה באגן באמצעות גישה לפרוסקופית וגישה ללפרוטומיה. בעת ביצוע לפרוסקופיה, נצפים התנאים של pneumoperitoneum (מ 10 עד 15 מ"מ כספית), נעשה שימוש לפרוסקופיה ו trocars. הצפק הקודקודי מנותח מעל אזור כלי השתן, בכיוון מקביל לכלי השבר החיצוניים. הקפד לבדוק את השופכנים. בעזרת מהדקים נלכדת רקמה פריאוונטית עם בלוטות לימפה וכלי שנמצאים באזור הפרוקסימלי של החתך. מהדק סגור מקלף את הרקמה מהחלק הקדמי של כלי השתן החיצוניים. לאחר מכן, עצב האובטורטור מבודד וכל הרקמות הממוקמות סביב כלי השתן הפנימיים, יחד עם בלוטות הלימפה, מוסרות. בלוטות הלימפה הממוקמות בווריד האיליאק החיצוני מוסרות בקפידה. עדיף אם כל הרשת נכרתה כולה. לסיכום, רקמת השומן מוסרת עם צמתים הממוקמים בה מהפער בין כלי הדם העורקים החיצוניים לורידי. החומר הביולוגי נשלח לניתוח היסטולוגי, כלי הדם הפגועים נקרשים כדי למנוע דימום - לשם כך משתמשים בניתוח חשמלי. [2]
- ניתוח כריתת לימפאד בגרסה הקלאסית מבוצע על פי תיאורו של האונקולוג הצרפתי דוקנס. מהות הניתוח מורכבת מכריתה של בלוטות הלימפה של אזור הירך-מפשעתי יחד עם רקמות, פאסיה ואלמנט של הווריד הכבד הגדול של הירך. ראשית, המנתח מבצע חתך אנכי מעל אמצע הרצועה המפשעתית ומטה, ומנתח אותו לשכבת השומן התת עורית. רקמת העור מופרדת ברמה של הפאסיה התת עורית השטחית. נכרת השומן התת-עורי בכדי לחשוף את דופן הבטן האיליאית ואת כל משולש הירך. לאחר מכן, החתך מורחב עד לשרירים הבסיסיים, ולאחריו מבודדים את הווריד הספני הגדול, חבוש ונחצה בקודקוד משולש הירך. הרקמה עם בלוטות הלימפה נדחפת פנימה, שריר החייט מוציא בעזרת ווים: זה עוזר לראות את מיטת הירך-כלי הדם. אזור הרקמה שהוסר והדופן החיצונית של הנרתיק כלי הדם מבודדים מכלי הירך, מורמים לאזור ההצמדה של הווריד הספני הגדול ישירות לווריד הירך. החומר הביולוגי מוסר ומועבר להמשך מחקר. [3]
- ניתוח כריתת לימפה בבית השחי לוקח לעיתים רחוקות יותר מ 60 דקות. בדרך כלל, המנתח מבצע חתך באזור בית השחי של כ- 50-60 מ"מ. ההתערבות מתבצעת באמצעות הרדמה כללית, לעיתים בשילוב כריתת שד רדיקלית. במהלך כריתת גוש ניתן להסיר את הצמתים מאוחר יותר, או במהלך הניתוח. בגרסה הקלאסית, בעיקר בלוטות הלימפה של השורה הראשונה והחלק התחתון של השורה השנייה מוסרות, ולאחר מכן הן נשלחות לבדיקה היסטולוגית. באופן כללי, נכרתים כתריסר צמתים (כריתת לימפאדנית מלאה כוללת כריתה של כשני תריסר צמתים). בגרסה המלאה נכרתות בלוטות הלימפה השייכות לכל שורות שרשרת השחי, אך פעולות כאלה אינן מבוצעות כרגע בתדירות כה גבוהה. התערבות שמרנית כוללת ניתוח של רקמות בחמישה ושבעה ס"מ בבית השחי. הרקמות שהוסרו נשלחות לבדיקה, שתוצאותיהן ניתן להשיג תוך מספר ימים. אבחנה כזו נחוצה כדי לקבוע טיפול נוסף לאחר הניתוח, אשר עשוי לכלול כימותרפיה, הקרנות וכו '. [4]
- ניתוח כריתת לימפה צוואר הרחם נובע מכך שגרורות של מוקדים אונקולוגיים מהצוואר והראש נמצאים לעיתים קרובות בבלוטות הלימפה הצוואריות האזוריות. במקרה זה, ההתערבות של קרייל, על שם המנתח האמריקני, נחשבת לאופציה הקלאסית. הניתוח מורכב מההסרה המורכבת של בלוטות הרוק הסופרהואידיות, צוואר הרחם והסופרקלוויקולרי, בצד אחד, בו זמנית עם בלוטת הרוק התת-תת-תאי, וריד הצוואר הפנימי, שרירי עצם השכמה והסטרנוקליידומסטואיד. ניתוח כריתת לימפה צוואר הרחם מיועד לסרטן באזור הגרון-גרון, בלוטת התריס, בלוטות הרוק, הלשון, הפה או האף. לרוב, אפשרויות כירורגיות כאלה מבוצעות כהסרה רדיקלית של כל בלוטות הלימפה בצוואר הרחם (רמת 1-5), כריתה שונה או סלקטיבית, או דרך רדיקלית מורחבת. שיטה נפוצה נוספת נחשבת להתערבות עדינה, הכוללת הסרת בלוטות לימפה ורקמות. שיטה זו נקראת נתיחה תפקודית של צוואר הרחם: במהלך הניתוח נשמרים שריר הסטרנוקלידומסטואיד, וריד הצוואר הפנימי ועצב העזר. [5]
- ניתוח כריתת לימפה מפשעית-עצם הירך משמש לחיסול גרורות של סרטן בבלוטות הלימפה המפשעתית והפמוראלית. המנתח מבצע שני חתכים חצי אליפסה בכיוון המקביל למפשעה. לאחר דיסקציה של העור ושכבת השומן התת עורית, דשי הרקמות מופרדים עד לאפונורוזיס של שרירי האלכסון החיצוניים של הבטן ומטה לאמצע משולש הירך. הרצועה המפשעתית מועברת על ידי הסרת הפאשיה של השרירים האלכסוניים החיצוניים. הרקמה טרום הערווה מוסרת, בסיס משולש הירך נחשף. לאחר מכן, חותכים את הסיבים, החל מנקודת עמוד השדרה העליונה העליונה ועד אמצע משולש הירך, כמו גם מהשחפת של עצם הערווה ועד לקודקוד. גוש הרקמות ובלוטות הלימפה מוסר, ולאחר מכן הם עוברים לכריתת הלימפה. [6]
- ניתוח כריתת לימפה רטרופריטונאלית כולל הסרת צמתים רטרופריטונאליים של מערכת הלימפה. ניתוחי בטן מורכבים מכריתה רדיקלית של רקמת שומן, בלוטות לימפה במרחב הרטרופריטונאלי. סיבוכים אפשריים לאחר הניתוח יכולים להיות פוריות, שפיכה רטרוגרדית לשלפוחית השתן. הסיבה לכך נעוצה בעובדה שבמהלך ההתערבות חוצים את הסיבים הסימפטטיים הפוסט-גליאוניים, האחראיים על השפיכה, וממוקמים באופן ניכר מתחת לרמת חטיפת העורקים המזנטרית הנחותה. המוקדים הגרורתיים המינימליים נחשבים למי שממדיהם אינם עולים על 20 מ"מ: לאחר הסרת גרורות כאלה, הסבירות לסיבוכים לאחר הניתוח מצטמצמת למינימום. [7]
- כריתת לימפה של איליאק מבוצעת כחלק מניתוח איליו-מפשעתי-עצם הירך עם גרורות מאומתות לבלוטות הלימפה המפשעות. כריתת לימפאד דו צדדית מתאימה לנגעים סרטניים של הפין או הפות. משתמשים בשיטה הקלאסית של דוקנס, שתוארה במאה שעברה. חתך אורך ארוך נעשה דרך אמצע הרצועה המפשעתית (עם צומתו). נקודת החתך העליונה ממוקמת 7 ס"מ מעל הרצועה המפשעתית, והנקודה התחתונה חופפת לקודקוד משולש הירך. שתלי רקמות מופרדים על פי רמת הפאסיה התת עורית השטחית, נכרתת שכבת השומן התת עורית, וחושפת את החלק האיליאתי של דופן הבטן עם משולש הירך. לאחר מכן מבודדים כלי ורידי תת עורית גדול, קשורים ומוצלבים בפינה הפצעית התחתונה, גוש בלוטות הלימפה עם סיבים נלקח פנימה, ושרירי החייט כלפי חוץ. הרקמות שהוסרו מופרדות בהדרגה מכלי הירך, ומעלות אותן לאזור המפגש של כלי הווריד הספנימי הגדול של עצם הירך ועורק הירך. השרירים האלכסוניים העצבניים והחיצוניים מנותחים, הצפק נעקר בכיוון המדיאלי, הרקמה ובלוטות הלימפה מופרדות לאורך כלי השתן. רקמת השתן מוסרת יחד עם רקמת הירך-מפשעית. הבדים נתפרים בשכבות. במידת הצורך מבצעים ניתוחים פלסטיים באזור המפשעה. ניתוח כריתת לימפה אילואי-המפשעה-עצם הירך כולל בדרך כלל הסרה של שמונה עד אחת עשרה צמתים בממוצע. הפרדת רקמות ובלוטות לימפה לאורך כלי השתן. רקמת השתן מוסרת יחד עם רקמת הירך-מפשעית. הבדים נתפרים בשכבות. במידת הצורך מבצעים ניתוחים פלסטיים באזור המפשעה. ניתוח כריתת לימפה אילואי-המפשעה-עצם הירך כולל בדרך כלל הסרה של שמונה עד אחת עשרה צמתים בממוצע. הפרדת רקמות ובלוטות לימפה לאורך כלי השתן. רקמת השתן מוסרת יחד עם רקמת הירך-מפשעית. הבדים נתפרים בשכבות. במידת הצורך מבצעים ניתוחים פלסטיים באזור המפשעה. ניתוח כריתת לימפה אילואי-המפשעה-עצם הירך כולל בדרך כלל הסרה של שמונה עד אחת עשרה צמתים בממוצע. [8]
- כריתת לימפה של אבי העורקים היא כריתה רדיקלית של בלוטות הלימפה הפריאורטיות. ההתערבות מתבצעת בהרדמה מלאה בשיטות אנד-וידיאו-ניתוחיות. היקף פעולה כזו כולל הסרת רקמות המכילות בלוטות לימפה מעל ומתחת לרמה של עורק המזנטריה הנחות, עד לקו העליון באזור הקצה העליון של וריד הכליה השמאלי. ניתוח כריתת לימפה לפני העורקים משמש בהצלחה לטיפול בסרטן רירית הרחם. לפרוטומיה של קו האמצע מתבצעת מעל לפתח הטבור ומושלמת תחת סימפיזת הערווה. השימוש בגישה חוץ-פריטונאלית אפשרי. הרצועה העגולה ברחם עוברת כדי למנוע נזק לכלי האפיגסטריה התחתונים. הצפק הקודקודי מנותח, אזור השופכן מדמיין. רצועת המשפך-אגן מועברת, קשורה. הצפק מנותח כלפי מטה לרצועת הרחם העגולה לאורך עורק השתן החיצוני. הרצועה מהודקת, עוברת וקושרת. כריתת הלימפה מתבצעת ישירות ליד ענף עורק השתן הפנימי. גוש הרקמה המופרד, לרוחב מקומי לווסקולציה, מהודק ומועבר, והקצה הפרוקסימלי קושר כדי לחסום את זרימת הלימפה. לאחר מכן, רקמות הוושט ובלוטות הלימפה מוסרות לאורך דפנות הצד של הכלים עד לרמה של עצב האובטורטור. הצמתים הנמצאים במדיום לעורק השן החיצוני ובכניסה לתעלת הירך כפופים לכריתה. מופרדת גם שכבת השומן עם בלוטות הלימפה לאורך וריד האיליאק החיצוני ועד לפוסה האובטורטור. לאחר גילוי עצב האובטורטור, הפוסטה של האובטורטור מוצג לרקמה ומוסרת רקמה בין עצב האובטורטור לכלי העורק העליון שלפוחית השתן. הרקמה מהודקת, חוצה וקושרת אותה. המניפולציות מבוצעות בזהירות רבה, ונמנעות מפגיעה בוורידים. ואז עורק הרחם מועבר ומקושר, ומסירים את בלוטות הלימפה לאורך כלי השתן הפנימיים. הצמתים שהוסרו נשלחים לבדיקה היסטולוגית. [9],, [10]
- ניתוח כריתת לימפה לסרטן השד מתבצע ביחס לצמתים הנמצאים בבית השחי בצד הפגוע. הכריתה יכולה להתפשט גם לצמתים הצוואר הרחם, הסופרקלוביקולאר ותת-הנקבי. הניתוח מתבצע בשילוב עם הסרת השד, כולו או חלקו. המנתח מבצע חתך בבתי השחי באורך של עד 6 ס"מ. כריתת הלימפה מתבצעת ישירות בכמה רמות של סידור הדדי של הצמתים לשריר החזה. הרמה הראשונה כוללת את בלוטות הלימפה הנמצאות מתחת לשריר זה, הרמה השנייה - אלה שנמצאות מיד מתחת לשריר, והשלישית - אלה הנמצאות מעל שריר החזה. באולם כריתת הגוש מסירים את צמתי המפלס הראשון והשני. אם מבצעים כריתת שד - כריתה רדיקלית של בלוטת החלב עם כריתת לימפה אזורית, אז נכרתים צמתים השייכים לרמה הראשונה, השנייה והשלישית, עם שחזור שד פלסטי נוסף. פעולה כזו אורכת כשעה וחצי בממוצע. [11]
עד כה מומחים לא הגיעו להסכמה בדבר היעילות להסיר את כל בלוטות הלימפה האזוריות לתהליכים אונקולוגיים כלשהם בבלוטות החלב. מרבית המנתחים והמומולוגים סבורים כי התערבות כה רדיקלית נדרשת רק במקרים קיצוניים, כאשר קיים סיכון ברור להפצת גרורות. נוכחות של אינדיקציה כזו נבדקת על ידי ביצוע ביופסיית זקיף או ביופסיה של בלוטת הזקיף. צמתי הזקיף כוללים את אלה הקרובים ביותר למוקד הגידול - בהם נוצרים תאים לא טיפוסיים קודם כל ונוצרות גרורות. לכן, התערבות הכוללת הסרת בלוטת לימפה זקיף הופכת תמיד לדרך הנכונה לקבוע את הסבירות לגרורות של ניאופלזמה. [12],, [13]
- בלוטת התריס עם כריתת הלימפה היא ניתוח סטנדרטי לסרטן בלוטת התריס. לרוב, סרטן כזה גרור לקבוצה השישית (המרכזית) של בלוטות הלימפה בצוואר הרחם. מומחים ממליצים ומתרגלים כריתת תריס עם הסרה מרכזית בו זמנית של בלוטות הלימפה בגידולים סרטניים הגדולים מ -10 מ"מ. גישה זו מפחיתה את הסבירות להישנות ומבטלת את הצורך בניתוחים חוזרים באזור זה. כריתת הלימפה המרכזית כוללת במקרה זה כריתה של הצמתים המוקדיים, הזוגיים והטרום-ריריים, כמו גם אלה הנמצאים לאורך המשטח הפנימי של עורק הצוואר ווריד הצוואר הפנימי. [14]
- כריתת פי הטבעת עם כריתת לימפאדנית מורחבת יכולה להתבצע על פי שיטות שונות, שתלוי בעיקר בקטע המעיים בו מתפתח הגידול. אם השליש העליון של פי הטבעת מושפע, מבוצעת פעולה הנקראת כריתה קדמית. אם השליש האמצעי מושפע, אז מבצעים את הפעולה הקדמית הנמוכה. ההתערבות הראשונה והשנייה מתבצעות דרך חלל הבטן. הרופא מבצע חתך בדופן הבטן משמאל לטבור. לאחר מציאת והסרת מוקד הגידול, הוא מחבר את החלקים הנותרים של המעי, מסיר את בלוטות הלימפה הסמוכות, בוחן בקפידה את כל הרקמות והתפרים. במידת הצורך מותקן ניקוז (למשך מספר ימים). הקשה והטראומטית ביותר עבור המטופל היא הסרת הניתוח של השליש החלחולת התחתון. התערבות זו נקראת כריתת פרינאום בבטן. או פעולת מייל: זה כרוך בהסרת הגידול יחד עם פי הטבעת. על מנת לספק למטופל אפשרות לצואה, המנתח יוצר קולוסטומיה קבועה. מהלך הניתוח הוא בדרך כלל כדלקמן: הרופא מבצע חתך בקטע התחתון של חלל הבטן ובאזור הפרינאלי, מסיר את הסיגמואיד ואת פי הטבעת, כמו גם את פי הטבעת ואת בלוטות הלימפה הסמוכות. ברוב המקרים, על המטופל לעבור טיפול נוסף בתרופות כימותרפיות. התערבות כזו יכולה להימשך מספר שעות (בממוצע - 2.5 שעות). כמו גם פי הטבעת ובלוטות הלימפה הסמוכות. ברוב המקרים, על המטופל לעבור טיפול נוסף בתרופות כימותרפיות. התערבות כזו יכולה להימשך מספר שעות (בממוצע - 2.5 שעות). כמו גם פי הטבעת ובלוטות הלימפה הסמוכות. ברוב המקרים, על המטופל לעבור טיפול נוסף בתרופות כימותרפיות. התערבות כזו יכולה להימשך מספר שעות (בממוצע - 2.5 שעות). [15],,
- כריתת לימפאדאודואנדרה של לבלב היא סוג שכיח של ניתוח לאדנוקרצינומה של ראש הלבלב, שיש בו שתי שורות של בלוטות לימפה אזוריות. צמתים אלה מקיפים את האיבר או נמצאים סביב כלי דם גדולים סמוכים (אבי העורקים הבטן עם ענפים, כולל תא המטען של הצליאק, עורקי הכליה והמעיים העליונים). כדי להבהיר את השלב האונקולוגי של סרטן הלבלב, מומלץ להסיר וכפוף לאבחון היסטולוגי לפחות עשר בלוטות לימפה. לאחר חציית הרצועה הגסטרוקולית, המנתח מבצע viscerolysis הידבקות בבורסה האומנטלית, מגייס את הקצה התחתון של הבלוטה, וחושף את הווריד המזנטרי מעולה. ואז הוא חוצה את כלי הגסטרופיפלויים הנכונים. התריסריון מגויס לפי שיטת קוצר ומועבר במקטע הפרוקסימלי. יתר על כן, חלקים של הרצועה hepatoduodenal מגויסים, חוצים את עורק הגסטרודואודנל והמעי הדק. לאחר התגייסות התהליך הבלתי מסתיים, ניתוח כריתת הלימפה מתבצע לאורך כלי העורק המזנטרי. [16]
- ניתן לבצע כריתת לימפה לסרטן הקיבה בשלוש דרכים. האפשרות הראשונה היא כריתת קיבה קלאסית, במהלכה מתבצעת ניתוח של בלוטות לימפה D1, כולל הסרת בלוטות לימפה פרגסטריות - 1-6 שורה של בלוטות אזוריות לפי הסיווג היפני. האפשרות השנייה היא כריתת קיבה רדיקלית עם דיסקציה של בלוטת הלימפה D2, כולל לימפובזים הממוקמים בכיוון ענפי תא המטען של הצליאק - שורה של בלוטות הלימפה 7-11. האפשרות השלישית מיוצגת על ידי כריתת קיבה רדיקלית מורחבת עם הסרת בלוטות הלימפה הרטרופריטונאליות (שורה 12-16). הבחירה בניתוח מסוג זה או אחר בכריתת לימפאדומיה קשורה ישירות לשלב של סרטן הקיבה. לדוגמה, [17]
כריתת לימפה לכריתת המעי הגס
ניתן לבצע ניתוח במעי הגס על פי מספר שיטות, תלוי באיזה מחלקי המעי יש מוקד גידולי. בדרך כלל מסירים את הקטע המושפע של המעי, כמו גם את בלוטות הלימפה אליהן הלימפה זורמת מהגידול. הסיבה לכך היא כי כריתת הלימפה יכולה להפחית את הסיכון להישנות סרטן. בנוסף, מומחים יוכלו לבחון היטב את המבנים שהוסרו, מה שישפיע ישירות על אופי הטיפול שלאחר מכן. [18]
הסרה כירורגית של אלמנט במעי נקראת קולקטומיה. אם מסירים את המוקד האונקולוגי, שנמצא במחצית הימנית של המעי הגס, אז הם מדברים על המיקולקטומיה בצד ימין, ואם במחצית השמאלית, אז על המדיקולקטומיה בצד שמאל. הכריתה הסטנדרטית כוללת הסרה של עד 40 ס"מ של המעי הגס, אם כי נתון זה תלוי במידה רבה במשקל הגוף ובגובהו של המטופל.
כריתה דיסטלית נאמרת אם מוסרים שני שלישים דיסטאליים של המעי הגס והשליש העליון של פי הטבעת, ומתבצעת קשירת כלי פי הטבעת העליונה והסיגמואידית. כדי להחזיר את תפקוד פי הטבעת, מוחל אנסטומוזיס.
Hemilectomy בצד שמאל עם כריתת לימפאדנית מורחבת כרוך בהסרת המעי הגס השמאלי, הכולל את הסיגמואיד, הירידה והחצי המרוחק של המעי הגס הרוחבי. קשירה וחיתוך של כלי הדם התחתונים של המיזנטריה מבוצעות, ונוצרת אנסטומוזה רוחבית.
Hemilectomy בצד ימין עם כריתת לימפאדנית מורחבת כולל כריתה של המעי הגס והיסוד הדיסטלי של המעי הגס - כ100-150 מ"מ. המעי הגס העולה והשליש הפרוקסימלי של המעי הגס הרוחבי מוסרים, קשורים ומועברים, כלי האילוקולון, עורק המעי הגס הימני והענף הימני של עורק המעי הגס. בנוסף נוצרת אנסטומוזיס ileotransverse.
יש גרסה נוספת של הפעולה: הסרת תת-סכום עם כריתה של המעי הגס כולו ללא האלמנט הדיסטלי של המעי הגס. במקרה זה, כל כלי הבסיס המספקים מזון למעי הגס מופרדים.
סיווג כריתת הלימפה
סוגים שונים של סרטן דורשים כמויות שונות של כריתת לימפה. כדי לציין כריתה מלאה יותר, משתמשים במונח כגון כריתת לימפאדנית מורחבת, אשר בתורו מחולקת עוד יותר למספר תת-סוגים, בהתאם למיקום בלוטות הלימפה שהוסרו, למשל:
- כריתת לימפה של אבי העורקים;
- לבלב התריסריון;
- איליו-אגן וכו '.
בניגוד לכריתת לימפאדה אזורית כוללת, הסרת בלוטות לימפה מסוימות בלבד הנמצאות בסמוך למוקד הגידול.
מונח עזר הוא כריתת לימפה רדיקלית, הכוללת הסרת כל או מספר הדומיננטי של בלוטות הלימפה הנמצאות בסמוך לניאופלזמה (דרך זרימת הלימפה).
תלוי בשיטת הניתוח, הסרת בלוטות הלימפה יכולה להיות בטן או לפרוסקופית.
כריתת לימפאדוסקופיה לפרוסקופית מתבצעת באמצעות גישה דרך פנצ'רים בעור, דרכם מכניס המנתח מכשיר ומכשירים לפרוסקופיים מיוחדים. שיטה זו פחות טראומטית ולעתים פחות מלווה בהתפתחות סיבוכים. ניתוח לימפאדומטריה של חלל מבוצעת כיום בתדירות נמוכה יותר: אנו מדברים על הטכניקה הקלאסית, כאשר רקמות מנותחות על ידי חתך, ומסופקת גישה ישירה ישירה. לאחר ניתוח לפרוסקופי, ההחלמה מהירה בהרבה, והסיכון לדימום ולזיהום בפצע מצטמצם.
לימפודיסציה וכריתת לימפה
התערבויות רדיקליות קלאסיות בטיפול במחלות אונקולוגיות כללו הסרת מונובלוק של בלוטות לימפה אזוריות. ביחס לניתוח מונע של בלוטות הלימפה מונח, המונח משמש לתיאור פעולות כירורגיות להסרת האיבר הנגוע ואזורים עם גרורות אזוריות. מתברר שהשם לימפדקטומיה מרמז על התערבות נרחבת יותר, בניגוד למונח כריתת הלימפה, שכן הוא כרוך בכריתה של לא רק בלוטות הלימפה, אלא גם את כל החלק של זרימת הלימפה, יחד עם שכבת השומן התת עורית שמסביב בתוך נדן הקסם. לפיכך, ראוי לדבר על כריתת הלימפה אם מתבצעת הסרה אזורית של בלוטות הלימפה, ועל כריתת לימפה - אם מסירים בלוטות לימפה, כלי ורקמת השומן.
התוויות נגד
כריתת הלימפה אינה נקבעת אם אין אפשרות לחיסול מוחלט של הגידול הראשוני. זה קורה אם תהליך הגידול התגלה בשלב מאוחר של ההתפתחות. במקרה זה, אנחנו לא מדברים כל כך הרבה על התווית נגד על חוסר היעילות של כריתת הלימפה, מכיוון שמוקד הגידול כבר הצליח להפיץ את תאיו לא רק לבלוטות הלימפה הקרובות ביותר, אלא גם לרקמות ואיברים רחוקים. גם לאחר כריתה של בלוטות הלימפה, מבנים לא טיפוסיים יישארו בגוף, דבר שיעורר התפתחות מוקדים סרטניים (משניים) חדשים.
כריתת הלימפה אינה מתבצעת אם המטופל נמצא במצב קשה - למשל, סובל ממחלות קשות של מערכת הלב וכלי הדם, הכבד, הכליות, או שהוא מפתח תאונה מוחית חריפה. פתולוגיות כאלה יכולות להפריע הן לניתוח באופן כללי והן לביצוע ההרדמה.
ההשלכות לאחר ההליך
התוצאה השלילית השכיחה ביותר לאחר כריתת הלימפה היא לימפאדמה, סיבוך המתבטא בקושי בזרימת הלימפה מאזור הפעולה. הפרעה דומה מתפתחת אצל כל חולה עשירי. התסמין העיקרי הוא בצקת רקמתית קשה. למחלה מספר שלבי התפתחות:
- נפיחות מתרחשת לאורך כל היום, אך נעלמת כאשר האזור הפגוע זקוף. אם לוחצים באצבע נוצרת מעין "גומה", שנעלמת אט אט.
- בצקת קיימת ללא קשר למיקום האזור הפגוע. העור הופך צפוף יותר, ה"פוסה "אינו מופיע בעת לחיצה.
- בצקת מבוטאת, כמו "אלפנטיאזיס" (אלפנטיאזיס).
אם מתגלה השלב הראשון של לימפאדמה, יש צורך להתייעץ בדחיפות עם רופא. זה יעצור את המשך ההתפתחות של הפתולוגיה, ובמקרים מסוימים, יפחית את הביטוי שלה.
בנוסף לבצקת, דימום שנמצא בתקופה המוקדמת שלאחר הניתוח, יכול להפוך לתנאים מסוכנים.
סיבוכים לאחר ההליך
באופן כללי, לעיתים רופאים מתמודדים עם הסיבוכים האפשריים הבאים הקשורים לכריתת הלימפה:
- אובדן או הידרדרות הרגישות באזור הניתוח, הנגרם על ידי נזק (חיתוך) של סיבי עצב. ברוב החולים, הרגישות מוחזרת לאחר פרק זמן מסוים.
- תחושת חולשה, קהות חושים, "זחילה", התכווצויות, הדורשת מינוי של תרגילים טיפוליים מיוחדים להפחתת תחושת אי הנוחות.
- לימפאדמה היא בצקת לימפטית.
- פלביטיס באזור הניתוח, עם מעבר אפשרי לטרומבופלביטיס. עם מינוי מתוזמן של תרופות לדילול דם ותרופות נוגדות דלקת, תופעות כאלה נעלמות במהירות.
- הצטרפות לזיהום המלווה בכאב, אדמומיות ונפיחות באזור ההתערבות. מצב זה מחייב מינוי טיפול אנטיביוטי.
הסיבוכים השכיחים ביותר הקשורים לכריתת הלימפה מתפתחים בקרב חולים קשישים ובעלי סוכרת והשמנת יתר.
טיפול לאחר ההליך
מיד לאחר כריתת הלימפה מועבר החולה לחדר ההתאוששות: שם הוא נצפה עד סוף ההרדמה. אם הכל תקין, המטופל מועבר למחלקה רגילה.
במידת הצורך, האזור הפגוע מקבל מיקום מוגבה. לדוגמא, לאחר כריתת לימפה כריתת השחי, הזרוע מורמת מצד ההתערבות, ולאחר הסרת בלוטות הלימפה המפשעות מורמות את רגלי המטופל.
לעיתים, בימים הראשונים שלאחר הניתוח, מוצמד למטופל צנתר לאיסוף שתן, ובמקרים מסוימים - שקית קולוסטומיה זמנית או קבועה (תלוי היכן ובאיזו מידה בוצעה כריתת הלימפה).
אם הותקן ניקוז במהלך הניתוח, הוא מוסר ככל שהמצב משתפר (לרוב לאחר מספר ימים).
אם המטופל אינו יכול להאכיל בכוחות עצמו, אז מזריקים לו חומרים מזינים לווריד. אם הניתוח השפיע על מערכת העיכול, המטופל יידע על שינויים בתזונה.
משך האשפוז הוא משא ומתן באופן אינדיבידואלי.
לאחר השחרור, מומלץ למטופל לא להרים או לשאת חפצים כבדים, להימנע מללבוש בגדים או אביזרים הדוקים ומעיקים.
אמצעי שיקום מסומנים לכל החולים שעברו כריתת לימפה. צעדים כאלה מאפשרים:
- למנוע הופעה של בעיות פסיכולוגיות;
- לחסל כאב;
- למנוע התפתחות של סיבוכים;
- לחזור במהירות לאורח החיים הרגיל.
טכניקות שיקום סטנדרטיות כוללות טיפול בפעילות גופנית (סט תרגילים מיוחד), פיזיותרפיה, טיפול בויטמינים וטיפול שמרני נוסף. ההליכים העיקריים מכוונים להחזרת תזונת הרקמות וזרימת הלימפה, האצת זרימת הדם וריפוי.
אם, לאחר כריתת הלימפה יש חום או מופיעים פתאום תסמינים חשודים כמו צמרמורות, בחילות, הקאות פרוקסימליות, קשיים בשתן והפרשת צואה, דימום או כאב חמור, יש צורך ליידע בדחיפות על מנתח הניתוח.
לימפומאז 'לאחר ניתוח כריתת לימפה
עיסוי ניקוז לימפטי הוא הליך פיזיותרפיה, שמטרתו העיקרית היא האצת זרימת הלימפה. אדם שמבצע עיסוי לימפתי צריך לקבל מושג לגבי מיקום מערכת הלימפה וכיוון התנועה הלימפטית. ההליך לא אמור להיות כואב, ולכן ליטופים ולחץ קל מומלצים כתופעות הבסיס. הפעלות רצויות לעשות 1-2 פעמים בשבוע. [19]
בהשפעת עיסוי זה מגרים את זרימת הלימפה התורמת ל:
- הפחתה של בצקת רקמות;
- טורגור עור מוגבר;
- אופטימיזציה של תהליכים מטבוליים;
- שיפור החסינות המקומית;
- הפעלת מחזור הדם.
התווית נגד לעיסוי הלימפה לאחר כריתת הלימפה יכולה להיות:
- טרומבופלביטיס חריף;
- מחלות עור;
- מחלות של מערכת הלב וכלי הדם;
- פתולוגיות מדבקות.
לאחר פגישה של עשר דקות, על המטופל לשכב בשלווה. אתה יכול לשתות כוס מים חמים. התוצאה הופכת מורגשת, ככלל, לאחר ההליך הראשון או השני.
ביקורות
כריתת הלימפה היא לרוב הליך חובה הקובע את יעילות הטיפול. ההתערבות כוללת הסרת בלוטות לימפה שנפגעו או חשודות עם שליחתן נוספת למעבדה לבדיקה היסטולוגית. ביקורות על הניתוח הן חיוביות בעיקר, מכיוון שבזכותה ניתן למנוע התפשטות נוספת של פתולוגיה, להפחית או לבטל לחלוטין את ביטויי המחלה. סיבוכים לאחר ההתערבות נדירים אם אתה ממלא אחר ההמלצות הקפדניות של הרופא שלך:
- להגביל את הפעילות ולא להעמיס את החלק המנותח של הגוף;
- אין לצבוט או למשוך את הצד המושפע באמצעות פריטי לבוש או אביזרים;
- הימנע מתנוחת רגל-רגל (לחולים שעברו כריתת לימפה מפשעית).
שכיחות הסיבוכים תלויה גם באזור הפגוע בו מבוצעת כריתת הלימפה. לדוגמא, הסרת בלוטות הלימפה בבית השחי בכ -10% מהמקרים מובילה להתפתחות לימפאדמה ואי נוחות בעור. הסרת בלוטות לימפה באגן מסובכת על ידי בצקת לימפית רק ב -6% מהמקרים, ומפשעתיים - ב -15% מהמקרים. עם זאת, הרבה תלוי במצב הבריאותי הכללי של המטופל ובכישוריו של הרופא המבצע.

