המומחה הרפואי של המאמר
פרסומים חדשים
תסמונת קיארי-פרומל.
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
תסמונת קיארי-פרומל היא גלקטוריאה כרונית, אמנוריאה והיפוטרופיה גוברת של איברי הרבייה. פתולוגיה זו יוחסה זמן רב לתוצאות לאחר לידה. עם זאת, מאוחר יותר המחלה התגלתה גם אצל נשים שלא ילדו: התסמונת התפתחה כתוצאה מלחץ חמור, גידולים ממאירים של בלוטת יותרת המוח, ולאחר שימוש ממושך בתרופות הורמונליות.
גורם ל תסמונת קיארי-פרומל
פתוגנזה
הפתוגנזה של התסמונת מוסברת על ידי כשל תפקודי בייצור פרולקטין. כשל כזה יכול להתרחש כתוצאה מהריון (עקב עלייה טבעית בלקטוטרופים של בלוטת יותרת המוח), כתוצאה מגידולים בבלוטת יותרת המוח. הגורמים הבאים מאיצים את התפתחות המחלה:
- תקופת הנקה ממושכת;
- הריון מסובך (עם סיכון להפלה, עם גסטוזה);
- שימוש ממושך באמצעי מניעה הורמונליים.
רוב המדענים נוטים לשקול את תסמונת קיארי-פרומל כנזק להיפותלמוס עם הפרעות אנדוקריניות נוספות. האפשרות של לחץ על ההיפותלמוס על ידי תהליך גידולי גם אינה נשללת.
תסמינים תסמונת קיארי-פרומל
הסימנים הראשונים של תסמונת קיארי-פרומל עשויים להופיע בגילאי 17-35. לרוב, זה קורה לאחר סיום ההנקה, כאשר האישה מגלה לקטוריאה (הפרשה לא תקינה של חלב) ואמנוריאה (היעדר וסת). התסמונת עשויה להופיע גם ללא כל קשר להריון.
ברוב המקרים, חולים מפתחים תסמינים המצביעים על נזק לאזור הדיאנצפלי:
- שינוי במשקל הגוף (בכיוון זה או אחר);
- כאבי ראש;
- סחרחורת, עייפות;
- היפופיגמנטציה של העטרה;
- צמיחת שיער מוגברת;
- הפסקת הווסת;
- הפרעות שינה;
- חוסר יציבות במצב הרוח, גחמות;
- היפרהידרוזיס;
- ירידה בחשק המיני וכו'.
במהלך בדיקה רפואית מתגלה ניוון של איברי הרבייה בדרגות שונות, כולל דילול של הרקמות הריריות והאנדומטריום. אצל חלק מהמטופלים, שינויים חזותיים נעדרים.
סיבוכים ותוצאות
תסמונת קיארי-פרומל מתפתחת כתוצאה מפגיעה בקשר הרגולטורי העיקרי - ההיפותלמוס. אותם מבנים תאיים האחראים על ייצור הורמונים רגולטוריים נהרסים. זה קורה על רקע היעדר ירידה לוגית בתפקוד בלוטת יותרת המוח. כתוצאה מכך, בלוטת יותרת המוח הבלתי מבוקרת מייצרת באופן מוגזם פרולקטין - הורמון המפעיל הנקה. מהן ההשלכות של הפרעות אלו?
- ירידה בו זמנית בייצור האסטרוגן.
- כשל בייצור FSH ו-LH.
- מחזור חודשי לא סדיר עם היעדר ביוץ.
- תהליכים אטרופיים בשחלות ובאיברי המין החיצוניים.
- שינויים בהתנהגות, בנפש ובמערכת הנוירו-וגטטיבית.
כל ההשלכות המפורטות קשורות זו בזו ומובילות במוקדם או במאוחר לסיבוך כמו פוריות - חוסר היכולת להרות ילד.
אבחון תסמונת קיארי-פרומל
אבחון מחלה כגון תסמונת קיארי-פרומל מבוסס על מספר גורמים:
- בהתבסס על מידע שהתקבל במהלך ראיון המטופלת (לדוגמה, הריון או הפלה לאחרונה);
- על הסימנים האופייניים של המחלה;
- בהתבסס על תוצאות מחקר נוסף.
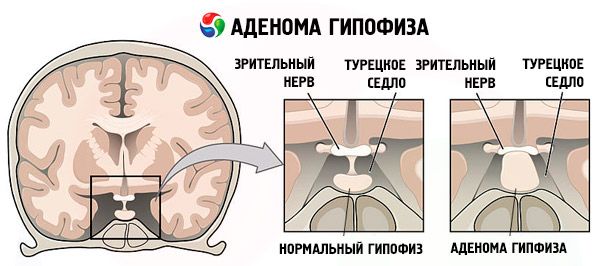
אבחון אינסטרומנטלי כולל ביצוע בדיקת רנטגן או MRI של הסלה טורצ'יקה (מיקום בלוטת יותרת המוח וההיפותלמוס). ניתן גם לרשום אולטרסאונד של איברי האגן ובלוטות החלב.
בדיקות המעבדה כוללות ניתוחים ציטולוגיים והיסטולוגיים של שאריות מדפנות הנרתיק וצוואר הרחם. בנוסף, המטופלות נותנות דם מווריד לבדיקת כמות ההורמונים FSH, LH, פרולקטין, אסטרדיול, פרוגסטרון והורמוני שחרור.
האבחנה של תסמונת קיארי-פרומל נעשית אם מתגלה עלייה ברמות הפרולקטין במקביל לירידה כללית ברמות ההורמונים בגוף. סימנים נוספים צריכים לכלול:
- ניוון של רקמות ריריות;
- היעדר ביוץ;
- הגדלה של הסלה טורצ'יקה, או נוכחות של גידולים באזור הסמוך.
מה צריך לבדוק?
אילו בדיקות נדרשות?
אבחון דיפרנציאלי
אבחון דיפרנציאלי מתבצע במחלה כמו מסטופתיה פיברוציסטית. עם הנקה ממושכת על רקע הידרדרות בתפקודי הראייה, ניתן לחשוד בתהליך גידולי במוח (לדוגמה, אדנומה של בלוטת יותרת המוח).
למי לפנות?
יַחַס תסמונת קיארי-פרומל
תסמונת קיארי-פרומל מטופלת בהצלחה יחסית. משטר הטיפול תלוי ישירות בגורם שעורר את התפתחות המחלה.
אם הפתולוגיה הופיעה כתוצאה מפגיעה בתאי ההיפותלמוס, הטיפול מתבצע באמצעות תרופות המכילות הורמונים. עם מהלך ארוך טווח של התסמונת עם ניוון רקמות בולט, הטיפול הופך מורכב ומשולב יותר.
אי פוריות הנובעת מתסמונת קיארי-פרומל אינה מטופלת בנפרד, שכן לאחר נורמליזציה של תפקוד בלוטת יותרת המוח-היפותלמוס, תפקוד הרבייה ישוחזר מעצמו.
במקרים מתקדמים, ייתכן שיידרש שימוש לכל החיים בתרופות מסוימות.
חולים שאובחנו כחולים במחלה משתמשים בסוגי הטיפול הבאים.
תרופות המעכבות ייצור פרולקטין:
- ברומוקריפטין הוא ממריץ קולטני דופמין. התרופה נקבעת במינון של 5 עד 10 מ"ג ליום, משך הטיפול הוא עד 8 חודשים. לא ניתן להשתמש בברומוקריפטין עם לחץ דם נמוך, עם הפרעות קצב. התרופה אינה תואמת אלכוהול.
סוכנים הורמונליים:
- פיורגון הוא הורמון מגרה זקיק רקומביננטי. התרופה משמשת בצורה של זריקות תת עוריות וזריקות תוך שריריות, על פי תוכנית אישית. ניתן להשתמש בפיורגון רק תחת פיקוחו של רופא, מכיוון שקיים סיכון גבוה לפתח גירוי יתר שחלתי;
- מנוגון הוא גונדוטרופין אנושי לגיל המעבר המכיל FSH ו-LH. מנוגון אינו משמש לטיפול בגידולים התלויים באסטרוגן. המינון הממוצע של התרופה הוא 1-2 אמפולות ביום. המינון נקבע על ידי רופא, תוך התבוננות בתגובת השחלות לטיפול.
תכשירים המכילים הורמונים בשחלות:
- אסטרוגל הוא ג'ל המכיל אסטרדיול. התרופה מוחלת על העור באזור הבטן, בכמות של 2.5 גרם פעם ביום. אין להשתמש בנוכחות גידולים תלויי אסטרוגן;
- קרינון הוא תכשיר וגינלי המכיל פרוגסטרון. המינון הסטנדרטי הוא מנה אחת של קרינון ביום מסוים במחזור, מדי יום, בהתאם למשטר הטיפול האישי.
ויטמינים ותכשירים מורכבים לתמיכה בתפקוד הרבייה:
- Aevit - מכיל מינונים גדולים של ויטמינים A ו-E. יש ליטול כמוסה אחת פעם ביום, מיד לאחר הארוחות. משך הטיפול נקבע על ידי הרופא. התרופה אינה ניתנת לטיפול בתירוטוקסיקוזיס, כמו גם לחולים עם סיכון מוגבר לתרומבואמבוליזם.
- ויטמין E זנטיבה הוא תרופה נוגדת חמצון המווסתת את תפקוד התחום המיני. בדרך כלל נקבע כמוסה אחת של 400 מ"ג ליום. שימוש ממושך בוויטמין E במינונים גדולים עלול לשבש את חילוף החומרים של הורמוני בלוטת התריס.
טיפול פיזיותרפי לתסמונת קיארי-פרומל עשוי לכלול:
- אלקטרופורזה אנדונזלית עם קומפלקס של ויטמיני B היא הליך יעיל המאפשר את אספקת התרופות למוח ולחלק האחורי של גלגל העין;
- טיפול טרנס-מוחי הוא שיטה פיזיותרפית המשמשת לעתים קרובות להקלה על הפרעות תפקודיות של מערכת העצבים המרכזית. היא עשויה לכלול הליכים כגון אלקטרושינה, אלקטרואנלגזיה טרנס-גולגולתית, טיפול אמפליפולס, יינון טרנס-מוחי;
- צווארון גלווני - שימוש בזרם חשמלי ישר במתח נמוך.
פיזיותרפיה אינה משמשת במקרים של תהליכי גידול מוכחים במוח.
הומאופתיה היא טיפול יעיל ותמיכה בתפקוד המיני ללא תופעות לוואי בולטות. לפי שיקול דעתו של הרופא, ניתן לרשום את התכשירים ההומאופתיים הבאים:
- ציקלודינון הוא תרופה צמחית משולבת המנרמלת את רמות ההורמונים בגוף. המינון הסטנדרטי הוא 40 טיפות או טבליה אחת פעם ביום בבוקר לפני ארוחת הבוקר. מהלך הטיפול המינימלי הרציף הוא 90 יום. לפני השימוש בתרופה, עליך לוודא שאינך אלרגי למרכיביה.
- אובריאמין הוא ציטמין בעל אפקט דמוי אסטרוגן. התרופה נלקחת לפי מרשם רופא, בין 1 ל-9 טבליות ביום. משך הטיפול הוא שבועיים. אין תופעות לוואי בעת נטילת אובריאמין.
- Ovarium compositum הוא תמיסת הזרקה הומאופתית המשמשת באופן פעיל לבעיות ביחסי בלוטת יותרת המוח-שחלות. התרופה ניתנת תוך שרירית, אמפולה אחת, בין פעם לשלוש פעמים בשבוע.
- Klimakt Hel - טבליות תת-לשוניות המפעילות את תפקוד הנספחים ומנרמלות את עבודת החלק הקדמי של ההיפותלמוס ובלוטת יותרת המוח. יש ליטול טבליה אחת שלוש פעמים ביום. לתרופה כמעט ואין התוויות נגד (ההתווית נגד היחידה היא אלרגיה);
- קוניום פלוס הוא גרגיר הומאופתי רב-רכיבי המשמש מתחת ללשון (8 יחידות) עד 5 פעמים ביום. מהלך הטיפול הוא עד חודשיים. התוויות נגד: גיל מתחת ל-18, נטייה לאלרגיות.
אם מתגלים תהליכים סרטניים בבלוטת יותרת המוח, נקבע טיפול כירורגי. ניתן להשלים התערבות כירורגית על ידי טיפול בקרינה, הכנסת יוד רדיואקטיבי, קובלט וכו'.
בתקופה שלאחר הניתוח, מצוין טיפול הורמונלי חלופי, ובמידת הצורך, שחזור תהליכים מטבוליים.
רפואה מסורתית, כסוג טיפול עצמאי, אינה משמשת לתסמונת קיארי-פרומל. עם זאת, ניתן לשלב אותה בהצלחה עם הטיפול העיקרי שנקבע על ידי הרופא, בתנאי שכל הוראותיו מבוצעות. יש לקחת בחשבון שכמה צמחי מרפא יכולים להשפיע על הרקע ההורמונלי, ולכן יש להסכים על השימוש בהם עם הרופא.
- ממש בתחילת המחלה, תערובת שווה של גרעיני דלעת קלופים, דבש טבעי וזרעי שומשום, שורש ג'ינג'ר טחון וצמח רקפת יכולה לעזור. התערובת נלקחת 4 פעמים ביום, כפית אחת.
- במקרה של תקלות במערכת יותרת המוח, תמיסת פשפשים בריכוז 10%, שניתן לרכוש בבית מרקחת, עוזרת היטב. התרופה מדוללת במים ביחס: 10 טיפות של תרופה לכל 100 מ"ל מים.
- בתסמונת קיארי-פרומל, חליטת רוש בשמן זית עוזרת, המשמש לטיפות אף. ישנן גם ביקורות טובות על תמיסת רוש אלכוהולית 10%, הנלקחת דרך הפה, החל מטיפה אחת ומעלים בהדרגה את המינון ל-40 טיפות, תוך הוספת טיפה אחת בכל יום. לאחר 40 יום, הם מתחילים לרדת בטיפה אחת, תוך הפחתה הדרגתית של המינון למינימום.
- חליטה של רואן, מרווה, ולריאן, פלנטיין ומליסה מועילה לתסמונת קיארי-פרומל. יש ליטול כף אחת מכל רכיב, לשפוך מים רותחים ולשתות 100 מ"ל לפני כל ארוחה.
- מומלץ להוסיף לתה גם פרחי קמומיל, ציפורני חתול, אורגנו, אדוניס ופרחי אימורטלה. יש לשתות משקה זה חצי שעה לפני הארוחות.
טיפול צמחי מרפא כרוך בשימוש קבוע בצמחים הבאים בהכנת משקאות:
- צמח האם הוא צמח בעל השפעה קרדיוטונית ומווסתת בולטת;
- ולריאן - קני שורש בעלי תכונות נוירו-רגולטוריות ומרחיבות כלי דם רפואיים;
- מליסה - עלים בעלי תכונות מעוררות נימיות ונוגדות עוויתות. מפחיתים את טונוס השרירים החלקים;
- צמח סנט ג'ון הוא צמח בעל אפקט ריפוי רב-גוני. הוא משמש כזרז לתהליכים תוך תאיים ומווסת את חילוף החומרים;
- קונוסים של כשות – צמח בעל פעילות נוירוטרופית. מווסת תהליכים מטבוליים;
- פירות עוזרר הם צמח עשיר בפלבנואידים, חומצות אורגניות, קרוטנואידים, שמנים שומניים, גליקוזידים וכו';
- סמבוק – מפחית את חדירות דפנות כלי הדם, מקל על דלקת ונפיחות, משקם את תפקוד האיברים החיוניים;
- פסיפלורה היא צמח טרופי המשמש בהצלחה לטיפול בהפרעות שיא וסת.
ייצור הפרולקטין קשור באופן בלתי נפרד לכמות הפרוגסטרון בדם. לכן, באישור הרופא, ניתן ליטול תכשירים מצמחים בעלי השפעה פרוגסטוגנית. מדובר בצמחי מרפא כגון עלי פטל, גלימת גברת רפואית, ויטקס קדוש, פסקופלור אחו, קונכיפל אווז.
מְנִיעָה
אין מניעה ספציפית לתסמונת קיארי-פרומל, מכיוון שהפתוגנזה של המחלה טרם נחקרה במלואה. אמצעי מניעה כלליים עשויים לכלול השפעה אפשרית על התפתחות הפרעות ראשוניות המעוררות תפקוד יתר משני של מערכת בלוטת יותרת המוח-היפותלמוס.
בהקשר זה, אמצעי מניעה כוללים:
- מניעת סיבוכים במהלך ההריון והלידה;
- מניעת לחץ על הגוף, יצירת סביבה פסיכולוגית חיובית בבית ובעבודה;
- הגנה מפני כל מיני פגיעות מוח טראומטיות;
- מניעת חוסר איזון הורמונלי.
למרבה הצער, עדיין אין אמצעים למניעת ייצור עודף של פרולקטין.
תַחֲזִית
הפרוגנוזה של המחלה תלויה בגורם לסינתזה הפתולוגית של הורמון פרולקטין, כמו גם בשיטת הטיפול שנבחרה. לפיכך, עם תיקון מוצלח של הפרעות הורמונליות, התסמונת חולפת ללא עקבות, והאישה יכולה בקלות להיכנס להריון וללדת ילד. במקרים מסוימים, נטילת תרופות הורמונליות יכולה להימשך לכל החיים.
כאשר מתגלים תהליכי גידול בבלוטת יותרת המוח, הפרוגנוזה תלויה רק ביעילות הטיפול הכירורגי והמשקם.
שיטות הטיפול שתוארו לעיל, המשלבות את ההשפעה החוסמת של אסטרוגנים על הנקה ונהלי פיזיותרפיה המווסתים את הקשר בין בלוטת יותרת המוח להיפותלמוס, מובילות לשיפור מתמשך במצבם של חולים במחלה כגון תסמונת קיארי-פרומל.


 [
[