המומחה הרפואי של המאמר
פרסומים חדשים
תסמונת שיהאן
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
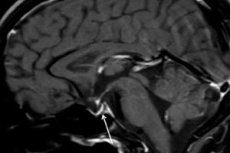
נמק איסכמי של בלוטת יותרת המוח וירידה מתמשכת בתפקודה עקב דימום לאחר לידה נקראים תסמונת שיהאן. סיבוך נדיר זה של לידה, המלווה באיבוד דם מסכן חיים, נקרא גם אי ספיקה של בלוטת יותרת המוח לאחר לידה, היפופיטויטריזם לאחר לידה, קכקסיה של בלוטת יותרת המוח (דיאנספלית-פיתואית) או מחלת סימונדס.
פתולוגיה אנדוקרינית זו נושאת את הקוד E23.0 לפי ICD-10.
אֶפִּידֶמִיוֹלוֹגִיָה
במדינות מפותחות, בשל הרמה הגבוהה של טיפול מיילדותי, תסמונת שיהאן נדירה: שכיחותה ירדה במשך 50 שנה מ-10-20 מקרים לכל 100 אלף נשים ל-0.5% מכלל מקרי ההיפופיטואיטריזם אצל נשים.
על פי האגודה האירופית לאנדוקרינולוגיה, תסמינים מסוימים של נזק קל לבלוטת יותרת המוח הקדמית נצפים ב-4% מהנשים שאיבדו דם רב במהלך הלידה. סימנים מתונים של תסמונת שיהאן מאובחנים ב-8%, וצורות חמורות של היפופיטואטריזם לאחר לידה נמצאות ב-50% מהנשים לאחר הלם היפווולמי.
מסד הנתונים הבינלאומי של הרישום הפרמקו-אפידמיולוגי KIMS (מסד הנתונים המטבולי הבינלאומי של פייזר) לשנת 2012 מנה 1034 חולים עם חסר בהורמון גדילה (GH), וב-3.1% מהמקרים אצל נשים הגורם לפתולוגיה זו הוא תסמונת שיהאן.
היפופיטויטריזם לאחר לידה מהווה איום חמור על נשים במדינות מתפתחות ותת-מפותחות. לדוגמה, בהודו, שכיחות תסמונת שיהאן מוערכת ב-2.7-3.9% בקרב נשים יולדות מעל גיל 20.
גורם ל תסמונת שיהאן
כל הגורמים לתסמונת שיהאן הם תוצאה של הלם היפווולמי, המתפתח עם ירידה חדה בנפח הדם במחזור הדם וירידה בלחץ הדם הנגרמת מדימום במהלך הלידה.
עם אובדן דם מסיבי (מעל 800 מ"ל), אספקת הדם לאיברים ואספקת החמצן אליהם מופרעות. וקודם כל, זה נוגע למוח. תסמונת שיהאן מתרחשת עקב נזק לבלוטת יותרת המוח - בלוטת המוח האחראית על סינתזה של ההורמונים החשובים ביותר.
התאים המייצרים הורמונים באונה הקדמית שלה, האדנוהיפופיזה, סובלים הכי הרבה. במהלך ההריון, תחת השפעת הורמוני השליה, גודלה של בלוטה זו גדל, על פי הערכות מסוימות, ב-120-136%. בפרט, מתרחשת היפרטרופיה והיפרפלזיה של לקטוטרופוציטים - תאים המסנתזים פרולקטין, הנחוץ להתפתחות והכנה של בלוטות החלב לייצור חלב.
גורמי סיכון
מיילדים וגינקולוגים מציינים גורמי סיכון להתפתחות תסמונת שיהאן:
- הפרעות קרישת דם אצל נשים בהריון (בפרט, טרומבוציטופניה);
- בצקת של רקמות פריפריאליות (בהן מופעל הורמון ההיפותלמי וזופרסין, מה שמגביר את טונוס כלי הדם ולחץ הדם);
- יתר לחץ דם בהריון (לחץ דם גבוה);
- רעלת הריון (לחץ דם גבוה וחלבון בשתן);
- המוליזה מוגברת (הרס של תאי דם אדומים, לרוב קשורה לאי ספיקת כליות).
קיים סיכון מוגבר לדימום במהלך הלידה ולהתפתחות תסמונת שיהאן במקרים של שליה מוקדמת, ניתוקה מוקדם, וכן בהריונות מרובי עוברים (תאומים או שלישיות) ובלידה מהירה (סוערת), במהלכה ייתכן תסחיף של כלי הדם הריאתיים עם מי שפיר.
פתוגנזה
הפתוגנזה של תסמונת שיהאן קשורה להיפוקסיה של רקמות בלוטת יותרת המוח ולמותן. התפקיד העיקרי בפגיעות המוגברת של האדנוהיפופיזה ממלא את הייחודיות של אספקת הדם שלה: דרך מערכת הוורידים הפורטלית ורשת האנסטומוזות הנימות של כלי הדם הפורטליים. עם דימום חמור וירידה בלחץ הדם, זרימת הדם המקומית באונה הקדמית המוגדלת של הבלוטה נעדרת; עווית של כלי הדם המזינים את בלוטת יותרת המוח הקשורה להלם מובילה לחוסר חמצן ולנמק איסכמי של הבלוטה.
כתוצאה מכך, בלוטת יותרת המוח אינה מייצרת כמויות מספיקות של ההורמונים הטרופיים הבאים:
- סומטוטרופין (STH), אשר מפעיל סינתזת חלבונים תאית, מווסת את חילוף החומרים של פחמימות והידרוליזה של שומנים;
- פרולקטין (הורמון לוטאוטרופי), אשר מגרה את התפתחות ותפקוד בלוטות החלב והקורפוס הצהוב;
- הורמון מגרה זקיק (FSH), המבטיח את צמיחת זקיקי השחלות ואת תהליכי ההתרבות ברקמת הרחם;
- הורמון לוטאין (LH), האחראי על הביוץ;
- הורמון אדרנוקורטיקוטרופי (ACTH), אשר מפעיל את ייצור הקורטיקוסטרואידים על ידי קליפת האדרנל;
- הורמון מגרה בלוטת התריס (TSH), המווסת את תפקוד ההפרשה של בלוטת התריס.
תסמינים תסמונת שיהאן
חוסר איזון של הורמונים המיוצרים על ידי בלוטת יותרת המוח גורם למגוון רחב של תסמינים בתסמונת שיהאן, בהתאם למידת החסר בהפרשת הורמוני יותרת המוח הספציפיים.
כמות תאי בלוטת יותרת המוח הפגועים קובעת את הצורות החריפות והכרוניות של המחלה. הצורה החריפה משקפת נזק משמעותי לאונה הקדמית של הבלוטה, והתסמינים מתבררים זמן קצר לאחר הלידה. במקרים כרוניים, הנזק המזוהה קטן יותר, והתסמינים עשויים שלא להופיע חודשים או שנים לאחר הלידה.
הסימנים המוקדמים הנפוצים ביותר לתסמונת שיהאן הם אגלקטיה, כלומר חוסר הנקה. עקב חוסר ממושך באסטרוגנים, המחזור החודשי אינו מתחדש בזמן הנכון לאחר הלידה, בלוטות החלב קטנות בגודלן ורירית הנרתיק הופכת דקה יותר. וחוסר בגונדוטרופינים מתבטא באמנוריאה, אוליגומנוריאה וירידה בחשק המיני. אצל חלק מהנשים, המחזור מתחדש, וייתכן הריון שני.
התסמינים האופייניים לחוסר בהורמון מגרה בלוטת התריס בתסמונת שיהאן כוללים עייפות ופגיעה בוויסות חום עם חוסר סבילות לקור; עור יבש, נשירת שיער וציפורניים שבירות; עצירות ועלייה במשקל. תסמינים אלה מתפתחים בדרך כלל בהדרגה.
ההשלכות של מחסור בסומטוטרופין מוגבלות לאובדן מסוים של כוח שרירים, עלייה בשומן הגוף ורגישות מוגברת לאינסולין. הן בצורות החריפות והן בצורות הכרוניות, ייתכנו סימנים של סוכרת תפלה: צמא עז ועלייה בנפח השתן (דיאורזה).
תסמינים של תסמונת שיהאן כוללים גם סימנים של אי ספיקה משנית של בלוטות יותרת הכליה, כלומר מחסור ב-ACTH. זה כולל ירידה בטונוס הכללי ובמשקל, היפוגליקמיה (רמת סוכר נמוכה בדם), אנמיה והיפונתרמיה (רמת נתרן נמוכה). מחסור בהורמון זה מוביל להיפוטנסיה כרונית עם עילפון והיפוטנסיה אורתוסטטית, וחוסר יכולת להגיב ללחץ. נצפים גם היפופיגמנטציה וקפלים בעור (מספר שבועות או חודשים לאחר הלידה).
החמרה של אי ספיקת יותרת הכליה, הדורשת טיפול רפואי דחוף, מתרחשת עם זיהומים חמורים או התערבויות כירורגיות.
סיבוכים ותוצאות
אי ספיקת בלוטת יותרת המוח חמורה בתסמונת שיהאן עלולה להוביל לתרדמת ומוות.
פחות שכיחה היא גם פאנהיפופיטואיטיזם לאחר לידה שעלול להיות מסכן חיים, כאשר 90% מרקמת האדנוהיפופיזה מושפעת. ההשלכות והסיבוכים של צורה חמורה זו של תסמונת שיהאן כוללים: לחץ דם נמוך מתמשך, הפרעות קצב לב, סוכר נמוך בדם (היפוגליקמיה) ואנמיה היפוכרומית.
אבחון תסמונת שיהאן
בדרך כלל, אבחון תסמונת שיהאן מבוסס על מאפיינים קליניים ועל ההיסטוריה הרפואית של המטופלת, ובפרט האם היה דימום במהלך הלידה או סיבוכים אחרים הקשורים ללידה. מידע בנוגע לבעיות בהנקה או היעדר וסת לאחר הלידה הם שני סימנים חשובים לתסמונת זו.
נדרשות בדיקות דם לבדיקת רמות הורמוני בלוטת יותרת המוח (TSH, ACTH, FSH, LH, T4), קורטיזול ואסטרדיול.
אבחון אינסטרומנטלי – באמצעות טומוגרפיה ממוחשבת (CT) או דימות תהודה מגנטית (MRI) של המוח – מאפשר לנו לבחון את גודלה ומבנהה של בלוטת יותרת המוח. בשלבים המוקדמים, בלוטת יותרת המוח מוגדלת, עם הזמן הבלוטה מתנוונת, ומתפתח סימן אבחוני לפתולוגיה כגון "סלה טורצ'יקה ריקה", המתגלה באמצעות סריקה, כלומר היעדר בלוטת יותרת המוח בגומה של עצם יותרת המוח בבסיס המוח.
אבחון דיפרנציאלי
המשימה שאבחנה מבדלת חייבת לבצע היא לזהות מחלות אחרות המתבטאות כהיפופיטויטריזם: אדנומות של בלוטת יותרת המוח, קרניופארינגיומות, מנינגיומות, כורדומות, אפנדיומות או גליומות.
בלוטת יותרת המוח עלולה להינזק כתוצאה ממורסה מוחית, דלקת קרום המוח, דלקת המוח, נוירוסרקואידוזיס, היסטיוציטוזיס, המוכרומטוזיס, היפופיזיטיס אוטואימונית או לימפובלסטית ותסמונת אנטי-פוספוליפיד אוטואימונית.
למי לפנות?
יַחַס תסמונת שיהאן
הטיפול בתסמונת שיהאן הוא טיפול הורמונלי חלופי לכל החיים באמצעות אנלוגים סינתטיים של הורמונים טרופיים של השחלות, בלוטת התריס וקליפת האדרנל.
לפיכך, המחסור ב-ACTH וקורטיזול מפצה על ידי נטילת גלוקוקורטיקואידים (הידרוקורטיזון או פרדניזולון). תכשירי תירוקסין (לבותירוקסין, טטרהיודותירונין וכו') מחליפים את הורמון בלוטת התריס, ונתוני בדיקות דם על רמות התירוקסין החופשי בסרום מסייעים בהתאמת המינון שלהם.
מחסור באסטרוגן מתוקן בדרך כלל על ידי שימוש בגלולות למניעת הריון, והורמונים אלה חייבים להילקח על ידי נשים עם תסמונת שיהאן עד גיל המעבר.
אנדוקרינולוגים מציינים שאם רמת ההורמונים בדם נשלטת, בדרך כלל אין תופעות לוואי. תופעות לוואי עלולות להופיע כאשר מינון התרופות ההורמונליות גבוה מדי או נמוך מדי. לכן, חולים עם תסמונת זו נמצאים במעקב, עוברים בדיקות סדירות ועוברים בדיקות דם להורמונים.


 [
[