המומחה הרפואי של המאמר
פרסומים חדשים
תסמונת נוירולפטית
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
תסמונת נוירולפטית (NMS) היא מצב נדיר אך מסכן חיים, תגובה ייחודית של הגוף לנטילת תרופות נוירולפטיות, המאופיינת בהופעת טמפרטורת גוף מוגברת, נוקשות שרירים, שינויים במצב הנפשי והפרעה בוויסות מערכת העצבים האוטונומית. NMS מתפתח לרוב זמן קצר לאחר תחילת הטיפול בתרופות נוירולפטיות, או לאחר עלייה במינון התרופות הנלקחות.
אֶפִּידֶמִיוֹלוֹגִיָה
תסמונת נוירולפטית מתרחשת בשכיחות של 0.07-2.2% מהמקרים בחולים הנוטלים נוירולפטיות. היא שכיחה יותר אצל גברים מאשר אצל נשים ביחס של 2:1. גיל המטופל הממוצע הוא 40 שנים.
אם הטיפול במחלה הבסיסית כבר החל, שכיחות התסמונת הנוירולפטית תהיה תלויה במספר גורמים - התרופה שנבחרה, מצבו הפיזי והנפשי של המטופל ופגיעות ראש קודמות. הסימנים הראשונים מתפתחים בתחילת הטיפול, ביום ה-15-21. שליש ממקרי NS קשורים יותר למאפיינים המוזרים של משטר הטיפול - עלייה מהירה במינון או הכנסת קבוצות נוספות של תרופות בעלות השפעה משופרת. דוגמה אחת היא טיפול באמינזין והלופרידול, כדי להשיג השפעה אנטי-פסיכוטית מהר יותר. כמו כן, שינויים אקסטראפירמידליים יכולים להחמיר עקב הפסקה פתאומית של תרופות - "תסמונת גמילה".
תסמונת נוירולפטית ותסמונת נוירולפטית ממאירה מתפתחות לא רק אצל חולים בעלי נפש בריאה, אלא גם אצל אלו עם היסטוריה של סכיזופרניה, הפרעות רגשיות, פסיכוזה סכיזואפקטיבית, כמו גם פתולוגיות של המוח שנרכשו ברחם או במהלך הלידה (רעילות במהלך ההריון אצל האם, פגות, זיהומים שסבלה האם במחצית הראשונה של ההריון, הסתבכות וחנק חבל הטבור, פגיעות בלידה, פגות). עובדות אלו מצביעות על כך שמוח המטופל כבר ספג נזק אורגני בגיל צעיר והוא פגיע יותר.
באשר לחולים שאין להם היסטוריה של נזק מוחי אורגני מוקדם, חוסר סבילות לתרופות נוירולפטיות עלולה לעורר הפרה של מאזן מים-אלקטרוליטים ותשישות.
גורם ל תסמונת נוירולפטית
NS מתייחס לקבוצה של הפרעות נוירולוגיות המתפתחות כתוצאה מנטילת תרופות אנטי-פסיכוטיות. מטבען הביטוי של NS הן מגוונות מאוד, הן יכולות להיות חריפות וכרוניות כאחד. עם שחר התפתחות משטר הטיפול באמינזין, שינויים במוח נחשבו לתופעות נורמליות, ורופאים רבים האמינו שזהו סימן לדינמיקה חיובית של הטיפול. עם זאת, עם הזמן, מחקר מעמיק יותר של תופעה זו גילה מספר שינויים פסיכוסומטיים חמורים מאוד, ובמקרים מסוימים, בלתי הפיכים.
עם זאת, תוצאות הטיפול האיכותיות ביותר מושגות לאחר שימוש בנוירולפטיקה, גם אם לא ניקח בחשבון את העובדה ששליש ממקרי מחלת פרקינסון נגרמים על ידי השימוש בהן. ל-NS יש השפעה שלילית על אישיותו של אדם - הוא הופך לא-חברתי, מאבד את יכולתו לעבוד ואיכות חייו יורדת.
ישנם שלושה שלבים של ביטוי ההפרעה - מוקדם, ממושך וכרוני. בהתאם לאופי התסמינים, ישנן הצורות הבאות:
- פרקינסון נוירולפטי;
- דיסטוניה חריפה;
- אקיטוזיה;
- דיסקינזיה מאוחרת;
- תסמונת ממאירה נוירולפטית.
הסיבות להתפתחות תסמונת נוירולפטית בעת נטילת תרופות אנטי-פסיכוטיות טרם זוהו במלואן. רופאים הציעו השערה כי הגורם להפרעה הוא חסימה של קולטני דופמין, מה שמוביל לחוסר איזון של נוירוטרנסמיטרים ולהפסקת התקשורת בין התלמוס למבנים תת-קורטיקליים.
גורמי סיכון
תסמונת נוירולפטית יכולה להתפתח לא רק מנטילת תרופות אנטי-פסיכוטיות, אלא גם מסיבות אחרות. גורמי סיכון להתפתחות תסמונת נוירולפטית:
טיפול ארוך טווח בתרופות אנטי-פסיכוטיות אטיפיות:
- butyrophenones - haloperidol, domperidone, benperidol;
- פנוטיאזינים - דיבנזותיאזין, תיודיפנילאמין, פרדיבנזותיאזין;
- תיוקסנטנים - קלופיקסול, טרוקסל, פלואנקסול.
תופעות לוואי של תרופות בטיפול אנטי-פסיכוטי:
- מינונים ראשוניים גבוהים של תרופות נוירולפטיות;
- טיפול בנוירולפטיקה עתירת רכיבים ללא מינון ברור;
- הזרקת תרופות נוירולפטיות;
- טיפול במחלת הנפש הבסיסית במקרה של הפרעה אקסטראפירמידלית גלויה;
- הגדלת מינון התרופות מהר מדי;
- מתן תרופות שאינן תואמות נוירולפטיות.
רישום באנמנזה של מאפיינים אופייניים:
- מתן מרשם לטיפול באלקטרו-אקט (ECT) ללא אבחון ומעקב אחר רווחה;
- עובדת ההתייבשות;
- עובדת תשישות גופנית (תזונה לא מספקת או לא מספקת);
- עובדה של תסיסה פסיכומוטורית;
- קטטוניה;
- אלכוהוליזם כרוני;
- חוסר איזון בין מים לאלקטרוליטים;
- תפקוד לקוי של בלוטת התריס.
נזק אורגני לרקמת המוח:
- פגיעה מוחית טראומטית;
- אנצפלופתיה עקב טראומה;
- טֵרוּף;
- הפרעה אקסטראפירמידלית מתמשכת.
פתוגנזה
מהות ההפרעה הנוירולוגית היא מוליכות עצבית חלשה ליד הגרעינים הבסיסיים. הפתוגנזה של תסמונת נוירולפטית היא בדיכוי הנוירוטרנסמיסיה הדופמינרגית, הגורמת להפרעות אקסטראפירמידליות ולעלייה בטונוס השרירים. כתוצאה מכך, משתחרר סידן ורקמת השריר נהרסת בהדרגה. במקביל, מרכזי הווגטציה בהיפותלמוס נחסמים, מה שמוביל לאובדן שליטה על ייצור חום וגורם לטמפרטורה גבוהה. כמו כן, חסימת דופמין של הגרעינים הווגטטיביים מובילה להיפרקטכולאמינמיה, היפרסימפתיקוטוניה והיפרקורטיזולמיה. שינויים אלה הם חריגים ומהווים איום ישיר על החיים.
עם זאת, טיפול בנוירולפטיקה לא תמיד יגרום לשינויים נוירולוגיים חמורים. גורמים מוקדמים גם הם ממלאים תפקיד חשוב - משטר הטיפול ומשכו, תרופות ראשוניות ונוספות, פגיעות מוחיות ומצבו הפיזי של המטופל.
תרופות אנטי-פסיכוטיות הן תרופות חזקות מאוד, וכאשר הן נלקחות לאורך זמן, בטיפול עצמי, או כאשר המינונים שנקבעו מוגברים, הן עלולות להוביל לשינויים פסיכוסומטיים חמורים, נכות ואסוציאליזציה. לכן, יש ליטול אותן בזהירות, ולתת למטופל את העזרה והתמיכה הנדרשים.
תסמינים תסמונת נוירולפטית
תסמונת נוירולפטית מבוססת על קבוצת תסמינים, אשר אם שמים לב אליהם בשלב מוקדם, יכולים לסייע במניעת הפרעות נפשיות חמורות בעתיד. תסמינים עיקריים של תסמונת נוירולפטית:
- החמרה של חולשת שרירים וטמפרטורה גבוהה. יכול להתבטא כהיפרטוניות קלה של השרירים ועשוי להגיע לנקודה של חוסר יכולת תנועה (תסמין "צינור העופרת").
- הופעת תסמינים מקבוצת ההפרעות האקסטראפירמידליות - הופעת כוריאה, דיסארטריה, ברדיקינזיה, חוסר יכולת לבלוע עקב עווית של שרירי הלעיסה, תנועות עיניים בלתי מבוקרות, "מבט נודד", הבעות פנים היפר-אקספרסיביות, רפלקסים מוגברים, רעד של הידיים, הרגליים, הראש, חוסר יכולת לשמור על שיווי משקל, אובדן מרחב, קושי בהליכה.
- טמפרטורה גבוהה, עד 41-41 מעלות, הדורשת התערבות רפואית דחופה.
- סטיות סומטיות - הופעת טכיקרדיה, קפיצות בלחץ הדם, עור חיוור והזעת יתר, ריור, הרטבה.
- חוסר איזון מים-אלקטרוליטים, תשישות - עיניים שקועות, ריריות יבשות, עור רפוי, ציפוי על הלשון.
- הפרעות נפשיות - חרדה, דליריום, הופעת קטטוניה, עכירות תודעה.
סימנים ראשונים
NS, ככלל, אינו מתחיל בפתאומיות, ולכן הסימנים הראשונים של תסמונת נוירולפטית יסייעו לזהות את תחילת המחלה בזמן, כאשר ניתן לעצור אותה במהירות רבה וללא נזק לבריאות.
ברדיקינזיה - קושי בתנועה הופך מורגש, התנועות איטיות, סיבובים קשים. תנועות מתרחשות בנפח לא שלם, בשלבים - תסמין "גלגל שיניים", המטופל אינו יכול לשמור על שיווי משקל, קשה לו לנוע, רעידות מתפשטות לראש, לידיים, לרגליים, הבעת פנים דומה יותר למסכה, הדיבור איטי או נעדר, ריור מוגבר. שינויים מנטליים באישיות הופכים בולטים יותר - דיכאון, חוסר חברותיות, מצב רוח ירוד, עיכוב חשיבה.
תסמונת זו מתפתחת בשבוע הראשון של הטיפול ושכיחה יותר בקרב אנשים מבוגרים.
פרקינסוניזם בולט במיוחד כאשר מטופלים בנוירולפטיקה בעלת קישור חלש (הלופרידול, פלופנזין, טריפטזין). פרקינסוניזם נדיר ביותר כאשר מטופלים בתרופות אנטי-פסיכוטיות אטיפיות.
פרקינסון הנגרם על ידי תרופות הוא קצר מועד וחולף לאחר הפסקת הטיפול, אך היו מקרים ספורדיים בהם התסמינים בלתי הפיכים ונמשכים לכל החיים.
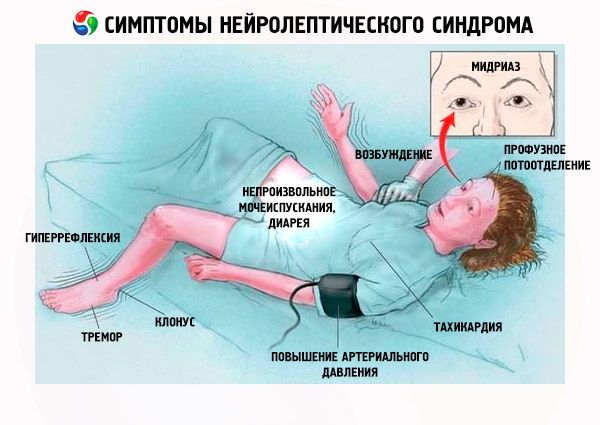
לפיכך, הסימנים הקליניים הראשונים של תסמונת נוירולפטית הם כדלקמן:
- נוקשות שרירים.
- היפרתרמיה (טמפרטורה > 38 מעלות צלזיוס).
- מְיוֹזָע.
- הַפרָשָׁת רִיר.
- חיוורון העור.
- הַפרָעַת הַבְּלִיעָה.
- קוֹצֶר נְשִׁימָה.
- טכיפניאה, מצוקה נשימתית (ב-31% מהמקרים).
- טכיקרדיה.
- לחץ דם מוגבר או לא יציב.
- היפוקסמיה.
- רַעַד.
- חוסר שליטה בשתן ובצואה.
- הפרעה בהליכה.
- תסיסה פסיכומוטורית.
- דליריום, נמנום, קהות, תרדמת.
 [ 25 ]
[ 25 ]
שלבים
הסיבות המדויקות להפרעות אקסטראפירמידליות לא זוהו, אך רוב המומחים בתחום הפסיכיאטריה והנוירולוגיה דבקים בהשערה של חסימת קולטני דופמין עם הרס לאחר מכן של הקשר בין התלמוס לאזור התת-קורטיקלי. הפרעות יכולות להיגרם על ידי נטילת כל תרופה נוירולפטית, אך הן בולטות ביותר לאחר טיפול בתרופות אנטי-פסיכוטיות טיפוסיות.
נבדלים בין השלבים הבאים של תסמונת נוירולפטית:
- היווצרות של פרקינסון נוירולפטי. התנועות הופכות לסירוגין, האדם אינו פעיל, שרירי הפנים חסרי תנועה, מופיעים ריור והזעה, קשה להתרכז, היכולת לזכור ולהטמיע מידע פוחתת, העניין בעולם הסובב אובד.
- דיסטוניה חריפה. מתרחשת בתחילת הטיפול התרופתי או לאחר העלאת מינון התרופה העיקרית. מופיעות עוויתות שרירים לא רצוניות, הגורמות לאי נוחות, ובמקרים חמורים מובילות לפריקות מפרקים.
- צורות מוקדמות או מאוחרות של אקתזיה. מוטוריקה מוגברת, צורך בתנועה, פעולות. האדם חש חרדה, דאגה, נוגע או מושך כל הזמן בבגדים. המצב מחמיר לעיתים קרובות על ידי דיכאון, דבר המסבך את מהלך המחלה הראשונית ואף עלול להוביל להתאבדות.
- מצב של דיסקינזיה מאוחרת. מתפתח לאחר תקופה ארוכה מתחילת הטיפול, מופיע בעיקר בגיל מבוגר. מאופיין בעוויתות שרירים, עיוות הליכה, בעיות סוציאליזציה, הפרעות דיבור.
- היווצרות תסמונת נוירולפטית ממאירה. MNS מהווה רבע מכלל מקרי הסיבוכים לאחר טיפול בנוירלפטיקה. הסכנה היא שגם עם אשפוז חירום וטיפול אינטנסיבי, תוצאה חיובית אינה מובטחת ושינויים באישיות כבר בלתי הפיכים.
טפסים
בהתאם לקצב ההתפתחות, נהוג להבחין בין הפרעה נוירולפטית חריפה, ממושכת וכרונית. בצורה החריפה, המתפתחת בשלבים המוקדמים של הטיפול, לא נצפים שינויים בלתי הפיכים חמורים. כדי לנרמל את המצב, מספיק לבטל או להפחית את מינון הנוירולפטיקה.
מהלך ממושך נצפה בטיפול ארוך טווח בתרופות אנטי-פסיכוטיות, אך מצב זה חמור יותר, ובהתאם לחומרת הנגעים, ייתכן שיידרש טיפול תחת השגחה בבית חולים. התסמינים נעלמים תוך מספר חודשים לאחר הפסקת התרופה.
הצורה הכרונית מתרחשת על רקע שימוש ארוך טווח למדי בנוירולפטיקה; כל השינויים כבר בלתי הפיכים ואינם מתוקנים בהתאם לטקטיקות הטיפול התרופתי.
תסמינים המאחדים סוגי תסמונת נוירולפטית:
- עייפות, איטיות, התמצאות לקויה במרחב, בעיות בתנועה, התכווצויות שרירים ורעידות.
- אדישות, מצב רוח דיכאוני, א-סוציאליות.
- במקרה של התקדמות ממאירה - חוסר תנועה מוחלט, חוסר מגע, היפרתרמיה.
NS הוא מצב חמור מאוד הדורש לא רק טיפול מוסמך ובזמן, אלא גם טיפול בחולה כדי למנוע התפתחות של זיהום משני, פצעי לחץ, דלקת ריאות ופציעות מקריות.
תסמונת נוירולפטית ממאירה
כתוצאה מטיפול נוירולפטי ממושך, מתפתח סיבוך מסכן חיים כמו תסמונת נוירולפטית ממאירה. עם זאת, היא יכולה להתפתח גם לאחר נטילת תרופות אחרות החוסמות קולטני דופמין. MNS מהווה רבע מכלל מקרי הסיבוכים לאחר טיפול בנוירולפטיקה. הסכנה היא שגם עם אשפוז חירום וקורס טיפול אינטנסיבי, תוצאה חיובית אינה מובטחת ושינויים באישיות כבר בלתי הפיכים.
חשוב להבדיל בין תסמונת נוירולפטית ממאירה לבין מחלות אחרות על מנת לספק סיוע בשלב מוקדם. התמונה הקלינית דומה ביותר ל:
- תסמונת סרוטונין;
- קטטוניה קטלנית;
- מחלות זיהומיות - דלקת המוח, טטנוס, דלקת קרום המוח, כלבת, אלח דם;
- מצב אפילפטיפורמי;
- גמילה (אלכוהול, ברביטורט, סם הרגעה);
- שבץ איסכמי;
- צורה ממאירה של היפרתרמיה;
- מכת חום, התחממות יתר;
- הרעלת סמים (אמפטמין, סליצילטים, מלחי מתכות כבדות, תרכובות אורגנו-זרחן, אנטיכולינרגיות, סטריכנין, ליתיום);
- הפרעות אוטואימוניות;
- גידולים במערכת העצבים המרכזית.
תסמונת נוירולפטית אקסטרה-פירמידלית
טיפול בנוירולפטיקה ברוב המכריע של המקרים מוביל להפרעות מוטוריות, אוטונומיות ונפשיות. תסמונת נוירולפטית אקסטרה-פירמידלית היא אוסף של תסמינים המצביעים על נזק למבנים הפירמידליים של המוח. קטגוריה זו כוללת מקרים של פרקינסון, דיסטוניה, רעידות של הידיים, הראש, כוריאה, אקתזיה, התקפים מיוקלוניים. הפרעות מוטוריות הנגרמות מנטילת תרופות אנטי-פסיכוטיות מחולקות ל:
- פרקינסוניזם. מאופיין במהלך קל, נגעים דמויי מראה, רמות פרולקטין גבוהות, איטיות תנועה, עיכוב, אובדן שיווי משקל, מבט נודד, חולשה וטווח תנועה מוגבל.
- דיסטוניה חריפה.
- אקתיזיה חריפה. מאופיינת בחרדה, צורך מתמיד בתנועה, תנועות חוזרות ונשנות, דיכאון, א-סוציאליות.
- דיסקינזיה מאוחרת.
תסמונת נוירולפטית אקסטראפירמידלית יכולה להיגרם על ידי נטילת תרופות אחרות (אנטגוניסטים לסידן, תרופות נוגדות דיכאון, כולינומימטיקה, תכשירי ליתיום, נוגדי פרכוסים). הפרעות אקסטראפירמידליות דורשות טיפול רפואי מיוחד במסגרת בית חולים; ללא טיפול מתאים, קיים סיכון גבוה למוות.
 [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
[ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
תסמונת הגירעון הנוירולפטי
טיפול בנוירולפטיקה אופיינית מוביל לפגם נוירולפטי, שלא תמיד הפיך לאחר הפסקת הטיפול בהם. תסמונת הגירעון הנוירולפטי מאופיינת בהפרעה רגשית, דיכוי תפקודים קוגניטיביים וחברתיים. התסמינים דומים במידה רבה להתפתחות סכיזופרניה ומחולקים לראשוני ומשני. ראשוני קשור ישירות למחלה, בעוד שמשני קשור להשפעה הנוירולפטית הלוואי וניתן לתקן אותה באמצעות תרופות.
לתסמונת הגירעון הנוירולפטי יש את התסמינים הבאים:
- דיכאון של כוח רצון, מצב איטי וחוסר יוזמה, חוסר תגובה רגשית לאירועים. העניין בחיים פוחת, המוטיבציה נעדרת, תחומי העניין הרגילים אינם גורמים לתגובה כלשהי, האדם מגביל את מעגל התקשורת ונסוג לתוך עצמו.
- האטה בפעילות מוטורית ומנטלית, ירידה במהירות החשיבה, חוסר יכולת להתרכז במשימה, ירידה בזיכרון, תחושת "ריקנות" בראש, וכתוצאה מכך, ירידה באינטליגנציה.
- נסיגה מהחברה, ניתוק, מצב דיכאוני, מלווה בהפרעות שינה, חרדה, עצבנות וכעס, אקתזיה. בפועל, ישנם מקרים בהם תסמונת נוירולפטית ללא טיפול וטיפול נאותים, בשילוב עם דיכאון, הובילה אדם להתאבדות.
תסמונת נוירולפטית חריפה
בהתאם למשך המחלה, נהוג להבחין בין גרסאות חריפות, ממושכות וכרוניות של מהלך התסמונת הנוירולפטית. תסמונת נוירולפטית חריפה היא צורה מוקדמת של המחלה, המתפתחת בימים הראשונים של טיפול תרופתי במחלה הבסיסית. בשלב זה, הפסקה פתאומית של התרופה מובילה למצב ההתחלתי.
מהלך המחלה מלווה במספר תסמינים שלא ניתן לקבץ אותם כייחודיים, דבר המאט משמעותית את האבחנה המבדלת. סימנים נפוצים כוללים איטיות בתנועה, עכירות הכרה, חשיבה לקויה, קושי בתנועה ("גלגל שיניים"), קואורדינציה לקויה, רעד בידיים ובראש (פרקינסון). החולה אינו תקשורתי, אינו מראה רגשות, הוא מסתגר, הבעות הפנים אינן אקספרסיביות. מאפיין אופייני הוא היפרקינזיס (תנועות אובססיביות, חוזרות ונשנות באופן מחזורי שלא ניתן לעצור בכוח רצון, רק לאחר מתן תרופות הרגעה).
אם תמשיכו ליטול את התרופות, היא עלולה להפוך לצורה החמורה ביותר - תסמונת נוירולפטית ממאירה. בנוסף לתסמינים הנוירופסיכיאטריים שהוזכרו לעיל, מופיעים גם שינויים סומטיים - טמפרטורה גבוהה (41-42 מעלות), חוסר תנועה מוחלט. אם לא יינתן טיפול אינטנסיבי בשלב זה, אזי הסבירות למוות גבוהה.
סיבוכים ותוצאות
לכל תרופה, בנוסף להשפעה החיובית, יש השפעה נוספת על הגוף. זה נכון במיוחד לגבי תרופות נוירולפטיות. אם הן נלקחות במשך תקופה ארוכה או שהמינון עולה בחדות, מתפתחות ההשלכות והסיבוכים הבאים של תסמונת נוירולפטית:
- כל התנועות מואצות, אדם צריך לנוע כל הזמן, ללכת, ובמהירות רבה. ניתן להשעות את הפעילות המוטורית של אדם רק בעזרת תרופות הרגעה.
- מאפיין אופייני נוסף הוא תנועת עיניים מתמדת - המבט חולף, אינו מתמקד בשום דבר במשך זמן רב, יש משחק חיקוי בולט, האדם מרבה להוציא את לשונו. יחד עם זאת, נצפית הופעת היפרלורדוזיס.
- שרירי הפנים מושפעים, מה שמוביל לשינוי בתווי הפנים הרגילים, מצב זה עשוי להישאר קבוע.
- יחד עם שינויים פיזיים, טיפול בנוירלפטיקה מלווה במצבים דיכאוניים.
- הפרעות במערכת העיכול - ריור איטי, כבדות באפיגסטריום, תחושה של "התפוצצות" באזור הכבד.
עם הפסקה פתאומית של תרופות נוירולפטיות, מופיעים תוקפנות, כאבים בכל הגוף, כאבים, הפרעות שינה, מצבי דיכאון - המטופל דומע, חסר מנוחה. הדבר המסוכן ביותר עם הפסקה פתאומית של התרופה הוא שעלולה להתרחש הישנות של המחלה הבסיסית, אשר נלחמה בעזרת תרופות אלו. במצב זה, עליך לפנות לרופא עם הבעיה כדי שיוכל להפחית את המינון האופטימלי של התרופה. זה יכין את הגוף להשלמת הקורס ולא יגרום נזק רב ברמה הפסיכוסומטית.
סיבוכים אפשריים אחרים של תסמונת נוירולפטית כוללים:
- נמק שרירי שלד חריף.
- אי ספיקת כליות.
- הפרעות קצב לב ואוטם שריר הלב.
- דלקת ריאות שאיפה.
- אי ספיקת נשימה.
- תסחיף ריאתי וטרומבוז ורידים עמוק.
- אי ספיקת כבד.
- תסמונת DIC.
- הישנות של מחלה פסיכיאטרית לאחר הפסקת נטילת תרופות נוירולפטיות.
אבחון תסמונת נוירולפטית
לתסמונת אקסטראפירמידלית כשלעצמה אין קריטריונים אבחנתיים מקובלים, לכן, האבחנה של תסמונת נוירולפטית מצטמצמת לשלילה של מצבים פתולוגיים דומים. עם זאת, ייתכן שיהיה קשה להבחין בקטטוניה קטלנית, היפרתרמיה ממאירה שאינה תורשתית, תסמונת סרוטונין. לאישור, נאספת אנמנזה, מתבצעת סדרה של בדיקות ובדיקות פונקציונליות, וכל המחקרים הדרושים נקבעים.
 [ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ]
[ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ]
בדיקות
הבדיקות האינפורמטיביות ביותר לתסמונת נוירולפטית מבוססות על מחקר של נוזלים פעילים ביולוגית בגוף, כלומר:
- ביצוע בדיקת דם כללית (ESR מוגבר ל-70 מ"מ/שעה, אחוז נמוך של לויקוציטים, אחוז נמוך של שברי חלבון בדגימת הסרום, אוריאה וקריאטינין מעל לנורמה).
- שתן לניתוח קליני;
- דם עורקי כדי לקבוע את רמת תכולת הגזים בו. (תכולת חנקן מוגברת).
- בדיקות תפקודי כבד;
- סרום דם ושתן לבדיקות טוקסיקולוגיות;
- ניקור לניתוח נוזל מוחי שדרתי כדי לשלול דלקת קרום המוח, דלקת המוח וכו';
- קביעת קצב קרישת הדם.
אם הבדיקות מראות סטיות משמעותיות מהנורמה, אבחון אינסטרומנטלי ודיפרנציאלי שולל מחלות אחרות, החולה עם תסמונת נוירולפטית זקוק לאשפוז ולטיפול נוסף. בהתאם לצורה ולשלב המחלה, ניתן לדבר על הפרוגנוזה הנוספת לבריאותו של המטופל.
 [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ], [ 58 ], [ 59 ]
[ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ], [ 58 ], [ 59 ]
אבחון אינסטרומנטלי
בדיקות המעבדה האינפורמטיביות ביותר כוללות מחקר של נוזלים פעילים ביולוגית בגוף, כלומר:
- ביצוע בדיקת דם כללית;
- שתן לניתוח קליני;
- דם עורקי כדי לקבוע את רמת תכולת הגז בו;
- בדיקות תפקודי כבד;
- סרום דם ושתן לצורך בדיקות טוקסיקולוגיות;
- ניקוב לניתוח נוזל מוחי שדרתי;
- קביעת קצב קרישת הדם.
אבחון אינסטרומנטלי של תסמונת נוירולפטית מתבצע בשני שלבים:
- ארגון רנטגן חזה;
- מטרת האלקטרואנצפלוגרפיה היא לנטר את המוליכות החשמלית של דחפים במוח.
תוצאות בדיקות ה-NS מצביעות על הנתונים הבאים:
- גילוי של לויקוציטוזה, הזזת הנוסחה שמאלה;
- קריאטין פוספוקינאז גבוה;
- אישור של חמצת מטבולית.
תסמונת נוירולפטית ממאירה מסומנת על ידי חוסר איזון אלקטרוליטים, רמות גבוהות של אלנין אמינוטרנספראז, אספרטט אמינוטרנספראז, אלדולאז, לקטט דהידרוגנאז או חומצה לקטית, ברזל נמוך בסרום, רמות גבוהות של חנקן בדם, פירוק חלבוני שריר והופעתה בשתן.
אבחון דיפרנציאלי
זיהוי תסמונת נוירולפטית בשלב מוקדם יכול להיות די קשה, בעיקר משום שתסמיניה מיוחסים למחלה הבסיסית. כמו כן, מסוכן לפספס את התסמינים הראשונים משום שאבחון מאוחר של תסמונת נוירולפטית מוביל לגידול ממאיר שלה, מה שמחמיר את מצבו הפסיכוסומטי של המטופל ועשוי להיות בלתי הפיך.
אבחון והבחנה של מצב זה קשים עקב מגוון רחב של מצבים דומים. במהלך הבדיקה, יש צורך לשלול את העובדה:
- תסמונת אקסטראפירמידלית נוירולפטית שפירה (מתרחשת ללא עלייה בטמפרטורה);
- אובדן בהירות הכרה, תהליכי רבדומיוליזה);
- מצב קטטוני (יש צורך להבהיר את הנתונים בעת איסוף אנמנזה);
- דַלֶקֶת קְרוֹם הַמוֹחַ;
- דַלֶקֶת הַמוֹחַ;
- דימומים בתת-קליפת המוח (אושרו לאחר ניקור מותני);
- מכת חום (העור יבש והשרירים, בהשוואה למערכת העצבים, היפוטוניים);
- לשלול את האפשרות של היפרתרמיה ממאירה (ההיסטוריה עשויה לכלול הקלה בכאב באמצעות הרדמה הלוגנית, זריקות סוקסינילכולין);
- אפילפסיה לא עוויתית;
- חום של אטיולוגיה זיהומית;
- תסמונת סרוטונין (היסטוריה של נטילת תרופות נוגדות דיכאון, שלשולים, בחילות, אך ללא ירידה משמעותית בשרירים);
- הרעלה (אמפטמינים, קוקאין, אלכוהול, ברביטורטים).
למי לפנות?
יַחַס תסמונת נוירולפטית
טקטיקות רפואיות במקרה של תסמונת נוירולפטית בחולים דורשות הפסקה מהירה ככל האפשר של התרופה הנוירולפטית העיקרית ולאחר מכן שחזור הדרגתי של כל התפקודים. הטיפול בתסמונת נוירולפטית מתבצע באופן הבא:
- מופסק מתן תרופות נוירולפטיות או תרופות אחרות שגרמו להפרעות (ליתיום, תרופות נוגדות דיכאון, סטרון).
- הפסקת מתן תרופות המחמירות את ביטויי הרבדומיוליזיס.
- הסרת שאריות תרופות, ניקוי רעלים - שטיפת קיבה, שטיפת מעיים, מתן אנטרוסורבנט, מתן משתנים, ובמידת הצורך, טיהור פלזמה.
- דנטרולן נקבע - תרופה החוסמת את שחרור הסידן מתאי שריר, מבטלת מתח שרירים, מנרמלת את הטמפרטורה וחוסמת את צמיחת הרבדומיוליזה.
- ביצוע הליך טיפול אלקטרו-קונוולסיבי.
- הכנסת אנטגוניסטים לדופמין ותרופות לתיקון הבעיה - אמנטדין, ברומוקריפטין. יש צורך לרשום ציקלודול, מידוקלם, בקלופן. להפחתת טונוס שרירים.
- לשחרור דופמין – דקסמתזון, מתילפרדניזולון.
- שיקום מאזן המים והאלקטרוליטים. ניטור רמות אלקטרוליטים, סוכר, אמצעי מניעה בנוגע לתפקוד הכליות.
- מניעת התפתחות כיב קיבה - מתן רניטידין, אומפרזול.
- מניעת קרישי דם.
- נורמליזציה של טמפרטורת הגוף, נוגדי חמצון, תערובת ליטית, קור על עורקים גדולים.
- טיפול רציף בחולים - מניעת פצעי לחץ ודלקת ריאות.
מצב דליריום לאחר נטילת ציקלודול ובומוקריפטין מהווה סכנה מינימלית ונחסמים בקלות על ידי תרופות הרגעה, אך היפרתרמיה, התכווצויות שרירים וחוסר תנועה מהווים איום ישיר על החיים.
טיפול חירום לתסמונת נוירולפטית
תסמונת נוירולפטית יכולה להיחשב תוצאה שלילית של טיפול בתרופות אנטי-פסיכוטיות. טיפול חירום בתסמונת נוירולפטית נועד לחסל תסמינים מסכני חיים. התסמינים מתבטאים בשלושה תחומים:
- צמחוני. הופעת טכיקרדיה, ירידה בלחץ הדם, הזעה, ריור, דליפת שתן, עור חיוור, רגישות לאור, עייפות וחולשה כללית.
- נוירולוגי. עלייה בטונוס השרירים החלקים, ירידה בגמישות הגפיים כמו "גלגל שיניים", עוויתות, רעד של הזרועות, הרגליים, הראש, תנועתיות יתר. שרירי הגולגולת והבעות הפנים תקועים ("מסכה-דמויי"), הופעת תסמונת קולנקמפף-טרנוב (עוויתות של שרירי הבליעה בשילוב עם הצורך להוציא את הלשון).
- נפשית. הופעת חרדה, חוסר שקט פנימי, ניידות יתר, דחיפות, בעיות שינה.
המצב המסוכן ביותר במהלך טיפול בנוירולפטיקה הוא תסמונת נוירולפטית ממאירה. היא מאופיינת בהיפרתרמיה קריטית, הפרעות וגטטיביות והתפתחות של דלקת עור רעילה.
טיפול חירום בתסמונת נוירולפטית מורכב מהפעולות הבאות:
- הפסקה מוחלטת של נוירולפטיקה ואשפוז ביחידה לטיפול נמרץ.
- מתן תרופות להורדת חום.
- מאבק בהתייבשות וחוסר איזון מים-אלקטרוליטים.
- אמנטדין דרך הווריד, לאחר התייצבות המצב - דרך הפה.
- בנזודיאזפינים דרך הווריד.
- שיפור מיקרו-סירקולציית הדם.
- במקרה של בעיות נשימה - הנשמה מלאכותית.
- בדיקת הקיבה דרך חלל האף - לצורך הזנה והידרציה.
- הפרין לשיפור נזילות הדם.
- אמצעי מניעה למניעת זיהום משני.
- במידת הצורך, ניתן לבצע טיפול אלקטרו-קונוולסיבי.
 [ 60 ], [ 61 ], [ 62 ], [ 63 ]
[ 60 ], [ 61 ], [ 62 ], [ 63 ]
טיפול תרופתי
הפרעות אקסטראפירמידליות, כמו הפרעות פסיכוסומטיות אחרות, דורשות תיקון תרופתי דחוף. תרופות לתסמונת נוירולפטית נקבעות בהתאם לצורה ולשלב, כך שניתן להתאים את מינון התרופות הבסיסיות על ידי הרופא.
במקרה של דיסקינזיה, כדי להקל על המצב, אקינטון נרשם במינון של 5 מ"ג, אם אינו זמין - אמינזין, 25-50 מ"ג בזריקה + תמיסת קפאין 2% מתחת לעור. לא ניתן לרשום אקינטון יחד עם לבודופה - זה מחמיר את ההפרעה הדיסקינטית, כאשר נלקח יחד עם אלכוהול, עבודת מערכת העצבים המרכזית מדוכאת. לא ניתן לרשום אמינזין לשחמת הכבד, דלקת כבד, מיקסדמה, אי ספיקת כליות, מומי לב, תרומבואמבוליזם, שיגרון, דלקת פרקים, כמו גם עבור אלכוהול, ברביטורטים, הרעלת סמים.
במקרה של תסמונת אקסטרה-פירמידלית בשלב החריף, ניתנים תרופות מתקן אנטי-פרקינסוניות - ציקלודול מ-6 עד 12 מ"ג, אקינטון, זריקת טרבלקס (ניתן רק בשילוב עם פלוספירילן בזריקה אחת) כדי להקל על התכווצויות שרירים ולנרמל את הפעילות המוטורית. יש לרשום ציקלודול תחת פיקוח מתמיד של רופא, שכן במינונים גבוהים הוא עלול לעורר מצבי הזיות והקאות.
יחד עם טיפול תרופתי, מושגת דינמיקה חיובית על ידי ביצוע טיהור פלזמה, אשר מבטל לחלוטין הפרעה אקסטרה-פירמידלית ב-2-3 הליכים, מחליש את ביטוי האקינזיה, היפרטוניות שרירית, רעד, היפרקינזיה. מצב דיכאון, מעבר מלנכוליה, מצב רגשי מנורמל.
מְנִיעָה
השימוש בתרופות נוירולפטיות צריך להיות תחת פיקוחו של הרופא המטפל, תוך הקפדה קפדנית על מינונים וזמני מתן. מניעת תסמונת נוירולפטית מורכבת ממעקב אחר מצבו הפיזי והנפשי של המטופל ומעקב אחר תפקודיו החיוניים.
אם ההפרעה הנפשית שעבורה נקבעו תרופות נוירולפטיות דורשת המשך טיפול לאחר הופעת תסמונת נוירולפטית בכל צורה שהיא, ניתן לחדש את הטיפול רק לאחר היעלמות תסמיני ה-NMS.
בנוסף, טיפול חוזר בתרופות נוירולפטיות מתבצע רק תחת פיקוח קליני במסגרת בית חולים. זה חשוב ביותר, שכן זה יסייע במניעת הישנות של תסמונת נוירולפטית ולמנוע סיבוכים מסכני חיים.
נוירולפטיקה היא קבוצה חזקה מאוד של תרופות; שימוש בלתי מבוקר ותרופות עצמיות עלולים להוביל לא רק לדיכוי תפקוד המוח, אובדן בהירות התודעה ובידוד חברתי, אלא גם למוות.
תַחֲזִית
שימוש ארוך טווח בנוירולפטיקה גורם לעיתים קרובות לסיבוכים בעתיד. הפרוגנוזה של תסמונת נוירולפטית מסתבכת עוד יותר בשל העובדה שברוב המקרים מתפתחת צורה משנית של המחלה, המאופיינת במהלך חמור ודומיננטיות של הפרעות נוירולוגיות. זה מוביל למהלך ממאיר של המחלה ויכול להוביל למוות.
בין הפתולוגיות המתפתחות על בסיס תסמונת נוירולפטית משנית וממאירה, נרשמו מקרים של רבדומיוליזיס (דלדול סיבי שריר ואטרופיה של רקמות) והפרעות נשימה תפקודיות - מקרים של תסחיף ריאתי, דלקת ריאות שאיפה, בצקת ריאות, תסמונת מצוקה נשימתית. מערכת העיכול מושפעת גם כן (התפתחות אי ספיקת כבד), מערכת הלב וכלי הדם (קצב לב לקוי, מוליכות חשמלית של הלב עד לעצירתו), זיהומים רב-מוקדיים של הגוף (הרעלת דם, מחלות זיהומיות של מערכת גניטורינארית), נזק למערכת העצבים - התפתחות אי ספיקה מוחית.
ללא טיפול מתאים, המחלה הראשונית מתפתחת לצורה חמורה יותר של המחלה, אך גם עם טיפול מתאים, הישנות אינה נשללת. לכן, המחלה דורשת הקפדה על מרשמים רפואיים וטיפול נוסף עבור האדם.
נכון לעכשיו, שיעור התמותה מתסמונת נוירולפטית מוערך ב-5-11.6%. התמותה נגרמת מסיבוך אחד או יותר (למשל, אי ספיקת נשימה, קריסה קרדיווסקולרית, אי ספיקת כליות, הפרעות קצב, תרומבואמבוליזם, קרישה תוך-וסקולרית מפושטת). אי ספיקת כליות היא סיבת המוות ב-50% מהמקרים.
 [ 70 ]
[ 70 ]

