המומחה הרפואי של המאמר
פרסומים חדשים
מחלת קראבה
סקירה אחרונה: 07.06.2024

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
מחלת Krabbe, המכונה גם גלקטוזידאז גלקטוזילקרוזיד (GALC), היא הפרעה גנטית נדירה השייכת לקבוצת מחלות ליזוזומליות. מחלה תורשתית זו נגרמת כתוצאה ממוטציה בגן ה- GALC, מה שמביא למחסור באנזים הגלקטוסילקרוזידאז בגוף.
מחלת קרבה משפיעה על מערכת העצבים המרכזית והעצבים, וגורמת הצטברות של חומרים מזיקים ברקמות. התסמינים יכולים לכלול עיכוב התפתחותי, אובדן מיומנויות, חולשת שרירים, התקפים, ליקוי ראייה ושמיעה ונכות מתקדמת. זוהי מחלה קשה שמובילה לעתים קרובות לאיכות חיים מופחתת ובסופו של דבר מוות.
המחלה עוברת בירושה ועשויה להתבטא בילדות או מאוחר יותר בחיים. האבחנה מתבצעת בדרך כלל על בסיס סימנים קליניים, ניתוח גנטי ובדיקות ביוכימיות.
כיום אין טיפול ספציפי, אך גילוי מוקדם ושמירה על טיפול סימפטומטי יכולים לעזור בשיפור איכות חייהם של המטופלים. מחקרים ומחקרים קליניים לפיתוח טיפולים חדשים נמשכים.
אֶפִּידֶמִיוֹלוֹגִיָה
האפידמיולוגיה של מחלת קרבה מגוונת באזורים שונים בעולם. זוהי מחלה נדירה ושכיחותה יכולה להשתנות במידה ניכרת לפי אתניות וגיאוגרפיה.
- ברחבי העולם: מחלת קרבה נחשבת למחלה תורשת נדירה והשכיחות המדויקת שלה ברחבי העולם אינה ידועה.
- הבדלים גיאוגרפיים: שכיחות עשויה להשתנות בין מדינות לאזורים. זה עשוי להיות נפוץ יותר בכמה קבוצות אתניות.
- תורשה: מחלת קרבה עוברת בירושה באופן רצסיבי אוטוזומלי, מה שאומר ששני ההורים חייבים להעביר את הגן הפגום לילד כדי להשיג את המחלה. זה הופך את המחלה לנדירה מכיוון ששני ההורים חייבים לשאת את הגן המוטציה.
- סינון ואבחון: מדינות מסוימות יישמו תוכניות סינון של יילודים שיכולות לעזור לאתר מחלת קרבה אצל ילודים, עוד לפני שמופיעים תסמינים. זה עשוי להשפיע על הגילוי של המחלה באזורים שונים.
גורם ל מחלת קראבה
מחלת קרבה, המכונה גם לוקודיסטרופיה מטכרומטית מסוג I, היא מחלה תורשתית הנגרמת כתוצאה ממוטציה בגן GALC (Galactoserebrosidase) על כרומוזום 14. מחלה זו נגרמת כתוצאה ממחסור או חוסר פעילות מוחלט של האנזים הגלקטוסרוזידאז.
בדרך כלל, Galactoserebrosidase מעורב בפירוק הגלקטוסרברוזיד, המצטבר בנדני המיאלין של תאי עצב. הצטברות זו של גלקטוזרברוזיד מובילה להשמדת המיאלין (בידוד סיבי עצב) וגורמת לתסמינים של מחלת קרבה, כולל בעיות תנועה ותיאום, עיכוב התפתחותי והידרדרות של מערכת העצבים.
מחלת קרבה מועברת במשפחות באופן רצסיבי אוטוזומלי, מה שאומר ששני ההורים חייבים לשאת מוטציות בגן ה- GALC על הסיכון שהילד יביא את המחלה להיות גבוהה. אם לשני ההורים נושאים את המוטציה, לצאצאיהם יש סיכוי של 25% לרשת שני עותקים של הגן המוטנטי.
פתוגנזה
מחלת Krabbe היא מחלה נוירו-ניוונית תורשתית הנגרמת כתוצאה ממחסור באנזים Galactoserebrosidase (GALC). אנזים זה ממלא תפקיד חשוב במטבוליזם של שומנים (שומנים) במערכת העצבים, במיוחד בפירוק הגולפטידים, שהם חלק ממיאלין, החומר שמבודד סיבי עצב.
הפתוגנזה של מחלת קרבה נעוצה בשיבוש השפלה של סולפטיד כתוצאה ממחסור בגלקטוסרברוזידאז. זה מוביל להצטברות של סולפטידים בתאי עצב, בעיקר באוליגנדנדרוציטים, הממלאים תפקיד מפתח בסינתזת המיאלין. הצטברות סולפטידים באוליגודנדרוציטים ותאי עצב אחרים מובילה לדלקת וניוון של מיאלין, הגורם נזק ומוות של סיבי עצב.
ההרס ההדרגתי של תאי מיאלין ותאי עצב מוביל להידרדרות של תפקוד מערכת העצבים, המתבטא בתסמינים כולל שינויים במיומנויות מוטוריות, חולשת שרירים, פגיעה בתיאום ואובדן מיומנויות, כמו גם לקוי קוגניטיבי ונפשי. חומרת הסימפטומים ועל מהלך המחלה יכולים להשתנות בהתאם למקרה האינדיבידואלי ובמוטציה של גן ה- GALC.
תסמינים מחלת קראבה
תסמינים של מחלת קרבה יכולים לכלול מגוון של ביטויים שיכולים להתפתח במהלך חיי המטופל. התסמינים יכולים להשתנות בהתאם לצורה ובחומרת המחלה. הנה כמה מהם:
אצל תינוקות ופעוטות (צורה מוקדמת של המחלה):
- אובדן מיומנויות ורגרסיה התפתחותית.
- היפוטוניה (חולשת שרירים).
- הזנה ובליעה בעיות.
- שינויים במיומנויות המוטוריות, כולל אובדן יכולת לזחול, לשבת וללכת.
- שינויים בתפקוד הוויזואלי והשמיעתי.
- התקפים.
אצל ילדים גדולים יותר ומתבגרים (מחלה מאוחרת):
- חולשה מוטורית מתקדמת.
- הידרדרות בתיאום התנועה.
- התפתחות דיבור מעוכבת.
- ליקוי קוגניטיבי, כולל ליקוי אינטלקטואלי.
- אובדן מיומנויות ועצמאות בפעילויות יומיומיות.
- התקפים.
- בעיות נפשיות ורגשיות.
אצל מבוגרים (צורה בוגרת של מחלת קרבה):
- ליקוי מוטורי מתקדם.
- אובדן היכולת ללכת ולשמור על טיפול עצמי.
- בעיות חזותיות ושמיעה.
- הפרעות קוגניטיביות ופסיכיאטריות.
- אובדן הדרגתי של היכולת לתקשר ולהבין את העולם סביבם.
התסמינים יכולים להיות חמורים יותר ויותר עם הזמן, והמחלה בדרך כלל מובילה לנכות ובסופו של דבר למוות.
שלבים
להלן השלבים השכיחים של מחלת קרבה:
שלב מוקדם: שלב זה מתחיל בדרך כלל בינקות. התסמינים עשויים לכלול:
- אובדן מיומנויות ורגרסיה התפתחותית.
- היפוטוניה (חולשת שרירים).
- הזנה ובליעה בעיות.
- שינויים במיומנויות המוטוריות, כולל אובדן יכולת לזחול, לשבת וללכת.
- שינויים בתפקוד הוויזואלי והשמיעתי.
- התקפים.
שלב אמצעי: ככל שהמחלה מתקדמת, הסימפטומים הופכים לבולטים יותר ומשפיעים על מגוון רחב יותר של פונקציות. שלב זה עשוי להתחיל בילדות או בגיל ההתבגרות וכולל:
- חולשה מוטורית מתקדמת ואובדן תיאום מוטורי.
- התפתחות דיבור מעוכבת וליקוי קוגניטיבי.
- אובדן הדרגתי של היכולת לבצע פעילויות עצמאיות וטיפול עצמי.
- התקפים.
- בעיות נפשיות ורגשיות.
שלב מאוחר: בשלב זה הסימפטומים הופכים להיות חמורים עוד יותר ומובילים לנכות מוחלטת. זה עשוי להתחיל בגיל ההתבגרות או בבגרותו וכולל:
- ליקוי מוטורי מתקדם ואובדן היכולת ללכת.
- אובדן יכולת טיפול עצמי ואובדן עצמאות בפעילויות יומיומיות.
- בעיות חזותיות ושמיעה.
- הפרעות קוגניטיביות ופסיכיאטריות.
- אובדן היכולת לתקשר ולהבין את העולם סביבך.
טפסים
ישנן מספר צורות של מחלת קרבה, כולל:
- צורה אינפנטילית: זוהי הצורה הנפוצה והחמורה ביותר. התסמינים בדרך כלל מתחילים בינקותם (בדרך כלל בין 3 ל 6 חודשים). ילדים עם צורה אינפנטילית בדרך כלל מפתחים רגרסיה התפתחותית, אובדן מיומנויות מוטוריות, היפוטוניה (חולשת שרירים), קשיי האכלה, התקפים, ובסופו של דבר אובדן תנועה וסוציאליזציה. התקדמות המחלה היא בדרך כלל מהירה, ורוב הילדים אינם שורדים לבגרות.
- צורת נעורים: צורה זו מתחילה בדרך כלל בילדות (כמה שנים לגיל ההתבגרות). התסמינים עשויים להיות פחות חמורים והתקדמות איטית יותר מאשר בצורה האינפנטילית, אך עדיין כוללים אובדן מיומנויות מוטוריות, רגרסיה התפתחותית, ליקוי קוגניטיבי ותסמינים נוירולוגיים אחרים.
- צורות מתבגרות ומבוגרות: צורות אלה נדירות ומתחילות בגיל ההתבגרות או בבגרות. התסמינים עשויים לכלול חולשה מוטורית מתקדמת, שינויים במצב הנפשי כולל דיכאון ופסיכוזה וליקוי קוגניטיבי. התקדמות המחלה יכולה להיות איטית, וחלק מהמטופלים שורדים לגיל העמידה או אפילו זקנה.
סיבוכים ותוצאות
סיבוכים יכולים להשתנות בהתאם לגיל הופעת הסימפטומים וצורת המחלה. חלק מהסיבוכים האופייניים של מחלת קרבה כוללים:
- אובדן מיומנויות מוטוריות: ילדים מאבדים את היכולת להזיז ולתאם שרירים. התוצאה היא מיומנויות מוטוריות וניידות מוגבלות.
- רגרסיה התפתחותית: רוב הילדים חווים רגרסיה התפתחותית, מה שאומר שהם מאבדים מיומנויות ויכולות שנרכשו בעבר.
- ליקוי קוגניטיבי: מחלת קרבה עלולה לגרום ליקוי קוגניטיבי כמו ליקוי בזיכרון, ירידה באינטליגנציה ובעיות למידה.
- הפרעות דיבור ותקשורת: ילדים עלולים לאבד את היכולת לפתח דיבור ותקשורת.
- התקפים אפילפטיים: חלק מהמטופלים עשויים לפתח התקפים אפילפטיים.
- קושי בנשימה ואכילה: התקדמות המחלה עלולה להוביל לקושי בנשימה ואכילה, מה שעשוי לדרוש תמיכה רפואית, כולל שימוש במאווררים ובצינורות האכלה.
- בעיות נפשיות ורגשיות: חולים עלולים לחוות בעיות נפשיות ורגשיות כמו דיכאון ותוקפנות.
- אורך חיים מקוצר: בצורות החמורות יותר, ילדים בדרך כלל אינם שורדים לבגרות ותוחלת החיים מוגבלת לילדות.
אבחון מחלת קראבה
אבחנה של מחלת קרבה כוללת מספר שיטות ושלבים:
- הערכה קלינית: הרופא מבצע בדיקה גופנית ואוסף היסטוריה, כולל היסטוריה משפחתית, כדי לזהות סימנים ותסמינים של המחלה. תסמינים כמו אובדן מיומנויות מוטוריות, רגרסיה התפתחותית ושינויים בהתנהגות ותקשורת עשויים לחשוד בנוכחות מחלת קרבה.
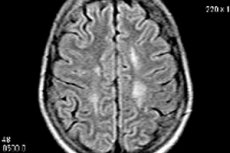
- הדמיה עצבית: הדמיה עצבית כמו הדמיית תהודה מגנטית (MRI) או טומוגרפיה ממוחשבת (CT) עשויה להידרש כדי לאשר את האבחנה. טכניקות אלה מאפשרות הדמיה של שינויים במוח שעשויים להיות אופייניים למחלה.
- בדיקות ביוכימיות: לאבחון, מבוצעות בדיקות ביוכימיות של דם ושתן כדי לקבוע את נוכחותם או היעדרם של מטבוליטים ואנזימים מסוימים הקשורים למחלה. זה עשוי לכלול ניתוח הפעילות של האנזים Galactoserebrosidase.
- בדיקות גנטיות: לבסוף, בדיקות גנטיות מתבצעות כדי לאשר סוף סוף את האבחנה. זה מזהה נוכחות של מוטציה בגן ה- GALC, שהוא הגורם הבסיסי למחלה. ניתן לבצע בדיקות גנטיות אצל ילד עם תסמינים או אצל בני משפחה הנמצאים בסיכון לירושה של המוטציה הגנטית.
אבחנה מתבצעת לרוב בגיל הרך, במיוחד בנוכחות תסמינים אופייניים ושינויים בתוצאות הבדיקה. גילוי מוקדם של המחלה מאפשר התחלת טיפול וטיפול תומך שמטרתו לשפר את איכות חייהם של חולים.
אבחון דיפרנציאלי
אבחנה דיפרנציאלית של מחלת קרבה כוללת זיהוי סימנים ותסמינים העשויים להיות דומים למחלה, כמו גם ביצוע בדיקות וחקירות כדי להבדיל בין המחלה ממצבים אחרים. הנה כמה מהם:
- מחלות ליזוזומליות אחרות: מחלת קרבה היא אחת מקבוצה של מחלות ליזוזומליות הכוללות גם מחלות כמו Mucopolysaccharidoses ומחלות גוטר. אבחנה דיפרנציאלית עשויה להיות כרוכה בפסק מחלות ליזוזומליות אחרות המבוססות על בדיקות ביוכימיות וניתוחים גנטיים.
- ניוון שרירי עמוד השדרה (SMA): זוהי קבוצה של מחלות ניווניות נוירו-ניווניות שעשויות להופיע גם עם תסמינים דומים כמו חולשת שרירים ואובדן מיומנויות מוטוריות. אבחנה דיפרנציאלית כוללת בדיקות גנטיות לזיהוי הצורה הספציפית של SMA.
- שיתוק מוחין (שיתוק מוחין): מצב זה עשוי להיות דומה למחלת קרבה בכך שהוא עשוי להופיע עם חולשת שרירים ומיומנויות מוטוריות לקויות. האבחנה הדיפרנציאלית נעשית על בסיס מצגת קלינית והדמיה עצבית.
- ניוון נוירוקקסונלי: זוהי מחלה נוירו-ניוונית נדירה שיכולה להיות גם תסמינים הדומים למחלת קרבה. אבחנה דיפרנציאלית כוללת בדיקות ביוכימיות ובדיקות גנטיות.
בדיקה מקיפה והתייעצות עם מומחים רפואיים, כולל גנטיקאים ונוירולוגים, נחוצה לאבחון מדויק ולשלול מצבים אחרים העלולים להפגין תסמינים דומים.
יַחַס מחלת קראבה
הטיפול במחלת קרבה עדיין מאתגר ואין טיפול ספציפי שמרפא לחלוטין את המחלה הזו. עם זאת, ישנן גישות שונות לטיפול ותחזוקה של חולים כדי להקל על התסמינים ולשפר את איכות החיים. הנה כמה מהם:
- השתלת מח עצם: ניתן להשתמש בשיטה זו במקרים של אבחון מוקדם והתערבות בזמן. השתלת מח עצם יכולה להאט את התקדמות המחלה, אך היא לא תמיד יעילה ועשויה להיות קשורה לסיכונים וסיבוכים חמורים.
- טיפול סימפטומטי: המוקד העיקרי הוא בהקלה על תסמיני המחלה. זה כולל טיפול גופני ודיבור כמו גם טיפולים לבקרת התקפים, כאבים ותסמינים אחרים.
- טיפול תומך: לחולים עשויים להיות מספקים מגוון תומכים, כולל טיפול סיעודי, שיקום גופני ושירותים מיוחדים לשיפור איכות חייהם.
- מחקר: נערך מחקר לפיתוח טיפולים חדשים למחלת קרבה, כולל טיפולי טיפול גנים ותרופות ביולוגיות.
יש להתאים אישית את הטיפול ולהתבסס על הצרכים הספציפיים של המטופל. חשוב גם לספק תמיכה למשפחות ומטפלות, מכיוון שמחלת קרבה יכולה להשפיע באופן משמעותי על חייהן. מטופלים ומשפחותיהם מעודדים לעבוד עם רופאים ואנשי מקצוע בתחום השיקום כדי למקסם את איכות החיים ולהקל על התסמינים.
מְנִיעָה
מחלת קרבה היא הפרעה גנטית נדירה, ולכן אמצעי מניעה מכוונים למנוע להיוולד של ילדים עם המחלה ומיועדים למשפחות הנמצאות בסיכון לירושה.
- ייעוץ גנטי: זוגות בסיכון גבוה לירושה של מחלת קרבה יכולים לקבל ייעוץ גנטי לפני שתכננו הריון או מוקדם בהריון. יועץ גנטי יכול לספק מידע על הסבירות לרשת את המחלה ושיטות סינון או אבחון אפשריות להורים המצפים.
- בדיקה למוטציות גנטיות: אם קיימת היסטוריה משפחתית או מחלות גנטיות אחרות, מתבצעת בדיקת סינון למוטציות גנטיות אצל נשים בהריון. זה עוזר לזהות את הסיכון להעביר את המחלה לצאצאים.
- בדיקות ללידה: אם לזוג יש סיכון גבוה לירושה של מחלת קרבה, הם עשויים לשקול אפשרויות למניעת העברת המחלה לילדיהם. אפשרות אחת היא להשתמש בטכניקות רבייה בסיוע, כגון הזרעה מלאכותית באמצעות זרע תורם או ביצים.
- בדיקה גנטית עוברית: אם אישה בהריון נמצאת בסיכון גבוה לירושה של מחלת קרבה, ניתן לבצע בדיקה גנטית לפני הלידה של העובר. זה עשוי לאפשר לקבל החלטות מוקדמות לגבי המשך ההיריון.
- אורח חיים ובריאות: אין אמצעי מניעה ספציפיים להפחתת הסיכון למחלת קרבה, אך תמיד מומלצים אורח חיים בריא במהלך ההיריון והימנעות מגורמים העלולים להשפיע על בריאות התינוק.
תַחֲזִית
הפרוגנוזה של מחלת קרבה יכולה להשתנות בהתאם לצורת המחלה, בחומרתו ובגיל הראשוני של הופעת הסימפטומים. הפרוגנוזה הכוללת עבור מרבית החולים, במיוחד אם מאובחנים ומטופלים מוקדם, עשויה להיות כדלקמן:
- אבחון וטיפול מוקדם: אבחון וטיפול מוקדם, בדרך כלל בחודשים הראשונים לחיים, יכולים לשפר משמעותית את הפרוגנוזה. טיפול, כמו השתלת מח עצם, יכול להאט את התקדמות המחלה ולהגדיל את תוחלת החיים.
- צורות חמורות: חולים עם צורות חמורות, במיוחד אלה עם הופעת התסמינים בגיל הרך או אפילו לאחר מכן, עשויים להיות בעלי פרוגנוזה פחות חיובית. צורות אלה יכולות להוביל לפגיעה משמעותית במערכת העצבים ולהפחתת תוחלת החיים.
- טיפול תומך: היבט חשוב בניהול מחלות Krabbe הוא טיפול תומך, שעשוי לכלול שיקום גופני, תכניות אימונים מיוחדות ותמיכה חברתית.
- פרוגנוזה אינדיבידואלית: הפרוגנוזה היא תמיד אינדיבידואלית ותלויה במאפיינים הספציפיים של המטופל, בחומרת המחלה וביעילות הטיפול. חולים עם צורות קלות ואבחון מוקדם עשויים להיות פרוגנוזה טובה יותר מאשר חולים עם צורות חמורות ואבחון מאוחר.
Использованная литература

