המומחה הרפואי של המאמר
פרסומים חדשים
אוניקוקריפטוזיס של הציפורניים
סקירה אחרונה: 07.06.2024

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
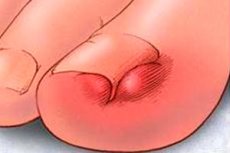
הפרעה בה הציפורן צומחת לפיר הציפורן לרוחב נקראת "Onychocryptosis". הבעיה מתרחשת לרוב באזור הבוהן הגדולה, אם כי חיבת האצבעות והבהונות אינה אינה נכללת. Onychocryptosis מלווה בתגובה דלקתית, כתוצאה מכך - תסמונת כאב, אדמומיות, נפיחות. הכניסה מתרחשת בצד אחד, לעיתים רחוקות מאוד - משני הצדדים. ברוב המקרים, יש לטפל בפתולוגיה בניתוח: אם זה לא נעשה, התהליך יכול להיות מסובך, למלא, להתפשט לרקמות שכנות. עם טיפול בזמן, התוצאה היא בדרך כלל חיובית. [1]
עובדות היסטוריות
Onychocryptosis של ציפורניים היא בעיה ידועה ארוכת שנים, המתוארת כבר על ידי היפוקרטס במאה החמישית לפני הספירה, המדען מימי הביניים אביסנה, הרופא הביזנטי פול מאגינה (המאה ה-7), והרופא הערבי אבו-אל-קאסימה (אלבוקאזיס). בימי קדם, המרפאים טיפלו במחלה על ידי הסרת פיר הציפורניים לרוחב, קצה לוחית הציפורן, ועל ידי קביעת גרנוליות קפל הציפורן.
בהמשך, הרופא הצרפתי אמברויס פארה (המאה ה-16) הציע לטפל באוניצ'וקריפטוזיס על ידי הסרה רדיקלית של רקמות היפרטרופיות עם קוטריזציה נוספת של פני הפצע.
האנטומיסט האיטלקי המפורסם הירונימוס פארידיוס העדיף להסיר את החלק המעורר של הציפורן, והמנתח הצבאי הצרפתי גיום דופויטרן במאה ה-18 הציג שיטה משולבת להסרת צלחת הציפורן עם קוטריזציה נוספת.
השיטתיות של אמצעי הטיפול לאוניצ'וקריפטוזיס כבר בוצעה במאה ה-19 על ידי הרופא הגרמני מיכאליס. מעט אחר כך הציע הרופא הצרפתי בודין גרסה של כריתת טריז של הציפורן, אשר לאחר מכן הוסיפה מנתחים אחרים - בפרט, ד"ר אמרט. טיפולים אלה הפכו להיות הנפוצים ביותר ברפואה.
אֶפִּידֶמִיוֹלוֹגִיָה
על פי המידע החל משנות התשעים, שכיחות האוניצ'וקריפטוזיס נעה בין 2.5 ל-5%. גברים מושפעים לעתים קרובות יותר.
שכיחות המחלה מבטלת פסגות גיל. לפיכך, Onychocryptosis שכיח הרבה יותר בקרב ילדים וגברים צעירים 10-14, בני 16-19, כמו גם אצל אנשים מעל גיל 50. ראוי לציין שתדירות הפתולוגיה אצל גברים ונשים בגיל 30 שנה זהה. שיא התחלואה הגבוה ביותר נופל על התקופה של 16-19 שנים.
ראוי לציין כי אוניצ'וקריפטוזיס היא אחת מהן כביכול "מחלות ציוויליזציה", מכיוון שהיא נעדרת באזורים שבהם אנשים מעדיפים באופן מסורתי ללכת ללא נעליים.
OnyChocryptosis על הידיים שכיח הרבה פחות מאשר באצבעות הגפיים התחתונות. בין אצבעות הרגליים, הבוהן הגדולה מושפעת לעתים קרובות יותר.
גורם ל אוניקוקריפטוזיס
הסיבות להתפתחות Onychocryptosis הן מגוונות, הן מחולקות לשתי קטגוריות: אנדוגני (פנימי) ואקסוגני (חיצוני).
אנדוגני הנגרם באוניצ'וקריפטוזיס הוא פתולוגיה תורשתית והיא קשורה למוזרויות של האנטומיה של הציפורניים והאצבעות - בפרט, מבנה לוחות הציפורניים או גלילים לרוחב. הצמיחה הנפוצה ביותר היא מוגדלת, משופעת בצדדים, מעוותת צלחת, שנכנסת לרוחב לרחול הרוחבי לרוחב. צלחות רכות ושטוחות הרבה פחות נפוצות.
סביר להניח כי אוניצ'וקריפטוזיס מתרחש אצל אנשים הסובלים מגלילים אסיביים ובולטים מאוד לרוחב מעל פני הציפורניים.
בין הגורמים האנדוגניים הנפוצים ביותר, אנו יכולים לקרוא בביטחון את עקמומיות עצמות כף הרגל - לדוגמא, עקמומיות Varus או valgus, רגליים שטוחות. מדענים חקרו ואישרו את המעורבות בהתפתחות Onychocryptosis נוכחות של זווית בין-פלנגאלית שגויה של הבוהן הגדולה (נורמת הזווית לא צריכה לעלות על 10 מעלות). אנשים עם זווית בין-פלנגאלית של יותר מ- 15 מעלות וחולים עם ניידות מוגברת של מפרקי כף הרגל נמצאים בסיכון מיוחד לצמיחת ציפורניים.
גם עובי צלחת הציפורן, רוחב הגליל לרוחב והסטייה המדיאלית של האצבע חשובים. הסוג התורשתי של Onychocryptosis מתפתח לעתים קרובות יותר אצל אנשים עם דרגת I ו- II של קרבה.
בין הגורמים החיצוניים, היגיינת כפות רגליים לא מספיקות ולא סדירות, טיפול לא תקין בציפורניים, שימוש בנעליים בגודל לא הולם ופגיעות ברגליים מוזכרים לרוב.
גורמים שכיחים לאוניצ'וקריפטוזיס על ידי תדירות המופע:
- גיזום ציפורניים לא תקין (יותר מ- 70% מהמקרים);
- נעליים מצוידות בצורה לא נכונה (יותר מ- 45% מהמקרים);
- זווית גדולה של תזוזת ציפורניים (יותר מ- 35%);
- משקל גוף מוגזם (יותר מ-30%);
- פגיעות ברגל (יותר מ 20%);
- שינויים הורמונליים, הריון (יותר מ 20% מהמטופלות);
- הגברת הזעה של כפות הרגליים (יותר מ- 15%).
גורמי סיכון
הגורמים המעוררים העיקריים שיכולים להוביל להתפתחות של אוניצ'וקריפטוזיס לובשים נעליים מכווצות, גרביים עבות, כמו גם הזעה מוגזמת של כפות הרגליים, השמנת יתר, סוכרת.
פתולוגיות מערכתיות מרובות יכולות לתרום לצמיחת צלחת הציפורן - בפרט, אנו מדברים על דלקת פרקים, מצבים של ליקוי חיסוני, תהליכי גידול, הפרעות במחזור הדם של הגפיים התחתונות. באופן כללי, כל גורם שמעורר קונפליקט בין רקמות רכות לצלחת הציפורן, למשל, יכול להשפיע לרעה:
- מאמץ מתמיד על שטח כף הרגל והבוהן;
- נעליים הדוקות, נוקשות ולא נוחות;
- טראומה חוזרת על כפות הרגליים, אצבעות הרגליים;
- לא מספיק קיום של כללי היגיינה;
- עקומות מולדות ונרכשות של כפות הרגליים;
- ציפורניים קצרות מדי;
- עודף משקל;
- סוּכֶּרֶת;
- מחלות זיהומיות ודלקתיות של הציפורניים והרקמות הרכות;
- דַלֶקֶת פּרָקִים;
- יתר-הידרוזיס.
גורמי הנטייה נחשבים:
- תצורות מיטת ציפורניים חריגות;
- צלחות ציפורניים מעוותות;
- נטייה המועברת גנטית לאוניצ'וקריפטוזיס.
הסיכונים מוכפלים על ידי לנעול נעליים שגויות, גיזום ציפורניים לא תקין או לא סדיר.
פתוגנזה
ניתוח מעמיק של הגורמים הסבירים להתפתחות Onychocryptosis איפשר לנו לזהות את המנגנונים הפתוגנטיים הבסיסיים של המחלה:
- נזק לרקמת האפידרמיס של הגליל הפריונגואלי לרוחב הוא המנגנון הנפוץ ביותר, אשר בדרך כלל "מופעל" על ידי שימוש בנעליים סחיטה ולא הולמת. ניתן לטראומה את האפידרמיס בעת ביצוע מניפולציות של פדיקור, לגזום את הפיר והציפורניים. הבעיה יכולה להיות מסובכת על ידי זיהום, תסמונת כאב בולטת, צמיחת רקמת גרנולציה.
- דחיסה של מבני רקמות רכות המקומיים מתחת לצלחת הציפורן היא מנגנון כתוצאה משינויים גרמיים של הפלנקס הראשי. מטריצת הציפורניים מחוברת היטב לעצם. כאשר החלק הדיסטלי של הניסוח הבין-פלנגאלי מורחב, יש צמצום ובליטה של האזור המקביל של הציפורן, שיכול להיות תוצאה של דלקת פרקים, פגיעה טראומטית, התערבות כירורגית. כתוצאה מכך, מיטת הציפורן הצבטה הופכת לעוקבת.
- נפיחות של הרקמות הפריונגואליות אפשרית בגיל הרך, כמו גם אצל מבוגרים עם התפתחות תהליכים דלקתיים וטראומה בתחום זה.
שלבים
נכון לעכשיו ידועים סוגים שונים של סיווג של אוניצ'וקריפטוזיס. הנפוץ ביותר נחשב לסיווג קליני, המבוסס על המידע הקליני הראשוני וחומרת הפתולוגיה. בידיעת המאפיינים האישיים של המחלה, הרבה יותר קל לבחור את תוכנית הטיפול האופטימלי ביותר. קריטריונים המשמשים בסיווג OnyChocryptosis: אריתמת עור, תגובה זיהומית מקומית, נפיחות, פריקה, עיבוי ועיבוי של הגליל הפריונגואלי לרוחב, תסמונת הכאב ומראה הגרנול.
סיווג הבמה של Heafetz:
- אדמומיות קלה ונפיחות של פירי הרוחב של הציפורן.
- מצב זיהומי חריף, חיבה.
- מצב זיהומי כרוני, היווצרות גרנולציה, היפרטרופיה של רקמות סמוכות.
סיווג הבמה של פרוסט של Onychocryptosis:
- מופיע צמיחה (SPUR) בצד צלחת הציפורן.
- הצלחת מעוותת.
- מופיעים סימנים של היפרטרופיה של רקמות רכות.
סיווג הבמה של MONE:
- שלב דלקתי (מאופיין באדמומיות, נפיחות וכאב בעת הפעלת לחץ, ואילו הציפורן תקינה במראה).
- הוא מחולק לשלב II-A (מוגבר כאב, פריקה נוקבת וסימני זיהום, התפשטות בצקת לחלק החיצוני של הצלחת פחות מ-3 מ"מ) ו- II-B (זהה, עם התפשטות בצקת יותר מ-3 מ"מ).
- שלב ההיפרטרופיה (מלווה בצמיחת יתר נרחבת של גרגירים ורקמת גליל לרוחב מעל הצלחת).
סיווג הבמה של מרטינז-נובה משלים על ידי שלב רביעי, מה שמכונה "היפרטרופיה קשה". שלב זה מאופיין בעקמומיות כרונית של האצבע במעורבות של שני הגלילים המכסים את החלק הרחב של הצלחת.
הסיווג של קלין כולל חמישה שלבים:
- שלב של גירוי מקומי של הגליל לרוחב. אין תגובה זיהומית בולטת ושום גרנולציה.
- שלב של תהליך זיהומי בקפל הרוחבי עם פריקה נוקבת או/וגרנולציה.
- תהליך זיהומי עם פרקים הומוטיפיים מרובים של אוניצ'וקריפטוזיס עם היסטוריה של אוניצ'וקריפטוזיס.
- Onychocryptosis זיהומי-דלקתי עם ניתוק לא שלם של החלק לרוחב של הציפורן.
- Onychocryptosis זיהומי-דלקתי עם ניתוק לא שלם או מלא של צלחת הציפורן.
סיווג לפי סוג בהתאם לגורם לאוניצ'וקריפטוזיס:
- Onychocryptosis מתרחש בחולים עם רגליים רגילות והיעדר מחלות סומטיות. הגורמים הם: לא מספיק טיפול היגייני, שימוש בנעליים הדוקות.
- ישנם עקומות מולדות או נרכשות של כפות הרגליים או/אצבעות הרגליים.
- המטופל מאובחן כחולה פתולוגיות סומטיות הגורמות להפרעה בזרימת הדם ההיקפית, הפרעות טרופיות.
- הסוג השני והשלישי של האטיולוגיה משולבים, או נמצא זיהום פטרייתי או אוסטאומיאליטיס.
- Onychocryptosis הוא חוזר.
OnyChocryptosis אצל ילד
OnyChocryptosis מאובחן לעתים קרובות אצל ילדים מגיל הרך ועד גיל ההתבגרות. ברוב המקרים, הבעיה נמצאת על בהונות הגדולות, אך היא יכולה להשפיע על בהונות אחרות, כולל הידיים. כאשר הצלחת צומחת לרקמות רכות, הבוהן הופכת לאדומה, נפוחה וכואבת בעת הליכה.
אצל תינוקות הגורם העיקרי לבעיה הוא גיזום לא תקין של קצה הציפורניים המבוגר. בגלל חוסר הניסיון, הורים רבים חותכים באופן מקסימאלי את הקצוות לרוחב, כאילו עיגול את הצלחת, כך שהתינוק לא יגרד את עצמו. עם זאת, לאחר זמן מה, מניפולציות כאלה יכולות להוביל להפרה של התצורה והגידול של הציפורניים, כולל צמיחתם.
הסיכונים של ההפרעה מוגברים באופן משמעותי אם לילד יש תורשה חזקה מבחינת אוניכוקריפטוזיס. עיוותים מולדים של האצבעות או צלחת הציפורניים, תזונה, עודף משקל וריקט ממלאים גם תפקיד.
סיבוכים ותוצאות
כיום ישנן שיטות רבות לתיקון Onychocryptosis - כירורגיות ושמרניות כאחד. עם זאת, היעילות של שיטות טיפול אלה אינן מספיקות, וההשלכות העיקריות של הבעיה הן הישנותה. בנוסף, מומחים רבים מתרגלים באופן פעיל הסרה מלאה של הציפורן (שיטת דופויטרן), הכרוכה בסיכונים גבוהים של פגמים קוסמטיים, הידרדרות של תפקוד התמיכה של האצבע המושפעת. אצל חולים רבים, הסרת צלחת הציפורן מספקת רק השפעה זמנית, מכיוון שככל שהציפורן גדל לאחור, אוניצ'וקריפטוזיס מתרחשת לעתים קרובות שוב.
אם מתעלמים מטיפול באוניצ'וקריפטוזיס, הסיבוכים הבאים עשויים להתפתח:
- מורסה (היווצרות של פוסולה ברקמה רכה);
- Panarisis purulent;
- פלגמון (מיקוד נוקב ללא גבולות מוגדרים בבירור);
- לימפדניטיס (תהליך דלקתי במערכת הזרימה הלימפה);
- אוסטאומיאליטיס (נגעי עצם);
- גזר (תהליך דלקתי זיהומי).
אבחון אוניקוקריפטוזיס
קשה לבלבל את Onychocryptosis עם פתולוגיות אחרות. המנתח מבצע את האבחנה כבר במהלך המינוי הראשון והבדיקה הקלינית. במידת הצורך, הוא קובע התייעצויות עם מומחים אחרים: אנדוקרינולוג, אימונולוג, מומחה למחלות זיהומיות, רופא עור.
אבחון מעבדה עשוי לכלול בדיקת דם כללית, מחקרי קרישת דם, תגובת וסרמנית, קביעת רמות הסוכר בדם. חובה לשלול נוכחות של זיהום פטרייתי. למטרה זו, דרמטוסקופיה, מיקרוסקופיה של גרוטאות מהאצבע הנגועה, זריעה של חומר ביו-חומר פתולוגי בתקשורת התזונתית.
אם OnyChocryptosis מסובך על ידי זיהום משני, קבע את זיהוי הפתוגן על ידי תרבות של הפרשות כדי לקבוע עמידות לאנטיביוטיקה.
אבחון דיפרנציאלי
אבחנה דיפרנציאלית נחוצה כדי לא לכלול אוסטאופיטים (צמיחת עצם) של הפלנקס האצבע, תהליכים דלקתיים כמו פרוניצ'יה, גידולים periungual בעלי אופי שפיר וממאירה. לרוב יש צורך להבדיל בין onychocryptosis עם פתולוגיות של הציפורניים והמיטה, הפירים והפלנקס הטרמינלי, בפרט:
- גרנולומה פיוגנית - כאשר ממוקם מתחת לקצה הציפורניים או על הגלגל נראה כמו נודולה מודלקת קטנה, וגוברת בהדרגה בגודל. המשטח שמעליו היפרמי, שטוח, עשוי להיות מכוסה בלוח או קרום ייבוש מכובד או ייבוש.
- פרוניצ'יה קנדידו-פטרייתית ופיאוקוקית - מתפתחת כתגובה הדלקתית ברקמות הרכות של הפיר מחמירה.
- אקסוסטוזיס משנה היא גידול שפיר של רקמת העצם, לרוב של אטיולוגיה פוסט-טראומטית. יש לו מראה של מסה צפופה עם נטייה לגדול בגודל.
- פיברומה periungual או subnail היא גידול מזנכימלי שפיר, ללא כאבים, מה שמוביל בהדרגה לניתוח ציפורניים עד להרס ציפורניים.
- כונדרומה periungual או subnail הוא ניאופלזמה שפירה של רקמה היאלין או סיבי-קרטילגינוס, יש מראה של גידול בודד של עקביות מוצקה.
- ציסטת מיטה דרמואידית - הפרה של התפתחות רקמות עם היווצרות חלל אפיתל, בו יתכנו חלקיקים של קרטניזציה, שיער.
- ניאופלזמות גלומוס הן מחלת בארה-מסון שפירה המופיעה כהיווצרות אנסטומוזות ורידיות-עורבות בתוך כמוסה של רקמת עצבית וחיבור.
- ניאופלזמות ממאירות (סרקומות, מלנומות של המיטה והגלילים).
יַחַס אוניקוקריפטוזיס
שיטות טיפול שמרניות משמשות לעיתים רחוקות יחסית ורק ביחס למקרים קלים של אוניכוקריפטוזיס. ניתן לחלק שיטות כאלה לקבוצות הבאות:
- טיפול מקומי עם משחות ופתרונות רפואיים.
- בידוד החלק החודר של הלמינה מהרקמות הרכות.
- לבישת מכשירים אורטופדיים המסייעים לשטח את הלמינה ולהרים את החלק החודר של הציפורן.
הטיפול בבית כולל:
- שטיפה יסודית של הגפה המושפעת;
- ייבוש עם דיסק כותנה עם טמפונדה באזור תכשירי הצמיחה של קמומיל, ציפורני חתול, אשוח ים, שמן עץ התה.
מומלץ לתרגל אמבטיות עם תמיסות חיטוי - לדוגמא, עם תוספת של 5 מ"ל של תמיסת אמוניה לליטר מים, או פרמנגנאט אשלגן, או תמיסת נתרן כלוריד היפרטוני, כמו גם חליטות של קליפת עץ אלון, קולנצ'ו, קמומיל. מצוין טיפול קבוע באזור הנאיל הפרי-נאלית עם תמיסה של ירוק מבריק, יוד, כחול מתילן, פוקורצ'ין, כלורופיליפט. השתמש בהצלחה בקרמים וקומפרס עם Onycholysin, Dioxidine, Furacilin, Rivanol.
משחות מומלצות:
- לבומקול;
- בטדין;
- תערובת אנטי דלקתית מוכנה (עבור 5 גרם של יוד גבישי-10 מ"ל של 20% אשלגן מימי יוד, 10 גרם חומצה סליצילית, 60 גרם לנולין ו-28 מ"ל של דימסייד).
רצועות תחבושת לחות באנטיביוטיקה (למשל, קנמיצין עם נובוקאין) מונחות בין הציפורן לפיר.
טיפולים אורטופדיים המקדמים בידוד של הציפורן החודר הוכיחו השפעה טובה. מכשירים אורטופדיים מורכבים מתכתיים קבועים באזור הציפורן, המסייע להפוך את הצלחת להחמיא ולשחרר את הקצה החודר.
טיפולים שמרניים הם טראומטיים מינימליים, ניתן ליישם בבית ואינם דורשים מאשפז את המטופל. עם זאת, טיפול שמרני לא יסייע באוניצ'וקריפטוזיס קשה או מחלה חוזרת ונשנית, והמכשירים האורתופדיים בשוק התרופות הם בדרך כלל יקרים למדי. לכן, תיקון כירורגי עולה לידי ביטוי.
בנוסף להסרה מלאה וחלקית של הצלחת, חשיפה לקור (קריותרפיה), טיפול בלייזר ואולטרסאונד, רדיו ואלקטרוקו-קריסות, שיטת הרס כימי, מיקרו-ניתוחי כירורגיה. הפופולרי ביותר במשך שנים רבות נותר הכריתה השולית של הפעולה הלא מסובכת של הציפורן, טראומטית יחסית יחסית, ומספקת אפקט קוסמטי משביע רצון. בין החסרונות של התערבות זו יכולים להיקרא רק סיכון גבוה להישנות של אוניצ'וקריפטוזיס (על פי נתונים שונים - בין 13 ל 28%).
כריתת ניתוח לייזר באמצעות לייזר דיודה יכול להפחית את התדירות של הישנות Onychocryptosis ולייעל את היעילות הכוללת של הטיפול במחלה. לרוב השתמשו בספקטרום אינפרא אדום של פחמן דו חמצני. עם חשיפה כזו, הריפוי קל מהרגיל, מכיוון שיש לו שלב דלקתי קצר יחסית, אקסודציה מועטה וחדירת לויקוציטים.
לאחר התערבות כירורגית, חולים מומלצים למנוחת מיטה למשך 24 שעות כאשר רגל המיטה מוגבהת. ביום השני מותר לקום וללכת ללא תמיכה על הבוהן המופעלת: מגבלות כאלה נותרו לתקופה של כשבוע (מותר להישען על העקב בעת הליכה). במהלך תקופה זו, תחבושות יומיות, שטיפת הפצע עם תמיסות חיטוי, החלת משחות או אבקה אנטיבקטריאליות (לבומקול, בטדין, בנאוצין). במידת הצורך משתמשים במשככי כאבים.
בדיקות בקרה מתבצעות לאחר חודש, ואז - לאחר 3 חודשים, שישה חודשים, 9 חודשים ושנה לאחר הניתוח. זה הכרחי הן לניטור דינאמי והן לגילוי בזמן של הישנות Onychocryptosis.
מְנִיעָה
ההמלצות הבסיסיות של הרופאים למניעת OnyChocryptosis כוללות:
- היגיינה, שטיפת רגליים רגילה ואיכותית ושינוי גרביים;
- גיזום ציפורניים נכון (לא עמוק מדי, ומשאירים את הקצה החופשי של הצלחת בערך 1 מ"מ, ואחריו טיפול בקצה החתוך עם קובץ רך);
- שימוש בפתרונות מיוחדים (קרמים) למניעת צמיחת ציפורניים;
- הימנעות מפגיעה טראומטית באצבעות;
- לנעול נעליים לפי גודל וצורת כף הרגל;
- שימוש במכשירים אורטופדיים מיוחדים, במידת הצורך;
- טיפול בזמן במחלות פטרייתיות;
- בקרת משקל.
חולים הסובלים ממחלות במקביל - בפרט, סוכרת - צריכים לבקר באופן קבוע ברופא המטפל ולמלא את המלצותיו. אנשים עם רגליים שטוחות ועקומות כף רגל שונות צריכים להשתמש במכשירים ונעליים אורתופדיות מיוחדות.
אמצעי מניעה כוללים גם ביקורים בזמן אצל רופא ילדים. הרבה יותר קל למנוע את התפשטות הבעיה בשלבים המוקדמים של ההתפתחות.
תַחֲזִית
למרות השיפור המתמיד של שיטות הטיפול לאוניצ'וקריפטוזיס, הבעיה נותרה רלוונטית עד כה, הדורשת עבודה נוספת לחקר המחלה.
לשיטות הטיפול לאוניצ'וקריפטוזיס יש יעילות משתנה ונבחרות בנפרד. אחת השיטות הנפוצות ביותר היא כריתה שולית: הפעולה פשוטה מבחינה טכנית, טראומטית מינימלית ויעילה במונחים קוסמטיים (בתנאי שהלמינה מצומצמת כראוי). אחד מ"מינוסים "הידועים של הליך זה הוא אחוז גבוה של הישנות של אוניצ'וקריפטוזיס (על פי נתונים שונים, בין 13 ל 28%). ניתן להפחית את תדירות ההישנות על ידי פעולה נוספת באזורי גידול הציפורניים - בפרט פעולה כימית עם פנול, נתרן הידרוקסיד, חומצה טריכלורו-אצטטית או דיכלורו-אצטטית. התוצאה היא הרס כימי של המטריצה. היתרון של כריתה שולית הוא הטכניקה הלא מסובכת וחוסר הצורך בציוד נוסף.
אפשרויות טיפול יעילות אחרות כוללות כריתת אולטראסאונד וכריתת אלקטרו-קרישה - הן משמשות בביטחון ובהצלחה במתקנים רפואיים רבים. תופעת לוואי של כריתה של מטריקסיה כימית היא הרס רקמות מוגזם כתוצאה מחשיפה ממושכת לחומר המגיב. תופעת לוואי של אלקטרוקואגולציה יכולה להיות כוויה של רקמות סמוכות. באשר להריכת קריאוד, נוהל זה נחשב לטראומטי מינימלי ומומלץ על ידי מומחים רבים, אך דורש נוכחות של חומר קירור במתקן, כמו גם ציוד מתאים.
טיפול בלייזר באוניצ'וקריפטוזיס משמש למעלה מ 40 שנה ומוכר כשיטה יעילה, רדיקלית, טראומטית מינימלית, קרישה וחיידקית. הנפוץ ביותר נחשב לייזר רפואי פחמן דו חמצני, המתפקד בטווח האינפרא אדום. בין "מינוסים" של שיטה זו - עלות גבוהה וגודל מרשים של הציוד. כחלופה, מוצע להשתמש בלייזרי דיודה. הם זולים וקטנים יותר בגודלם, מתפקדים בטווח האינפרא אדום והם יעילים לא פחות.
אוניצ'וקריפטוזיס והצבא
חולים עם אוניצ'וקריפטוזיס, אשר אמורים לשרת בצבא, מומלצים לתקן מייד את ההפרה, שעבורם ניתן דחייה למונח הדרוש לניתוח. ברוב המקרים מוצגת הפעלת כריתה שולית של הצלחת והגליל הפריונגי עם כריתה שולית של אזור הגידול. לעתים קרובות תרגול הסרה מוחלטת של הציפורן או פלסטיקה של רקמות מקומיות. לאחר התערבות כירורגית מוצלחת והשלמת תקופת השיקום, הגיוס נחשב לנכון לשירות צבאי.
אם OnyChocryptosis חוזר או שיש הפרעות קשורות אחרות, שאלת ההתאמה מוחלטת על בסיס אינדיבידואלי על בסיס ממצאי ועדת המומחים.

