המומחה הרפואי של המאמר
פרסומים חדשים
דלקת מפרקים ניוונית
סקירה אחרונה: 29.06.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
המונח המשולב "ארתרוזיס-ארתריטיס" פירושו המילולי שאדם על רקע ארתרוזיס במפרק מפתח פתולוגיה נוספת - תהליך דלקתי בצורת דלקת פרקים באותו מפרק. המחלה מורכבת, שכן היא כוללת מנגנון פתוגנטי הרסני ודלקתי בו זמנית. הטיפול בפתולוגיה כזו צריך להיות מקיף ככל האפשר, בין היתר באמצעות פיזיותרפיה.
לעיתים קרובות האבחנה של דלקת מפרקים ניוונית נעשית בחולים עם שלב אקוטי (החמרה) של דלקת מפרקים ניוונית.
אֶפִּידֶמִיוֹלוֹגִיָה
דלקת מפרקים ניוונית היא מחלה שכיחה למדי, המאובחנת בכ-5-10 אנשים מתוך מאה, וזה לא נתון של מה בכך. בנוסף, בעשור האחרון חלה עלייה שנתית בשכיחות המחלה. למרות שמומחים רבים סבורים כי נתונים אלה אינם משקפים את התמונה הסטטיסטית האמיתית, שכן לא כל החולים בדלקת פרקים פונים לעזרה רפואית.
בגילאי 20 עד 40 שנים, פתולוגיה מתגלה לרוב אצל גברים, ובגילאי 40-60 שנים - אצל נשים. לאחר גיל 60, שיעור ההיארעות זהה בערך, ללא קשר למין.
מפרקים גדולים מושפעים לרוב: מפרקי הברך, הירך, הכתף. מפרקים קטנים מושפעים בעיקר אצל אנשים אשר, עקב מקצועם, נאלצים לבצע תנועות מונוטוניות של הגפה העליונה, היד והאצבעות. במצב זה, מפרקי המטאקרפופלנגאל מושפעים בעיקר.
גורם ל של דלקת פרקים
הבסיס להתפתחות דלקת מפרקים ניוונית הוא השפעת העומס הפתולוגי על המפרק וחוסר יכולתו (מסיבה זו או אחרת) לעמוד בפניו. במילים אחרות, המפרק עלול לסבול תחת השפעת שינויים הקשורים לגיל, עומס עז, חוסר תזונה, מה שמוביל לנזק, דילול הסחוס, תזוזה והרס של אלמנטים בעצם. בנוסף לאוסטאוארתריטיס שכבר נוצרה, מצטרפת תגובה דלקתית - דלקת פרקים.
להופעת דלקת לעיתים קרובות מספיקה היפותרמיה טריוויאלית, שינוי חד בתנאי מזג האוויר, פגיעה טראומטית, נגעים זיהומיים, לחץ וכו'.
מחלה זיהומית מתרחשת לרוב עקב זיהומים בדרכי הנשימה החריפות או זיהומים ויראליים בדרכי הנשימה החריפות, דלקת בריאות, זיהום במערכת השתן. אם לאדם יש חסינות חלשה, הפתוגן מתיישב בקלות ברקמות שעברו ניוון ניווני.
לפעמים מדובר בסוג מסוים של פתוגן - למשל, חיידק שחפת, טרפונמה חיוורת, ברוצלה וכן הלאה.
דלקת מפרקים טראומטית - דלקת פרקים נגרמת על ידי טראומה חריפה (שבר, פגיעה במפרק פתוח וכו') או טראומה כרונית (עומס יתר בספורט, חשיפה מקצועית "רגילה"), כמו גם התערבויות שחזוריות (בפרט, כירורגיות, שיניים).
גורמי סיכון
הגורמים הבסיסיים להתפתחות של דלקת מפרקים ניוונית-אוסטאוארתריטיס משולבת עשויים להיות כדלקמן:
- גיל מבוגר. מקובל לחשוב שעם הגיל, הסיכון לבעיות במפרקים עולה משמעותית. אצל נשים, המחלה נוטה יותר להתפתח לאחר גיל 50-55.
- הרגלים מזיקים. עישון, שימוש לרעה באלכוהול וסמים תורמים לבעיה.
- השפעות רעילות (תעסוקתית, הרעלת אלכוהול).
- טעויות בתזונה (תזונה לא שלמה, מונוטונית, צריכת מזון לא בריא).
- הַשׁמָנָה.
- היפודינמיה, חוסר פעילות גופנית.
- נוכחות של פתולוגיות הנגרמות על ידי אלרגיות ותהליכים אוטואימוניים (סקלרודרמה, אסתמה, זאבת אדמנתית מערכתית, פולינוזיס, גלומרולונפריטיס וכו').
- פגיעות טראומטיות במפרקים.
- עומס יתר על המפרקים, ספורט ועומס יתר בתעסוקה.
- זיהומים כרוניים.
- נוירופתולוגיה, הפרעות מטבוליות, הפרעות אנדוקריניות (סוכרת, מחלת בלוטת התריס).
- הפרעות מפרקים מולדות.
- מחלות של מערכת השרירים והשלד והלב וכלי הדם (כולל דליות, טרומבופלביטיס).
- עבר התערבויות כירורגיות במפרקים.
פתוגנזה
תחת השפעת הגורמים האטיולוגיים הנ"ל, מתרחשת שחיקה מוקדמת או מואצת יחסית של רכיבי מפרקים כגון סחוס, מקטעי עצם-גידים-משלימים, קפסולה, גידים ורצועות.
תהליכים מטבוליים מופרעים, תכונות וכמות הקולגן והסיבים האלסטיים, הכונדרוציטים והנוזל הסינוביאלי מתדרדרות. הסחוס מאבד את גמישותו: בהתחלה יש חספוס במרכז, אזורים של התפרקות, מיקרו-נזקים, ואז רקמת העצם הבסיסית נחשפת. לאחר מכן שכבת הסחוס נעלמת בהדרגה לחלוטין.
הידרדרות משמעותית ביכולות בלימת הזעזועים של המפרק קשורה קשר הדוק להיווצרות אוסטאוסקלרוזיס תת-סחוסית. נוצרים אזורי איסכמיה ושינויים טרשתיים. במקביל, ישנה צמיחת סחוס מפצה בשולי המשטחים המפרקיים של האפיפיזות, נוצרים אוסטאופיטים - אזורים מאובנים לאורך הקצוות. קפסולת המפרק עוברת שינויים סיביים.
אם מתרחשים תהליכים אוטואימוניים בגוף המטופל, הם מפעילים הפרעות קטבוליות, וכתוצאה מכך ניזוקה רקמת הסחוס של המפרק.
שינויים פתולוגיים אלה מובילים לפגיעות מוגברת של המפרקים הפגועים. כל תהליך זיהומי או טראומטי יכול לגרום להתפתחות דלקת פרקים, סיבוך דלקתי של דלקת מפרקים ניוונית שכבר התפתחה.
תסמינים של דלקת פרקים
הסימנים הראשונים של ארתרוזיס-דלקת מפרקים הם בדרך כלל כדלקמן: כאב גובר מעת לעת, ואז דועך, תחושה של נוקשות לטווח קצר בבוקר, פגיעה בתפקוד המפרק הפגוע. הכאב גובר בהדרגה, ישנה קריפיטציה ונוקשות. ככל שהתהליך הפתולוגי מחמיר, יש ניוון של השרירים הסובבים, והמפרק עצמו גדל מעט ומשנה צורה, דבר המורגש במיוחד במפרקים התומכים.
הכאב הוא מכני באופיו - כלומר, הוא נוטה להתגבר עם פעילות גופנית ולדעוך במצב רגוע. התפתחות תגובה דלקתית מסומנת על ידי עלייה בלתי צפויה בתסמונת הכאב, הופעת כאב "לילי", נפיחות, נפיחות, אדמומיות, עלייה מקומית וכללית בטמפרטורה.
העלייה בנפח המפרק נובעת הן משינויים פרוליפרטיביים והן מהתפתחות דלקת ובצקת של מבנים פריארטיקולריים.
מטופלים מתלוננים לעיתים קרובות על קריפיטציה תוך-מפרקית (גריסת פה, פיצוח, חריקה) במהלך תנועות.
מהלך ארתרוזוארתריטיס לרוב מתקדם באיטיות, עם התקפים תקופתיים ותמונה קלינית ורדיולוגית גוברת, החמרה של הפרעות תפקודיות.
- דלקת מפרקים ניוונית של מפרק הברך מתבטאת לעיתים קרובות בכאב "התחלתי", שמתחיל להטריד בזמן הליכה (ובולט במיוחד בירידה במדרגות). הכאב נמצא בחלק הקדמי-פנימי של הברך, לעיתים מקרין למפרק הירך או הקרסול, ומחמיר בעת ניסיון לכופף את הברך. חולים רבים מראים היחלשות ואטרופיה של שריר הארבע ראשי, כאב בעת בדיקה של אזור הפער המפרקי או האזורים הפריארטיקולריים. כמעט כל מטופל שני סובל מעיקום מפרק הברך עם "פנייה" החוצה על רקע חוסר יציבות במפרק.
- ארתרוזיס-דלקת פרקים של מפרק הקרסול מופיעה עם סימנים דומים לפתולוגיה של הברך. הקרסול עולה בנפח, הניידות מוגבלת חלקית, המטופל מתחיל לצלוע בעת הליכה. עמידה ממושכת גם היא לא נוחה.
- ארתרוזיס-דלקת פרקים של מפרק הכתף מאופיינת בנגע דלקתי ראשוני של רקמות רכות: רצועות, גידים, שרירים, מיטת כלי דם. עקב הפרעות טרופיות גוברות, שחיקת שכבת הסחוס מאיץ, התהליך הפתולוגי מתפשט לרקמת העצם, ומתרחשת עיוות מפרקים.
- דלקת מפרקים ניוונית של מפרק הירך בשלב הראשוני של ההתפתחות יכולה להתבטא בכאב לא במפרק הפגוע, אלא בברך, בחלק החיצוני של הירך, בישבן, באזור המותני. זה מסבך מאוד את האבחון. במקביל, מתגלה הגבלה מוטורית, כאב בעת ניסיון להסתובב פנימה, בעת בדיקת אזור המפשעה לרוחב אתר הפעימה של עורק הירך. עם דלקת מפרקים ניוונית ארוכת שנים, ניתן להבחין באטרופיה של שרירי הירך והישבן, תנוחה מאולצת של הגפה הפגועה. במקביל, ייתכנו עקמומיות מפצה של עמוד השדרה המותני, הטיה צידית של האגן ועקמת, אשר יחד מעוררים את הופעת כאב בעמוד השדרה. ההליכה של המטופל משתנה וצליעה נוצרת.
- דלקת מפרקים ניוונית של האצבעות משפיעה לעתים קרובות יותר על נשים, במיוחד אלו שהגיעו לגיל המעבר. במקרים רבים, מחלה זו אינה נובעת מסיבה ברורה - כלומר, היא נחשבת אידיופטית. התסמינים העיקריים הם כאב וצריבה בעת הליכה, נעליים "לא נוחות" שהיו נוחות בעבר.
- דלקת פרקים של מפרקי המטאטרסופלנגה של כף הרגל משפיעה בדרך כלל על מספר מפרקים בו זמנית, לרוב באזור האצבעות הראשונה והשלישית. נוצרים אטמים גושים, כואבים במישוש. בעמידה או בהליכה, חולים מבחינים בתחושת עקצוץ, קהות וצריבה לא נעימה. בתקופות של הפוגה, אי הנוחות נעלמת כמעט לחלוטין, אך בסופו של דבר חוזרת.
- דלקת מפרקים שגרונית בלסת התחתונה היא נגע בלסת התחתונה, המאופיין בכאב חמור בעת ניסיון להזיז אותה. פתולוגיה מתפתחת לרוב כתוצאה מזיהום או טראומה למנגנון הדנטו-אלוואולרי. בנוסף לכאב, חולים מצביעים על קשיים בלעיסה ובפתיחת הפה, עלייה בטמפרטורת הגוף בתקופות החמרה של המחלה, והקרנת כאב לאזור האוזן.
- דלקת מפרקים ניוונית של מפרק שורש כף היד נגרמת בדרך כלל מדילול שכבת הסחוס באזור המפרק. התלונות העיקריות של חולים הן החמרה קבועה של הכאב והגבלת הניידות הקשורים לתסמונת הכאב. נפיחות של רקמות אפשרית.
- דלקת מפרקים ניוונית של מפרק המרפק בשלב החמרה מלווה בכאב, נוקשות מוטורית וחום. בין שאר התסמינים: נפיחות של המפרק הפגוע, הידרדרות כללית של הבריאות, חולשה, אדמומיות מקומית של העור.
- דלקת פרקים במפרקי הידיים במהלך הישנות מתבטאת בכאב חריף, נפיחות ואדמומיות, חום. בתקופה של שקיעת התסמינים, מופיעות תופעות שיוריות בצורת כאב על רקע היפותרמיה של הידיים, נוקשות בוקר של האצבעות, ריסוק של מפרקים קטנים. ייתכן היווצרות של אלמנטים גושים באזור הנגע. ככל שהמחלה מתקדמת, הסחוס המפרקי נהרס, העצמות מתמזגות ומעוותות.
- דלקת פרקים של מפרק האקרומיאל-בריח מתבטאת בתחילה באי נוחות קלה וכאבים מדי פעם בכתף הפגועה. בשלבים מתקדמים יותר של המחלה, אדם מאבד כמעט לחלוטין את הניידות באזור זה. בנוסף, במהלך הישנות, מתגלים כל הסימנים של התהליך הדלקתי - דלקת פרקים.
דלקת מפרקים ניוונית של עמוד השדרה מתבטאת בתחושת כבדות באזור הגב הפגוע במהלך עומס פעיל, או על רקע חוסר תנועה ממושך. עם הזמן, מתחילה להופיע תסמונת כאבים, הנוטה להחמיר בתנועות. ישנה כאבי ריסוק ונוקשות מוטורית.
שלבים
בהיבט הרדיולוגי, נהוג להבחין בין שלבים כאלה של התפתחות פתולוגית:
- ישנן תופעות רדיולוגיות מפוקפקות - בפרט, הפער המפרקי אינו מצומצם, או שהיצרות אינה משמעותית, אך מתגלים אלמנטים אוסטאופיטיים קטנים בקצוות המשטחים המפרקיים.
- תופעות קיימות, אך במידה מינימלית: הפער המפרקי מצטמצם מעט, מתגלים אלמנטים אוסטאופיטיים בודדים בשולי המשטחים המפרקיים.
- הסימנים מתונים: הפער מצומצם, האוסטאופיטים בולטים יותר, קיימים ביטויים של אוסטאוסקלרוזיס תת-כונדרלית, והמשטחים המפרקיים מעוקלים מעט.
- הביטויים באים לידי ביטוי בבירור, הפער מצטמצם, אוסטאופיטים מרובים וגדולים, אפיפיזות העצם מעוותות.
תארים
- דלקת מפרקים ניוונית מדרגה ראשונה מאופיינת בכאב גובר במהלך פעילות גופנית, והיעלמותם במהלך מנוחה. כאשר מפרקי הגפיים התחתונות מושפעים, מופיעים כאבים גם בעמידה או הליכה ממושכת. כאשר מפרק הכתף מושפע, עלולים להופיע כאבים מוחצים, וכאב מופיע על רקע משיכת הזרוע למצב קיצוני. לא נצפית הגבלה מוטורית.
- דלקת מפרקים ניוונית מדרגה שנייה מאופיינת בכאב בינוני, צליעה אפשרית (אם מפרקי הגפיים התחתונות מושפעים), היפוטרופיה של שרירים. כאשר הכתף מושפעת, מופיע כאב אם מרימים את הזרוע מעל חגורת הכתפיים, או לאחר פעילות מוטורית ממושכת. היכולת המוטורית מוגבלת במידה בינונית.
- דלקת מפרקים ניוונית מדרגה שלישית מלווה בסיכון מוגבר לשברים עקב הפרעות מבניות של העצם. הכאב חד, לרוב קבוע (אפילו במנוחה), ישנה צליעה וחוסר יציבות במפרקים, ניוון שרירים, תנועות פסיביות מוגבלות.
טפסים
ארתרוזואידיטיס מסווגת לפי מספר סימנים. יש להבחין בנפרד בין דרגות הפתולוגיה. בנוסף, המחלה קשורה לגיל (נגרמת על ידי שינויים הקשורים לגיל), כמו גם טראומטית ופתולוגית (עקב פציעות או מחלות מפרקים).
דלקת מפרקים ניוונית יכולה להיות בעלת מהלך כרוני איטי, או פרוגרסיבי, שבו המפרק הפגוע נהרס תוך שנתיים-שלוש בלבד.
כמו כן, הפתולוגיה מחולקת לחלוקות משנה, בהתאם למיקום:
- דלקת מפרקים גונרתרוזיס היא נגע במפרק הברך;
- דלקת מפרקים קוקסרתרוזיס היא נגע במפרק הירך;
- ארתרוסופרתיטיס לא-חולי היא נגע בעמוד השדרה הצווארי;
- ארתרוסופריטיס בחוליות היא נגע בעמוד השדרה;
- דלקת מפרקים פטלופמורלית - משפיעה על הפיקה ועל חלק מעצם הירך.
סיבוכים ותוצאות
דלקת מפרקים ניוונית מאופיינת בהתקדמות איטית. הטיפול מאפשר להאט את התהליך ולשמר לצמיתות את היכולות המוטוריות של המטופל. אם מתעלמים ממרשמי הרופא, עלולים להתפתח סיבוכים והשלכות שליליות:
- עקמומיות חמורה של המפרק הפגוע;
- הידרדרות בתפקוד המוטורי עד כדי אובדן מוחלט של תנועה;
- קיצור הגפה הפגועה (בפרט, זה קורה לעתים קרובות בדלקת פרקים של הירך או הברך);
- עקמומיות עצמות, עיוותים של עמוד השדרה, האצבעות והגפיים.
בסופו של דבר, המטופל מאבד את היכולת לעבוד, ובמקרים מורכבים - הופך להיות חסר יכולת לנוע באופן עצמאי ואף לטפל בעצמו. צורות פתולוגיות מוזנחות חמורות יכולות להוות אינדיקציה למינוי קבוצת הנכות הראשונה או השנייה.
אבחון של דלקת פרקים
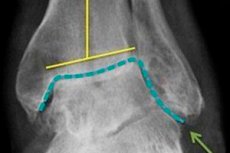
אבחון של דלקת מפרקים ניוונית מתבצע על ידי אורתופד על סמך התמונה הקלינית והממצאים הרדיולוגיים הקיימים. שינויים דיסטרופיים בסחוס ובמבני העצם הסמוכים נראים בצילום הרנטגן.
ישנה הצטמצמות של הפער המפרקי, עקמומיות של כרית העצם (לעתים קרובות שטוחה), נוכחות של אלמנטים ציסטיים, סימנים של אוסטאוסקלרוזיס תת-סחוסית וצמיחות גרמיות (אוסטאופיטים). חוסר יציבות במפרקים אפשרי. אם בדיקת רנטגן אינה מגלה שינויים פתולוגיים, או אינה מאפשרת את זיהוים, נקבעת אבחון אינסטרומנטלי נוסף בצורת טומוגרפיה ממוחשבת והדמיית תהודה מגנטית. מומלץ להתייעץ עם מומחים מומחים, כגון אנדוקרינולוג, מנתח, ראומטולוג, מומחה למחלות זיהומיות, כדי לגלות את הגורמים להתפתחות דלקת פרקים.
הבדיקות כוללות בדיקת דם ורידי:
- בדיקת דם כללית עם הערכת נוסחת לויקוציטים ו-COE;
- קביעת פיברינוגן, אנטיסטרפטוליסין O, חומצת שתן בסרום;
- קביעת חלבון C-ריאקטיבי;
- גורם ראומטי, גורם אנטי-גרעיני על תאי HEp-2;
- נוגדנים לאנטיגן גרעיני הניתן לחילוץ (בדיקת ENA).
שיטות המחקר בהן נעשה שימוש הן ציטופלואורימטריית זרימה, פוטומטריה קפילרית, שיטת קרישה, אימונוטורבידימטריה, שיטה קולורימטרית אנזימטית, תגובת אימונופלואורסצנציה עקיפה ואימונו-אסאי אנזים.
אבחון דיפרנציאלי
ברוב המקרים, אבחון של דלקת מפרקים ניוונית אינו גורם לקשיים. קשיים מתעוררים אם החמרה של הפתולוגיה אינה טיפוסית, או שאין ביטויים רדיולוגיים אופייניים (בשלבים המוקדמים של המחלה).
האבחנה המבדלת מתבצעת בעיקר עם מחלות ונגעים כאלה:
- שִׁגָדוֹן;
- דלקת מפרקים שגרונית, ריאקטיבית;
- דלקת מפרקים ראומטית (סטריפטוקוקלית);
- דלקת מפרקים ניוונית;
- ארתרופתיה מטבולית;
- כונדרוקלקצינוזיס, דלקת פרקים מסוידת חריפה;
- ארתרופתיה פסוריאטית.
יש להבדיל בין הופעה ראשונה של ארתרוזו-ארתריטיס לבין גאוט ופסאודופודגרה, ארתרופתיה, דלקת מפרקים ספטית ונפיחות.
ראומטיזם חריף של המפרקים מתגלה לרוב בילדות ובגיל ההתבגרות. הפתולוגיה מתחילה כ-14 יום לאחר כאב גרון, וביטויי דלקת הפרקים מלווים בהפרעות לב. בדיקות דם מראות עלייה בטיטר נוגדנים אנטי-סטרפטוקוקליים. לטיפול בסליצילטים יש השפעה טיפולית חיובית.
לחולים עם גאוט אין דלקת קרדיאלית, אך גבישי חומצת שתן נמצאים בכל מקום.
בדלקת מפרקים שגרונית, נצפית התקדמות איטית של המחלה, המפרקים הבין-פלנגאליים והמטא-קרפופלנגאליים הפרוקסימליים של הידיים מושפעים. ישנה סימטריה של מעורבות המפרקים, ניוון שרירים מוגבר. מזוהה גורם ראומטי.
בדלקת מפרקים פסוריאטית, סימטריה של הנגעים נצפית גם כן, פריחות עור פסוריאטיות אופייניות גם כן.
דלקת מפרקים תגובתית מתפתחת על רקע מחלה זיהומית, או מיד לאחריה. בדיקות דם מגלות עלייה בטיטר נוגדנים לגורם הזיהומי.
בין היתר, מתבצעת הבחנה עם דלקת מפרקים זיבה ופוסט-טראומטית, הידרוארתרוזיס לסירוגין.
למי לפנות?
יַחַס של דלקת פרקים
בחירת התוכנית הטיפולית נתונה תמיד לרופא המטפל, ונקבעת על סמך הגורמים, השלב והתמונה הקלינית של המחלה. תרופות (חיצוניות, דרך הפה, בהזרקה), פיזיותרפיה, ובמידת הצורך, ניתוח כרוכות בכך. בנוסף, מומלץ למטופל להתאים את התזונה והפעילות הגופנית כדי למזער שינויים פתולוגיים במבני המפרקים.
טיפול תרופתי נקבע להקלה על תסמונת הכאב, כמו גם לשיקום הרקמות הפגועות ולעיכוב תהליכים תוך-מפרקיים פתולוגיים נוספים.
ניתן להשתמש בתרופות כגון:
- תרופות נוגדות דלקת שאינן סטרואידיות (דיקלופנק, אינדומטצין, קטורול, הן פנימיות והן בהזרקה וחיצונית);
- סוכנים הורמונליים (קורטיקוסטרואידים) - לרוב בצורה של זריקות תוך-מפרקיות;
- תרופות נוגדות עוויתות ומשככי כאבים (במיוחד מידוקלם).
לתרופות מיוחדות בעלות פעילות כונדרופוטקטיבית יש השפעה משקמת על המפרק. הן רוויות את רקמת הסחוס בחומרים מזינים, מעכבות את תהליך ההרס, ומפעילות התחדשות ברמה התאית. הנציגים הנפוצים ביותר של כונדרופוטקטורים הם כונדרויטין וגלוקוזאמין: הטיפול בתרופות כאלה הוא ארוך, וההשפעה תלויה הן במשך הנטילה והן בזמן המינוי שלהן.
בחירת תרופה זו או אחרת, מינון ומשך הטיפול מתבצעים על ידי הרופא המטפל.
בין שיטות טיפול שמרניות אחרות:
- זריקות תוך-מפרקיות של חומרי קורטיקוסטרואיד (בעיקר בתקופות של החמרה של ארתרוזואידיטיס);
- הזרקות תוך-מפרקיות של חומצה היאלורונית (לשיפור הגלישה וחופש התנועה במפרק הפגוע);
- טיפול ב-PRP ובציטוקינים (שימוש במוצרי דם של המטופל, עם העשרת טסיות דם, כדי לעורר את זרימת הדם התוך-מפרקית ואת ייצור הנוזל הסינוביאלי, לשיפור תהליכים טרופיים).
במקרה של נזק חמור למפרק, כאשר טיפול תרופתי אינו יכול עוד להיות יעיל, נקבעת התערבות כירורגית.
טיפול תרופתי
דיקלופנק |
באוסטאוארתריטיס, 75 מ"ג (אמפולה אחת) של התרופה ניתנים בדרך כלל תוך שרירית ביום. בתסמינים חמורים, ניתן להגדיל את המינון ל-2 אמפולות ביום (עם מרווח של מספר שעות), או לשלב אותו עם צורות מינון אחרות של דיקלופנק (משחות, טבליות). טיפול ארוך טווח בתרופה אינו מומלץ. |
אינדומטצין |
יש ליטול 25-50 מ"ג עד ארבע פעמים ביום (במקרים מורכבים - עד שש טבליות ביום). במקרה של טיפול ממושך, המינון היומי לא יעלה על 75 מ"ג. |
קטורול (קטורולק) |
לכאבים, יש ליטול עד 90 מ"ג ליום, לא יותר מ-3-5 ימים רצופים (רצוי במהלך הארוחות או מיד לאחריהן). |
מידוקלם |
לתרופה טולפריסון הידרוכלוריד ולידוקאין יש פעילות מרגיעה ומשככת כאבים, הרלוונטית לחיסול התכווצויות שרירים בדלקת מפרקים ניוונית. בתקופה האקוטית של המחלה, היא מוזרקת תוך שרירית במינון של 100 מ"ג פעמיים ביום. |
כונדרויטין עם גלוקוזאמין |
המינון המומלץ הוא טבליה אחת עד 3 פעמים ביום (כ-1000 מ"ג כונדרויטין סולפט ו-1500 מ"ג גלוקוזאמין מדי יום). משך הנטילה הממוצע הוא 6 חודשים. |
תרופות נוגדות דלקת שאינן סטרואידיות עלולות לגרום לתופעות לוואי שליליות בכליות - בפרט, אנו מדברים על התפתחות של אי ספיקת כליות חריפה, תסמונת נפרוטית, היפונתרמיה. עם זאת, לרוב תסמינים שליליים קשורים לנגעים ארוזיביים וכיביים של מערכת העיכול, הנמצאים בעיקר בחלק הפרה-פילורי של הקיבה והאנטרום. לחולים רבים יש הפרעות עיכול תפקודיות, דלקת ושט, היצרות בוושט, דלקת קיבה, כיבים ונקבים, דימום במערכת העיכול, כמו גם אנטרופתיה הנגרמת על ידי NSAIDs.
טיפול פיזיותרפיה
פיזיותרפיה היא חלק מטיפול נוסף שאינו תרופתי ועשויה לכלול את הטכניקות הבאות:
- טיפול בגלי הלם - מסייע בחיסול צמיחת יתר של עצם וממריץ את זרימת הדם, באמצעות השפעת גלי אולטרסאונד.
- אלקטרומיוסטימולציה - כוללת פעולת פולסים אלקטרונים המגרה התכווצויות שרירים.
- אולטרה-פונופורזה - מורכבת מפעולת אולטרסאונד בשילוב עם מתן תרופות.
- טיפול באוזון - כרוך בשימוש בגז אוזון, בעל השפעות אנטי דלקתיות, חיטוי, משככות כאבים, אימונומודולטוריות.
במידת הצורך, הרופא רשאי לרשום הליכים כגון טיפול בלייזר, פונופורזה, אלקטרופורזה, UHT, מגנטוטרפיה. פותחה סדרה של תרגילים שמטרתם לשפר את חילוף החומרים המקומי ולעודד את זרימת הדם, חיזוק מחוך השרירים הפריארטיקולריים.
בנוסף, פעילות גופנית טיפולית, מכנותרפיה (פיזיותרפיה באמצעות מכשירי כושר), וכן עיסוי, ובמידת הצורך, מתיחת מפרקים כדי למזער את העומס.
טיפול צמחי
השימוש בצמחי מרפא הוכיח את עצמו גם בטיפול בדלקת פרקים - דלקת פרקים. הודות לצמחי מרפא, לעתים קרובות ניתן להקל על כאבים, למנוע נוקשות ולמנוע עיוות של המפרק החולה. פופולריים במיוחד הם צמחים כמו פרחי קלנדולה וקמומיל, יערת סנט ג'ון, קנה שורש ברדוק וקומפרי, סרפד ואצטרובלי כשות. הם משמשים בצורת מרתחים לשימוש חיצוני ופנימי.
השפעה אנטי דלקתית חזקה מאופיינת על ידי צמח הצמח צ'ינפקויל, כמו גם תערובת צמחים המבוססת על שבט חצב, אשוח, יארו, שן הארי, אם וחורגת, בננה וארגוט. צמחים אלה משמשים בצורת מרתחים ותמיסת אלכוהול.
ניתן להשתמש בחלק מתרופות צמחיות ללא הכנה מוקדמת. לדוגמה, ניתן למרוח עלי ברדוק טריים או חזרת על מפרק כואב. עם זאת, תרופות אחרות דורשות הכנה מיוחדת:
- אפקט טיפולי טוב בדלקת מפרקים שגרונית יש לחליטה רפואית של סרפד ועלי ליבנה, כמו גם סיגלית טריקולורית. להכנת החליטה, יוצקים 8 כפות. ליטר חומר צמחי ל-500 מ"ל מים רותחים, מתעקשים תחת מכסה במשך חצי שעה. את התרופה המתקבלת שותים במהלך היום במקום תה.
- הכינו תמיסת קנה שורש ברדוק, עלי יערת סנט ג'ון ואצטרובלי כשות: כתשו את הצמחים, שפכו אלכוהול (100 מ"ל לכל 10 גרם של תערובת), שמרו אותם בכלי אטום במקום חשוך למשך 14 יום. לאחר מכן, התרופה מסוננת (מועברת דרך מספר שכבות של גזה) ומשמשת לשפשוף מקומות חולים, כמו גם בפנים (שלוש פעמים ביום כף אחת של ליטר).
- הכינו תערובת מקבילה של צמחים כגון סרפד, עלי ליבנה, קליפת ערבה, קלנדולה. כף אחת של מסת צמח יוצקת ל-500 מ"ל מים רותחים, מתעקשים 12 שעות, מסוננים. יש לשתות 100 מ"ל עד שלוש פעמים ביום, וגם להשתמש בהכנת אמבטיות.
יש לזכור כי תרופות עממיות, בניגוד לתרופות, אינן מסוגלות לייצר אפקט טיפולי מהיר. לכן, יש צורך להתכונן לטיפול ארוך טווח, עם תמיכה תרופתית שנקבעה על ידי רופא.
טיפול כירורגי
ייתכן שיידרש סיוע של מנתח אם שיטות טיפול שמרניות לדלקת פרקים אינן יעילות. האינדיקציות כוללות:
- כאב חמור ובלתי פוסק שאינו מגיב למשככי כאבים;
- היווצרות של פוסטולים;
- הגברת נוקשות המפרקים עד כדי חוסר תנועה;
- עיוות סחוס חמור;
- נזק תוך-מפרקי חמור.
- סוגי הפעולות הבאים משמשים כסטנדרט:
- אנדופרותזה עם החלפת המפרק הפגוע במפרק אנלוגי מלאכותי;
- ארתרודזה עם קיבוע מוחלט של המפרק;
- אוסטאוטומיה עם הסרה חלקית של רקמת עצם בזווית מסוימת כדי להפחית את עומס המפרק;
- הסרת הסחוס הפגוע - הסרת הסחוס הפגוע.
בארתריטיס-ארתריטיס של מפרק הירך ונגעים בסחוס של ראש הירך, יחד עם משככי כאבים ופיזיותרפיה, ניתן להשתמש בסוגים שונים של התערבות כירורגית, כולל החלפה כירורגית של המפרק הפגוע במפרק מלאכותי.
דלקת מפרקים ניוונית של מפרק הברך במקרים של שחיקה גוברת היא אינדיקציה להתאמת תותבת מלאכותית.
סיכות מומלצות לעיתים קרובות עבור דלקת מפרקים ניוונית של מפרק הקרסול.
ארתרוסקופיה, ניתוח תוך-מפרקי הכולל מספר דקירות קטנות באזור הפגוע, היא אחת ההתערבויות הפופולריות ביותר לאחר טראומטיקה מינימלית. ההתערבות מאפשרת הסרת אלמנטים של סחוס ואוסטאופיטים המעכבים את הניידות.
כדי לפזר מחדש את העומס על המפרק שעבר עיוות, מתבצע יישור כירורגי של ציר המפרק. טכניקה זו יכולה לשפר באופן זמני את מצבו של המטופל, אך אינה מבטלת לחלוטין את הבעיה. אנדופרותזה נותרה אפשרות הטיפול היעילה ביותר במקרים רבים.
מְנִיעָה
המלצות מניעה הן כדלקמן:
- הקפידו על אורח חיים פעיל, הימנעו הן מעומס יתר על המפרקים והן מהיפודינמיה;
- בצעו פעילות גופנית בכל בוקר, ואם אפשר, צאו לשחות באופן שיטתי;
- לאכול תזונה טובה ונכונה, לשלוט במשקל הגוף, לצרוך מספיק מזונות המכילים סידן וקולגן;
- לבשו בגדים ונעליים נוחים;
- הימנעו מתנועות מונוטוניות, קחו הפסקות פיזיות תכופות יותר בעבודה, העדיפו מנוחה פעילה על פני זמן סרק.
אם אפשר, אסור לעמוד במשך פרקי זמן ארוכים, להרים חפצים כבדים מדי, להעמיס על מערכת השרירים והשלד בכל דרך אפשרית.
בתזונה רצוי לוותר על ממתקים וסוכרים, משקאות אלכוהוליים, מאכלים שמניים מדי, חריפים ומטוגנים, כמו גם כמויות גדולות של מלח.
אידיאלי להכין תזונה המבוססת על דגים ופירות ים, מוצרי חלב ודגנים, שמנים צמחיים ואגוזים, ירקות, פירות יער, פירות והרבה ירקות ירוקים. אסור לשכוח את המים: צריכה יומית של 1.5-2 ליטר מים משפרת משמעותית את מצבה ויכולות ההסתגלות של מערכת השרירים והשלד.
תַחֲזִית
הפרוגנוזה לחולים עם דלקת פרקים נחשבת שלילית בתנאי. מקרים של נכות מלאה בפתולוגיה זו הם נדירים, שכן ברוב החולים המחלה מחמירה רק מעת לעת. למרות זאת, שינויים שכבר התרחשו בתוך המפרקים אינם נתונים להתפתחות הפוכה. יש להבין כי פנייה בזמן לרופאים, עמידה במשטר המוטורי המומלץ ונורמות שיקום יכולים למנוע התקדמות נוספת של הפתולוגיה. בנוסף, אסור לשכוח שבדלקת פרקים ארתרוזיס, תקופות של הישנות עקב דלקת תוך-מפרקית תגובתית משולבות בתקופות של רגיעה, שבמהלכן הבעיה כמעט מפסיקה להטריד, או מטרידה באופן מינימלי.
אבחון דלקת פרקים קשור לצורך לשקול מחדש את אורח החיים, התזונה והפעילות הגופנית. חשוב לסרב לתנועות פתאומיות, נשיאת משאות כבדים, כמו גם פעילויות אחרות המלוות בעומס מוגזם על המפרקים. היפודינמיה גם היא התווית נגד: פעילות מוטורית היא חובה, עם עומס מינימלי על הסחוס המפרקי, כאשר העבודה העיקרית היא של מנגנון השרירים הפריארטיקולריים. יש לבצע תרגילים מיוחדים תחילה תחת פיקוחו של מומחה שיקום, ולאחר מכן בבית. בהתאם למיקום הנגע, מומלץ לבצע את התרגילים הבאים:
- הליכה מתונה בשטח מישורי (גישות, הליכות של חצי שעה);
- שחייה, התעמלות מים;
- מאמן אופניים;
- רכיבה על אופניים בשטח מישורי (15 עד 30 דקות מדי יום);
- בחורף, סקי.
שיטות שיקום מומלצות נוספות כוללות עיסוי, פיזיותרפיה וטיפולי ספא. בנוסף, במידת הצורך, נעשה שימוש באמצעי תיקון אורתופדיים: סופינטורים, תחבושות אלסטיות ומחוכים.
באופן כללי, ארתרוזיס-דלקת מפרקים אינה מהווה איום על חייו של המטופל. אך בהיעדר טיפול, הפתולוגיה עלולה להגביל קשות את חופש התנועה, להחמיר את איכות החיים. טיפול מוקדם ומלא מאפשר לעצור את התקדמות המחלה.

