המומחה הרפואי של המאמר
פרסומים חדשים
סטנט עורק כלילי: אינדיקציות, טכניקת ביצוע
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
מספר מקרי מחלות לב וכלי דם גדל מדי שנה, ואיתו גם הסטטיסטיקות של תוצאות קטלניות הקשורות לאי ספיקת לב, אוטם שריר הלב ופתולוגיות לב אחרות מתוקנות. אחרי הכל, אנחנו מדברים על איבר המספק אספקת דם לכל גוף האדם, וכשלים בעבודתו משפיעים בהכרח על מצבם של איברים ומערכות אחרות. אבל קורה שהלב עצמו סובל מחוסר בחומרים מזינים. והסיבה לכך יכולה להיות היצרות של כלי הדם המזינים את האיבר. אין כל כך הרבה שיטות יעילות לשיקום אספקת הדם ללב, שיפור הפטנטיות של כלי הדם הפגוע, ואחת מהן היא סטנט כלילי.
פתוגנזה של היצרות עורקית
לא בכדי מושווה הלב למשאבה, כי בזכותה, הדם מסוגל לנוע דרך כלי הדם. התכווצויות קצביות של שריר הלב מבטיחות את תנועת הנוזל הפיזיולוגי, המכיל חומרים וחמצן הדרושים לתזונה ונשימה של איברים, ואז הכל תלוי במצב כלי הדם.
כלי הדם הם איברים חלולים, המוגבלים על ידי דופן חזקה וגמישה. בדרך כלל, שום דבר לא אמור למנוע מהדם לנוע במהירות שנקבעה על ידי הלב בתוך העורקים, הוורידים והנימים הקטנים. אך היצרות חלל כלי הדם, היווצרות קרישי דם ופלאקים של כולסטרול על דפנותיהם מהווים מכשול לתנועת נוזלים פיזיולוגיים.
מכשולים כאלה מאטים את זרימת הדם, וזה משפיע על האיברים שסופקו בדם על ידי כלי הדם היצרים, משום שהם אינם מקבלים עוד מספיק חומרים מזינים וחמצן הדרושים לתפקוד תקין.
בהשוואה בין לב האדם למשאבה, ניתן להבין שגם איבר זה זקוק לאנרגיה כדי לבצע את תפקידו החשוב. והלב מקבל אותה מהדם, המספק תזונה ונשימה לשריר הלב. הדם מסופק ללב על ידי רשת של עורקים כליליים, שכל שינוי במצבם, כולל היצרות כלי דם, משפיע לרעה על אספקת הדם ותפקוד הלב, וגורם לאיסכמיה של שריר הלב, אי ספיקת לב ואוטם.
מהן הסיבות להיצרות חלל העורקים הכליליים? רופאים סבורים שהסיבה הנפוצה ביותר למצב זה היא טרשת עורקים של כלי הדם, כלומר היווצרות משקעי כולסטרול על השכבה הפנימית של דפנותיהם, אשר גדלים בהדרגה, ומשאירים פחות ופחות מקום פנוי לדם.
סיבות נפוצות נוספות כוללות חסימה של העורקים הכליליים על ידי קרישי דם (פקקת) או עווית של כלי הלב עקב מחלות במערכת העיכול, פתולוגיות זיהומיות ואלרגיות, נגעים ראומטיים ועגבתיים.
גורמי סיכון לבעיות כאלה כוללים חוסר פעילות גופנית (אורח חיים יושבני), עודף משקל (השמנת יתר), הרגלים רעים (לדוגמה, עישון), גיל מעל גיל 50, לחץ תכוף, נטילת תרופות מסוימות, נטייה תורשתית ומאפיינים לאומיים.
הופעת מוקדי היצרות פתולוגית של כלי הדם, בטיפול בהם נעשה שימוש בהתקנת סטנטים כליליים, יכולה להיגרם על ידי מחלות מסוימות, בנוסף לאלו שתוארו לעיל. אלה כוללות מחלות מטבוליות, מחלות אנדוקריניות, מחלות דם וכלי דם (לדוגמה, דלקת כלי דם), שיכרון הגוף, יתר לחץ דם עורקי, אנמיה, מומים מולדים של הלב וכלי הדם (לדוגמה, מחלת לב מתקדמת באיטיות עם דומיננטיות של היצרות).
מכיוון שליבנו מחולק לשני חלקים, אליהם מגיעים אספקת דם לחדרים, רופאים מבחינים בין היצרות של גזע עורק הלב השמאלי והימני. במקרה הראשון, כמעט כל האיברים האנושיים מושפעים, מכיוון שהחדר השמאלי של הלב מספק דם למחזור הדם הסיסטמי. הסיבה הנפוצה ביותר להיצרות של עורק הלב השמאלי נחשבת לטרשת עורקים, שבה מתרחשת ירידה הדרגתית בלומן כלי הדם.
אם אנחנו מדברים על כך שחלל העורקים תופס פחות מ-30% מהלומן המקורי, אנחנו מדברים על היצרות קריטית, אשר כרוכה בדום לב או בהתפתחות אוטם שריר הלב.
עם היצרות של עורק הלב הימני, האיבר עצמו סובל קודם כל, שכן אספקת הדם לצומת הסינוס מופרעת, מה שמוביל להפרעות בקצב הלב.
במקרים מסוימים, רופאים מאבחנים היצרות סימולטנית של עורק הכלילי הימני והשמאלי (מה שנקרא היצרות טנדם). אם, בהיצרות חד-צדדית, מנגנון הפיצוי הופעל והחדר הלא פגום לקח על עצמו את רוב העבודה, אז בהיצרות טנדם זה בלתי אפשרי. במקרה זה, רק טיפול כירורגי יכול להציל את חייו של אדם, שאפשרות עדינה יותר לכך היא התקנת סטנט.
הקונספט של טיפול בהיצרות כלי דם על ידי הרחבת החלק היצר של העורקים באמצעות מסגרת מיוחדת הוצע לפני יותר מחצי מאה על ידי הרדיולוג האמריקאי צ'ארלס דוטר, אך הניתוח המוצלח הראשון בוצע רק שנה לאחר מותו. אך בסיס הראיות ליעילות התקנת סטנט הושג רק 7 שנים לאחר הניסיון הראשון. כעת שיטה זו מסייעת להציל את חייהם של חולים רבים מבלי להזדקק לניתוח בטן טראומטי.
אינדיקציות להליך
בדרך כלל, עם מחלת לב, מטופלים מגיעים לרופא ומתלוננים על כאב מאחורי עצם החזה. אם תסמין זה מתעצם עם מאמץ פיזי, המומחה עשוי לחשוד בהיצרות של העורקים הכליליים, מה שגורם להפרעה באספקת הדם ללב. יחד עם זאת, ככל שנפח כלי הדם קטן יותר, כך אדם יחווה אי נוחות בחזה לעתים קרובות יותר והכאב יהיה בולט יותר.
הדבר הכי לא נעים הוא שהופעת הסימנים הראשונים של היצרות אינה עדות להופעת המחלה, שיכולה הייתה להיות סמויה במשך זמן רב. אי נוחות במהלך מאמץ פיזי מתרחשת כאשר לומן כלי הדם הופך קטן משמעותית מהרגיל ושריר הלב מתחיל לחוות רעב חמצן ברגע שהוא נדרש לעבוד באופן פעיל.
תסמינים שכדאי לשים לב אליהם הם גם קוצר נשימה והתקפי תעוקת חזה (מכלול תסמינים הכולל: דופק מהיר, כאבים בחזה, הזעת יתר, בחילות, תחושת חוסר חמצן, סחרחורת). כל הסימנים הללו עשויים להצביע על היצרות כלילית.
יש לציין כי לפתולוגיה זו, ללא קשר לסיבותיה, יש פרוגנוזה לא טובה במיוחד. אם מדובר בטרשת עורקים של כלי הדם הכליליים, אז טיפול שמרני בסטטינים, אשר מתקנים את רמת הכולסטרול בדם, ותרופות המפחיתות את הצורך של שריר הלב בחמצן, נקבע רק בשלבים הראשונים של המחלה, כאשר אדם למעשה אינו מתלונן על דבר. כאשר מופיעים תסמינים של היצרות, טיפול מסורתי עשוי לא לתת תוצאות, ואז הרופאים פונים להתערבות כירורגית.
היצרות חמורה של כלי הדם גורמת להתקפי תעוקת חזה, וככל שיותר כלי דם מושפעים, כך המחלה הופכת בולטת יותר. בדרך כלל ניתן לעצור את התקפי התעוקת חזה באמצעות תרופות, אך אם אין שיפור, אז אין דרך אחרת מלבד לפנות לניתוח מעקפים כליליים או להשתלת סטנטים פחות טראומטיים.
השתלת מעקפים של עורק כלילי היא יצירת מעקף לזרימת דם אם כלי דם מצטמצם עד כדי כך שהוא אינו יכול עוד לכסות את צרכי שריר הלב. ניתוח זה דורש פתיחת עצם החזה וכל המניפולציות מבוצעות על לב פתוח, דבר הנחשב מסוכן מאוד.
יחד עם זאת, אם משתמשים בניתוח זעיר-פולשני בטוח יותר הנקרא סטנט, שאינו דורש חתכים גדולים ותקופת החלמה ארוכה, אין זה מפתיע שרופאים פונים לאחרונה לעתים קרובות הרבה יותר.
יתר על כן, ניתן לבצע בהצלחה החדרת סטנט הן במקרה של היצרות בודדת והן במקרה של היצרות של מספר עורקים.
אם כלי הדם מצטמצמים ביותר מ-70% או שזרימת הדם חסומה לחלוטין (חסומה), קיים סיכון גבוה לפתח אוטם שריר הלב חריף. אם התסמינים מצביעים על מצב טרום-אוטם, ובדיקת המטופל מצביעה על היפוקסיה חריפה של רקמות הקשורה לפגיעה בזרימת הדם בכלי הדם הכליליים, הרופא עשוי להפנות את המטופל לניתוח לשיקום פטנטיות העורקים, שאחד מהם הוא הכנסת סטנט עורקי.
ניתוח הכנסת סטנט כלילי יכול להתבצע גם במהלך טיפול בהתקף לב או בתקופה שלאחר אוטם הלב, כאשר האדם קיבל טיפול חירום ופעילות הלב שוחזרה, כלומר ניתן לכנות את מצבו של המטופל יציב.
התקנת סטנטים לאחר התקף לב נקבעת בשעות הראשונות לאחר ההתקף (מקסימום 6 שעות), אחרת ניתוח כזה לא יביא תועלת מיוחדת. עדיף שלא יעברו יותר משעתיים מהופעת הסימפטומים הראשונים של התקף לב ועד תחילת ההתערבות הכירורגית. טיפול כזה מסייע במניעת ההתקף עצמו ולהפחית את שטח הנמק האיסכמי של רקמת שריר הלב, מה שיאפשר החלמה מהירה יותר ויפחית את הסיכון להישנות המחלה.
שחזור פתיחות כלי הדם תוך 2-6 שעות לאחר התקף לב ימנע רק הישנות. אך גם זה חשוב, מכיוון שכל התקף עוקב חמור יותר ויכול לסיים את חייו של המטופל בכל רגע. בנוסף, התקנת סטנט אורטוקורונרי מסייעת בשיקום נשימה ותזונה תקינים של שריר הלב, מה שמעניק לו את הכוח להתאושש מהר יותר לאחר נזק, מכיוון שאספקת דם תקינה לרקמות מאיצה את התחדשותן.
ניתן לבצע התקנת סטנטים בכלי דם בטרשת עורקים הן כאמצעי מניעה נגד אי ספיקת לב ואיסכמיה של שריר הלב, והן למטרות טיפוליות. לפיכך, בצורות כרוניות של מחלת לב כלילית, כאשר כלי הדם חסומים למחצה על ידי משקעי כולסטרול, התקנת סטנטים יכולה לסייע בשימור רקמת לב בריאה ולהאריך את חיי המטופל.
התקנת סטנט כלילי נקבעת גם במקרים של התקפי תעוקת חזה חוזרים ונשנים תכופים עם מאמץ פיזי קל ביותר, שלא לדבר על חסימה של כלי הדם הכליליים. אך חשוב להבין כי מקרים חמורים של מחלת לב איסכמית (תעוקת חזה לא יציבה או לא מפוצה) אינם ניתנים לריפוי בדרך זו. הניתוח רק מקל על מצבו של המטופל ומשפר את הפרוגנוזה של המחלה.
הכנה
כל ניתוח, אפילו הפחות טראומטי, נחשב להתערבות חמורה בגוף, ומה ניתן לומר על ניתוחי לב, הנחשבים מסוכנים פוטנציאלית לחיי אדם. ברור שלמנתח הלב חייבות להיות סיבות טובות לביצוע מניפולציות כאלה. רצון המטופל לבדו אינו מספיק.
ראשית, יש לבדוק את המטופל על ידי קרדיולוג. לאחר בדיקה גופנית, לימוד ההיסטוריה הרפואית של המטופל ותלונותיו, האזנה ללב, מדידת קצב לב ולחץ דם, אם יש חשד להיצרות עורקים כליליים, הרופא רשאי לרשום את הבדיקות הבאות:
- ניתוח דם כללי וביוכימי,
- א.ק.ג. ואקו-ג.ג. הם מחקרים של פעילות הלב על ידי רישום הדחפים החשמליים העוברים דרכו (במנוחה ותחת עומס),
- צילום רנטגן או אולטרסאונד של בית החזה, המאפשר רישום של מיקום הלב וכלי הדם, גודלם ושינויים בצורתם,
אבל האינפורמטיבי ביותר במקרה זה הוא המחקר הנקרא אנגיוגרפיה כלילית (אנגיוגרפיה כלילית), הכולל בדיקת לומן כלי הדם המזינים את שריר הלב של הלב, עם קביעת חומרת מחלת הלב הכליליים. זהו מחקר אבחוני זה המאפשר לנו להעריך את היתכנות ביצוע ניתוח לב ולבחור את הטכניקה המתאימה, וכן לקבוע את האזורים שבהם יותקנו סטנטים.
אם מצבו של המטופל מאפשר זאת, הרופא רושם ניתוח מתוכנן ומסביר כיצד להתכונן אליו כראוי. ההכנה לניתוח כוללת:
- סירוב ליטול תרופות מסוימות:
- לא מומלץ ליטול תרופות נוגדות דלקת שאינן סטרואידיות ונוגדי קרישה (וורפרין וכו') המשפיעים על קרישת הדם בשבוע שלפני הניתוח (או לפחות כמה ימים).
- יומיים לפני הניתוח, תצטרכו להפסיק ליטול תרופות להורדת סוכר או לשנות את זמן נטילתן (יש לדון בנושאים אלה עם אנדוקרינולוג),
- במקרה של איסכמיה לבבית ואי ספיקת לב, על המטופלים ליטול תרופות מבוססות אספירין באופן קבוע, אין צורך לשנות את משטר הנטילה שלהם. יתר על כן, 3 ימים לפני הניתוח, ניתן לרשום למטופל תרופות אנטי-תרומבוטיות (לדוגמה, קלופידוגרל). לעתים רחוקות יותר, הם ניתנים במינונים גבוהים ישירות בחדר טרום הניתוח, הרווי בבעיות קיבה.
- אכילה אינה אסורה בלילה שלפני הניתוח, אך יש לאכול ארוחת ערב קלה. לאחר חצות הלילה נדרשת הימנעות מוחלטת ממזון ונוזלים. הניתוח מתבצע על קיבה ריקה.
- לפני הליך החדרת סטנט כלילי, מומלץ להתקלח באמצעות חומרים אנטיבקטריאליים ולגלח את השיער באזור המפשעה (בדרך כלל הסטנט מוחדר לעורק הירך באזור האגן, שכן גישה דרך אזור המפשעה נחשבת אמינה ובטוחה יותר מאשר ניקוב עורק גדול בזרוע).
במקרים חמורים של אי ספיקה כלילית חריפה ואוטם שריר הלב, כאשר אין זמן לבדיקה מלאה והכנה לניתוח, המטופל פשוט עובר את הבדיקות הנדרשות ומתחיל ניתוח חירום, שבמהלכו מנתח הלב מקבל החלטה על הכנסת סטנט או ניתוח מעקפים של כלי הדם.
טֶכנִיקָה סטנט בעורק הכלילי
שיטת האבחון החשובה ביותר, המאפשרת לא רק לזהות את עובדת ההיצרות, אלא גם לקבוע את הגודל והמיקום המדויקים של האזור הפגוע, היא קורונוגרפיה. זהו סוג של בדיקת רנטגן של כלי דם באמצעות חומר ניגוד, המאפשרת לראות כל שינוי במבנה עורקי הלב. התמונות מצולמות מזוויות שונות ומאוחסנות על מסך מחשב, כך שיהיה קל יותר לרופא לנווט במהלך הניתוח, מכיוון שהעין האנושית אינה מסוגלת לראות מה קורה בתוך הגוף.
התקנת סטנט כלילי, בניגוד לניתוח מעקפים, מתבצעת ללא חתכים גדולים ברקמות הגוף וכוללת החדרה דרך העור של צינור דק שדרכו מועברים כל המכשירים הדרושים לאתר הניתוח (כמו באנדוסקופיה). מתברר כי מנתח הלב עובד באופן עיוור ואינו יכול לראות את תוצאת עבודתו. זו הסיבה שניתוחים כאלה מבוצעים תחת פיקוח של צילום רנטגן או אולטרסאונד.
באופן אידיאלי, בניתוחים שגרתיים, יש לבצע בדיקות אבחון יום לפני הניתוח, אך במקרים חמורים הדורשים טיפול חירום, ניתן לבצע אנגיוגרפיה כלילית והכנסת סטנט כלילי בו זמנית. בדרך זו, הרופאים אינם צריכים לבזבז זמן יקר על אבחון ובמקביל יש להם הזדמנות לעקוב באופן פעיל אחר התקדמות הניתוח.
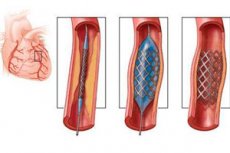
מהות ניתוח החדרת סטנט כלילי היא הרחבת כלי הדם ההיצרים באמצעות מסגרת מתכת גמישה מיוחדת הדומה לרשת. הסטנט מוחדר בצורה מקופלת, אך במקום היצרות העורק הוא מתרחב ואז נשאר ישר בתוך כלי הדם, ומונע היצרות נוספת של החלל.
כדי להחדיר סטנט, יש לבצע דקירה בעורק גדול העובר במפשעה או בזרוע. הקלה בכאב ניתנת על ידי הרדמה מקומית, אך ניתן גם לתת תרופות הרגעה (המטופל נשאר בהכרה ויכול לראות את המניפולציות של המנתח, כך שהכנה כזו אינה מהווה בעיה) ומשככי כאבים. ראשית, מטפלים באזור הדקירה בחומר חיטוי, ולאחר מכן מנוהלים חומר הרדמה. בדרך כלל משתמשים בנובוקאין או לידוקאין.
במהלך הניתוח, עבודת הלב מנוטרת באופן מתמיד באמצעות א.ק.ג., שעבורו ממוקמות אלקטרודות על הגפיים העליונות והתחתונות של המטופל.
לרוב, הניקור מתבצע בעורק הירך, דבר נוח יותר ומאפשר הימנעות מסיבוכים שונים. באתר הניקור, מוחדר לעורק צינור פלסטיק הנקרא introducer, אשר יהווה מעין מנהרה להזנת מכשירים למקום הפגיעה בכלי הדם. בתוך המכניס מוחדר צינור גמיש נוסף (קטטר), אשר מועבר למקום ההיצרות, וסטנט מקופל מוזן דרך צינור זה.
בעת ביצוע אנגיוגרפיה כלילית והכנסת סטנט בו זמנית, מוזרקים לקטטר תכשירים של יוד לפני החדרת הסטנט, המשמשים כחומר ניגוד הנקלט בקרני רנטגן. המידע מוצג על גבי צג מחשב. זה מאפשר לשלוט בקטטר ולהביא אותו במדויק למקום היצרות כלי הדם.
לאחר התקנת הקטטר, מוחדר לתוכו סטנט. תחילה מוכנס לתוך הסטנט בלון מיוחד ומרוקן המשמש לאנגיופלסטיה. עוד לפני התפתחות הסטנט, הרחבת כלי הדם היצרים בוצעה באמצעות אנגיופלסטיה בלונית, כאשר בלון מרוקן הוכנס לכלי הדם, ולאחר מכן שוחזרה פתיחות העורק על ידי ניפוחו. נכון, ניתוח כזה היה יעיל בדרך כלל במשך שישה חודשים, ולאחר מכן אובחנה רסטנוזיס, כלומר היצרות חוזרת ונשנית של חלל כלי הדם.
אנגיופלסטיה כלילית עם סטנט מפחיתה את הסיכון לסיבוכים כאלה, מכיוון שהאדם עלול לא לשרוד את הניתוחים החוזרים ונשנים הנדרשים במקרה זה. הבלון המנופח מונח בתוך הסטנט. לאחר התקדמותו למקום היצרות כלי הדם, הבלון מנופח, והתומכן מיושר בהתאם, אשר לאחר הוצאת הבלון והצינורות נשאר בתוך העורק ומונע ממנו להיצר.
במהלך ההליך, המטופל יכול לתקשר עם הרופא, לפעול לפי הוראותיו ולדווח על כל אי נוחות. בדרך כלל, מופיעה אי נוחות בחזה כאשר מתקרבים לאזור ההיצרות, שהיא גרסה רגילה. כאשר הבלון מתחיל להתנפח והסטנט נלחץ לתוך דפנות כלי הדם, המטופל עלול לחוות כאב הקשור לזרימת דם לקויה (אותו התקף של תעוקת חזה). ניתן להפחית מעט את אי הנוחות על ידי עצירת נשימה, דבר שהרופא עשוי גם לבקש ממך לעשות.
כיום, רופאים מבצעים בהצלחה התקנת סטנטים בעורקים הכליליים השמאליים והימניים, כמו גם טיפול בעורקים הכליליים טנדם ובהיצרות מרובות. יתר על כן, יעילותם של ניתוחים כאלה גבוהה בהרבה מזו של אנגיופלסטיה בלון או מעקף אבי העורקים הכליליים. הסיבוכים הנמוכים ביותר מתרחשים בעת שימוש בסטנטים משחררי תרופות.
התוויות נגד
התקנת סטנט כלילי היא ניתוח המסייע להציל את חייו של אדם במקרה של פתולוגיות מסכנות חיים. ומכיוון שלא יכולות להיות השלכות גרועות יותר ממוות, אין התוויות נגד מוחלטות להליך. במיוחד אם התקנת סטנט מסומנת לאוטם שריר הלב. בעיות חמורות יכולות להתעורר רק אם אין אפשרות לבצע טיפול נוגד טסיות דם, מכיוון שהסיכון לקרישי דם לאחר הניתוח עולה.
להליך ישנן מספר התוויות נגד יחסית, שהן גורמי סיכון לסיבוכים לאחר או במהלך הניתוח. עם זאת, חלק מההפרעות עשויות להיות זמניות, ולאחר טיפול מוצלח בהן, ניתוח מתאפשר. הפרעות כאלה כוללות:
- מצב חום, טמפרטורת גוף גבוהה,
- מחלות זיהומיות בשלב פעיל,
- דימום במערכת העיכול,
- צורה חריפה של שבץ מוחי,
- מצב נוירופסיכיאטרי חמור שבו קשר בין המטופל לרופא בלתי אפשרי,
- הרעלת גליקוזידים לבביים,
- אנמיה קשה וכו'.
במקרה זה, מומלץ לדחות את מועד הניתוח במידת האפשר עד להתייצבות מצבו של המטופל. אך קיים חלק נוסף של המחלות שיכול להשפיע על תוצאות הניתוח:
- אי ספיקת כליות חריפה וכרונית חמורה,
- אי ספיקת נשימה,
- פתולוגיות דם בהן נפגעת קרישת הדם,
- חוסר סבילות לחומר ניגוד המשמש לקורונוגרפיה,
- יתר לחץ דם עורקי שלא ניתן לתקן,
- חוסר איזון אלקטרוליטי חמור,
- אי ספיקת לב בשלב הפירוק,
- סוכרת,
- בצקת ריאות,
- מחלה נלווית שעלולה לגרום לסיבוכים לאחר אנגיוגרפיה כלילית,
- דלקת של הציפוי הפנימי של הלב ובמסתמיו (אנדוקרדיטיס).
במקרים אלה, ההחלטה על ביצוע הניתוח מתקבלת על ידי הרופא המטפל, אשר מבצע התאמות מסוימות להליך תוך התחשבות בסיבוכים אפשריים (לדוגמה, מחקר כלי הדם מתבצע ללא חומר ניגוד או שמשתמשים בחומרים אחרים בעלי תכונות דומות במקום יוד).
מכשול נוסף לניתוח הוא חוסר נכונותו של המטופל לעבור טיפול נוסף, במידת הצורך. הרי, החדרת סטנטים לכלי הלב היא התערבות חמורה הדורשת מהמנתח השקעת אנרגיה, עצבים וכוח, כך שאם המטופל אינו נמצא כעת בסכנת חיים ואינו רוצה לדאוג לעתידו, האם על הרופא לדאוג בקשר לכך? הרי במקביל, המנתח יכול לספק סיוע למטופל הזקוק לכך ברצינות.
טיפול לאחר ההליך
לאחר הניתוח, אשר אורך בדרך כלל כשעה-שעתיים, המטופל מועבר לטיפול נמרץ. הצינור נשאר בעורק למשך זמן מה. במשך מספר שעות לאחר ההליך, ספירות הדם, לחץ הדם ותפקוד הלב של המטופל מנוטרים באופן רציף, וכן את אתר החדרת הקטטר. אם הכל תקין, הצינור מוסר, ותחבושת לחץ מונחת על אזור הדקירה. אין צורך בתפרים, הפצע הקטן בדרך כלל מחלים תוך מספר ימים.
המטופל יכול לאכול ולשתות מיד לאחר הניתוח. הדבר לא ישפיע על מצבו בשום צורה. ניתוח קורונוגרפיה במהלך התקנת סטנט כלילי כרוך בהחדרת חומר ניגוד. כדי להסירו במהירות מהגוף, מומלץ לשתות מים מינרליים בנפח של לפחות ליטר אחד.
כדי להכניס סטנט, אשר לאחר מכן ישמור על חלל כלי דם מספק, אין צורך לפתוח את עצם החזה או לבצע חתכים גדולים בגוף אשר מחלימים לאורך זמן רב, מה שמגביל את הפעילות הגופנית של המטופל. דקירה קטנה אינה מטיל הגבלות כאלה, ובכל זאת ביום הניתוח אסור למטופל לכופף את רגלו.
למחרת, לאחר שהמטופל יועבר למחלקה רגילה, הוא יורשה ללכת ולטפל בעצמו. אך למשך זמן מה הוא יצטרך להימנע מפעילות גופנית פעילה הכרוכה בעומס רב על הרגליים וכלי הדם.
בדרך כלל, לאחר מספר ימים, אם המטופל מרגיש נורמלי, הוא משוחרר לביתו. החלמת הגוף שונה אצל כל אחד. עבור חלק, מספר ימים מספיקים, בעוד שאצל אחרים, החיים משתפרים לאחר 3-4 חודשים. במהלך תקופה זו, יש להימנע מעבודה יתרה, היפותרמיה או התחממות יתר של הגוף, להקפיד על תזונה מאוזנת (רצוי חלקית), לנסות לדאוג פחות ולהימנע ממצבים מלחיצים.
אם למטופל נרשמו תרופות כלשהן לפני הניתוח, הרופא רשאי לבטל מרשם זה, ולהשאיר רק את התרופות המפחיתות את צמיגות הדם ומונעות היווצרות קרישי דם. לאחר מכן, המטופל יצטרך לבקר באופן קבוע אצל קרדיולוג ולבצע את הבדיקות הנדרשות: קרדיוגרמה, בדיקת מאמץ, בדיקות וכו'. אופן התאוששות הגוף לאחר הניתוח תלוי במידה רבה בהיענות המטופל להמלצות הרופא.


 [
[