המומחה הרפואי של המאמר
פרסומים חדשים
אנצפלומיופתיה נמקית תת-אקוטית של ליאה
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
גורם ל של תסמונת ליאה
המחלה מבוססת על מחסור באנזימים המספקים ייצור אנרגיה בעיקר עקב שיבוש במטבוליזם של חומצה פירובית ופגם במעבר אלקטרונים בשרשרת הנשימה. מתפתח מחסור בקומפלקס פירובט דהידרוגנאז (תת-יחידה a-E1), פירובט קרבוקסילאז, קומפלקס 1 (NAD-קואנזים Q-רדוקטאז) וקומפלקס 4 (ציטוכרום אוקסידאז) של שרשרת הנשימה.
נקבע כי פגמים ב-pyruvate carboxylase, קומפלקס 1 (NAD-coenzyme Q-reductase) וקומפלקס 4 (cytochrome oxidase) של שרשרת הנשימה עוברים בתורשה אוטוזומלית רצסיבית, פגמים בקומפלקס pyruvate dehydrogenase (תת-יחידה a-E1) עוברים בתורשה רצסיבית בקו X. במקרה של מוטציות נקודתיות של mtDNA, המשפיעות על תת-היחידה השישית של ATPase, תורשה מיטוכונדריאלית אופיינית. לרוב, מתרחשת מוטציה miscens, הקשורה להחלפת תימין בגואנין או ציטוזין במיקום 8993 של mtDNA. פחות שכיחה היא מוטציה במיקום 9176 של mtDNA. בשל העובדה שמוטציית T8993G היא הפגם העיקרי בתסמונת NARP, תוארו משפחות עם שתי מחלות אלו. אצל ילדים, תוארה גם מוטציה ב-mtDNA במיקום 8344, המתרחשת בתסמונת MERRF.
ההנחה היא שבמקרה של הצטברות של mtDNA מוטנטי ברוב המיטוכונדריה, מתפתחת מהלך חמור של תסמונת ליי. במקור המיטוכונדריאלי של מצב זה, mtDNA מוטנטי נמצא ב-90% מכלל המיטוכונדריה. הפתוגנזה קשורה להפרה של יצירת אנרגיה בתאים ולהתפתחות חמצת לקטית.
תסמינים של תסמונת ליאה
הסימנים הראשונים של המחלה מופיעים בגיל צעיר (1-3 שנים). עם זאת, ידועים מקרים של ביטוי המחלה בגיל שבועיים ובגיל 6-7 שנים. בהתחלה מתפתחות הפרעות לא ספציפיות: עיכוב בהתפתחות פסיכומוטורית, ירידה בתיאבון, אירועים של הקאות, חוסר במשקל. לאחר מכן, מתגברים תסמינים נוירולוגיים: היפוטוניה שרירית או דיסטוניה עם מעבר להיפרטוניה, התקפי מיוקלונוס או התקפים טוני-קלוניים, רעד בגפיים, כוריאוטוזיס, הפרעת קואורדינציה, ירידה ברפלקסים של גידים, עייפות, נמנום. ניוון מוחי הוא פרוגרסיבי. תסמינים של אי ספיקה פירמידלית ואקסטראפירמידלית מתגברים, פעולת הבליעה נפגעת. לעיתים קרובות נצפים שינויים באיבר הראייה כמו פטוזיס, אופתלמופלגיה, ניוון של עצבי הראייה, ולעתים רחוקות יותר ניוון פיגמנטרי של הרשתית. לעיתים מתפתחת קרדיומיופתיה היפרטרופית, מופיעים אירועים של טכיפניאה.
לעיתים נדירות, המחלה מתקדמת כאנצפלופתיה חריפה. אופייני יותר הוא מהלך כרוני או תת-אקוטי, המוביל לתוצאה קטלנית מספר שנים לאחר הופעת המחלה. עם מהלך מהיר (מספר שבועות), מתרחש מוות כתוצאה משיתוק של מרכז הנשימה.
אבחון של תסמונת ליאה
בדיקת דם ביוכימית מגלה חמצת לקטית עקב הצטברות של חומצות לקטיות ופירוביות בדם ובנוזל השדרה, כמו גם עלייה בתכולת האלנין בדם. רמת גופי הקטון עשויה להיות מוגברת גם כן. הפרשה מוגברת של חומצות אורגניות מזוהה בשתן: לקטיות, פומריות וכו'. רמת הקרניטין בדם וברקמות יורדת לעיתים קרובות.
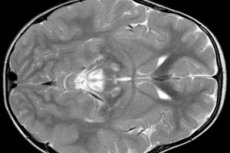
תוצאות EEG מגלות סימנים מוקדיים של פעילות אפילפטית. נתוני MRI מגלים הגדלה של חדרי המוח, נזק מוחי דו-צדדי, הסתיידות של הגרעינים הבסיסיים (גרעין הזנב, פוטמן, סובסטנציה שחורה, גלובוס פלידוס). ניתן גם לזהות ניוון של ההמיספרות המוחיות וחומר המוח.
בדיקה מורפולוגית מגלה שינויים גויים בחומר המוח: מוקדים סימטריים של נמק, דה-מיאלינציה וניוון ספוגי של המוח, בעיקר של החלקים האמצעיים, פונס, גרעיני הבסיס, התלמוס ועצב הראייה. התמונה ההיסטולוגית כוללת ניוון ציסטי של רקמת המוח, גליוזיס אסטרוציטית, מוות נוירוני ועלייה במספר המיטוכונדריה בתאים. בשרירי השלד, יש הצטברות של תכלילים ליפידים, ירידה בתגובה ההיסטוכימית לקומפלקסים 1 ו-4 של שרשרת הנשימה, הצטברות תת-סרקולמלית של מיטוכונדריה, מיטוכונדריה לא תקינה עם חוסר ארגון של הקריסטות. תופעת RRF לעיתים קרובות אינה מזוהה.
כיצד לבחון?
אילו בדיקות נדרשות?
Использованная литература


 [
[