המומחה הרפואי של המאמר
פרסומים חדשים
תסמונת פולין
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
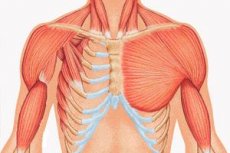
אנומליה נדירה של היווצרות תוך רחמית של מבנה הגוף, המורכבת בעיקר מהיפופלזיה של החלק הסטרנלי והקוסטלי של שריר החזה הגדול או היעדרה המוחלט. היא נושאת את שמו של מנתח אנגלי שתיאר דגימה עם פגם קוסטלי-שרירי שנתקל בו בזמן שעבד במשרה חלקית בחדר מתים, בעודו סטודנט. א. פולין לא היה הראשון; לפניו, מקרים בודדים כבר משכו תשומת לב בצרפת ובגרמניה בתחילת המאה ה-19, אך פרסומו הוא שסימן את תחילתו של מחקר רציני של פתולוגיה מולדת זו. על סף המאה ה-20, ג'יי תומפסון פרסם תיאור מלא של מחלה זו. מאז, תוארו כ-500 מקרים כאלה בספרות הרפואית העולמית.
אֶפִּידֶמִיוֹלוֹגִיָה
סטטיסטיקות תחלואה מראות כי אנומליות מולדות של שרירי הצלעות, המתבטאות בדרגות שונות, מתרחשות בממוצע אצל יילוד אחד מתוך 30 אלף ילדים או מעט יותר שנולדו בחיים. בנים נולדים עם פגמים התפתחותיים כאלה בתדירות גבוהה יותר.
עד 80% מהעיוותים בתסמונת פולין הם בצד ימין. ההפרעות מתבטאות בדרגות שונות, ואין התאמה בין חומרת האנומליות במבנה החזה והיד.
גורם ל תסמונת פולין
הסיבות ללידת ילדים עם אנומליה זו נותרות היפותטיות עד היום. סוג התורשה והגן המעביר פתולוגיה זו לא נקבעו, אך ישנם תיאורים של סיפורים משפחתיים נדירים עם תסמונת פולין. מניחים תורשה רצסיבית. ההערכה היא שההסתברות להעברת המחלה מהורה חולה לילדיו היא כ-50%. רוב המקרים הם בודדים. גורמי סיכון ללידת ילדים עם אנומליה זו הם השפעות טרטוגניות חיצוניות ופנימיות על העובר במהלך תקופת ההטלה והתפתחות האיברים והמערכות. ישנן מספר השערות המסבירות את האטיולוגיה והפתוגנזה של פגם שרירי-צלעי זה, אך אף אחת מהן לא אושרה במלואה. ההנחה הסבירה ביותר היא שגורם שלילי כלשהו מעורר אי ספיקה של אספקת הדם העוברית בשבוע השישי להריון, כאשר נוצר עורק התת-בריחי. זה גורם לתת-התפתחותו (היצרות של החלל) ולאספקת דם לא מספקת, מה שמוביל להיפופלזיה מקומית של רקמות רכות ועצמות. היקף הנגע נקבע על פי מידת הנזק לעורק ו/או לענפיו.
הסיבות כוללות גם שיבוש בנדידת תאי רקמת שריר הצלעות-בית החזה של העובר או טראומה תוך רחמית שלהם. עם זאת, לאף אחת מהשערות אלו אין עדויות אמינות מספיקות עד כה.
תסמינים תסמונת פולין
הסימנים הראשונים של אנומליה מולדת זו נראים לעין כבר בינקות על ידי המראה האופייני של שריר החזה ובית השחי. ובנוכחות היפופלזיה של היד - מלידה.
קומפלקס הסימפטומים של התסמונת הוא כדלקמן:
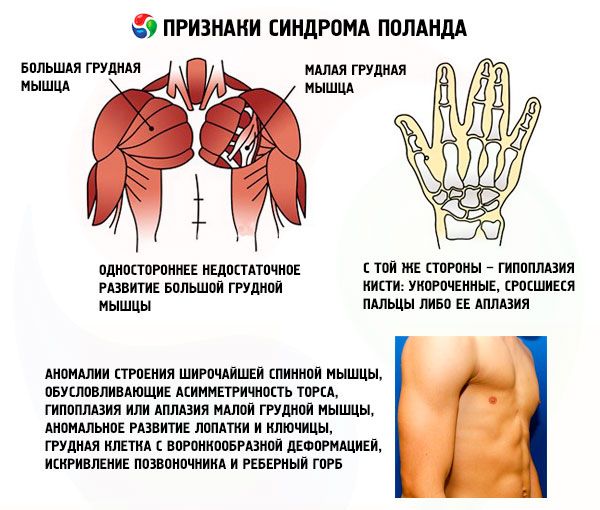
- התפתחות לא מספקת חד-צדדית של שריר החזה הגדול או שבריו, לרוב הסטרנל והקוסטל;
- באותו צד - היפופלזיה של היד: אצבעות מקוצרות ומאוחדות או אפלזיה שלהן; התפתחות לא מספקת של בלוטת החלב או היעדרה, אטליה; דילול שכבת השומן התת עורית; היעדרות שיער בבית השחי; אנומליות במבנה רקמת הסחוס/הגרמית של הצלעות או היעדרותן המוחלטת (בדרך כלל III ו-IV).
נוכחות כל הסימנים המתוארים בחלק השני אינה חובה; ניתן לשלב אותם עם הראשון במגוון דרכים.
בנוסף לאלה המפורטים, עלולות להתרחש אנומליות נדירות ביותר במבנה שריר ה-latissimus dorsi, הגורמות לאסימטריה של פלג הגוף העליון, היפופלזיה או אפלזיה של שריר החזה הקטן, התפתחות חריגה של עצם השכם ועצם הבריח, חזה משפכי, עקמומיות של עמוד השדרה וגיבנת צלעי.
עם הצד הפגום השמאלי, נצפית לעיתים קרובות טרנספוזיציה של איברים פנימיים, בפרט, הלב מוזז ימינה. עם מיקום תקין של הלב בשילוב עם היעדר צלעות, הוא כמעט בלתי מוגן ופעימתו מורגשת מתחת לעור.
תסמונת פולין אצל ילדים בדרך כלל מורגשת מלידה, אך במקרים מסוימים פגמים קלים אינם מתגלים עד גיל שלוש בערך.
לפי לוקליזציה, פגמים באלמנטים המבניים של בית החזה מחולקים לעיוותים של הקירות הקדמיים, האחוריים והצדדיים.
תסמונת פולין אצל בנות בגיל ההתבגרות, אפילו בצורתה הקלה ביותר, מתבטאת בכך שהשד בצד הפגום אינו נוצר או מפגר בהתפתחותו וממוקם באופן ניכר גבוה יותר מאשר בצד הנורמלי. במקרים קלים של המחלה אצל בנים, התסמונת מתגלה לעיתים מאוחר למדי, בגיל ההתבגרות, כאשר לא ניתן "לשאוב" את השריר בצד הפגום.
תסמונת פולין אצל נשים אינה משפיעה על רמות ההורמונים או על היכולת להרות ילד.
ברוב המקרים, תסמונת פולין היא פגם קוסמטי: לרוב, שריר החזה מעוות או נעדר, אין פגם בחזה, וקיימת יד מתפקדת במלואה. התפקודים המוטוריים של הגפה העליונה נשמרים, ושום דבר לא מונע מחולים כאלה לעסוק באופן אינטנסיבי בספורט.
עם זאת, ישנם סוגים אחרים, טראומטיים יותר, של פתולוגיה זו. ההשלכות והסיבוכים של מקרים כאלה חמורים במקצת. בהתאם לחומרת העיוותים, המטופל עלול לפתח הפרעות נשימה והמודינמיות. במקרים של היעדר מוחלט של המסגרת הקוסטוכונדרלית, בדרך כלל מתגלה בקע ריאתי, והפרעות נשימה מתבטאות מלידה.
במקרים נדירים יותר של פתולוגיות בצד שמאל בשילוב עם היעדר צלעות עם מיקום איברים תקין, הלב ממוקם ישירות מתחת לעור. חייו של חולה כזה מאוימים כל הזמן על ידי סכנה הקשורה לטראומה אפשרית ודום לב.
ילד עם פגם בולט בחזה סובל בדרך כלל מבעיות בהמודינמיקה עקב ירידה בלחץ הדם הסיסטולי והעלייה בלחץ הדם הדיאסטולי בשילוב עם עלייה בלחץ הוורידי. ילדים כאלה מאופיינים בעייפות מוגברת, תסמונת אסתנית, הם עלולים לפגר אחרי חבריהם בהתפתחות הפיזית.
ביטויים של תסמונת פולין נוגעים גם למבנה העורק התת-בריחי ו/או ענפיו, מה שיוצר תנאים להפרעה בזרימת הדם העורקית בצד הפגם.
נצפות מספר אנומליות אנטומיות של המבנה והמיקום של איברים פנימיים חיוניים. מידת הביטוי שלהן יכולה לסבך משמעותית את מצבו של המטופל. זוהי סטייה של הלב מהמיקום הרגיל בכיוון זה או אחר עד לטרנספוזיציה, הרחבת גבולותיו או סיבוב בכיוון השעון, היפופלזיה של הריאה והכליה בצד הפגום.
שלבים
ניתן להבחין בין ארבעה שלבים של היווצרות בית החזה במחלה זו.
הראשון אופייני לרוב המקרים הידועים, כאשר רק רקמות רכות מפותחות בצורה לא תקינה, וצורת החזה ומבנה החלקים הסחוסיים והגרמיים של הצלעות תקינים.
השני הוא כאשר העיוותים משפיעים על בית החזה: הצד הפגום, שבו העצם והחלקים הסחוסיים של הצלעות נשמרים, שקוע מעט באזור הסחוסים הצלעיים, עצם החזה פונה לחצי הצידה, ובצד הנגדי, לעתים קרובות נצפה חלק בולט (בצורת קיל) של בית החזה.
בשלב השלישי, מבנה חלק העצם של הצלעות נשמר, אך החלק הסחוסי אינו מפותח, בית החזה אסימטרי, עצם החזה משופעת לכיוון העיוות, אך לא מתגלות אנומליות גסות.
השלב הרביעי מאופיין בהיעדר החלק הסחוסי והגרמי של הצלעות מאחת עד ארבע (מ-III עד VI). בצד הפגום, במקום הצלעות החסרות, יש שקע, עצם החזה פונה באופן ניכר.
עם זאת, בכל שלב של היווצרות מרכיבי מבנה החזה, מצב גוף הילד יכול להיות נורמלי (מפוצה), עם שיפורים תקופתיים (תת-מפוצים) ועם הידרדרות גוברת בתפקוד האיברים הפנימיים ומערכת השלד (לא מפוצה). זה תלוי במאפיינים האישיים של הגוף, בקצב ההתפתחות, במחלות רקע ובאורח החיים.
אבחון תסמונת פולין
פתולוגיה מולדת של הצלעות-שרירים נקבעת ויזואלית, הרופא מישש את המטופל ורושם צילום רנטגן. זה בדרך כלל מספיק כדי לזהות את מידת וסוג הנזק לחזה. תמונה מדויקת יותר של המחלה יכולה להינתן על ידי טומוגרפיה ממוחשבת והדמיית תהודה מגנטית.
כמו כן נקבעת בדיקת אולטרסאונד של עורק התת-בריחי כדי לקבוע את קוטרו, בדיקת אולטרסאונד של המוח ואבחון אינסטרומנטלי אחר כמצוין.
כדי להעריך פגמים אנטומיים נלווים, יש צורך בייעוץ עם קרדיולוג ואלקטרוקרדיוגרפיה, בדיקת אולטרסאונד של הלב, ארגומטריה של אופניים, אקו לב ודופלרוגרפיה של כלי הדם העיקריים.
במקרה של הפרעות נשימה, נדרשת התייעצות עם רופא ריאות, שיכול לרשום מחקר על המצב התפקודי של הריאות, למשל, ספירוגרפיה.
תוצאות הבדיקות למחלה זו הן בדרך כלל בטווח הנורמלי, בתנאי שאין פתולוגיות נלוות.
אמצעי אבחון קפדניים מאפשרים הערכה מדויקת של היקף ההתערבויות השיקומיות.
אילו בדיקות נדרשות?
למי לפנות?
יַחַס תסמונת פולין
פתולוגיה זו כפופה לטיפול כירורגי. לעתים קרובות, על פי האינדיקציות, היא מתחילה בילדות המוקדמת. לעיתים ייתכן שיידרשו מספר התערבויות כירורגיות, למשל, במקרה של פגם בולט בחזה או אפלזיה צלעית, כדי להבטיח את בטיחות הלב או לנרמל את מערכת הנשימה. ניתוחים כאלה מבוצעים במחלקות כירורגיית חזה. מטרתם היא ליצור את ההגנה הטובה ביותר על איברים פנימיים, להבטיח את תפקודם התקין, לחסל עקמומיות של בית החזה, לשקמו וליצור מחדש את הקשר האנטומי הטבעי של הרקמות הרכות.
השלב העיקרי והקשה ביותר בטיפול כירורגי בתסמונת זו הוא הסרת העקמומיות של אלמנטים שלדיים של בית החזה והחלפת צלעות חסרות. נעשה שימוש בשיטות שונות של ניתוח חזה. במקרה של מיקום הפגם בצד ימין והיעדר, למשל, צלעות III ו-IV, מתבצע פיצול של II ו-V. חוסר בארבע צלעות מתוקן על ידי השתלת חלק מהצלעות שנלקח מהצד הבריא של בית החזה של המטופל. בפרקטיקה הרפואית המודרנית, ניתנת עדיפות לשתלי טיטניום להשתלת רקמות המטופל.
אצל ילדי גן חובה, רשת צפופה מונחת באזור פגם הצלעות, המגנה על האיברים הפנימיים ואינה משבשת את המשך התפתחות הצלעות, שכן ניתוח פלסטי של צלעות אצל ילדים יכול להוביל לעקומה משנית של אלמנטים של בית החזה השלד, הנגרמת על ידי היווצרות לא אחידה של צלעות בריאות ונותחו של הילד.
תיקון כירורגי של עקמומיות חמורה של עצם החזה מתבצע באמצעות סטרנוטומיה של טריז.
אם יש תת-פיתוח של היד, סיוע כירורגי ניתן על ידי טראומטולוגים אורתופדיים.
בשלב הראשון של תסמונת פולין, המטרה היחידה של התערבות כירורגית היא לחסל את הפגם הקוסמטי. אם יש פגם בשרירי החזה, היחס האנטומי התקין משוחזר באמצעות שימוש ברקמת השריר של המטופל (ניתן להשתמש בחלק משריר הסראטוס הקדמי או בשריר הרקטוס אבדומיניס למטרה זו) או באמצעות שימוש בתותבת סיליקון. עבור גברים, תותבות סיליקון בודדות רצויות יותר, מכיוון שהשתלת שריר אינה מספקת אפקט קוסמטי מלא ובמקום פגם שריר אחד מופיעים שניים. עם זאת, בחירת שיטת הניתוח נקבעת תמיד בהתאם למקרה הספציפי.
נשים עוברות מעבר של שריר הגב האחורי לחלק הקדמי של השריר, ובמקביל יצירת מסגרת ושכבה שריריים. לאחר הריפוי, מבוצעת ניתוח משחזר ליצירת ממופלסטיה.
ניתוחים אלה נחשבים נקיים, טיפול תרופתי מונע נקבע באופן פרטני תוך התחשבות בהיקף הניתוח, נוכחות שתלים, סבילות לתרופות, גיל ומחלות נלוות של המטופל. היקף המינימום של טיפול תרופתי מונע כולל טיפול אנטיביוטי לפני הניתוח (שנקבע שעה לפני תחילת הניתוח ומסתיים לא יאוחר מיום או יומיים לאחר מכן), הקלה בכאב והרגעה, שחזור תפקוד המעיים וניקוז חלל הצדר (במקרה של ניתוח חזה). האנטיביוטיקה הנפוצה ביותר למניעת סיבוכים חיידקיים היא צפלוספורין מהדור השני והשלישי.
צפורוקסים הוא קוטל חיידקים רחב טווח מסוג β-lactam, שמנגנון הפעולה שלו הוא להפסיק את הסינתזה של קרום התא החיידקי. זהו אנטגוניסט של זני חיידקים גרם-חיוביים וגרם-שליליים, כולל כאלה העמידים בפניצילין סינתטיים - אמפיצילין ואמוקסיצילין. לאחר מתן תוך שרירי של 0.75 גרם של התרופה, רמת הסרום המקסימלית נצפית לאחר לא יותר משעה, תוך ורידי - לאחר 15 דקות. הריכוזים הנדרשים נשמרים במשך יותר מחמש ושמונה שעות, בהתאמה, ונרשמים בעצם וברקמות הרכות, ובעור. הוא מסולק לחלוטין תוך 24 שעות. התווית נגד במקרה של רגישות לצפלוספורינים אחרים, ובזהירות במקרה של אלרגיה לחומרים מסוג פניצילין.
במקרה של אלרגיה לצפלוספורינים, ניתן לרשום ונקומיצין. תרופה זו ניתנת אך ורק בטפטוף תוך ורידי במשך שעה (0.5 גרם לאחר שש שעות או 1 גרם לאחר שתים עשרה שעות). עבור חולים עם תפקוד כלייתי לקוי, המינון מותאם.
לפני מתן אנטיביוטיקה, בדרך כלל מבוצעת בדיקת רגישות כדי למנוע סיבוך של הניתוח. תופעות לוואי, למעט תגובות אלרגיות, ניתן להזניח באמצעות טיפול מונע לטווח קצר.
ביום הראשון לאחר הניתוח, משככי כאבים נרקוטיים מסופקים להקלה בכאב. לדוגמה, פרומדול, משכך כאבים אופיואידי המגביר משמעותית את סף הכאב, מעכב תגובות לגירויים, מרגיע ומאיץ את תהליך ההירדמות. הוא משמש בצורת זריקות, תת עוריות ותוך שריריות. המינון הגבוה ביותר הוא 160 מ"ג ליום. הגוף מגיב לעיתים להכנסת תרופה זו בבחילות, סחרחורת והתפתחות אופוריה.
ביום השני לאחר הניתוח, התרופה הנרקוטית מתחלפת בתרופה שאינה נרקוטית, ואז פרומדול נקבע רק לפני השינה.
בתקופה שלאחר הניתוח, לפני תחילת עשיית צרכים ספונטנית, ניתנים לחולים חוקנים היפרטוניים, צריכת ממתקים ומים מוגזים אינה נמנעת, פרוסרין נרשם, אשר מגרה את תפקוד ההפרשה של בלוטות מערכת העיכול, כמו גם בלוטות הזיעה והסימפונות, מחטב את השרירים החלקים של המעי ושלפוחית השתן, כמו גם שרירי השלד. התווית נגד רגישות, תירוטוקסיקוזיס, פתולוגיות קשות של מערכת הלב וכלי הדם. נלקח דרך הפה חצי שעה לפני הארוחות, המינון היומי (לא יותר מ-50 מ"ג) מחולק לשתיים או שלוש מנות.
תרופות המשפרות את זרימת הדם ברקמות ואת אספקת החמצן שלהן נקבעות גם כן: ריבוקסין, סולקוסריל, אקטובגין - שיפור תהליכים מטבוליים, מיקרו-זרימת דם וריפוי פצעים לאחר הניתוח.
כדי לנטר את חללי הפלאורה בתקופה המוקדמת שלאחר הניתוח, נעשה שימוש בבדיקת אולטרסאונד לביצוע ניקוז פלאורלי אם מתגלים שם דם וטרנסודאט.
לאחר ניתוח השתלת הצלעות, המטופל נמצא במעקב בבית החולים כ-14 יום, תקופת ההחלמה נמשכת מספר חודשים. לאחר הניתוח, מומלץ להגביל פעילות גופנית ולהימנע מזעזועים ומכות באזור הניתוח למשך שנה.
ניתוח פלסטי של שרירים הוא ניתוח פחות טראומטי; המטופל משתחרר בדרך כלל לאחר יומיים-שלושה; יש להגביל פעילות גופנית למשך חודש.
אמצעי שיקום צריכים לקדם ניקוי רעלים מהיר של הגוף ונורמליזציה של תהליכים מטבוליים, שיפור זרימת הדם ושיקום הרקמות באזור הניתוח. למטופלים ניתנים ויטמינים (C, A, E, קבוצה B, D3, סידן, אבץ) המקדמים ריפוי של העור, הרקמות הרכות והעצמות, מחזקים את מערכת החיסון ומשפרים את המצב הכללי של הגוף. בבית החולים, ויטמינים ניתנים תוך שרירית ולפה; עם השחרור, הרופא עשוי להמליץ על נטילת קומפלקסים של ויטמינים ומינרלים.
לאחר טיפול כירורגי, מערכות הדם והנשימה מסתגלות היטב לשינה הנגרמת על ידי תרופות. מהיום הראשון ועד היום העשירי לטיפול, מומלץ למטופלים תרגילי נשימה, עיסוי ופעילות גופנית טיפולית.
במהלך תקופת השיקום, נקבע טיפול פיזיותרפיה, שמטרתו להגביר את טונוס שרירי השלד והנשימה, לפתח יציבה נכונה והליכה: אלקטרופורזה, טיפול אלקטרו-מגנטי, טיפולים תרמיים (בוץ טיפולי, פרפין, אוזוקריט), הידרותרפיה (שחייה, הידרומסאז', אמבטיות פנינים).
טיפול אלטרנטיבי
רפואה מסורתית יכולה לסייע בהכנה לניתוח ולעודד תהליכי התאוששות בגוף, להרוות אותו בוויטמינים טבעיים ולא סינתטיים.
כדאי לצרוך תערובות ויטמינים ומינרלים המחזקות את מערכת החיסון, משפרות את זרימת הדם ומאיצות את הריפוי של פצעים לאחר ניתוח.
- טחנו בכל דרך שהיא 500 גרם חמוציות, כוס אגוזי מלך קלופים, ארבעה תפוחים גדולים עם קליפה ירוקה, תוך הסרת הליבה. הוסיפו חצי כוס מים ו-500 גרם סוכר, ובשלו על אש נמוכה. הרתיחו תוך ערבוב קבוע. אחסנו בצנצנת עם מכסה. יש ליטול מספר פעמים ביום, כף.
- טחנו בכל דרך שווה לפי משקל משמשים מיובשים, צימוקים, אגוזי מלך, לימונים, תוך הוצאת הגרעינים, אך עם הקליפה. שפכו דבש באותה כמות וערבבו היטב. אחסנו במקרר בצנצנת זכוכית עם מכסה. בבוקר, 30 דקות לפני האכילה, אכלו כף מהתערובת הזו.
טוב לשתות מיצים טריים מירקות ופירות זמינים (בחורף - גזר, תפוח, הדרים), ניתן לערבב אותם, לדוגמה, השילוב הקלאסי הוא גזר ותפוח. מהלך הטיפול במיצים נמשך שלושה שבועות, שבוע - פעם ביום בבוקר לפני הארוחות חצי כוס, שבועיים - אותה כמות, אבל בבוקר ולפני ארוחת הצהריים, שבוע שלישי - שוב פעם ביום חצי כוס. ניתן לחזור על הקורס, אך לא לפני עשרה ימים.
אפשר לחלוט תה, שחור וירוק כאחד, עם חתיכות מיובשות של קליפות הדרים.
ניתן לחזק את מערכת החיסון ולשפר את זרימת הדם, במיוחד בחורף ובאביב, כאשר גופכם סובל ממחסור בוויטמינים, על ידי שימוש במאגר של טיפולים צמחיים. את תערובות הצמחים הבאות ניתן לשתות במקום תה בארוחת הבוקר לאחר הארוחות.
- ערבבו עלי סרפד ולימון גראס גרוסים (150 גרם כל אחד) עם 50 גרם מרווה. חלטו כפית מתערובת הצמחים בתרמוס עם 200 מ"ל מים רותחים. סננו לאחר שעתיים, הוסיפו כפית דבש.
- הכינו תערובת צמחים מעשב סילנדין קצוץ, עלי תות ופרחי קמומיל. חלטו כף מהתערובת במים רותחים (250 מ"ל), סננו לאחר 20 דקות.
חליטה של רואן אדום מיובש שותים חצי כוס ארבע פעמים ביום: יש לחלוט שתי כפות פירות יער בחצי ליטר מים רותחים, להשאיר לפחות רבע שעה, לסנן, אפשר להוסיף דבש.
הומאופתיה היא שיטת טיפול שמרנית וסביר להניח שלא תסייע בתיקון עיוותים מולדים, אך תכשירים הומאופתיים מסוגלים בהחלט להכין לניתוח או להפעיל את תהליך ההחלמה. ארסניקום אלבום, ארניקה, מנצ'ינלה מקדמים ריפוי פצעים, קלציום פלואוריקה וקלציום פוספוריקה מקדמים איחוי עצמות. יש לציין כי תכשירים הומאופתיים צריכים להיקבע על ידי רופא הומאופת.
ניתן להשתמש בתרופה ההומאופתית Traumeel S בתקופה שלאחר הניתוח, תוך ניצול תכונותיה המשקמות הגבוהות. יעילות התרופה נובעת מיכולתה להפעיל את שרשרת התגובות של מערכת החיסון, ולגרות את השיבוט של לימפוציטים מסוג Th3. כתוצאה מכך, מאזן הציטוקינים הפרו-דלקתיים והאנטי-דלקתיים באתר הניתוח מנורמל, מה שעוזר לחסל בצקת, כאב והיפרמיה. משקם פגיעה במיקרו-מחזור הדם ובתפקודי הרקמות.
הזרקות ניתנות תוך שרירית ותוך-עורית, מתחת לעור, בשיטת ביופונקטורה והומיאוסיניאטריה. המינון היומי לחולים מגיל שש ומעלה הוא 2.2 מ"ל, ולאנשים מתחת לגיל שש - לא יותר מ-0.55 מ"ל. במקרים חמורים, ניתן לתת למבוגרים שתי אמפולות במהלך היום.
כאשר המצב משתפר, יש לעבור לצורת טבליות של התרופה (תת-לשונית): לחולים מגיל שלוש שנים ניתן לרשום טבליה אחת שלוש פעמים, לגילאי 0-2 שנים - חצי טבליה שלוש פעמים. כדי להקל על מצבים חריפים, הטבליות מומסות במרווחים של רבע שעה. ניתן לבצע הליך זה במשך שעתיים (לא יותר משמונה פעמים).
תַחֲזִית
רוב המקרים של פגם מולד זה במבנה הגוף מצטמצם לתת-התפתחות שרירית, שאינה משפיעה על תפקוד הגפיים והאיברים הפנימיים, הפוריות אצל נשים ומהווה פגם קוסמטי שניתן להסרה. אפילו עם נגעים משולבים מורכבים יותר, טיפול בזמן מבטיח למטופל את ההזדמנות לחיות חיים מלאים ומספקים.


 [
[