המומחה הרפואי של המאמר
פרסומים חדשים
תסמונת נפרוטית חריפה וכרונית
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
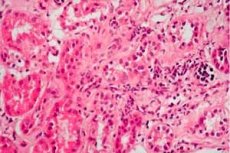
אם הכליות של המטופל מושפעות ומופיעה בצקת, והאבחון קובע את נוכחותם של הפרעות פרוטאינוריה, אלקטרוליטים, חלבונים ושומנים, אז הרופא יכול לאבחן "תסמונת נפרוטית" - מונח זה משמש ברפואה כ-70 שנה. בעבר, המחלה נקראה נפרוזיס או נפרוזיס ליפואידית.
תסמונת נפרוטית מתפתחת לעיתים קרובות כתוצאה מתהליכים דלקתיים בכליות, כמו גם על רקע פתולוגיות מורכבות אחרות, כולל אלו בעלות אופי אוטואימוני.
הגדרה של תסמונת נפרוטית: מהי?
המחלה שאנו שוקלים היא קומפלקס של תסמינים, מצב פתולוגי שבו יש הפרשה יומית משמעותית של חלבון עם שתן (מעל 3.5 גרם/1.73 מ"ר). הפתולוגיה מאופיינת גם בהיפואלבומינוריה, ליפידוריה, היפרליפידמיה ובצקת.
אצל אנשים בריאים, ההפרשה הפיזיולוגית היומית של חלבון דרך הכליות היא פחות מ-150 מ"ג (בדרך כלל כ-50 מ"ג). חלבונים כאלה מיוצגים על ידי אלבומינים בפלזמה, חומרים אנזימים והורמונליים, אימונוגלובולינים וגליקופרוטאין כלייתי.
בפתולוגיה נפרוטית, מתגלות הפרעות כגון היפואלבומינוריה, דיספרוטאינמיה, היפרליפידמיה, ליפידוריה, כמו גם בצקת בולטת בפנים, בחללים ובכל הגוף.
תסמונת נפרוטית מחולקת לסוגים ראשוניים ומשניים, בהתאם לאטיולוגיה של המחלה. הסוג הראשוני נקרא אם הוא מתפתח על רקע מחלות כליות אחרות. הסוג המשני מאובחן בתדירות נמוכה במקצת: התפתחותו קשורה ל"התערבות" של מחלות אחרות (קולגנוזיס, שיגרון, דלקת כלי דם דימומית, תהליכים מוגלתיים-דלקתיים כרוניים, זיהומים, גידולים, אלרגיות וכו').
גורם ל תסמונת נפרוטית
הגורמים לתסמונת נפרוטית מגוונים, אך לרוב המחלה מתפתחת כתוצאה מגלומרולונפריטיס - חריפה או כרונית. סטטיסטיקות מצביעות על כך שעם גלומרולונפריטיס, סיבוכים מתרחשים בכ-75% מהמקרים.
גורמים נפוצים נוספים כוללים:
- עמילואידוזיס ראשוני;
- היפרנפרום;
- נפרופתיה בהריון.
תסמונת נפרוטית משנית מתפתחת על רקע:
- סוכרת;
- פתולוגיות זיהומיות (כגון מלריה, עגבת, שחפת);
- מחלות אוטואימוניות (זאבת אדמנתית מערכתית, סקלרודרמה מערכתית, דלקת מפרקים שגרונית);
- תהליכים אלרגיים;
- דלקת עורקים;
- אנדוקרדיטיס ספטי;
- דלקת כלי דם דימומית;
- לימפוגרנולומטוזיס;
- שיכרון חמור;
- תהליכים ממאירים;
- סיבוכים טרומבוטיים המשפיעים על ורידי הכליה, הווריד הנבוב התחתון;
- קורסי טיפול תכופים וארוכים בתרופות שונות, כולל כימותרפיה.
סוג זה של התפתחות של מחלת נפרוטית, שסיבתה אינה ניתנת לקביעה, נקראת אידיופתית. היא מופיעה בעיקר אצל ילדים.
גורמי סיכון
התפתחות תסמונת נפרוטית יכולה להיגרם על ידי גורמי הסיכון הבאים:
- טיפול ארוך טווח או קבוע בתרופות נוגדות דלקת שאינן סטרואידיות (חומצה אצטילסליצילית, וולטרן);
- טיפול אנטיביוטי תכוף וממושך;
- מחלות זיהומיות (שחפת, עגבת, מלריה, דלקת כבד B ו-C, וירוס הכשל החיסוני האנושי);
- תהליכים אלרגיים;
- תהליכים אוטואימוניים;
- מחלות אנדוקריניות (מחלת בלוטת התריס, סוכרת וכו').
פתוגנזה
כיום, קיימות מספר תיאוריות אשר ככל הנראה מסבירות את התפתחות קומפלקס הסימפטומים הנפרוטיים. התפיסה האימונולוגית של המחלה נחשבת לסבירה ביותר. עדותה היא התפתחות תכופה של פתולוגיה אצל אנשים עם תהליכים אלרגיים ואוטואימוניים בגופם. תיאוריה זו מאושרת גם על ידי האחוז הגבוה של טיפול מוצלח באמצעות מדכאי חיסון. במהלך התפתחות תסמונת נפרוטית, נוצרים קומפלקסים חיסוניים בדם, שהם תוצאה של הקשר בין אנטיגנים פנימיים וחיצוניים ונוגדנים.
קומפלקסים חיסוניים שנוצרו מסוגלים להתיישב בתוך הכליות, מה שגורם לתהליך דלקתי בתגובה. הפרעות מיקרו-סירקולציה מתרחשות ברשת הנימים של הפקעיות, וקרישת הדם בתוך כלי הדם עולה.
הסינון הגלומרולרי נפגע עקב שינויים בחדירות. כתוצאה מכך, תהליכי חילוף החומרים של חלבונים נפגעים: חלבון נכנס לשתן ועוזב את הגוף. הפרשת חלבון מוגברת גורמת להיפופרוטאינמיה, היפרליפידמיה וכו'.
עם תסמונת נפרוטית, גם מראה האיבר משתנה: הכליה גדלה בנפח, המדולה משנה צבע והופכת לאדמדמה, והקליפת המוח הופכת לאפרפרה.
פתופיזיולוגיה
הפרשת חלבון עם שתן מתרחשת כתוצאה מהפרעות המשפיעות על תאי האנדותל של רשת הנימים, קרום הבסיס הגלומרולרי - כלומר, מבנים שבדרך כלל מסננים חלבון פלזמה באופן סלקטיבי, אך ורק לפי נפח ומסה מסוימים.
תהליך הנזק למבנים המפורטים אינו מובן היטב בנגעים גלומרולריים ראשוניים. סביר להניח שלימפוציטים מסוג T מתחילים להפריש יתר על המידה את גורם החדירות במחזור הדם, או לדכא את ייצור גורם החדירות המעכב, בתגובה להופעת אימונוגנים וציטוקינים לא מוגדרים. בין גורמים אפשריים אחרים, לא ניתן לשלול אנומליות תורשתיות של חלבונים המרכיבים את הסרעפת הגלומרולרית הסדוקה.
תסמינים תסמונת נפרוטית
הביטויים הקליניים תלויים במידה רבה בגורם הבסיסי לפתולוגיה.
הסימנים העיקריים הראשונים הם בצקת, אנמיה גוברת, הידרדרות כללית של הבריאות ופגיעה במתן שתן לכיוון אוליגוריה.
התמונה הכללית של תסמונת נפרוטית מיוצגת על ידי התסמינים הבאים:
- שתן עכור, ירידה חדה בנפחו היומי;
- דרגות שונות של נפיחות, מבינונית עד חזקה מאוד;
- אובדן כוח, תחושת עייפות גוברת;
- אובדן תיאבון, צמא, עור יבש וריריות;
- לעיתים רחוקות (למשל, בנוכחות מיימת) - בחילות, שלשולים, אי נוחות בבטן;
- כאבים תכופים בראש, בגב התחתון;
- התכווצויות שרירים וכאב (עם מהלך ממושך של תסמונת נפרוטית);
- קוצר נשימה (עקב מיימת ו/או הידרופריקרדיטיס);
- אדישות, חוסר ניידות;
- עור חיוור, הידרדרות במצב העור, הציפורניים, השיער;
- קצב לב מוגבר;
- הופעת שכבה עבה על פני הלשון, עלייה בגודל הבטן;
- סימנים של קרישת דם מוגברת.
תסמונת נפרוטית יכולה להתפתח בקצב שונה - הן בהדרגה והן במהירות. בנוסף, מבחינים בין מהלך טהור למהלך מעורב של המחלה. ההבדל טמון בנוכחות נוספת של לחץ דם גבוה והמטוריה.
- בצקת בתסמונת נפרוטית יכולה לבוא לידי ביטוי בדרכים שונות, אך היא תמיד קיימת. בתחילה, נוזלים מצטברים ברקמות הפנים - מתחת לעיניים, על הלחיים, במצח ובלסת התחתונה. תסמין זה נקרא "פנים נפרוטיות". עם הזמן, הצטברות הנוזלים מתפשטת לרקמות אחרות - נצפית נפיחות בגפיים, בגב התחתון, מתפתחים מיימת, הידרופריקרדיום והידרותורקס. במקרים חמורים, מתפתחת אנאסרקה - נפיחות של הגוף בכללותו.
מנגנון הבצקת בתסמונת נפרוטית יכול להיות שונה. לדוגמה, בצקת לעיתים קרובות נגרמת על ידי תכולה מוגברת של נתרן כלורי בזרם הדם. עם נפח עודף של נוזלים בגוף, לחות מתחילה לחדור דרך דופן כלי הדם לרקמות סמוכות. בנוסף, תסמונת נפרוטית מלווה באובדן מוגבר של אלבומין עם השתן, מה שמוביל לחוסר איזון בלחץ האונקוטי. כתוצאה מכך, לחות יוצאת לרקמות בעוצמה נוספת.
- אוליגוריה בתסמונת נפרוטית מסוכנת משום שהיא עלולה לעורר התפתחות של סיבוך כמו אי ספיקת כליות. אצל חולים, נפח השתן היומי יכול להיות 700-800 מ"ל או אפילו פחות. יחד עם זאת, הוא מכיל משמעותית יותר חלבון, ליפידים, מיקרואורגניזמים פתוגניים, ולפעמים יש דם (למשל, בגלומרולונפריטיס ובזאבת אדמנתית מערכתית).
- מיימת בתסמונת נפרוטית נצפית על רקע מהלך פתולוגי חמור. נוזלים מצטברים לא רק ברקמות, אלא גם בחללי הגוף - בפרט, בחלל הבטן. היווצרות בו זמנית של מיימת עם הצטברות לחות בחללי קרום הלב והפלאורל מצביעה על הופעה קרובה של בצקת מפושטת (נפוצה) של הגוף. במצב כזה, מדברים על התפתחות של ירידה כללית, או אנאסרקה.
- יתר לחץ דם עורקי בתסמונת נפרוטית אינו סימפטום בסיסי או חובה. מדדי לחץ הדם עשויים לעלות במקרה של מהלך מעורב של תסמונת נפרוטית - למשל, בגלומרולונפריטיס או במחלות מערכתיות.
תסמונת נפרוטית אצל מבוגרים
מבוגרים סובלים מתסמונת נפרוטית בעיקר בגילאי 30-40. הפתולוגיה נצפית לרוב כתוצאה מגלומרולונפריטיס, פיילונפריטיס, עמילואידוזיס ראשוני, היפרנפרום או נפרופתיה במהלך ההריון.
תסמונת נפרוטית משנית אינה קשורה ישירות לנזק לכליות ומתרחשת תחת השפעת קולגנוזות, פתולוגיות ראומטיות, תהליכים מוגלתיים בגוף, מחלות זיהומיות וטפיליות.
תסמונת נפרוטית מתפתחת בערך באותה תדירות אצל נשים וגברים. ברוב המקרים, המחלה מתבטאת לפי "תרחיש" אחד, כאשר התסמין המוביל הוא פרוטאינוריה מעל 3.0 גרם/יום, לעיתים מגיעה ל-10-15 גרם או אף יותר. עד 85% מהחלבון המופרש בשתן הוא אלבומין.
היפרכולסטרולמיה יכולה להגיע גם לרמה מקסימלית של 26 מילימול/ליטר ומעלה. עם זאת, הרפואה מתארת גם מקרים בהם רמות הכולסטרול היו בגבולות הנורמה העליונים.
באשר לנפיחות, סימפטום זה נחשב ספציפי למדי, שכן הוא נמצא אצל רוב החולים.
תסמונת נפרוטית אצל ילדים
תסמונת נפרוטית אצל הרוב המכריע של הילדים היא אידיופתית. הפתוגנזה של מצב מחלה זה, המתרחשת עם הפרעות מינימליות, טרם נחקרה במלואה. יש להניח כי ישנה עלייה בחדירות הגלומרולרית לחלבון פלזמה עקב השפעת גורמי מחזור הדם על רשת הנימים של הגלומרולי, עם נזק לאחר מכן לסרעפת שבין תהליכי הפודוציטים. ככל הנראה, רוצחי T פעילים מפרישים לימפוקינים המשפיעים על יכולת החדירה של הגלומרולי ביחס לחלבוני פלזמה, מה שמוביל לחלבון בשתן.
הסימנים הקליניים הראשונים אצל ילדים הם נפיחות, שיכולה להופיע בהדרגה או באופן אינטנסיבי, ולהשפיע על יותר ויותר רקמות.
הפרוגנוזה של תסמונת נפרוטית בילדות תלויה בתגובה לטיפול בגלוקוקורטיקוסטרואידים ובתרופות מדכאות חיסון. בתסמונת נפרוטית רגישה לסטרואידים, מושגת רמיסיה ב-95% מהמקרים, ללא הידרדרות בתפקוד הכליות.
הגרסה העמידה לסטרואידים יכולה להתקדם לשלב הסופי של אי ספיקת כליות כרונית (בתוך 5-10 שנים).
שלבים
- תסמונת נפרוטית חריפה מאופיינת בנפיחות, המופיעה בפנים בבוקר ו"נופלת" לגפיים התחתונות בערב. כמו כן נצפות עכירות וירידה בכמות השתן. חולים מתלוננים על חולשה, אדישות, כאבי ראש. אם התסמינים אינם מופיעים בחדות, אלא עולים בהדרגה, הם מדברים על מהלך תת-אקוטי של המחלה.
- תסמונת נפרוטית כרונית מאובחנת כאשר הסימנים העיקריים של הפתולוגיה מופיעים ולאחר מכן נעלמים (בדרך כלל במרווחי זמן שונים - כלומר, החמרה יכולה להתרחש אחת לכמה חודשים, או לאחר שישה חודשים). התמונה הקלינית של תקופת ההחמרה דומה לתסמינים של תסמונת נפרוטית חריפה. עם חזרות קבועות, הם מדברים על מעבר המחלה לצורה כרונית התקפית.
טפסים
תסמונת נפרוטית מחולקת בדרך כלל לסוגים ראשוניים ומשניים (כבר כתבנו על כך לעיל). עם זאת, יש צורך לשים לב לסוגים קיימים אחרים של פתולוגיה על מנת להרחיב את ההבנה הכללית של המחלה.
- תסמונת נפרוטית מולדת היא פתולוגיה המתפתחת אצל תינוק לפני גיל 3 חודשים. המחלה המולדת יכולה להיות ראשונית (תסמונת שנקבעה גנטית) או משנית (על רקע פתולוגיות מולדות כמו ציטומגלווירוס, טוקסופלזמוזיס, עגבת, שחפת, HIV, טרומבוז בוורידים הכלייתיים). תסמונת ראשונית מתייחסת לפתולוגיה תורשתית אוטוזומלית רצסיבית המתבטאת פשוטו כמשמעו מהיום הראשון לחייו של התינוק. עם פרוטאינוריה חמורה והתפתחות אי ספיקת כליות, קיים סיכון גבוה לתמותה - תוך מספר חודשים.
- תסמונת נפרוטית אידיופטית היא פתולוגיה המאובחנת בילדים ב-90% מהמקרים. ישנן מספר צורות היסטולוגיות של פתולוגיה אידיופטית: מחלת שינוי מינימלי, התפשטות מזנגיאלית וטרשת גלומרולוסקלרוזיס מוקדית סגמנטלית. מחלת שינוי מינימלי מסתיימת בהחלמה מלאה של החולים ב-95% מהמקרים. עם התפשטות מזנגיאלית, התפשטות מפושטת של תאי מזנגיאלית ומטריצה מתרחשת ב-5% מהמקרים. אותו הדבר נצפה עם גלומרולוסקלרוזיס מוקדית סגמנטלית, אך התמונה משלימה גם צלקות רקמה סגמנטליות. תסמונת נפרוטית אידיופטית מתרחשת בכל גיל, לרוב בגילאי 2-6 שנים. זיהום קל או אלרגיה קלה, או אפילו עקיצת חרק, יכולים להיות גורם מעורר.
- תסמונת נפרוטית בגלומרולונפריטיס מתפתחת בכ-75% מהמקרים. ניתן לומר שהתפתחות המחלה היא סיבוך של פתולוגיה דלקתית של הגלומרולי. בהתאם לגרסה של מהלך המחלה, נבדלים הדברים הבאים:
- גלומרולונפריטיס חריפה עם תסמונת נפרוטית (נמשכת פחות משלושה חודשים);
- גלומרולונפריטיס תת-אקוטי (נמשך בין שלושה ל-12 חודשים);
- גלומרולונפריטיס כרונית עם תסמונת נפרוטית (התסמינים מתגברים במהלך שנה, קיים סיכון גבוה לפתח אי ספיקת כליות).
- תסמונת נפרוטית בעמילואידוזיס היא אחת הביטויים של עמילואידוזיס מערכתית, שבה מופר חילוף החומרים של חלבונים ופחמימות, ועמילואיד מופקד ברקמות הכליה - תרכובת מורכבת של פוליסכריד-חלבון הגורמת להפרעה בתפקוד האיבר. מהלך העמילואידוזיס קשור תמיד להתפתחות תסמונת נפרוטית עם מעבר נוסף לצורה כרונית של אי ספיקת כליות.
- תסמונת בצקת נפרוטית מאובחנת בנוכחות שלושה מרכיבים הכרחיים: שינויים בחדירות דפנות כלי הדם, אגירת נתרן וירידה בלחץ האונקוטי של הדם. הפתוגנזה של תסמונת כזו נקבעת על ידי היחס בין הפעילות של מערכות גוף שונות המווסתות את שמירה על הומאוסטזיס של נתרן-מים.
- תסמונת נפרוטית מסוג פיני היא סוג אוטוזומלי רצסיבי של פתולוגיה מולדת המזוהה מתקופת היילוד ועד שלושה חודשים. היסטולוגיה מגלה התרחבות שרשרת ברורה של החלקים הפרוקסימליים של הנפרון ושינויים אחרים, כמו גם פקעיות רבות בקוטר מוגבר ופקעיות עובריות. הגורם לפתולוגיה זו הוא מוטציה גנטית (גן NPHS1). השימוש במונח זה מוסבר על ידי השכיחות הגבוהה של מחלה זו בפינלנד.
- סוג הפתולוגיה המלא מאופיין במערכת מלאה של תסמינים אופייניים למחלה זו. תסמונת נפרוטית לא שלמה מלווה בהיעדר כל סימן אופייני - לדוגמה, חלבון בשתן בולט מאובחן עם בצקת קלה.
- תסמונת נפרוטית בסוכרת מתפתחת על רקע נפרופתיה סוכרתית. מצב פתולוגי זה נחשב מסוכן מאוד עבור המטופל ומורכב ממספר שלבים: מיקרואלבומינוריה, פרוטאינוריה ושלב סופי של אי ספיקת כליות כרונית. התפתחות קומפלקס התסמינים הנפרוטיים במקרה זה נובעת משינויים והפרעות המתרחשים בדרך כלל במהלך מהלך ארוך הטווח של סוכרת.
- תסמונת נפרוטית אינפנטילית היא מונח פדיאטרי שמשמעותו שהמחלה מופיעה אצל ילד מתחת לגיל שנה.
- תסמונת נפרוטית ב-SLE נגרמת על ידי התפתחות של מה שנקרא דלקת זאבת, אחת הביטויים המסוכנים והחשובים ביותר מבחינה פרוגנוסטית של המחלה. מנגנון הופעת המחלה מתייחס לווריאנטים של קומפלקס חיסוני. קישור נוגדנים ל-DNA ולנוגדנים עצמיים אחרים לממברנה הבסיסית של פקעיות הכליה מוביל לגירוי של המשלים ולגיוס מבנים דלקתיים לפקעות הכליה.
- תסמונת נפרוטית עם המטוריה אינה שייכת לוריאנטים של המהלך הקלאסי של המחלה. אם המצב הכואב מלווה בהופעת דם בשתן, מדובר בצורה מעורבת של פתולוגיה.
בהתאם לתגובת הגוף לטיפול המקובל בפרדניזולון, תסמונת נפרוטית מחולקת לצורות רגישות לסטרואידים ועמידות לסטרואידים.
תסמונת הרגישות לסטרואידים מאופיינת בהופעת רמיסיה תוך 2-4 שבועות (במקרים פחות נפוצים - 6-8 שבועות) מתחילת הטיפול. בתורו, הצורה הרגישה לסטרואידים מחולקת לתת-קטגוריות:
- סוג שאינו חוזר (הפוגה מלאה לטווח ארוך);
- סוג חוזר לעיתים רחוקות (התקפים מתרחשים בתדירות נמוכה יותר מפעמיים בשישה חודשים);
- סוג חוזר לעתים קרובות (התקפים חוזרים מתרחשים לפחות פעמיים בתוך שישה חודשים);
- תסמונת נפרוטית תלוית סטרואידים (הישנות המחלה נצפית על רקע הפחתת מינון הפרדניזולון, או לא יאוחר משבועיים לאחר הפסקת התרופה);
- וריאנט רגיש מאוחר (הפוגה מתרחשת 8-12 שבועות לאחר תחילת השימוש בסטרואידים.
תסמונת נפרוטית עמידה לסטרואידים היא מהלך של המחלה שבו תגובת הגוף בצורה של רמיסיה נעדרת במהלך קורס מלא של חודשיים של פרדניזולון.
סיבוכים ותוצאות
עם תסמונת נפרוטית, מתרחשים שינויים פתולוגיים שונים בגוף. עם קיום ממושך, הם יכולים להוביל להתפתחות של השלכות שליליות, למשל:
- סיבוכים זיהומיים הם תוצאה של חסינות מוחלשת וגם של רגישות מוגברת של האורגניזם לפתוגנים. הסיכון למחלה עולה עקב גורמים כמו אובדן אימונוגלובולינים בשתן, מחסור בחלבון ונטילת תרופות מדכאות חיסון. סיבוכים זיהומיים יכולים להיגרם על ידי זיהומים סטרפטוקוקליים, פנאומוקוקליים, כמו גם חיידקי גרם (-) אחרים. ההתפתחות הנפוצה ביותר המתועדת היא דלקת ריאות, אלח דם ודלקת הצפק.
- הפרעות בחילוף החומרים של שומנים, שינויים טרשתיים, אוטם שריר הלב - סיבוכים אלה נגרמים בדרך כלל על ידי עלייה ברמת הכולסטרול בדם, האצת סינתזת חלבון בכבד וירידה בתכולת הליפאז בדם.
- הפרעות במטבוליזם של סידן, בתורן, גורמות לירידה בצפיפות העצם, לשינויים במבנה העצם, אשר כרוכים בבעיות רבות. ככל הנראה, סיבוך זה נגרם על ידי אובדן חלבון קושר ויטמין D בשתן, הידרדרות בספיגת הסידן, וכן טיפול אינטנסיבי בסטרואידים.
- סיבוכים טרומבוטיים מאובחנים לעיתים קרובות בחולים עם תסמונת נפרוטית. עלייה בקרישת הדם מוסברת על ידי אובדן של חלבונים נוגדי קרישה פרופיברינוליזין ואנטיתרומבין III בשתן. במקביל, יש עלייה בגורמי עיבוי דם. כדי למנוע סיבוך זה, רופאים ממליצים ליטול נוגדי קרישה במהלך ששת החודשים הראשונים מרגע התפתחות הפתולוגיה הנפרוטית.
- הירידה בנפחי הדם במחזור הדם מתרחשת על רקע היפואלבומינמיה וירידה בלחץ הפלזמה האונקוטי. הסיבוך מתפתח כאשר תכולת האלבומין בסרום יורדת מתחת ל-1.5 גרם/ד"ל.
בין היתר, ניתן להבחין בתוצאות פחות שכיחות של תסמונת נפרוטית, יתר לחץ דם ואנמיה של חוסר ברזל.
הישנות של תסמונת נפרוטית יכולה להתפתח בצורה התלויה בסטרואידים של המחלה. כדי למנוע התקפים חוזרים ונשנים של המחלה, המטופלים עוברים בדיקה מפורטת ובוחרים בקפידה את הטיפול תוך התחשבות בכל האפשרויות הזמינות. תדירות ההישנות תלויה בחומרת המחלה, כמו גם במצב הכללי של גוף המטופל.
אבחון תסמונת נפרוטית
קריטריוני האבחון העיקריים לתסמונת נפרוטית הם נתוני בדיקות קליניות ומעבדתיות:
- נוכחות של אינדיקטורים לחלבון בשתן חמור (יותר מ-3 גרם/יום למבוגרים, יותר מ-50 מ"ג/ק"ג/יום לילדים);
- רמות היפואלבומינמיה מתחת ל-30 גרם/ליטר, כמו גם דיספרוטאינמיה;
- דרגות שונות של נפיחות (מנפיחות קלה יחסית ועד אנאסרקה);
- נוכחות של היפרליפידמיה ודיסליפידמיה;
- גורמי קרישה פעילים;
- הפרעה בחילוף החומרים של זרחן וסידן.
תשאול, בדיקה ואבחון אינסטרומנטלי הם גם חובה ואינפורמטיביים. כבר במהלך הבדיקה הרופא עשוי להבחין בנפיחות כללית, עור יבש, נוכחות של פלאק על הלשון, סימפטום חיובי של פסטרנצקי.
בנוסף לבדיקה רפואית, השלב הבא צריך להיות הליכי אבחון - הן מעבדתיים והן אינסטרומנטליים.
בדיקות מעבדה כוללות דגימות דם ושתן חובה:
ספירת דם מלאה עבור תסמונת נפרוטית |
המחלה מאופיינת ברמות גבוהות של טסיות דם, לויקוציטים ו-ESR, ורמות נמוכות של המוגלובין. |
בדיקת דם ביוכימית לתסמונת נפרוטית |
איכות מטבוליזם החלבון מאופיינת בהיפופרוטאינמיה, היפואלבומינמיה ועלייה בכמות ה-α-גלובולינים. בנוסף, נצפית עלייה ברמת הכולסטרול והטריגליצרידים. רמות מוגברות של אוריאה, חומצת שתן וקריאטינין מעידות על תפקוד כלייתי לקוי. אם הסיבה הבסיסית לקומפלקס התסמינים הנפרוטיים היא גלומרולונפריטיס, הרופא ישים לב לנוכחות סימנים של תהליך דלקתי (עלייה ברמות C-reactive protein, עלייה ברמות סרומוקואידים, היפרפיברינוגנמיה). |
בדיקת דם אימונולוגית |
מאפשר לתעד את נוכחותם של לימפוציטים מסוג T ו-B, קומפלקסים חיסוניים ותאי זאבת בזרם הדם. |
היפרליפידמיה בתסמונת נפרוטית עשויה להיות סימן ראשוני להתפתחות אי ספיקת כליות, אך לא תמיד: לפעמים זה פשוט מצביע על נוכחות של טרשת עורקים, או בעיות מסוימות בתזונת המטופל. בדיקות מעבדה מיוחדות מאפשרות לנו לזהות שברים השייכים לליפידים. אנו מדברים על ליפופרוטאינים בצפיפות נמוכה, ליפופרוטאינים בצפיפות גבוהה, כולסטרול כללי ומדד טריגליצרידים.
היפרכולסטרולמיה בתסמונת נפרוטית היא משנית. אצל אדם בריא, רמות כולסטרול גבוהות מוגדרות כערכים > 3.0 mmol/L (115 mg/dL). על פי הנחיות ESC/EAS, אין הנחיות לרמת הכולסטרול הקובעת היפרכולסטרולמיה. לכן, ישנם חמישה טווחים ספציפיים של רמות LDL-C, הקובעים את אסטרטגיית הטיפול.
ניתוח שתן כללי |
המחלה מאופיינת בצלינדריה, היפרפרוטאינוריה. ניתן למצוא אריתרוציטים בשתן, המשקל הסגולי עולה. |
בדיקה בקטריולוגית של שתן |
מסייע בזיהוי חיידקים הנמצאים בשתן (בנוכחות בקטריאוריה). |
מבחן לפי נצ'יפורנקו |
נצפית עלייה בתכולת הצילינדרים, הלויקוציטים והאדיתרוציטים. |
מבחן זימניצקי |
מאפשר לקבוע היפראיזוסטנוריה ואוליגוריה, האופייניות לקומפלקס הסימפטומים הנפרוטיים. |
מבחן רהברג-טארייב |
אוליגוריה וסינון גלומרולרי לקוי צוינו. |
פרוטאינוריה נקבעת במהלך בדיקת שתן כללית: כמות החלבון עולה בדרך כלל על 3.5 גרם/יום. השתן עכור, מה שמשמש כעדות נוספת לנוכחות חלבון, מיקרואורגניזמים פתוגניים, שומנים וליחה.
אבחון אינסטרומנטלי כולל:
ביופסיה של כליה |
הליך זה מבוצע על ידי לקיחת רקמת איבר לצורך מיקרוסקופיה נוספת. הליך זה מאפשר לאפיין נזק לכליות. |
אולטרסאונד של הכליות |
מסייע בבחינת מבנה האיברים, גודלם, מיקוםם וצורת הכליות, קביעת נוכחות של תהליכי גידול וציסטות. תסמונת נפרוטית באולטרסאונד מאופיינת גם בנוכחות מיימת. |
צילום רנטגן של הריאות |
ההפרעות מורכבות משינויים פתולוגיים במערכת הריאה ובמדיאסטינום. |
סינטיגרפיה דינמית |
מאפשר לך להעריך את זרימת נוזל השתן מהכליות דרך השופכנים לשלפוחית השתן. |
אורוגרפיה |
הליך רדיולוגי המבוסס על יכולתן של הכליות להפריש חומרי ניגוד מיוחדים לאחר החדרתם לגוף. סימנים רדיולוגיים של תסמונת נפרוטית עשויים לבוא לידי ביטוי בפולימורפיזם ואסימטריה של הפרעות, התלויות ביחס בין תהליכים דלקתיים וטרשתיים באיברים. |
אלקטרוקרדיוגרפיה |
זה מבוצע כדי להעריך הפרעות אלקטרוליטים בגוף במקרה של פתולוגיה נפרוטית. |
אבחון דיפרנציאלי
מבחינים בין גלומרולופתיות שונות, אשר בתורן יכולות לגרום להתפתחות המחלה:
- מחלת שינוי מינימלי (נפרוזיס ליפואידית) היא הסיבה הבסיסית הנפוצה ביותר לתסמונת נפרוטית אידיופטית ברפואת ילדים;
- גלומרולוסקלרוזיס סגמנטלית מוקדית היא צורה נדירה של תסמונת נפרוטית עמידה לסטרואידים;
- גלומרולונפריטיס (כולל הצורה הממברנופרוליפרטיבית של המחלה);
- נפרופתיה קרומית ו-IgA.
דלקת פיילונפריטיס חריפה מאופיינת בעלייה פתאומית בטמפרטורה ל-38-39 מעלות צלזיוס, חולשה פתאומית, בחילות ובצקת. גלילנוריה, פרוטאינוריה ואריתרוציטוריה אינן נחשבות לתסמינים ספציפיים לפיילונפריטיס, ולכן הן בין הסימנים הראשונים לאבחון מבדל.
אי ספיקת כליות חריפה יכולה להתפתח כסיבוך של תסמונת נפרוטית. לכן, חשוב מאוד לשים לב להידרדרות בזמן ולספק לחולה טיפול רפואי מתאים. השלב הראשון של התפתחות ARF מאופיין בקצב לב מוגבר, ירידה בלחץ הדם, צמרמורות ועלייה בטמפרטורת הגוף. לאחר 1-2 ימים, נצפים אוליגואנוטריה, בחילות והקאות. ריח אמוניה מהנשימה אופייני גם הוא.
אי ספיקת כליות כרונית היא תוצאה של מהלך המחלה החריף ומלווה בנמק הדרגתי של רקמת הכליה. כמות תוצרי חילוף החומרים של חנקן בדם עולה, העור מתייבש עם גוון צהבהב. חסינותו של המטופל יורדת בחדות: אופייניים לזיהומים בדרכי הנשימה החריפות תכופים, דלקת שקדים ודלקת גרון. המחלה מתקדמת עם שיפורים והחמרות תקופתיים במצב.
הבדלים בין תסמונת נפרוטית לתסמונת נפריטית
ישנם שני קומפלקסים של תסמינים, ששמותיהם מתבלבלים לעתים קרובות: עם זאת, מדובר בשתי מחלות שונות לחלוטין המתפתחות על רקע תהליך דלקתי בפקעיות הכליות. תסמונת נפריטית בדרך כלל נגרמת על ידי פגיעה מבנית אוטואימונית של הפקעיות. מצב זה מלווה בכל המקרים בעלייה בלחץ הדם, כמו גם בסימנים של פתולוגיה בדרכי השתן (תסמונת השתן מאופיינת בסימנים כגון אריתרוציטוריה, חלבון בשתן עד 3.0-3.5 גרם/ליטר, לויקוציטוריה, גליל). נוכחות בצקת אינה חובה, כמו בתסמונת נפרוטית, אך היא עשויה להופיע - בצורת נפיחות קלה של העפעפיים, האמות או האצבעות.
בגרסה הנפריטית, הנפיחות אינה מתרחשת כתוצאה מחוסר חלבון, אלא כתוצאה מאגירת נתרן בזרם הדם.
למי לפנות?
יַחַס תסמונת נפרוטית
נפרולוג מטפל בחולים עם מחלת כליות ובטיפול בתסמונת נפרוטית. ככלל, חולים מאושפזים כדי לקבוע את סיבת המחלה, לספק טיפול חירום וגם כאשר מתעוררים סיבוכים.
הנחיות קליניות לטיפול בתסמונת נפרוטית
תסמונת נפרוטית היא מכלול של תסמינים וסימנים קליניים הקשורים בדרך כלל למחלת כליות, מה שמוביל לאובדן חלבון בשתן ולבצקת. טיפול וניהול בתסמונת נפרוטית דורשים פיקוח רפואי צמוד ועשויים לכלול את ההנחיות הקליניות הבאות:
- זיהוי וטיפול במחלה הבסיסית: תסמונת נפרוטית יכולה להיגרם על ידי מגוון מחלות כליות, כגון מחלת כליות מינימלית, סוכרת, נפרופתיה עם שינויים מפושטים בקרומי קרום הבסיס ועוד. חשוב לזהות את המחלה הבסיסית ולטפל בה בהתאם לאופייה.
- שליטה בלחץ דם: רוב החולים עם תסמונת נפרוטית עלולים לסבול מלחץ דם גבוה. שליטה בלחץ הדם, ובמידת הצורך, טיפול, יכולים לסייע בהפחתת אובדן חלבון ולהגן על הכליות.
- טיפול בבצקת: בצקת היא תסמין שכיח של תסמונת נפרוטית. טיפול בבצקת עשוי לכלול הגבלת צריכת מלח, שימוש בתרופות משתנות ושליטה ברמות החלבון בתזונה.
- תיקון דיסליפידמיה: חולים רבים עם תסמונת נפרוטית סובלים מרמות גבוהות של כולסטרול וטריגליצרידים בדם. טיפול בהיפרליפידמיה עשוי להיות נחוץ כדי להפחית את הסיכון למחלות לב וכלי דם.
- מניעת פקקת: לחולים עם תסמונת נפרוטית יש סיכון מוגבר לפתח קרישי דם. הרופא שלך עשוי לרשום תרופות נוגדות קרישה או תרופות נוגדות טסיות כדי למנוע פקקת.
- טיפול תומך: במקרים מסוימים, ייתכן שיהיה צורך בטיפול תומך, כולל טיפול חלופי בחלבון (אלבומין) או תרופות מווסתות את מערכת החיסון.
- ניטור רפואי קבוע: חולים עם תסמונת נפרוטית צריכים להיבדק ולנטר באופן קבוע על ידי רופא כדי לנטר את מצב הכליות שלהם ואת יעילות הטיפול.
כמו בכל מצב רפואי, הטיפול בתסמונת נפרוטית צריך להיות תחת פיקוחו של איש מקצוע מוסמך בתחום הבריאות, אשר יכול להתאים את הטיפול לצרכים האישיים של כל מטופל.
מְנִיעָה
כדי למנוע התפתחות של מחלת נפרוטית, עליך לנסות לפעול לפי הכללים הבאים:
- יש צורך לשמור על משטר צריכת נוזלים אופטימלי. ניתן לשתות מים נקיים רגילים, תה ירוק, קומפוט פירות יבשים או פירות יער, מיץ חמוציות או לינגונברי. צריכה נמוכה של נוזלים עלולה להוביל ל"קיבוע" חיידקים במערכת השתן, כמו גם להיווצרות אבנים בכליות.
- מומלץ לשתות מעת לעת תה צמחים על בסיס עשבי תיבול "כליות": פטרוזיליה, דובי, עלי לינגונברי, דובי.
- בעונה המתאימה, יש צורך לשים לב מספיק לצריכת שרף ליבנה, פירות יער, ירקות ופירות (תפוחים, מלפפונים, קישואים, אבטיחים).
- חלק מהדיאטות, במיוחד דיאטות קפדניות, עלולות להפריע לתפקוד הכליות התקין. הכליות זקוקות לאספקה מלאה וסדירה של נוזלים ומזון כאחד.
- היפודינמיה מזיקה לכליות. לכן חשוב לנהל אורח חיים פעיל ככל האפשר: ללכת, לשחות, לרקוד, לרכוב על אופניים וכו'.
בכל סימן ראשוני לבעיות בכליות, יש לפנות לרופא: אסור לתת תרופות עצמיות (במיוחד לא עם תרופות אנטיבקטריאליות ותרופות חזקות אחרות). טיפול שגוי עלול להוביל להתפתחות סיבוכים חמורים, שלעתים קרובות נשארים עם אדם לכל החיים.
תַחֲזִית
הפרוגנוזה לתסמונת נפרוטית עשויה להשתנות בהתאם לאטיולוגיה של המחלה. ניתן לקוות להחלמה מלאה אם תסמינים אלו היו תוצאה של פתולוגיה ניתנת לריפוי (לדוגמה, מחלה זיהומית, תהליך גידול, הרעלת סמים). זה נצפה בערך בכל ילד שני, אך אצל מבוגרים - הרבה פחות.
ניתן לדון בפרוגנוזה חיובית יחסית אם מקרה ספציפי של מחלת נפרוטית מתאים לטיפול הורמונלי או במצבים של דיכוי חיסוני. אצל חלק מהחולים, נצפית היעלמות ספונטנית של התקפי המחלה לאחר חמש שנים.
בתהליכים אוטואימוניים, טיפול פליאטיבי מתבצע בעיקר. תסמונת נפרוטית סוכרתית מתקרבת לעיתים קרובות לתוצאה הסופית שלה תוך 4-5 שנים.
עבור כל מטופל, הפרוגנוזה יכולה להשתנות תחת השפעת פתולוגיות זיהומיות, על רקע לחץ דם מוגבר ותרומבוז בכלי הדם.
תסמונת נפרוטית המסובכת על ידי אי ספיקת כליות היא בעלת מהלך שלילי ביותר: השלב הסופי יכול להתרחש תוך שנתיים.


 [
[