המומחה הרפואי של המאמר
פרסומים חדשים
תסמונת מרטין-בל
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
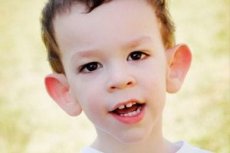
תסמונת מרטין-בל תוארה בשנת 1943 על ידי רופאים, שעל שמם היא נקראה. המחלה היא הפרעה גנטית המורכבת מפיגור שכלי. בשנת 1969 זוהו שינויים בכרומוזום X (שבריריות בזרוע הדיסטלית) האופייניים למחלה זו. בשנת 1991 גילו מדענים את הגן האחראי להתפתחות מחלה זו. מחלה זו נקראת גם "תסמונת ה-X השביר". גם בנים וגם בנות רגישים למחלה, אך בנים נפגעים בתדירות גבוהה יותר (פי 3).
אֶפִּידֶמִיוֹלוֹגִיָה
תסמונת מרטין-בל היא מחלה שכיחה למדי: 0.3-1.0 מתוך 1,000 גברים סובלים ממחלה זו, ו-0.2-0.6 מתוך 1,000 נשים. יתר על כן, ילדים עם תסמונת מרטין-בל נולדים בכל היבשות באותה תדירות. ברור שלאום, צבע עור, צורת עיניים, תנאי חיים ורווחתם של אנשים אינם משפיעים על הופעת המחלה. תדירות הופעתה דומה רק לתדירות תסמונת דאון (מחלה אחת מתוך 600-800 יילודים). חמישית מהנשאים הגברים של הגן המשתנה הם בריאים, ללא חריגות קליניות או גנטיות, לשאר יש סימנים של פיגור שכלי מצורות קלות עד חמורות. בקרב נשאיות, קצת יותר משליש חולות.
תסמונת ה-X השביר משפיעה על כ-1 מתוך 2,500-4,000 גברים ואחת מתוך 7,000-8,000 נשים. שכיחות הנשאיות בקרב נשים מוערכת ב-1 מתוך 130-250; שכיחות הנשאיות בקרב גברים מוערכת ב-1 מתוך 250-800.
גורם ל תסמונת מרטין-בל
תסמונת מרטין-בל מתפתחת עקב הפסקה מלאה או חלקית של ייצור חלבון ספציפי בגוף. זה קורה עקב חוסר תגובה מצד הגן FMR1, הממוקם בכרומוזום X. המוטציה מתרחשת כתוצאה מארגון מחדש של הגן מווריאציות מבניות לא יציבות של מצבי הגן (אללים), ולא מההתחלה. המחלה מועברת רק דרך הקו הגברי, והגבר לא בהכרח חולה. נשאים זכרים מעבירים את הגן לבנותיהם בצורה לא משתנה, כך שהפיגור השכלי שלהם אינו ברור. עם העברה נוספת של הגן מהאם לילדיה, הגן משתנה, וכל הסימנים האופייניים למחלה זו מופיעים.
פתוגנזה
הפתוגנזה של תסמונת מרטין-בל מבוססת על מוטציות במנגנון הגנים, המובילות לחסימת ייצור חלבון FMR, חלבון חיוני לגוף, במיוחד בנוירונים, וקיים ברקמות שונות. מחקרים מראים שחלבוני FMR מעורבים ישירות בתהליכי ויסות התרגומים המתרחשים ברקמת המוח. היעדר חלבון זה או ייצורו המוגבל על ידי הגוף מוביל לפיגור שכלי.
בפתוגנזה של המחלה, היפרמתילציה של גנים נחשבת להפרעה מרכזית, אך טרם ניתן היה לזהות באופן סופי את מנגנון התפתחות ההפרעה הזו.
במקביל, התגלתה גם הטרוגניות של הלוקוס של הפתולוגיה, הקשורה לפוליאלליזם, כמו גם לפולילוקוס. נקבעה נוכחותם של וריאנטים אלליים של התפתחות המחלה, הנגרמים מקיומן של מוטציות נקודתיות, כמו גם מהרס הגן מסוג FMRL.
לחולים יש גם 2 שלישיות שבירות הרגישות לחומצה פולית, הממוקמות באורך 300 קילו-בייט, וכן 1.5-2 מיליון נקודות בסיס מהשלישייה השבירה המכילה את הגן FMR1. מנגנון המוטציות המתרחשות בגנים FRAXE ו-FRAXF (הם מזוהים בשלשות השבריריות שהוזכרו לעיל) קשור למנגנון ההפרעות בתסמונת מרטין בל. מנגנון זה נגרם על ידי התפשטות חזרות GCC ו-CGG, הגורמות למתילציה של מה שנקרא איי CpG. בנוסף לצורה הקלאסית של הפתולוגיה, ישנם גם 2 סוגים נדירים הנבדלים עקב התפשטות חזרות טרינוקלאוטיד (במיוזה זכרית ונקבית).
נמצא כי בצורה הקלאסית של התסמונת, לחולה חסר חלבון נוקלאוציטופלזמי מיוחד מסוג FMR1, אשר מבצע את תפקיד הקישור ל-mRNA שונים. בנוסף, חלבון זה מקדם היווצרות של קומפלקס המסייע בביצוע תהליכי תרגום בתוך הריבוזומים.
תסמינים תסמונת מרטין-בל
כיצד לזהות את המחלה אצל ילדים? מהם הסימנים הראשונים? בחודשים הראשונים לחייו של ילד, אי אפשר לזהות את תסמין מרטין-בל, אלא שלפעמים נצפית ירידה בטונוס השרירים. לאחר שנה, התמונה הקלינית של המחלה ברורה יותר: הילד מתחיל ללכת ולדבר באיחור, לפעמים הדיבור נעדר לחלוטין. הוא היפראקטיבי, מנופף בידיו באופן אקראי, מפחד מהמונים ומרעש, עקשן, יש התפרצויות זעם חדות, חוסר יציבות רגשית, מתרחשים התקפים אפילפטיים, אינו יוצר קשר עין. אצל חולים עם תסמונת מרטין-בל, המחלה מתגלה גם במראה שלהם: אוזניים בולטות וגדולות, המצח כבד, הפנים מוארכות, הסנטר בולט, פזילה, ידיים ורגליים רחבות. הם מאופיינים גם בהפרעות אנדוקריניות: לעתים קרובות משקל רב, השמנת יתר, אשכים גדולים אצל גברים, גיל ההתבגרות המוקדם.

בקרב חולים עם תסמונת מרטין-בל, רמת האינטליגנציה משתנה מאוד: מפיגור שכלי קל ועד מקרים חמורים. אם לאדם רגיל יש מנת אינטליגנציה (IQ) של 100 בממוצע, ולגאון יש 130, אז לאנשים הרגישים למחלה יש 35-70.
כל התסמינים הקליניים של הפתולוגיה ניתנים לאפיון על ידי שלישיית ביטויים עיקריים:
- אוליגופרניה (IQ הוא 35-50);
- דיסמורפוביה (נצפות אוזניים בולטות ופרגנתיזם);
- מקרואורכידיזם, המופיע לאחר תחילת גיל ההתבגרות.
כ-80% מהחולים סובלים גם מצניחת מסתם דו-צניפי.
עם זאת, הצורה המלאה של התסמונת מתבטאת רק ב-60% מכלל החולים. ב-10% מזוהה רק פיגור שכלי, ובשאר המחלה מתפתחת עם שילוב שונה של תסמינים.
בין הסימנים הראשונים של המחלה, המופיעים בגיל צעיר:
- הילד החולה מפגין פיגור שכלי משמעותי בהשוואה להתפתחותם של בני גילם;
- הפרעות קשב וריכוז;
- עקשנות חזקה;
- ילדים מתחילים ללכת ולדבר די מאוחר;
- נצפות היפראקטיביות והפרעות בהתפתחות דיבור;
- התקפי כעס חזקים מאוד ובלתי נשלטים;
- אילמות עלולה להתפתח - זהו חוסר דיבור מוחלט אצל ילד;
- התינוק חווה חרדה חברתית ומסוגל להיכנס לפאניקה עקב רעש חזק או כל צליל חזק אחר;
- הילד מנופף בזרועותיו באופן בלתי נשלט וכאוטי;
- ביישנות נצפית, הילד חושש להיות במקומות צפופים;
- הופעתם של רעיונות אובססיביים שונים, מצב רגשי לא יציב;
- התינוק עלול להסס ליצור קשר עין עם אנשים.
אצל מבוגרים, נצפים הסימפטומים הבאים של הפתולוגיה:
- מראה ספציפי: פנים מוארכות עם מצח כבד, אוזניים גדולות בולטות, סנטר בולט מאוד;
- רגליים שטוחות, דלקת אוזניים ופזילה;
- גיל ההתבגרות מתרחש מוקדם למדי;
- השמנת יתר עלולה להתפתח;
- לעתים קרובות למדי, מומים בלב נצפים בתסמונת מרטין-בל;
- אצל גברים, נצפית הגדלת אשכים;
- מפרקי המפרקים הופכים ניידים מאוד;
- המשקל והגובה עולים בצורה חדה.
אבחון תסמונת מרטין-בל
כדי לאבחן את תסמונת מרטין בל, עליך לפנות לגנטיקאי מוסמך. האבחון נעשה לאחר בדיקות גנטיות ספציפיות המאפשרות לזהות את הכרומוזום הפגום.
בדיקות
בשלב מוקדם של המחלה, נעשה שימוש בשיטה ציטוגנטית, שבה נלקח מקטע של חומר תאי מהמטופל, אליו מוסיפים חומצה פולית כדי לעורר שינויים בכרומוזומים. לאחר פרק זמן מסוים, מזוהה אזור בכרומוזום שבו יש דילול ניכר - זהו סימן לנוכחות תסמונת ה-X השביר.
עם זאת, בדיקה זו אינה מתאימה לאבחון בשלבים מאוחרים יותר של המחלה, משום שדיוקה מצטמצם עקב השימוש הנרחב במולטי-ויטמינים המכילים חומצה פולית.
אבחון משולב של תסמונת מרטין-בל הוא בדיקה גנטית מולקולרית, הכוללת קביעת מספר חזרות הטרינוקלאוטיד בגן.
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ]
אבחון אינסטרומנטלי
שיטה ספציפית ביותר לאבחון אינסטרומנטלי היא PCR (תגובת שרשרת פולימראז), המאפשרת לחקור את מבנה שאריות חומצות האמינו הכלולות בכרומוזום X ובכך לקבוע את נוכחותה של תסמונת מרטין בל.
ישנה גם שיטה נפרדת, ספציפית אף יותר, לאבחון פתולוגיה - שילוב של PCR וגילוי באמצעות אלקטרופורזה קפילרית. שיטה זו מדויקת ביותר ומזהה פתולוגיה כרומוזומלית בחולות עם אי ספיקת שחלתים ראשונית, כמו גם תסמונת אטקסית.
ניתן לקבוע את נוכחות הפגם לאחר ביצוע אבחון באמצעות EEG. לחולים במחלה זו יש פעילות מוחית ביואלקטרית דומה.
אילו בדיקות נדרשות?
אבחון דיפרנציאלי
שיטות מובחנות המסייעות לחשוד בתסמונת כוללות:
- קליני - 97.5% מהחולים סובלים מסימנים ברורים של פיגור שכלי (בינוני או עמוק); ל-62% אוזניים גדולות בולטות; ל-68.4% סנטר ומצח בולטים גדולים; ל-68.4% מהבנים אשכים מוגדלים, ל-41.4% מוזרויות דיבור (קצב דיבור לא אחיד, עוצמת קול בלתי נשלטת וכו');
- ציטוגני - דם נבדק לתרבית לימפוציטים, נקבע מספר התאים עם כרומוזום X שביר לכל 100 תאים שנחקרו;
- אלקטרואנצפלוגרפיה - נרשמים שינויים בדחפים חשמליים של המוח הספציפיים לתסמונת מרטין-בל.
למי לפנות?
יַחַס תסמונת מרטין-בל
בטיפול בחולים בוגרים, משתמשים בתרופות נוגדות דיכאון עם פסיכוסטימולנטים. תהליך הטיפול התרופתי מנוטר באופן מתמיד על ידי פסיכולוג ופסיכיאטר. בנוסף, מבוצעות במרפאות פרטיות הליכי הזרקה מיקרוסקופית עם תרופות כגון צ'רבריליזין (או נגזרותיו), כמו גם ציטומדיה (כגון סולקוסריל או לידאז).
בהתפתחות תסמונת אטקסית, משתמשים בתרופות מדללות דם ובנוטרופיקה. בנוסף, נרשמים תערובות חומצות אמינו ואנגיו-פרוטקטורים. לנשים עם אי ספיקת שחלתים ראשונית נקבע טיפול מתקן באמצעות תרופות צמחיות ואסטרוגנים.
אנטגוניסטים של קולטני גלוטמין משמשים גם בטיפול.
באופן מסורתי, הטיפול בתסמונת מרטין-בל כרוך בשימוש בתרופות המשפיעות על תסמיני המחלה, אך לא על הגורם לה. טיפול זה כרוך במתן תרופות נוגדות דיכאון, נוירולפטיות ופסיכוסטימולנטים. לא כל התרופות מיועדות לשימוש בילדים, ולכן רשימת התרופות מוגבלת למדי. נוירולפטיות שניתן להשתמש בהן לאחר 3 שנים (הגיל המוקדם ביותר למתן אותן) כוללות הלופרידול בטיפות ובטבליות, כלורפרומזין בתמיסה ופריציאזין בטיפות. לכן, מינון ההלופרידול לילדים מחושב בהתאם למשקל הגוף. למבוגרים, המינון נקבע באופן אינדיבידואלי. הוא נלקח דרך הפה, החל מ-0.5-5 מ"ג 2-3 פעמים ביום, לאחר מכן המינון עולה בהדרגה ל-10-15 מ"ג. כאשר חל שיפור, עוברים למינון נמוך יותר כדי לשמור על המצב שהושג. במקרה של תסיסה פסיכומוטורית, 5-10 מ"ג נקבעים תוך שרירית או תוך ורידית, מספר חזרות אפשריות לאחר 30-40 דקות. המינון היומי לא יעלה על 100 מ"ג. תופעות לוואי אפשריות בצורת בחילות, הקאות, התכווצויות שרירים, לחץ דם מוגבר, הפרעות קצב וכו'. קשישים צריכים לנקוט באמצעי זהירות מיוחדים, מכיוון שנרשמו מקרים של דום לב פתאומי, ודיסקינזיה מאוחרת (תנועות לא רצוניות) עלולה להתרחש.
תרופות נוגדות דיכאון מגבירות את פעילות מבני המוח, מקלות על דיכאון, מתח ומשפרות את מצב הרוח. תרופות אלו, המומלצות לשימוש מגיל 5-8 שנים לתסמונת מרטין-בל, כוללות קלומיפרומין, סרטרלין, פלואוקסטין ופלובוקסמין. לכן, פלואוקסטין נלקח דרך הפה במהלך הארוחות 1-2 פעמים (רצוי במחצית הראשונה של היום), החל מ-20 מ"ג ליום, ועולה ל-80 מ"ג במידת הצורך. קשישים אינם מומלצים למינון גבוה מ-60 מ"ג. מהלך הטיפול נקבע על ידי רופא, אך לא יותר מ-5 שבועות.
תופעות לוואי אפשריות: סחרחורת, חרדה, טינטון, אובדן תיאבון, טכיקרדיה, בצקת וכו'. יש לנקוט משנה זהירות במתן התרופה לקשישים, לאנשים עם מחלות לב וכלי דם וסוכרת.
פסיכוסטימולנטים הם תרופות פסיכוטרופיות המשמשות לשיפור התפיסה של גירויים חיצוניים: הן מחדדות את השמיעה, תגובות התגובה והראייה.
דיאזפאם נקבע כתרופה מרגיעה לנוירוזה, חרדה, התקפים אפילפטיים ועוויתות. הוא נלקח דרך הפה, דרך הווריד, תוך שרירי, פי הטבעת (לתוך פי הטבעת). הוא נקבע באופן פרטני, בהתאם לחומרת המחלה, כאשר המינונים הנמוכים ביותר הם 5-10 מ"ג, מדי יום - 5-20 מ"ג. משך הטיפול הוא 2-3 חודשים. עבור ילדים, המינון מחושב תוך התחשבות במשקל הגוף ובמאפיינים האישיים. תופעות הלוואי כוללות עייפות, אדישות, נמנום, בחילות ועצירות. מסוכן לשלב עם אלכוהול, התמכרות לתרופה אפשרית.
בטיפול בתסמונת מרטין-בל, נצפו מקרים של שיפור במצב ועם הכנסת תרופות העשויות מחומר מן החי (מוח): צרברוליזט, צרברוליזין, צרברוליזט-M. המרכיבים העיקריים של תרופות אלו הם פפטידים המקדמים את ייצור החלבון בנוירונים, ובכך משלימים את החלבון החסר. צרברוליזין מנוהל בזריקה של 5-10 מ"ל, מהלך הטיפול מורכב מ-20-30 זריקות. התרופה ניתנת לילדים מגיל שנה, ניתנת תוך שרירית כל יום 1-2 מ"ל במשך חודש. מפגשים חוזרים של מתן אפשריים. תופעות לוואי בצורת חום, התווית נגד לנשים בהריון.
היו ניסיונות לטפל במחלה באמצעות חומצה פולית, אך רק ההיבט ההתנהגותי השתפר (רמת התוקפנות וההיפראקטיביות ירדה, הדיבור השתפר), ודבר לא השתנה ברמה האינטלקטואלית. כדי לשפר את מצב המחלה, נקבעת חומצה פולית, מסומנים שיטות פיזיותרפיה, טיפול בדיבור, תיקון פדגוגי וחברתי.
תכשירי ליתיום נחשבים גם הם יעילים, שכן הם מסייעים בשיפור הסתגלות המטופל לסביבה החברתית, כמו גם הפעילות הקוגניטיבית. בנוסף, הם גם מווסתים את התנהגותו בחברה.
השימוש בצמחי מרפא לתסמונת מרטין-בל אפשרי כתרופות נוגדות דיכאון. צמחי מרפא המסייעים בהפגת מתח, חרדה ושיפור השינה כוללים ולריאן, מנטה, טימין, יערת סנט ג'ון וקמומיל. חליטות מוכנות באופן הבא: עבור כפית אחת של צמחי מרפא יבשים, תצטרכו כוס מים רותחים, חליטות מוחלות במשך 20 דקות לפחות, נלקחות בעיקר בלילה לפני השינה או אחר הצהריים. כפית דבש תהיה תוספת טובה אליהם.
טיפול פיזיותרפיה
כדי למנוע ביטויים נוירולוגיים, מבוצעים הליכים פיזיותרפיים מיוחדים - כגון תרגילים בבריכה, הרפיית שרירים ודיקור.
טיפול כירורגי
שלב חשוב בטיפול נחשב גם לשיטות כירורגיה פלסטית - ניתוחים המסייעים בשיפור מראה המטופל. מתבצע ניתוח פלסטי של הגפיים והאפרכסות, כמו גם של איברי המין. תיקון גינקומסטיה עם אפיספדיה מתבצע גם כן, כמו גם פגמים אחרים במראה.
מְנִיעָה
השיטה היחידה למניעת המחלה היא בדיקות טרום לידתיות של נשים בהריון. ישנן בדיקות מיוחדות המאפשרות גילוי מוקדם של הפתולוגיה, ולאחריהן מומלץ להפסיק את ההריון. כחלופה, נעשה שימוש בהפריה חוץ גופית, שיכולה לעזור לילד לרשת כרומוזום X בריא.
מניעת המחלה תלויה בשאלה האם המוטציה הגנטית התעוררה שוב או עברה בתורשה. לשם כך, מתבצעים אבחונים גנטיים מולקולריים. העובדה שהבדיקה לא גילתה את "כרומוזום X השביר" אצל קרובי משפחה מדברת לטובת "טריות" המוטציה, מה שאומר שהסיכון לילד עם תסמונת מרטין-בל קטן מאוד. במשפחות בהן יש אנשים חולים, הבדיקה תסייע במניעת מקרים חוזרים.
תַחֲזִית
הפרוגנוזה לתסמונת מרטין-בל חיובית לכל החיים, אך לא להחלמה. תוחלת החיים תלויה בחומרת המחלה ובפגמים הנלווים. החולה יכול לחיות חיים נורמליים. בצורות חמורות של תסמונת מרטין-בל, החולים נמצאים בסיכון לנכות לכל החיים.
תוחלת חיים
לתסמונת מרטין בל אין השפעה שלילית חמורה על הבריאות, ולכן תוחלת החיים של רוב האנשים שאובחנו עם פתולוגיה זו אינה שונה מהאינדיקטורים הסטנדרטיים.

