המומחה הרפואי של המאמר
פרסומים חדשים
טרשת עורקים של אבי העורקים הבטני וענפיו
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
טרשת עורקים היא מחלה ידועה ונפוצה הפוגעת בעורקים ומלווה בהיווצרות משקעי כולסטרול על דפנות כלי הדם הפנימיים. אם החלק הבטני של כלי הדם האאורטלי, העובר דרך החלק התחתון של חלל הבטן, מעורב בתהליך, הרופא קובע אבחנה של "טרשת עורקים של אבי העורקים הבטני". המחלה עלולה לגרום לסיבוכים חמורים, כולל נכות ומוות. עם זאת, לא כל כך קל לחשוד בפתולוגיה, הנובעת מעורפלות התסמינים ומהלך סמוי תכוף.
אֶפִּידֶמִיוֹלוֹגִיָה
בכל חולה שני הסובל מהפרעה במחזור הדם של אבי העורקים, החלק הבטני של כלי הדם מושפע. חלק זה אחראי על אספקת דם לאיברי הבטן, לגפיים התחתונות ולאגן.
במהלך השנים האחרונות, שכיחות טרשת העורקים עלתה באופן משמעותי, והתמותה ממחלה זו עלתה על השיעורים הנגרמים מפציעות, פתולוגיות זיהומיות ואונקולוגיה. לרוב, טרשת עורקים של אבי העורקים הבטני נמצאת אצל גברים בגילאי 45-55. נשים חולות פי 3-4 פחות, והסיכון לחלות עולה משמעותית עם תחילת גיל המעבר. [ 1 ]
המחלה שכיחה למדי: היא מאובחנת בערך בכל עשרים אדם מעל גיל 65.
במדינות אירופה ובארצות הברית של אמריקה, טרשת עורקים של אבי העורקים הבטני שכיחה הרבה יותר מאשר במדינות אפריקה. השכיחות הגבוהה ביותר של המחלה נצפית בארצות הברית, קנדה, בריטניה, פינלנד ואוסטרליה. השכיחות הנמוכה ביותר נרשמה ביפן. [ 2 ]
טרשת עורקים וסיבוכיה נותרו כיום הגורם העיקרי לתחלואה ותמותה במדינות רבות בעולם, כולל המרחב הפוסט-סובייטי. נגעים באבי העורקים הבטני מתגלים ביותר מ-75% מנתיחות שלאחר המוות של חולים שמתו ממחלת לב כלילית. [ 3 ] ביותר ממחצית המקרים, הפתולוגיה נקבעת רק על רקע התפתחות הפרעה חריפה במחזור הדם המזנטרי.
גורם ל טרשת עורקים של אבי העורקים הבטני.
טרשת עורקים של אבי העורקים הבטני היא פתולוגיה כרונית. המחלה מאופיינת בנזק ספציפי לכלי דם, התפשטות רקמות חיבור על רקע חדירת שומן לדופן הפנימית, מה שמוביל בדרך כלל להפרעות באיברים ובמחזור הדם הכללי.
ישנן מספר תיאוריות להתרחשות הפתולוגיה - בפרט, תיאוריית חדירת ליפופרוטאינים, והנפוצה ביותר - הנגרמת על ידי התרחשות שינויים פתולוגיים עקב נזק לדופן כלי הדם. נזק כזה אינו תוצאה של טראומה מכנית לאנדותל, אלא הפרה של תפקודו. אנו מדברים על עלייה בחדירות, בדביקות ועלייה בסינתזה של גורמים מקדמי קרישה וגורמים מכווצים כלי דם. [ 4 ]
שיבוש תפקוד האנדותל יכול להיגרם על ידי זיהום (לדוגמה, נגיף הרפס), שכרות (עישון וכו'), [ 5 ] חוסר איזון הורמונלי (היפר-אינסולינמיה), הפרעה המודינמית (יתר לחץ דם) וכו'. אך מדענים פה אחד רואים בהיפרכולסטרולמיה את הגורם העיקרי.
הסיבה הבסיסית לטרשת עורקים באבי העורקים הבטני היא פגיעה במטבוליזם של שומנים וחלבונים, אשר מעוררת את הופעתם של רובד טרשתי טיפוסי. הפרעות תזונתיות מובילות להפרעות מטבוליות, נזק לדפנות כלי הדם ושינויים במבנה שלהם. [ 6 ] היפותרמיה סדירה, חסינות מוחלשת, לחץ תכוף ומתח פסיכו-רגשי, תהליכים זיהומיים ודלקתיים, שינויים הורמונליים ופציעות - כל אלה מובילים לנזק לדופן כלי הדם הפנימית. המצב יכול להחמיר על ידי: אורח חיים לא בריא עם הרבה הרגלים רעים, עודף משקל, פתולוגיות אנדוקריניות ונטילת תרופות מסוימות. מחלות נלוות ממלאות גם הן תפקיד שלילי משמעותי: יתר לחץ דם, השמנת יתר, סוכרת, [ 7 ] פתולוגיות כליליות.
מומחים מזהים את הגורמים העיקריים הבאים למחלה:
- הפרעות עיכול (תזונתיות);
- גורמים נוירוגניים (לחץ, חוסר יציבות רגשית, נוירוזות);
- אנדוקרינופתיות;
- עלייה ממושכת בלחץ הדם, מצבים של היפוקסיה;
- פתולוגיות אוטואימוניות;
- נטייה תורשתית; (הוכחה השפעת היפרכולסטרולמיה אימהית במהלך ההריון על התקדמות נגעים טרשתיים מוקדמים בילדות) [ 8 ];
- עודף משקל, דרגות שונות של השמנת יתר; [ 9 ]
- פעילות גופנית לא מספקת;
- אלכוהול, ניקוטין, התמכרות לסמים.
גורמי סיכון
גורמים שיכולים להוביל להתפתחות טרשת עורקים של אבי העורקים הבטני ניתנים לחלוקה למספר קבוצות: גורמים קבועים, חולפים ופוטנציאלית חולפים.
גורמים נצחיים הם קבועים ולא ניתן לבטל אותם:
- גיל מעל 40-45 שנים;
- מין גברי (גברים סובלים מטרשת עורקים לעתים קרובות יותר מנשים);
- נטייה תורשתית (המחלה נמצאת לעיתים קרובות אצל אנשים שקרוביהם סובלים גם הם מטרשת עורקים של אבי העורקים הבטני). היווצרות פסים שומניים מתרחשת באבי העורקים של העובר האנושי ומתגברת משמעותית על ידי היפרכולסטרולמיה אצל האם. [ 10 ]
- גורמי סיכון אתניים. [ 11 ], [ 12 ]
מומחים מציינים כי נטייה תורשתית תורמת להתפתחות מוקדמת יותר של הפתולוגיה.
גורמי סיכון חולפים כוללים כאלה שניתן לבטל:
- עישון, השפעתו השלילית על גמישות כלי הדם;
- תזונה לקויה, צריכת כמויות גדולות של שומנים מן החי;
- חוסר פעילות גופנית, אורח חיים פסיבי, עודף משקל.
גורמים פוטנציאליים חולפים כוללים מחלות שניתן לתקן, לשלוט ולמנוע את התפתחותן:
- יתר לחץ דם, אשר מקדם את הצטברות השומנים בדופן כלי הדם ואת היווצרותם של רובדים טרשתיים; [ 13 ]
- דיסליפידמיה, הפרעה של חילוף החומרים של שומנים, המלווה בעלייה ברמת הכולסטרול, הליפופרוטאינים והטריגליצרידים;
- סוכרת והשמנת יתר מגבירות את הסיכון לפתח טרשת עורקים של אבי העורקים הבטני פי כמה, כתוצאה מהפרעה בו זמנית של חילוף החומרים של שומנים; [ 14 ]
- תהליכים זיהומיים ומשכרים תורמים לפגיעה בדפנות כלי הדם.
אם תדעו ותיקחו בחשבון את הגורמים העיקריים המעוררים את המחלה, תוכלו לקבוע את הכללים הבסיסיים למניעת המחלה. [ 15 ]
פתוגנזה
התפתחות טרשת עורקים של אבי העורקים הבטני נגרמת על ידי שילוב של גורמים, בפרט, תפקוד לקוי של האנדותל, תגובה דלקתית, תהליך חיסוני, דיסליפידמיה, קרע בפלאק, השפעות שליליות חיצוניות (לדוגמה, עישון).
האנדותל מייצר חומרים הדרושים לשליטה בתפקוד קרישת הדם ובתהליכים מטבוליים במוח, ויסות טונוס כלי הדם ולחץ הדם, סינון תפקוד הכליות ופעילות הלב המתכווצת. השלב הראשון של התפתחות טרשת עורקים נגרם על ידי הפרעה בתפקוד מרחיב כלי הדם של האנדותל, אשר בתורו נובעת מאובדן תחמוצת החנקן על ידי האנדותל. תפקוד לקוי של האנדותל נגרם גם על ידי רמות כולסטרול מוגברות בדם, סוכרת, יתר לחץ דם ארוך טווח והתמכרות לניקוטין. ההפרעה מתרחשת תחת השפעת חמצון של ליפופרוטאינים בצפיפות נמוכה. [ 16 ]
- תהליכים דלקתיים בטרשת עורקים נצפו כמעט בכל המקרים. הם כללו מקרופאגים, ציטוקינים, חלבון כימוטקטי מונוציטים, גורמי גדילה, אינטרלוקין-1, -3, -6, -8, -18, גורם נמק גידולי α, ליגנד CD40. התפתחות טרשת עורקים קשורה גם לחלבון C-ריאקטיבי בסרום. רמות גבוהות של פוספוליפאז הקשור לליפופרוטאין מגבירות את הסבירות לסיבוכים; מעורבות של ציטוקינים, אשר גורמים להתרבות תאים ומגרים את ייצור צורות החמצן הפעילות, מפעילים מטלופרוטאינאזות של מטריקס וביטוי של גורם רקמה, אפשרית גם כן.
- הפרעות שומנים בדם הן גורם חשוב בהתפתחות טרשת עורקים של אבי העורקים הבטני. הסיכון עולה במיוחד עם רמות כולסטרול בסרום גבוהות מ-3.9 מילימול/ליטר.
- לחץ מוגבר בכלי הדם המוחיים והעורקיים הכליליים מגביר את המתח של דופן כלי הדם, דבר המשפיע לרעה על תהליכי התחדשות ותורם להיווצרות בליטות פתולוגיות. [ 17 ]
- לתלות בניקוטין יש השפעה שלילית בכל שלבי התפתחות טרשת העורקים, והשפעה זו עזה למדי: הרחבת כלי דם תלוית האנדותל מחמירה, גורמים מעודדי דלקת (כולל חלבון C-ריאקטיבי, אינטרלוקין-6 וגורמי נמק גידולי α) עולים, זמינות ה-NO בטסיות הדם פוחתת, שינוי חמצוני של LDL עולה ופעילות פאראוקסונאז בפלזמה פוחתת.
- רמות גבוהות של אינסולין מובילות לעלייה בתכולת הציטוקינים (-6 ו-MCP-1), התורמים לגדילת תהליכים טרשתיים.
גורמים בסיסיים חשובים במיוחד נחשבים לעלייה ב-LDL וירידה ב-HDL. הראשונים מצטברים בפלאקים טרשתיים (תאי קצף), מה שגורם לתפקוד לקוי של המיטוכונדריה, אפופטוזיס ונמק, עם שחרור של פרוטאזות תאיות, ציטוקינים מעודדי דלקת ומולקולות טרומבוטיות. חמצון של LDL מעורר שינויים דלקתיים וחיסוניים, צבירת טסיות דם גוברת, והפלאקים הופכים לבלתי יציבים. [ 18 ]
ליפופרוטאינים בצפיפות גבוהה מקדמים את הפעלת היפוך הכולסטרול, תומכים בתפקוד האנדותל ומגנים מפני היווצרות מוגברת של תרומבוס.
הקשרים הפתוגניים העיקריים בהתפתחות טרשת עורקים נחשבים ל:
- הפרעה בחילוף החומרים של שומנים.
- שינויים לא שומניים (הפרעות המודינמיות, הידרדרות בתכונות הריאולוגיות של הדם, פתולוגיות ראשוניות ונזק לדופן כלי הדם, נטייה גנטית).
ישנן עדויות לכך שמיוסטטין (מעכב צמיחת שרירי שלד המעורב בהפרעות מטבוליות ופיברוזיס לבבי) הוא שחקן חדש בהתקדמות טרשת עורקים. על פי המחקר, מיוסטטין מתווך את התקדמות טרשת העורקים של אבי העורקים הבטני על ידי גרימת תפקוד לקוי של תאי שריר חלק בכלי הדם. [ 19 ]
תסמינים טרשת עורקים של אבי העורקים הבטני.
טרשת עורקים של אבי העורקים הבטני מתרחשת ברוב המקרים ללא תסמינים ספציפיים, אך ניתן לזהות את הפתולוגיה במהלך אמצעי אבחון. סימנים לא ספציפיים מופיעים ככל שהמחלה מתקדמת:
- אי נוחות בבטן ובגב התחתון;
- כאבי בטן קבועים שמתגברים לאחר אכילה (במיוחד לאחר ארוחה גדולה);
- הפרעות עיכול ללא סיבה ברורה (שלשולים, עצירות, נפיחות);
- גיהוקים לא נעימים, צרבת קבועה לאחר האכילה;
- רזה מתקדמת.
כאשר איברים אחרים מעורבים בתהליך, מופיעים תסמינים נוספים:
- כאבים באזור הכליות ו/או המפשעה;
- נפיחות של הגפיים;
- נפיחות בפנים בבוקר;
- הפרעות בדרכי השתן;
- לחץ דם מוגבר.
מכיוון שהתסמינים אינם ספציפיים, ייתכן שהמטופל יאובחן בצורה שגויה ויקבל טיפול שגוי. יתר על כן, טרשת עורקים של אבי העורקים הבטני מתקיימת לעיתים קרובות במקביל לפתולוגיות אחרות, כולל כרוניות, מה שמסבך גם את האבחון הנכון.
סימנים ראשונים
אצל רוב החולים, טרשת עורקים של אבי העורקים הבטני מתחילה להתפתח בגיל צעיר, ומתקדמת עם השנים. יתר על כן, במשך זמן רב, המטופל אינו מתלונן על דבר כלל, והסימנים הראשונים מתחילים להופיע רק כאשר עורק גדול מצטמצם באופן משמעותי או נחסם.
בין הסימנים הפתולוגיים האופייניים ביותר ניתן למנות את הדברים הבאים:
- כאב באפיגסטריום, שאינו קשור למחלות קיבה, מקרין לגב התחתון, למפשעה;
- הפרעות עיכול, צרבת, שאינן קשורות לפתולוגיות של מערכת העיכול;
- רגליים קרות;
- תחושה של עקצוץ, קהות ברגליים;
- אימפוטנציה גברית;
- ירידה בטונוס השרירים בגפיים התחתונות;
- חולשה או היעדר פעימות עורקיות באזור כפות הרגליים, הברכיים והמפשעה;
- הופעת צליעה לסירוגין (כאשר הנגע מתפשט לכלי הגפיים התחתונות).
אם טרשת עורקים משפיעה לא רק על החלק הבטן אלא גם על החלק החזי של אבי העורקים, אז כאבים בחזה מופיעים לאחר מאמץ פיזי או לחץ, מקרינים לגב או לצוואר, כמו גם צרבת, תחושת אי נוחות בחזה, ללא קשר לפתולוגיה לבבית. [ 20 ]
אם הפתולוגיה מתפשטת לעורקי הכליה, מתפתח יתר לחץ דם עורקי. [ 21 ] בדיקת שתן מגלה פרוטאינוריה, אריתרוציטוריה וצילינדרוריה. נזק לעורקי המוח מתבטא באובדן זיכרון ופגיעה אינטלקטואלית, סחרחורת, הפרעות שינה, ובמקרים חמורים, הסיכון לשבץ מוחי ותרומבוז עולה.
עם שינויים טרשתיים בעורקים המזנטריים, אספקת הדם למעיים מחמירה, כאב חמור מופיע מספר שעות לאחר האכילה - ממוקמים באזור הטבור או באפיגסטריום. הכאב יכול להימשך מספר שעות (בדרך כלל 1-3 שעות), במקרים רבים הוא חולף לאחר נטילת ניטרוגליצרין.
שלבים
בהתפתחותה, טרשת עורקים של אבי העורקים הבטני עוברת את השלבים הבאים:
- נזקים מיקרוסקופיים בכלי הדם והאטה מוקדית של זרימת הדם מעדיפים את שקיעת השומנים בדופן אבי העורקים. משך שלב הליפידים עשוי להשתנות: משקעי שומן ועיבוי מפושט של האינטימה והפרוטאוגליקנים של המטריצה החוץ-תאית [ 22 ] ניתנים לצפייה רק במיקרוסקופ.
- שלב הליפוסקלרוזיס מלווה בעלייה באזורי רקמת החיבור באזורי הצטברות השומן. בהדרגה נוצר רובד טרשת עורקים, שהרכבו מיוצג על ידי שומנים וסיבי רקמת חיבור. בשלב זה עדיין ניתן להסיר את הרובדים, שכן ניתן להמיס אותם באמצעות תרופות. עם זאת, שברי משקעים אלה עלולים לסתום כלי דם, ודופן אבי העורקים באזור הרובד המחובר מאבדת מגמישותה וניזוקה: הסיכון להיווצרות פקקת עולה בשלב זה.
- שלב טרשת העורקים מאופיין בדחיסת פלאק ובהצטברות מלחי סידן בו. הפלאקים גדלים בגודלם, מצמצמים את חלל כלי הדם, ומחמירים את אספקת הדם לאיברים. הסיכון לחסימה או מפרצת עולה.
השלבים הקליניים של התפתחות טרשת עורקים של אבי העורקים הבטני הם כדלקמן:
- האדם מנהל חיים תקינים, אין לו תסמינים נלווים, וניתן לאתר את הפתולוגיה רק באמצעות בדיקת דופלר.
- המטופל מתחיל להתלונן על כאבי בטן לאחר אכילת ארוחה גדולה.
- כאבי בטן מופיעים גם לאחר ארוחה רגילה וקלה.
- הכאב הופך קבוע ומתעצם לאחר האכילה.
טפסים
ישנם מספר וריאנטים של סיווג טרשת עורקים של אבי העורקים הבטני. לפיכך, בהתאם למהלך התהליך הדלקתי, המחלה מחולקת למורכבת ולא מסובכת. נבדלים גם סוג ומיקום התהליך הפתולוגי: טרשת עורקים יכולה להשפיע על החלק הפרוקסימלי של אבי העורקים הבטני, על החלק התת-כליתי או על כל החלק הבטני של כלי הדם.
- טרשת עורקים של אבי העורקים הבטני וענפיו מלווה לרוב בתמונה קלינית של מחלת איסכמיה בטנית, המכונה גם תסמונת איסכמיה בטנית כרונית, או כאב בטני. המטופל עשוי להתלונן על תחושת כבדות ומלאות בבטן, כאבים אפיגסטריים ללא הקרנה ברורה, תפקוד לקוי של הקיבה והמעיים וירידה יציבה במשקל. נצפית אוושה סיסטולית תפקודית באזור האפיגסטרי. [ 23 ]
- טרשת עורקים של אבי העורקים הבטני ועורקי הכסל נקראת תסמונת לריש. זוהי קבוצת תסמינים קליניים המתפתחת על רקע היצרות חמורה או חסימה מוחלטת של אבי העורקים הבטני. תסמינים אופייניים כוללים צליעה לסירוגין, חוסר דופק בחלק האחורי של כף הרגל, כמו גם בעורק הפופליטאלי והירך, היווצרות כיבים טרופיים באצבעות ובכפות הרגליים, ירידה בלחץ הדם הסיסטולי ברגליים, תחושה מתמדת של רגליים קרות ופגיעה בחשק המיני. מבחינה חיצונית, ישנה היפותרופיה שרירית של הגפיים התחתונות, סימנים של הפרעות טרופיות על העור והציפורניים, ורעש סיסטולי באבי העורקים הבטני ובעורק הירך.
- טרשת עורקים מחיקת של אבי העורקים הבטני נגרמת על ידי חסימה של לומן כלי הדם על ידי רובד טרשתי וניתן לראות אותה באזור הסתעפות הגזע הראשי, או באזור חלוקתו לענפים מסדר ראשון ושני. הפתולוגיה היא בעיקר חד-צדדית, אם כי מתרחשים גם נגעים דו-צדדיים.
- טרשת עורקים של אבי העורקים הבטני נגרמת על ידי היצרות כלי הדם ומאופיינת בהופעת התקפי בטן, בעלי פרוגנוזה שלילית ויכולים להסתיים בהפרעות איסכמיות, ניוון מעיים הפיך או פקקת ואוטם מעיים.
סיבוכים ותוצאות
תופעות הלוואי הנפוצות ביותר של טרשת עורקים של אבי העורקים הבטני נחשבות להתפתחות של מפרצת אבי העורקים או המטומה דיסקטינג של אבי העורקים. זוהי התרחבות מקומית של מקטע כלי דם הקשורה לחולשה גוברת של דפנותיו, או המטומה תוך-מורלית המובילה לדיסקציה של כלי הדם. תצורה פועמת דמוית גידול מופיעה בחלל הבטן, הממוקמת בגובה הטבור או מעט מתחתיו, בצד שמאל. קרע מסוכן למפרצת, כאשר כלי הדם פורץ דרך לחלל הבטן או לחלל הרטרוצפקי. עם המטומה דיסקטינג, מוות עלול להתרחש עקב אובדן דם מתקדם. המטופל חווה כאב חמור, עלולה להתפתח קריסה, מופיעים תסמינים של אובדן דם חריף; בדרך כלל, אין סימנים של אוטם שריר הלב באלקטרוקרדיוגרמה. המפרצת עשויה להתבטא כאוושה סיסטולית גסה. [ 24 ]
סימנים נוספים של מפרצת עשויים לכלול:
- כאבים קשים, משיכים וגואים בבטן ובגב התחתון ללא סיבה ברורה;
- תחושה של פעימה, תחושה של נוכחות של תצורה פועמת בתוך הבטן.
סימנים להתפתחות סיבוכים בצורת קרע באבי העורקים הבטני:
- הופעה פתאומית או עלייה בכאב;
- כאב מותני חמור המקרין לאזור המפשעה, ירכיים פנימיות, איברי המין;
- תסמינים הדומים לאוטם שריר הלב
- הפחתת לחץ הדם;
- סימנים של אנמיה גוברת;
- הקאות דם וכו'.
בשל חוסר ספציפיות של התמונה הקלינית, סיבוכים לעיתים קרובות מתבלבלים עם מחלות אחרות. לכן, גישה מוסמכת ומקיפה לכל מטופל חשובה מאוד: על פי הסטטיסטיקה, ב-70% מהמקרים, כאשר מפרצת מסתבכת, מתבצעת אבחנה שגויה, מה שמוביל לתוצאות שליליות ביותר. אם לא ניתן סיוע רפואי בזמן, המטופל עם הקרע נפטר תוך מספר שעות. [ 25 ]
עם זאת, מפרצת ודיסקציה של אבי העורקים הבטני אינם הסיבוכים היחידים האפשריים. טרשת עורקים מובילה בסופו של דבר להיפוקסיה תאית ולתהליכים נמקיים ברקמות. דפנות כלי הדם מאבדות מגמישותן, הופכות צפופות ושבירות, נוטות לנזק. פלאקים תוך-וסקולריים גדלים בגודלם, יכולים להישבר ולחסום כלי דם קטנים יותר. הסיבוכים העיקריים מסוג זה כוללים:
- התפשטות התהליך הטרשתי לענפי כלי הדם, כולל נימים;
- אספקת חמצן לא מספקת לשריר הלב ולמוח, לאיברי הבטן;
- היצרות כלי דם, תחילת התפתחות תהליכים נמקיים;
- קרע בפלאק טרשת עורקים, חסימה בכלי דם;
- התפתחות נמק, נמק (לדוגמה, של המעיים);
- אוטם שריר הלב, איסכמיה לבבית, שבץ מוחי, אי ספיקת כליות;
- תוארו מקרים של כיבים טרשתיים חודרים של אבי העורקים הבטני. [ 26 ]
אבחון מוקדם ומיומן מאפשר לזהות הפרעות קיימות ולבצע טיפול מתאים בזמן. טרשת עורקים של אבי העורקים הבטני בשלבים המוקדמים ניתנת לעצירת אם כל ההמלצות הרפואיות מבוצעות.
היפרטרופיה של חדר שמאל ועובי דופן אבי העורקים עשויים לנבא סיכון למחלות לב וכלי דם לאורך החיים. [ 27 ]
אבחון טרשת עורקים של אבי העורקים הבטני.
בדיקה גופנית צריכה לכלול מישוש חובה של אזור הבטן, ולאחר מכן הקשה והאזנה של חלל הבטן באמצעות פוננדוסקופ. מדידות דופק ולחץ דם נלקחות בנפרד.
בדיקות כוללות לעיתים קרובות מדידות של כולסטרול כללי, LDL, HDL וטריגליצרידים.
בדיקת דם מסייעת לקבוע את המצב הכללי של מיטת אבי העורקים ולהעריך את הסבירות לטרשת עורקים. קריטריוני ההערכה האינדיקטיביים ביותר הם:
- רמת כולסטרול כוללת בנורמה של 3.1-5.2 מילימול/ליטר;
- רמת HDL (כולסטרול טוב) עם נורמה של 1.42 (נשים) ו-1.58 (גברים);
- רמת LDL (כולסטרול רע) עם נורמה של עד 3.9 מילימול/ליטר;
- רמת טריגליצרידים בנורמה של 0.14-1.82 מול/ליטר;
- מדד אתרוגני (כולסטרול טוב ביחס לכולסטרול רע) עם נורמה של עד 3.
אבחון אינסטרומנטלי כולל את המחקרים הבאים:
- רנטגן של אבי העורקים – מסייע בזיהוי שינויים בגודל כלי הדם, נוכחות של משקעי סידן או מפרצת. אבי העורקים המורחב מתבטא בהגדלת גודל הצל הרוחבי, הגדלת בליטה של קשתות אבי העורקים אל שדות הריאה. מההשלכה האלכסונית הקדמית-שמאלית, הצל מתרחב, חלון אבי העורקים גדל בגודלו. כלי הדם המוארך משנה את גודלו כלפי מעלה וימינה ויוצר את קווי המתאר הימנית העליונה של צל כלי הדם, הבולטים חזק אל תוך אזור הצל של הווריד הנבוב העליון. פעימה מוגברת נצפית במהלך פלואורוסקופיה של המפרצת.
- צילום רנטגן עם חומר ניגוד מסייע בקביעת מיקום וגודל של מפרצות קיימות או אזורים של הצטמצמות כלי דם. קו מתאר כפול של אבי העורקים הבטני הוא סימן לדיסקציה של דופן העורקים.
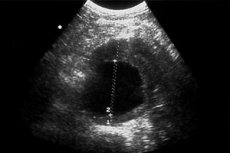
- אולטרסאונד דו-ממדי מאפשר לזהות שינויים פתולוגיים כגון עיבוי, דחיסה, הסתיידות הקודקודית, חספוס של דופן כלי הדם הפנימית, עקמומיות או התארכות של העורק, נוכחות של פלאקים טרשתיים. מפרצת מסומנת אם יש בליטה מוגבלת של הדופן או עלייה קוטרית של אבי העורקים הבטני פי שניים, בהשוואה לערך הרגיל.
- טומוגרפיה ממוחשבת של רנטגן ו-MRI חושפים בבירור אנומליות מורפולוגיות באבי העורקים ובענפים העיקריים. [ 28 ] מאפשר הערכה של מדדים לסיווג מיקום, חומרה והתקדמות של נגעים מסוידים באבי העורקים הבטני. [ 29 ]
- שיטת האנגיוגרפיה הסלקטיבית נקבעת אם מתוכננת התערבות כירורגית.
בדיקה פתולוגית של הפלאק הטרשתי מדגימה את השינויים הבאים:
- שאריות חלבון-שומן במרכז;
- סביב המעגל - רקמת חיבור.
דגימה מאקרו לבדיקה: אבי העורקים ועורקים גדולים או קטנים מסוג שרירי ושרירי-אלסטי. מתגלים כתמי ופסים של שומנים בדם, מבנים סיביים, הסתיידות, לעיתים רחוקות יותר כיבים, מסות טרומבוטיות.
אבחון דיפרנציאלי
יש לבצע את ההבחנה עם הפתולוגיות הבאות:
- דַלֶקֶת הַתוֹסֶפתָן;
- דלקת של כיס המרה;
- דלקת בלבלב;
- נפרוליתיאסיס, כולליתיאסיס;
- כיב קיבה וכיב תריסריון;
- איסכמיה פסאודו-בטנית.
חשוב להבדיל במהירות את הפתולוגיה מגלומרולונפריטיס, פיאלונפריטיס, עמילואידוזיס כלייתי, יתר לחץ דם עורקי רנווסקולרי (וסו-ורנלי), טרשת עורקים של כלי הדם הכלייתיים, מחלת כליות פוליציסטית, אפלזיה פיברומוסקולרית, דלקת עורקים לא ספציפית של העורקים, אלדוסטרוניזם ראשוני, פאוכרומוציטומה, תסמונת איטסנקו-קושינג, התכווצות אבי העורקים, אי ספיקה של מסתם אבי העורקים, אי ספיקת לב.
ככלל, מבוצעים א.ק.ג., אקו לב ואולטרסאונד של איברי הבטן כדי להבהיר את האבחנה. לעתים רחוקות יותר, נעשה שימוש באנגיוסקפיה, אנגיוגרפיה דיגיטלית וטומוגרפיה קוהרנטית אופטית.
למי לפנות?
יַחַס טרשת עורקים של אבי העורקים הבטני.
אם המטופל אינו מבחין בתסמינים פתולוגיים, בעל רמת סיכון נמוכה (פחות מ-5% לפי SCORE), ורמת הכולסטרול הכוללת עולה על 5 מילימול/ליטר, אז הטיפול כולל רק תיקון אורח חיים:
- גמילה מעישון והרגלים רעים אחרים;
- שינוי בתזונה;
- שמירה על פעילות גופנית.
לאחר נרמול רמת הכולסטרול הכללי ל-5 מילימול/ליטר, ורמת ה-LDL ל-3 מילימול/ליטר, נקבעת בדיקה מונעת סדירה כל 3-5 שנים.
חולים בסיכון גבוה לפי SCORE ורמת כולסטרול כוללת של יותר מ-5 מילימול/ליטר צריכים גם הם לשנות את אורח חייהם באמצעות אבחון מעבדתי מבוקר לאחר 3 חודשים. אם המצב מתייצב לאחר תקופה זו, אזי נקבעים אבחונים מונעים מדי שנה. אם האינדיקטורים אינם יציבים או אם קיימים תסמינים אופייניים של טרשת עורקים, נקבע טיפול שמרני.
תרופות המבטלות היפרליפידמיה מיוצגות על ידי מספר סוגים של תרופות: סטטינים (תרופות המעכבות HMG-CoA רדוקטאז), אזטימיב, תרופות מעכבות (תרופות הקושרות חומצות מרה), פיברטים, תכשירים של חומצה ניקוטינית, חומצות שומן רב בלתי רוויות, מעכבי ליפאז. [ 30 ]
- סטטינים הם תרופות המעכבות את רדוקטאז HMG-CoA: לובסטטין, סימבסטטין, אטורבסטטין, פרבסטטין, פלובסטטין, רוזובסטטין.
- תרופות המעכבות ספיגת כולסטרול במעי: אזטמיב הוא חומר פעיל להיפוכולסטרולמיה.
- תרופות המכילות חומצות מרה הן תרופות המשפרות את סילוק חומצות מרה מהגוף, התוצר הבסיסי של מטבוליזם של כולסטרול (כולסטירמין, כולסטיפול).
- נגזרות חומצה פיברית - פיברטים - מיוצגות על ידי גמפיברוזיל, בזפיברט, ציפרופיברט, פנופיברט, קלופיברט.
- תכשירים של חומצה ניקוטינית - ניאצין - הם בעלי תכונה היפוכולסטרולמית והם מפחיתים את רמות הליפופרוטאינים.
- חומצות שומן רב בלתי רוויות מסוג אומגה 3 במינונים גדולים מספיק (עד 4 גרם ליום) מבטלות היפרטריגליצרידמיה.
במקרה של טרשת עורקים של אבי העורקים הבטני, טיפול משולב מתאים, המאפשר לעצור את התפתחות התהליך הפתולוגי ולמנוע את התרחשותם של סיבוכים.
תרופות
טיפול שמרני לרוב כולל שימוש בתרופות הבאות:
- נוגדי קרישה - לדוגמה, הפרין במינון התחלתי של 5,000 יחידות בהזרקה תחת שליטה בקרישת הדם, או אנוקספרין נתרן במינון של 20-40 מ"ג ליום בצורת זריקות תת עוריות, או נדרופרין סידן במינון של 0.2-0.6 מ"ל בצורת זריקות תת עוריות 1-2 פעמים ביום (בהתאם למשקל המטופל).
- תרופות נוגדות טסיות - לדוגמה, חומצה אצטילסליצילית בכמות של 75-325 מ"ג דרך הפה ביום, או קלופידוגרל 75-300 מ"ג דרך הפה ביום, או דיפירידמול 50-600 מ"ג דרך הפה ביום. מטופלים צריכים ליטול תרופות כאלה למשך זמן רב (לפעמים לכל החיים), תחת ניטור מעבדה קבוע. צריכה כאוטית של תרופות במינונים גדולים עלולה להוביל לסיבוכים דימומיים, להופעת סימנים של אי ספיקת לב.
- כדי להקל על הכאב, נקבעו ההוראות הבאות:
- תרופות נוגדות דלקת לא סטרואידיות, אם אין התוויות נגד (קטורול, איבופרופן), חסימות פארא-ורטברליות;
- אופיואידים (מורפין, פנטניל) - במקרים חמורים, אם תרופות נוגדות דלקת שאינן סטרואידיות אינן עוזרות.
- תרופות המנרמלות את המיקרו-סירקולציה ומשפרות את מצב כלי הדם (אנגיו-פרוטקטורים):
- פנטוקסיפילין 100-300 מ"ג בהזרקה;
- אלפרוסטדיל 20-60 מק"ג בזריקה יומית.
תופעות לוואי אפשריות בעת נטילת אנגיופרוטקטורים עשויות לכלול תגובות אלרגיות, כאבי בטן והפרעות עיכול. [ 31 ]
- תרופות נוגדות כולסטרול נלקחות במשך מספר חודשים (בדרך כלל עד שנה, תלוי ברמות הכולסטרול בדם). סימבסטטין ואטורבסטטין ניתנות בדרך כלל דרך הפה. תופעות לוואי כגון אלרגיות, מיופתיה ותסמיני דיספפסיה מתפתחות לעיתים רחוקות.
- תרופות לטיפול פתוגני מיוצגות לעיתים קרובות על ידי חוסמי בטא - פרופרנולול, ביסופרולול, מטאפרולול. המינון הוא סטנדרטי, הטיפול מתבצע תחת ניטור קבוע של קצב לב ולחץ דם. תרופות אלו מופסקות בהדרגה.
דיאטה לטרשת עורקים של אבי העורקים הבטני
תיקון תזונה הוא דרך יעילה לעצור את התפתחות טרשת העורקים. ושיטה זו אינה נחותה בשום אופן מטיפול תרופתי, ולעתים קרובות אף עולה עליו. רופאים רבים מציינים כי אין להסתמך רק על תרופות: ללא שינויים בתזונה, אי אפשר לסמוך על השפעה יציבה וארוכת טווח מהטיפול.
ככלל, לחולים עם טרשת עורקים של אבי העורקים הבטני נקבעת טבלת דיאטה מס' 10 - התזונה המתאימה מנרמלת את רמת הכולסטרול בדם ומאטה את התקדמות המחלה. בנוסף, התזונה כוללת כמות גדולה של מוצרים צמחיים עשירים בסיבים תזונתיים וחומצות שומן רב בלתי רוויות, המסייעות להגדיל את כמות הכולסטרול "הטוב".
בנוסף לשמירה על דיאטה, חשוב לעקוב אחר צריכת הקלוריות במזון. עם פעילות גופנית מועטה, אסור לצרוך יותר מ-2,500 קילוקלוריות ביום. ועבור חולים הסובלים מעודף משקל, רופא יכול לעזור לכם לבחור את צריכת הקלוריות היומית.
במקרה של טרשת עורקים, שומנים מן החי ושומנים מוקשים אסורים, מכיוון שהם תורמים לעלייה ברמות הכולסטרול ולשקיעתו על דפנות כלי הדם. חשוב להוציא את המוצרים הבאים מהתזונה:
- בשר שמן, שומן חזיר;
- חמאה, מרגרינה, תערובות שומן צמחי, שומן חזיר;
- פסולת (כולל כבד);
- מרקים עשויים מבשר או עצמות;
- נקניקיות, נקניקיות, נקניקיות פרנקפורטר;
- כל חלקי עוף למעט פילה ללא עור;
- חלב, גבינה קשה, גבינת קוטג' שמנה, שמנת, חלב מרוכז, שמנת חמוצה, גלידה;
- מזון מהיר;
- תַפּוּחַ אַדֲמָה;
- רטבים;
- סוכר, מאפים, ממתקים.
כדאי גם להגביל את צריכת האלכוהול, או אפילו יותר טוב, להפסיק אותה לחלוטין.
הדיאטה צריכה לכלול את המוצרים הבאים:
- פילה עוף והודו קלופים;
- עגל שניזון מחלב;
- דגים, פירות ים;
- מוצרי חלב מותססים (גבינת קוטג' דלת שומן, קפיר, יוגורטים ללא תוספים);
- ביצים (לא יותר מ-2 בשבוע);
- כל ירקות, פירות, ירקות, פירות יער;
- פסטה מחיטת דורום;
- דגנים (כוסמת, אורז, שעורה, חיטה, שיבולת שועל, בורגול, קוסקוס);
- קטניות (שעועית, חומוס, שעועית מונג, עדשים, אפונה);
- לחם כהה, סובין;
- תה צמחים, תה ירוק, קומפוטים של פירות יבשים, משקאות פירות;
- פירות יבשים.
אסור להזניח תיקון תזונתי. תזונה ממלאת תפקיד מהותי בטיפול בטרשת עורקים, ומשמשת גם כאמצעי מניעה מפני סיבוכים, בפרט, אוטם שריר הלב ופתולוגיות קרדיווסקולריות אחרות. [ 32 ]
טיפול פיזיותרפיה
פיזיותרפיה היא טיפול יעיל המשתמש בגורמים טבעיים ופיזיים. אלה כוללים השפעות תרמיות, השפעות אולטרסאונד, שדות מגנטיים, לייזר, מים, בוץ טיפולי, עיסוי וכו'. השיטות בדרך כלל פשוטות ובו זמנית יעילות ביותר: עם מינימום תופעות לוואי, נצפית השפעה חיובית אינטנסיבית, המאפשרת להפחית את מינון התרופות בהן נעשה שימוש. השפעה בולטת במיוחד נצפית אם משתמשים בפיזיותרפיה בשלבים המוקדמים של התפתחות הפתולוגיה.
עבור טרשת עורקים של אבי העורקים הבטני, הסוגים הנפוצים ביותר של טיפולי פיזיותרפיה הם הבאים:
- אלקטרופורזה עם נובוקאין, כמו גם מרחיבי כלי דם, נוגדי טסיות דם, תרופות נוגדות דלקת, חומרים נוגדי דלקת. לעתים קרובות משתמשים באשלגן יודיד, נתרן סליצילט, הפרין, ליתיום, אבץ, תכשירים מולטי ויטמינים, מגנזיום גופרתי, חומצה ניקוטינית, מזטון וכו'.
- לדרסונבליזציה יש השפעה נוגדת עוויתות בולטת על דופן כלי הדם, וכתוצאה מכך היא מקלה על עוויתות ומשפרת את זרימת הדם. ההשפעה מוסברת על ידי גירוי של קולטני עצבים על ידי זרמי דחף.
- חמצון היפרברי הוא שיטה של רוויון חמצן בלחץ גבוה. תאי חמצון היפרבריים מיוחדים משמשים להליך.
טיפולי הסנטוריום והאתר הנופש כוללים בלנאותרפיה וטיפולי בוץ. השפעה חיובית בולטת נמצאת לאחר נטילת אמבטיות מימן גופרתי, פחמן דו-חמצני, יוד-ברום, פנינים וטרפנטין.
מריחת בוץ טבעי מומלצת לחולים עם טרשת עורקים בשלב 1-2.
טיפול צמחי
טרשת עורקים של אבי העורקים הבטני בשלבים המוקדמים של ההתפתחות מגיבה היטב לטיפול בתרופות עממיות, בתנאי שאורח החיים מתוקן ומוסרים הרגלים רעים. [ 33 ] מתכוני הרפואה הצמחית הנפוצים והיעילים ביותר נחשבים להלן:
- כף אחת של פרחי כוסמת מבושלים בתרמוס בליטר מים רותחים, נותנים לחליטה למשך שעה, מסוננים. יש ליטול 100 מ"ל שלוש פעמים ביום בין הארוחות.
- קלפו 300 גרם שום, שפכו לכלי והוסיפו 0.5 ליטר וודקה. שמרו במקום חשוך למשך חודש, לאחר מכן סננו ולקחו 20 טיפות מדי יום עם 100 מ"ל חלב, בין הארוחות.
- קחו כף אחת של עלי ליבנה, חלטו 300 מ"ל מים רותחים, הניחו להתקרר, סננו. ליטול 100 מ"ל שלוש פעמים ביום חצי שעה לפני הארוחות.
- יוצקים כף אחת של פרחי עוזרר עם 300 מ"ל מים רותחים, נותנים להתקרר, מסננים. יש ליטול 100 מ"ל שלוש פעמים ביום חצי שעה לפני הארוחות.
- קחו 2 כפות ורד בר, שפכו לתרמוס, הוסיפו 300 מ"ל מים רותחים. השאירו למשך 15 דקות, סננו. ליטול 100 מ"ל שלוש פעמים ביום 20-30 דקות לפני הארוחות.
- שתו מיץ מלימון אחד מדי יום, במהלך או אחרי הארוחות.
- סחטו 200 מ"ל מיץ בצל, ערבבו עם 200 מ"ל דבש. אחסנו את התרופה במקרר ולקחו כף אחת שלוש פעמים ביום בין הארוחות במשך 8-10 שבועות.
- הכינו תערובת של 10 גרם מליסה, 10 גרם בטון, 40 גרם פרחי עוזרר, 30 גרם עלי תות. חלטו כף אחת מהתערובת עם 300 מ"ל מים רותחים ושתו במקום תה לאורך כל היום (ניתן להוסיף דבש לפי הטעם).
- קחו 100 גרם של מרווה טרייה, מזגו 500 מ"ל וודקה והניחו למשך חודש וחצי במקום חשוך. לאחר מכן סננו את התמיסה ולקחו כף אחת עם מים בבוקר ולפני הארוחות, 3 פעמים ביום בסך הכל.
- סחטו את המיץ משורש חזרת טרי. ערבבו חצי חצי עם דבש ולקחו כף אחת בבוקר, שעה לפני הארוחה הראשונה. משך הטיפול הוא חודש אחד.
טיפול כירורגי
אם טיפול שמרני אינו יעיל או אינו מתאים, לחולה נקבע טיפול פולשני - אפרזיס טיפולית - פלסמפרזיס ואפרזיס LDL. טיפול כירורגי עשוי להידרש במקרה של סיכון גבוה או התפתחות מוכחת של חסימה עורקית - פקקת או פלאק. אם טרשת עורקים משפיעה על כלי הלב והסיכון לאוטם שריר הלב עולה, מבוצעת השתלת מעקפים של עורקים כליליים.
ניתוח לב כרוך בהתערבויות פתוחות או בניתוחים אנדווסקולריים זעיר פולשניים. לדוגמה, כדי לחסל תהליכים איסכמיים במחצית התחתונה של הגוף ולייצב את ההמודינמיקה, נקבע סטנט וסקולרי. ובמקרה של מפרצת אבי העורקים, מומלץ להשתמש בפרוטזות ואנדופרוטזות של אבי העורקים הבטני. [ 34 ]
אם הגודל הקוטר של הבליטה הפתולוגית באניוריזמה קטן מ-50 מ"מ, אז המטופל עובר טיפול תרופתי שמטרתו לנרמל את הפעילות הקרדיווסקולרית תוך ניטור קבוע. אם קוטר האניוריזמה שווה ל-50 מ"מ או עולה עליו, אז נקבע טיפול כירורגי למניעת קרע באבי העורקים. כמו כן, בליטה בקוטר של 30 מ"מ, עם עלייה שנתית מהירה בגודל של 6 מ"מ, עשויה להיות אינדיקציה לניתוח.
ניתן לבצע טיפול כירורגי בכל גיל, אם למטופל אין את התוויות נגד הבאות:
- הפרעות חריפות במחזור הדם המוחי או הכלילי עם אי ספיקה נוירולוגית ברורה;
- אי ספיקת דם בשלב II-b או III.
ניתוח אבי העורקים הבטני לטיפול בטרשת עורקים
החלפת אבי העורקים הבטני מבוצעת בגישה פתוחה (חתך של 15-20 ס"מ) או בגישה מיניאטורית בצורת חתך בדופן הבטן של כ-5-7 ס"מ. המנתח מטפל בשדה הניתוח, מבצע את החתכים הדרושים ומהדק את אבי העורקים הבטני מעל ומתחת לאזור הפגוע. המפרצת נכרתת ותפר כלי דם מוכן מראש נתפר במקום הקטע שהוסר. לאחר שווידא שהתפרים הדוקים, הרופא מתקין ניקוזים ותופר את הפצע. שתלי כלי הדם הנפוצים ביותר הם אלו ספוגים בכסף: הם עמידים יותר בפני השפעות זיהומיות. ההתערבות נמשכת כ-3.5 שעות, לאחר מכן המטופל מועבר ליחידה לטיפול נמרץ, שם מצבו מנוטר במשך 24 שעות. משך האשפוז הכללי הוא כשבוע (בתנאי שאין סיבוכים). [ 35 ]
שיטה כירורגית מודרנית יותר נחשבת לאנדופרוסטטיקה של אבי העורקים. החלק הפגוע של אבי העורקים הבטני מוחלף בתותבת כלי דם מיוחדת, הממוקמת ישירות בחלל המפרצת תחת צילום רנטגן. טכניקה כזו מאפשרת למנוע מספר רב של סיבוכים, לקצר את שהות המטופל בבית החולים ולהאיץ את השיקום. אולי החיסרון היחיד של התערבות כזו הוא עלותה הגבוהה. [ 36 ]
התוויות נגד אפשריות לטיפול כירורגי:
- אֶלַח הַדָם;
- הפרעות קשות באיברים חיוניים, כגון אי ספיקת כבד או כליות חריפה, שבץ מוחי, אוטם שריר הלב וכו'.
מְנִיעָה
כדי לקבוע את המניעה היעילה ביותר של התפתחות טרשת עורקים של אבי העורקים הבטני, יש לזכור את גורמי הסיכון העיקריים ולנסות להשפיע עליהם:
- להיפטר מהרגלים רעים - במיוחד עישון ושתייה של אלכוהול;
- לשמור על רמות כולסטרול נאותות בדם, לבצע בדיקות דם סדירות;
- מעקב אחר קריאות לחץ דם;
- לנרמל את משקל הגוף, לנהל אורח חיים פעיל;
- להימנע ממתח רגשי ולחץ;
- לאכול כמו שצריך ובאיכות גבוהה.
אם מסירים את הגורמים העיקריים המשפיעים על המחלה, ניתן למנוע ולהאט את התפתחותה ולמנוע את התרחשותם של סיבוכים שליליים.
חשוב לתכנן את התזונה שלכם בחוכמה ולהפחית את צריכת המזונות המכילים הרבה כולסטרול. אלה כוללים שומנים מן החי וחמאה, ביצים, מוצרי חלב שמנים וחלקי רחם. כמו כן, יש להימנע מפחמימות קלות לעיכול, ממתקים וסוכר. יש לתת עדיפות לשמנים צמחיים, דגים, בשר לבן, פירות ים ומזונות מהצומח. סיבים תזונתיים ופחמימות מורכבות צריכים להיות בעלי מקום מיוחד בתפריט. חלקם של ירקות טריים, פירות וירקות ירוקים צריך להוות ¾ מהתזונה, בשל התכולה הגבוהה של פקטין במזונות מהצומח, אשר מעכבת את ספיגת הכולסטרול במעיים. [ 37 ]
חלבונים הם גם מרכיב חשוב מאוד בתזונה. הגוף יכול לקבל אותם מבשר לבן של עוף, דגים, קטניות וירקות ירוקים.
חשוב לפקח על משקל הגוף, למנוע התפתחות השמנת יתר, להפסיק לעשן ולא לשתות אלכוהול לרעה.
פעילות גופנית מספקת היא המפתח לתפקוד תקין של הלב ולאספקת חמצן מספקת לשריר הלב. בנוסף, פעילות גופנית סדירה מונעת עלייה עודפת במשקל ושומרת על טונוס כלי דם תקין. מידת הפעילות הגופנית פרופורציונלית לגיל ולבריאות הכללית. אופטימלי להתאמן בהליכה במשך 30-40 דקות מדי יום.
בנוסף, יש להשלים את המניעה על ידי ביטול מצבים מלחיצים, מניעת עומס יתר של הגוף. חשוב לאמן עמידות ללחץ, ליצור משטר עבודה ומנוחה איכותי ולנרמל את שנת הלילה.
תַחֲזִית
כיום, אחד מתחומי הפעילות העיקריים של קרדיולוגים הוא חיפוש פתרונות לטיפול אופטימלי בטרשת עורקים של אבי העורקים הבטני. יש לקחת בחשבון כי פתולוגיה זו היא תנאי הכרחי להתפתחות תהליכים פתולוגיים בלתי הפיכים - בפרט, מחלת לב כלילית, היצרות עורק הכליה, מפרצת אבי העורקים, שבץ איסכמי וכו'. [ 38 ]
הפרוגנוזה לחולים משתנה, היא אינה יכולה להיות חד משמעית, שכן היא תלויה בגיל המטופל ובנוכחות מחלות נלוות, בשלב התהליך הפתולוגי וכו'. אם מקפידים על כל המלצות הרופא (שינויים בתזונה, ביטול הרגלים רעים, טיפול תרופתי איכותי ובזמן), אז הפרוגנוזה יכולה להיות חיובית יחסית, שכן לעיתים קרובות ניתן להאט את התפתחות המחלה. אם מתעלמים מההמלצות, מפרים את התזונה, מעשנים וכו', אז הסיכון לסיבוכים עולה משמעותית: מפרצת אבי העורקים, אוטם שריר הלב, שבץ מוחי וכו'. [ 39 ]
למרבה הצער, אי אפשר להיפטר לחלוטין מהמחלה: טרשת עורקים של אבי העורקים הבטני היא מחלה כרונית עם התקדמות הדרגתית של שינויים פתולוגיים.
נָכוּת
קבלת קבוצת נכות עבור טרשת עורקים של אבי העורקים הבטני אפשרית אם התפתחו הפרעות תפקודיות קשות של איברים כתוצאה מתהליכים פתולוגיים, ואירעה אובדן כושר עבודה. למרות העובדה שהמחלה שכיחה מאוד, והסיבוך שלה הוא לעתים קרובות קטלני, נכות נקבעת לא בגלל הנגע הטרשתי עצמו, אלא כתוצאה מהתפתחות של השלכות שליליות.
ניתן להכריז על מטופל כנכה אם הוא סובל מהסיבוכים הבאים:
- מיקרו-מכת שבץ, שבץ;
- הפרעה חריפה במחזור הדם הכלילי;
- היצרות אבי העורקים ומפרצת.
כל אחד מהמצבים הנ"ל, כמו גם שיתוק של הגפיים, תאונות מוחיות, עשויים להוות עילה לרישום נכות על סמך תוצאות בדיקה רפואית וסוציאלית. טרשת עורקים של אבי העורקים הבטני ללא ביטויים קליניים או עם סימנים הניתנים לתיקון באמצעות תרופות אינה אינדיקציה לנכות.

