המומחה הרפואי של המאמר
פרסומים חדשים
היפר-מוביליות במפרקים
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.

היפר-מוביליות היא מצב מיוחד של מפרקים ומבנים אחרים בגוף, שבו משרעת התנועות גבוהה בהרבה מהרגיל. בדרך כלל, הגמישות והאלסטיות של מפרקים היפר-מוביליים חורגות בהרבה מהגמישות הטבעית והפיזיולוגית של הגוף, ונחשבת על ידי מומחים רבים לפתולוגיה מוחלטת.
מידת הניידות של המפרק תלויה בגמישות קפסולת המפרק וביכולתה להימתח. הדבר חל גם על גידים ורצועות. לרופאים אין נקודת מבט אחת בנושא זה. קיימים דיונים רבים ושונים בנושא זה. עם זאת, רובם נוטים להאמין שמצב זה הוא פתולוגי ודורש טיפול. הטיעון העיקרי לטובת נקודת מבט זו הוא שמצב זה לרוב כואב.
תסמונת היפרמוביליות במפרקים
מצב בו המפרקים נתונים לניידות וגמישות יתר נקרא תסמונת היפרמוביליות. מצב זה מופיע הן אצל מבוגרים והן אצל ילדים. הוא אינו חולף אפילו על קשישים. יחד עם זאת, המאפיין הייחודי הוא שמצב זה מאופיין בכאב ואי נוחות. על סמך קריטריון זה מסווג המצב כתופעה פתולוגית. מצב זה אינטנסיבי במיוחד במהלך פעילות גופנית, לאחר פעילות ממושכת, ובצעירים בתקופה של צמיחה אינטנסיבית של מבני עצם. המיקום העיקרי של תחושות כואבות הוא הרגליים. אך לעיתים קרובות כאב יכול להופיע גם בזרועות ואפילו בעמוד השדרה.
כשמדובר בהיפר-מוביליות במפרקים, אנו מתכוונים בעיקר לתנועתיות מוגברת של מפרק הברך, שכן זוהי הפתולוגיה הנפוצה ביותר. עם זאת, כיום ישנם יותר ויותר מקרים של אי נוחות וניידות מוגברת של מפרק הקרסול. רופאים עדיין אינם יודעים כיצד להסביר טרנספורמציות כאלה.
תסמונת היפרמוביליות היא תסמונת של רפיון ותסמונת ניידות מוגזמת.
פתולוגיה זו מאופיינת בגמישות יתר של מנגנון הרצועות, הגורמת לניידות יתר במפרק. לרוב, צורה זו של פתולוגיה משפיעה על מפרקי עמוד השדרה, אשר הופכים רפויים. פתולוגיה זו מתגלה לעיתים רחוקות למדי. שיעור ההיארעות אינו עולה על 1%. היא מתפתחת לעיתים קרובות בשילוב עם ספונדילוליסטזיס, המלווה בתזוזה אופקית של החוליות. לעתים קרובות היא נחשבת לאחד התסמינים של מחלה זו. ייתכן שיידרש ניתוח לייצוב המפרק הפגוע.
אֶפִּידֶמִיוֹלוֹגִיָה
לא ניתן לומר שיותר ניידות היא מצב נדיר. היא מופיעה בכ-15% מהאוכלוסייה. יחד עם זאת, רבים כלל אינם חושדים שיש להם מצב זה, אלא רואים בו פשוט תכונה של הגוף, גמישות מותנית באופן טבעי. רבים רואים בתסמין זה מצב נפרד שאינו פתולוגי, אלא פשוט רצועות חלשות. ואכן, קשה למדי להבדיל בין תסמינים של רצועות וגידים חלשים לבין יתר ניידות.
אצל ילדים, הפתולוגיה שכיחה הרבה יותר מאשר אצל מבוגרים וקשישים - כ-9% מהמקרים, בעוד שאוכלוסיית המבוגרים מהווה 4%. בקרב קשישים, מצב זה מהווה רק 2% מהמקרים. ראוי לציין גם שנשים רגישות יותר להיפר-מוביליות מאשר גברים. הן סובלות מפתולוגיה זו פי 3.5 יותר בערך מאשר אוכלוסיית הגברים. תסמונת זו מתרחשת לעיתים קרובות בשילוב עם מחלות אחרות ופועלת כאחד התסמינים של מחלה אחרת, הקשורה לרוב למערכת השרירים והשלד.
גורם ל היפר-מוביליות במפרקים
אף חוקר, ובוודאי לא רופא פעיל, לא יכול לתת תשובה ברורה לשאלה מה בדיוק הגורם לפתולוגיה. הסיבות עדיין אינן מובנות במלואן. ישנן רק הנחות ואפילו תיאוריות אינדיבידואליות ששופכות אור קלוש על מקורה ואטיולוגיה של פתולוגיה זו.
עם זאת, רוב המדענים מסכימים ונוטים לשקול את הסיבה ברמה המולקולרית. לפיכך, מומחים רבים מאמינים כי דווקא יכולת המתיחה המוגזמת של קולגן, שהוא מרכיב חשוב בגידים ובשרירים, היא הגורם הגורם להתפתחות מצב כזה. אם יכולת המתיחה של סיבי הקולגן עולה על הערכים הנורמליים, ניתן לומר שלמפרק תהיה ניידות מוגזמת. דבר זה יכול לעורר טווח תנועה גדול, ובמקביל לעורר חולשת שרירים ושיבוש מנגנון הרצועות.
על פי תיאוריה אחרת, הסיבה היא הפרה של תהליכים מטבוליים בגוף, ובראש ובראשונה, הפרה של מבני חלבונים. ישנן הצעות לכך ששינויים כאלה הם גנטיים באופיים, או נובעים ממאפייני ההתפתחות התוך-רחמית. ישנה גם נקודת מבט נוספת, לפיה יש להתייחס לגורם לניידות מוגברת כמחסור בוויטמינים, במיוחד בילדות. יש הסבורים שעלייה מהירה ומהירה במשקל ועלייה מאוחרת במסת שריר עלולים לגרום לניידות מוגזמת של המפרקים. פציעות שונות ונזקים למפרקים הם לעתים קרובות גם הסיבה.
גורמי סיכון
קבוצת הסיכון כוללת אנשים הסובלים מאנומליות וסטיות גנטיות שונות, כמו גם כאלה שאובחנו עם הפרעות מטבוליות. הפרעות בחילוף החומרים של חלבונים, מחסור בוויטמינים והפרעות בסינתזת חלבונים משפיעות לרעה במיוחד על מצב המפרקים. קבוצת הסיכון כוללת אנשים גבוהים למדי, במיוחד אם משקלם אינו מספיק. גדילה מהירה בילדות יכולה גם להוביל להיפר-מוביליות.
ניידות מוגזמת מאיימת גם על ספורטאים שהם ספורטאים מקצועיים, כשהם חושפים את גופם לעומסים מוגזמים ועייפות מתמדת. נטילת סטרואידים אנבוליים, סימום, חומרים נרקוטיים ותרופות המיועדות לתזונת ספורט יכולה גם היא להשפיע על מצב המפרקים ועל ניידותם.
ראוי לציין כי אנשים רבים המעורבים בקרבות פנים אל פנים, צורות שונות של אומנויות לחימה, תרגול צ'יגונג, יוגה, שיטות בריאות סיניות שונות, סובלים גם הם מניידות מפרקים מוגזמת. אך בהקשר זה, השאלה האם מצב כזה הוא פתולוגי נותרה שנויה במחלוקת. העובדה היא שעם תרגול קבוע כזה, אדם אינו חש כאב ואי נוחות. לכן, לא ניתן לדבר על מצב פתולוגי, אלא על גיוס עתודות פנימיות של הגוף, המאפשרות לאדם לחרוג מהיכולות הרגילות של הגוף. בבדיקת המפרקים של אלו העוסקים בשיטות כאלה, לא זוהו תהליכים דלקתיים וניווניים. להיפך, צוינו התחדשות והתחדשות רקמות אינטנסיבית.
פתוגנזה
הפתוגנזה מבוססת על שיבוש של תהליכים ביוכימיים טבעיים בגוף ברמה המולקולרית. במקביל, יש שיבוש של הסינתזה הרגילה של קולגן ותרכובות חלבון אחרות. זה כרוך בשיבוש של סוגים אחרים של תהליכים מטבוליים בגוף. מכיוון שקולגן הוא זה שמספק ניידות ויכולת הרחבה של הרקמות, עם סינתזה או שקיעת יתר שלו בגוף, נצפית ניידות יתר ושיבוש של תהליכי התקשות והאוסיפיקציה. קולגן יכול גם לעורר הזדקנות מהירה ובלאי של פני השטח של גידים ורצועות, וכתוצאה מכך הם מאבדים גמישות ועמידות, והם נתונים בקלות לטרנספורמציה ולסוגים שונים של השפעות מכניות.
כמו כן, ריכוך הרקמות הרכות שמסביב, שאינן מסוגלות לתמוך במפרק ולספק לו חוזק מכני, מגביר את הניידות. נפיחות של רקמות רכות, ופריחה של נוזל סינוביאלי, הנובעים מסיבות שונות, הופכים לגורם המפחית את החוזק והורס את שלד המפרק.
בעת ביצוע בדיקות היסטולוגיות וציטולוגיות, ניתן לקבוע כי אין תהליכים דלקתיים במפרק. עם זאת, נצפתה רמת התחדשות גבוהה ומצב הקרוב להחלמת רקמות פוסט-טראומטית. כמות הקולגן והאלסטין בגוף עולה גם היא באופן משמעותי. בבדיקת הנוזל הסינוביאלי המקיף את המפרק, נצפית כמות מופחתת של חלבון ותאי אפיתל.
תסמינים היפר-מוביליות במפרקים
ראשית, ניתן לזהות מצב זה על ידי גמישות מוגזמת ולא טבעית של המפרקים, אשר עולה באופן משמעותי על הנורמה בהתחשב במאפייני הגיל של הגוף, ועולה באופן משמעותי על יכולותיהם של אנשים אחרים. עבור אנשים מסוימים, זהו פשוט מצב של גמישות מוגברת שאינו מפריע לאדם ואינו גורם אי נוחות. אך עבור רובם, זהו עדיין מצב פתולוגי המלווה בכאב ואי נוחות.
בדרך כלל, לאדם יש כאב רב במפרק, והכאב מתגבר בערב ובלילה. עם זאת, רבים מציינים כי תסמונת כאב קלה קיימת במהלך היום ואפילו בבוקר, לאחר שהאדם מתעורר. עם טראומה קלה או נזק מכני, הכאב מתגבר. עם מאמץ פיזי, מתרחשת גם תחושה של כאב גובר. לרוב, מפרקי הברך והקרסול כואבים. אם מצב זה מתקדם ומתפתח במשך זמן רב, רגליו של אדם עלולות להתפתל ולהסתובב. זה מורגש במיוחד בבוקר, לאחר השינה, וכאשר אדם נמצא במצב רגוע.
ניתן לזהות היפר-מוביליות על ידי פריקות תכופות המלוות אדם לאורך כל החיים. יחד עם זאת, הייחודיות של פריקות רבות היא שהן גם מצטמצמות בקלות וללא כאבים, לעיתים אף באופן ספונטני, בעת הזזת המפרק, ללא עזרה חיצונית.
סימן לכך שאדם מפתח היפר-מוביליות יכול להיות גם סינוביטיס, תהליך דלקתי באזור המפרק. הקרום המצפה את פני המפרק נתון לדלקת העזה ביותר. כאב מתמיד בעמוד השדרה, במיוחד באזור בית החזה, צריך גם הוא לעורר דאגה.
עקמת, שבה עמוד השדרה מעוקל, יכולה גם להיות אחד הסימנים להתפתחות היפר-מוביליות. המאפיין הייחודי הוא שאדם אינו מסוגל לנקוט בתנוחה אחת ולהישאר בה לאורך זמן. הוא אינו מסוגל לשלוט במפרקיו. גם אם הוא עושה כל מאמץ לשמור על התנוחה, לאחר זמן מה עדיין תתרחש עקמומיות ספונטנית. הופעת כאבי שרירים גם מאפשרת לחשוד בהיפר-מוביליות בשלבים המוקדמים.
היפרמוביליות של מפרקי הברך
זוהי הפתולוגיה הנפוצה ביותר שמטופלים פונים אליה לטיפול רפואי. היא מופיעה בתדירות שווה אצל ילדים ומבוגרים כאחד. היא מאופיינת בתחושת אי נוחות וכאב מוגברת. הכאב ממוקם בעיקר באזור הברך, אך הוא יכול להתפשט גם למפרק הקרסול. הכאב מתעצם לאחר מאמץ פיזי. הכאב גם די חמור בתקופת צמיחת העצם.
אצל אנשים שהם ספורטאים מקצועיים ומפעילים לחץ רב על רגליהם באופן מתמיד, הכאב קשור לנפיחות של רקמות רכות. גם נזלת נוזל סינוביאלי שכיחה למדי.
במהלך בדיקה היסטולוגית, תהליך דלקתי אינו מאובחן. לתמונה הקלינית הכללית יש קווי דמיון רבים עם תוצאות הטראומה. הבדלים משמעותיים אופייניים גם להרכב הנוזל הסינוביאלי. ניתן לזהות כמות גדולה של חלבון. קיימים גם תאים שונים, למשל, תאי אפיתל. מידת הנזק למבני רקמות נשארת בטווח הנורמלי, לכן, עם דרגת חומרה ממוצעת של התהליך הפתולוגי, אדם יכול להמשיך לשחק ספורט.
היפרמוביליות של הפיקה
התלונה העיקרית היא כאב. פתולוגיה זו יכולה להתבטא בכל גיל. התסמינים מגוונים למדי ולעתים קרובות מוסווים כתסמינים של מחלה אחרת. כמעט תמיד נדרש אבחון מבדל עם אנומליות גנטיות ומולדות רבות במפרקים. בדרך כלל קשה לרופא לזהות באופן מיידי את הפתולוגיה, ולכן האבחון וטיפול נוסף מבוססים לרוב על תלונותיו הראשוניות של המטופל.
הדבר המעניין הוא ש"הדרך השבילית" בפתולוגיה זו היא נדירה ביותר. בדרך כלל, אדם אינו חש תסמינים כלשהם, מלבד ניידות וגמישות מוגברת, או סובל מעוויתות ותסמונת כאב חמורה, מה שנותן עילה לחשוד באנומליה גנטית חמורה. לכן, על מנת לבצע אבחנה נכונה, נדרש מאבחן טוב.
שיטת האבחון העיקרית היא בדיקה, הכוללת בדיקה גופנית בשיטות קליניות קלאסיות, וכן בדיקות תפקודיות נוספות המאפשרות להעריך את מצב ומידת הגמישות של המפרקים. שיטות מעבדה ואינסטרומנטליות משמשות לעיתים רחוקות. בעיקרון, הן משמשות כאשר יש חשד לדלקת או לנוכחות של מחלות נלוות. שיטת ההערכה העיקרית היא סולם בייטון, המאפשר להעריך גמישות בסולם של 9 נקודות. במקרה זה, המטופל מתבקש לבצע 3 תנועות פשוטות לגמישות.
היפר-מוביליות של הירך
פתולוגיה זו היא גמישות וניידות מוגזמות של מפרקי הירך. היא נמצאת לרוב בילדות. בנות רגישות ביותר לפתולוגיה זו. חלק התחלואה בקרב בנות מהווה כ-80% מהפתולוגיה. רוב החוקרים מאמינים שהמחלה נקבעת גנטית. מקרים של תחלואה משפחתית מהווים כשליש מהמקרים. הפתוגנזה מבוססת בדרך כלל על הפרה של חילוף החומרים של מבני קולגן.
הטיפול הוא בעיקר אוסטאופתי. לרוב, 2-3 מפגשים מספיקים כדי לחסל את הפתולוגיה. לאחר מפגשים כאלה, טווח התנועה חוזר לנורמה, מתח שרירים עודף מוסר, ותהליכים מטבוליים ברקמות הסובבות מתנרמלים.
הסיבוך הנפוץ ביותר של ניידות יתר של מפרקי האגן הוא פריקה ותת-פריקה של הירך. זוהי לעיתים קרובות אנומליה מולדת שכיחה הרבה יותר אצל ילדים שנולדו בתנוחת עכוז.
היפר-מוביליות יכולה לנבוע גם מהעצם עצמה, הפרה של גמישות או שלמות מנגנון הרצועות, תופעות פתולוגיות. לפעמים ההתפתחות התקינה של העצם ומיקומה במישור האופקי מופרעים.
חשוב לזהות את הפתולוגיה בזמן ולהתחיל בטיפול. אז ניתן להימנע מסיבוכים חמורים רבים. יחד עם זאת, ביטויים מוקדמים כמו קיצור רגל אחת אצל ילד על רקע גודל תקין של הרגל השנייה נחשבים לסימנים המדאיגים הראשונים. להלן סימנים מדאיגים: הופעת קפל נוסף על הירך אצל תינוק, סימטריה מלאה של קפלי הישבן והישבן, כמו גם נוכחות של צליל חיצוני בעת הזזת הברך לצד.
הטיפול מוגבל בעיקר לפעילות גופנית טיפולית, שימוש בטכניקות אישיות של התעמלות אקטיבית-פסיבית ועיסוי בזמן. במקרים נדירים נדרשת תרופה. מטרתה העיקרית היא לחסל את התסמינים.
היפרמוביליות של מפרק הכתף
ניידות מוגברת של מפרק הכתף שכיחה למדי. הסיבה לכך היא הפרעה בחילוף החומרים של חלבונים וירידה בטונוס שרירי השלד המבטיחים ניידות מפרקים. כמו כן נצפית חולשה של מנגנון הרצועות. ההיסטוריה כוללת כאבי מפרקים, רגישות מוגברת לפעילות גופנית ופציעות תכופות. פריקת מפרקים שכיחה במיוחד. במקרה זה, נצפית משרעת תנועה מוגברת במפרק וטווח תנועה מוגזם.
במקרה זה, ישנם ביטויים מפרקים של פתולוגיה זו, וגם כאלה חוץ-מפרקיים. הצורה הראשונה של הפתולוגיה מאופיינת בניידות מוגברת של המפרקים.
הצורה החוץ-מפרקית של הפתולוגיה מאופיינת בנוכחות תהליך דלקתי באזורים סמוכים אחרים. במקרה זה, ניידות מוגברת מלווה לעיתים קרובות בכאבי מפרקים וכאבי שרירים. ייתכן שתהיה תחושה של כאב, כבדות ולחץ באזור המפרק, אך לא מתגלה פתולוגיה אחרת במהלך המישוש. ברוב המקרים, גם אי אפשר לראות את הפתולוגיה בצורה מחמיאה. מאפיין אופייני הוא שהכאב מתעצם במהלך העיסוי, אך לאחר זמן מה לאחר השלמת הטיפול המלא, המצב משתפר. לעתים קרובות, חומרת תסמונת הכאב תלויה במצבו הרגשי של האדם, ברווחה הכללית ובפתולוגיות נלוות. זה יכול להופיע בצורה חריפה או כרונית, מלווה בפריקות ותת-פריקה תכופות.
כמו כן, אחד הסימנים לפתולוגיה של מפרק הכתף הוא כאב המופיע במפרק עצמו, ומתפשט בהדרגה לכל אזור הכתף, השכמות ועצם החזה. תהליך זה מלווה במתיחות מוגברת של העור ובגמישות ופגיעות מוגזמת שלו. פתולוגיה זו מסוכנת במיוחד לאנשים הסובלים מבעיות לב ומחזור דם תקין.
היפר-מוביליות של המרפק
מצב זה יכול להיות מולד או נרכש. לרוב, אנומליות מולדות נקבעות גנטית או נגרמות על ידי פתולוגיות של התפתחות תוך רחמית, טראומה מלידה. ישנם מקרים של היפר-ניידות משפחתית.
מחלות נרכשות הן לרוב תוצאה של טראומה, פציעה, אימון מוגזם. זוהי המחלה המקצועית העיקרית עבור רקדנים, בלרינות וספורטאים. פתולוגיה זו מתפתחת במיוחד אצל אנשים שיש להם בתחילה שיעורים גבוהים של גמישות טבעית. כמו כן, ניידות מפרקים מוגזמת יכולה להתפתח על רקע מחלות של מערכת השרירים והשלד ומחלות אחרות. הניידות עולה משמעותית על רקע הריון.
התלונה העיקרית של המטופלים, בנוסף למשרעת הגבוהה של התנועות, היא כאב ואי נוחות באזור המפרק הפגוע. הפתוגנזה מבוססת על הפרה של תהליכים מטבוליים במפרק, כמו גם הפרה של הסינתזה הרגילה של מבני קולגן.
האבחון מבוסס לרוב על התמונה הקלינית. במידת הצורך נקבעים גם בדיקות מעבדה ואינסטרומנטליות. בדרך כלל, בדיקה גופנית כללית ומספר בדיקות לניידות וגמישות המפרקים מספיקות כדי לקבוע אבחנה.
הטיפול מורכב בעיקרו, הכולל טיפולי פיזיותרפיה, טיפול גופני, עיסוי וטיפול תרופתי. שיטות כירורגיות משמשות לעיתים רחוקות ביותר, והן נחשבות לא יעילות.
היפרמוביליות של המפרק הטמפורומנדיבולרי
חולים הסובלים ממחלה זו מציגים תלונות רבות. רובן נגרמות משינויים מורפולוגיים ומבניים במפרק עצמו. לחולים יש לעיתים קרובות ניידות מוגזמת באזור המפרק, המלווה בכאב ואי נוחות. מצב זה מחמיר במיוחד על ידי דיבור, לעיסה ובליעה. אם יש חשד להיפר-ניידות, יש להתייעץ עם רופא. רופא שיניים אורתופדי יעזור. חשוב לקבל טיפול מקיף בהקדם האפשרי, שכן סיבוך מסוכן נחשב להפרה של המבנה והמיקום התקינים של שרירי הלעיסה. גם טונוס השרירים יורד. התהליך עשוי להיות מלווה בהפרה של הטרופיזם של שרירי הלעיסה, הפרה של המצב התפקודי של שרירי הפנים. לעיתים קרובות מתפתחים דלקת ותהליך זיהומי. במקרה זה, הסכנה היא שיתפתח פריקה של המפרק.
סיבוכים ותוצאות
ניידות יתר יכולה להיות כזו, לדוגמה, אדם עם פתולוגיה כזו סובל לעיתים קרובות מפריקות, תת-פריקה, נקעים במפרקים וברצועות. אנשים כאלה נוטים יותר מאחרים לנקעים ופציעות. עם ניידות יתר של מפרק הברך או הקרסול, יכולה להתפתח נכות, שכן כאשר אדם נשען על הרגל, היא מתפתלת, מה שיכול להסתיים בפריקה, פציעה חמורה, היחלשות השרירים. השלב הקיצוני של חולשת שרירים הוא מיוזיטיס, ניוון, המוביל לשיתוק חלקי או מלא.
אבחון היפר-מוביליות במפרקים
על מנת לאבחן מצב כגון היפרמוביליות, יש צורך לפנות למומחה מוסמך המתמחה בטיפול במפרקים, גפיים ושרירים. ניתן לפנות למטפל המקומי, אשר יפנה אתכם לאחר מכן להתייעצות עם המומחה הנדרש.
כדי לבצע אבחנה, בדרך כלל מספיקה אנמנזה. ראשית, הרופא אוסף אנמנזה של החיים, שיכולה כבר לומר הרבה על האדם, על אורח חייו. מתוך כך, בהתבסס על ניתוח הנתונים, הרופא יכול להסיק מסקנה לגבי פתולוגיות נלוות אפשריות, הגורמים למצב כזה. לעתים קרובות, לאחר זיהוי הגורם, הרופא מבטל אותו, וזה מספיק כדי לרפא את האדם לחלוטין.
במהלך הפגישה, הרופא אוסף גם היסטוריה רפואית, כלומר, מגלה מה בדיוק מפריע לאדם, מקבל תיאור מפורט של התסמינים, מגלה כמה זמן המחלה מטרידה, מה היו הסימנים הראשונים שלה, האם קרובי משפחה והורים סובלים ממצב דומה. חשוב גם לברר האם ישנם גורמים המגבירים את הניידות, או להיפך, מפחיתים אותה? האם יש כאב, מה אופיו, מאפייני הביטוי, חומרתו.
לאחר מכן, באמצעות שיטות מחקר קלאסיות - מישוש, כלי הקשה, הרופא עורך בדיקה - מרגיש, מקשיב לפתולוגיות אפשריות. כמו כן, מבוצעות בדיקות אבחון מיוחדות, המסייעות לקבוע במדויק את הגורם ומידת התפתחות הפתולוגיה. תרגילים גופניים שונים משמשים כבדיקות אבחון, המדגימים את גמישות המפרקים, את ניידותם. בדרך כלל, על סמך בדיקות אלו, ניתן לשרטט קו בין המצב הפתולוגי לטבעי, לזהות פציעות ונזקים קיימים.
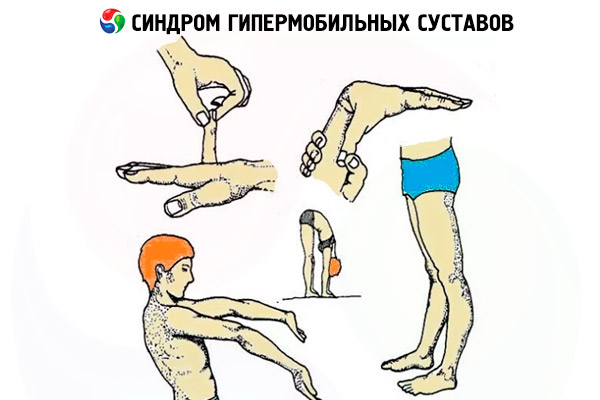
הבדיקות הנפוצות ביותר הן: המטופל מתבקש לגעת בחלק הפנימי של האמה עם האגודל. אם אדם גמיש מספיק, הוא לא יוכל לבצע תרגיל זה.
לאחר מכן, הם מבקשים ממך לגעת בחלק החיצוני של כף היד שלך עם הזרת. תרגיל זה יכול להתבצע רק על ידי אדם עם מפרקים גמישים במיוחד.
בשלב השלישי, האדם קם ומנסה להגיע לרצפה בעזרת ידיו. אסור לכופף את הברכיים. ולבסוף, הבדיקה הרביעית מציינת את מצב ומיקום המרפקים והגפיים כאשר הידיים והרגליים ישרות לחלוטין. בהיפר-מוביליות, המרפקים והברכיים יתכופפו בכיוון ההפוך.
בדרך כלל, מחקר כזה מספיק כדי לבצע אבחנה. שיטות נוספות עשויות להידרש רק אם קיים חשד לפתולוגיה נוספת כלשהי, למשל, תהליך דלקתי או ניווני, הפרעה של רקמת חיבור או אפיתל.
 [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
[ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
בדיקות
ראשית, נקבעות בדיקות קליניות (סטנדרטיות). זוהי בדיקת דם ושתן קלינית. הן נותנות מושג משוער על כיוון התהליכים העיקריים בגוף, מאפשרות לחשוד בפתולוגיות ולפתח את התוכנית היעילה ביותר לאבחון נוסף, שתסייע בזיהוי תהליכים פתולוגיים ולנקיטת הצעדים הדרושים.
בדיקת דם קלינית יכולה להראות נוכחות של תהליך דלקתי, זיהום ויראלי או חיידקי, תגובות אלרגיות. האינדיקטורים האבחוניים החשובים ביותר הם רמת הלויקוציטים ונוסחת הלויקוציטים. במהלך תהליך דלקתי, שקיעת הדם (ESR) עולה בחדות, מספר הלימפוציטים ומספר הלויקוציטים הכולל עולה. נצפית תזוזה בנוסחת הלויקוציטים שמאלה.
ייתכן שיידרש גם בדיקת שתן, שכן שתן הוא נוזל ביולוגי המכיל את תוצרי המטבוליזם הסופיים. סימן שלילי המצביע על התפתחות תהליכים דלקתיים בגוף ודלקת ברקמת החיבור והאפיתל הוא נוכחות גלוקוז או חלבון בשתן.
תהליכים דלקתיים וניווניים עשויים להיות מלווים בלויקוציטוריה. זהו מצב בו מספר הלויקוציטים בשתן עולה בחדות.
אם יש חשד לתהליך דלקתי ממקור חיידקי, יש צורך במחקר בקטריולוגי. נעשה שימוש בשיטות סטנדרטיות של זריעה בקטריולוגית, בהן התרבית נזרעת ולאחר מכן מודגרת, מה שמאפשר לבודד את הפתוגן ולקבוע את מאפייניו הכמותיים והאיכותיים. ניתן גם לבצע בדיקת רגישות לאנטיביוטיקה, המאפשרת לבחור את הטיפול האופטימלי ולקבוע את האנטיביוטיקה הרגישה ביותר ואת המינון הנדרש שלה. מטרת המחקר היא דם, שתן, תרבית דלקתית, נוזל סינוביאלי (מפרקי).
על מנת להשיג נוזל סינוביאלי, מתבצע ניקור ולאחר מכן איסוף חומר ביולוגי. אם יש חשד להיפרפלזיה והתפתחות של גידול ממאיר או שפיר, ייתכן שיידרש ביופסיה עם דגימת רקמה. לאחר מכן מתבצעת ציטוסקופיה, שבמהלכה החומר המתקבל נצבע, נחשף לסמנים ביוכימיים שונים, ונקבעים המאפיינים המורפולוגיים והמבנה הציטולוגי של התא. כדי לבצע ניתוח היסטולוגי, מתבצעת זריעה על מצע תזונתי מיוחד המיועד לגדילת רקמות. בהתבסס על אופי וכיוון הגדילה, נקבעים המאפיינים העיקריים של הגידול, ומסקנות מתאימות.
בנוסף, ייתכן שיידרש ניתוח של התכולה הכמותית והאיכותית של ויטמינים בדם וברקמות הגוף. ייתכן שיידרשו בדיקות ביוכימיות מיוחדות, בפרט, בדיקה של תכולת חלבונים, חומצות אמינו בודדות, מיקרואורגניזמים בדם, המאפיינים הכמותיים והאיכותיים שלהם, כמו גם היחס.
לעיתים קרובות, עם היפר-מוביליות, במיוחד אם היא מלווה בכאב ואי נוחות במפרקים, נקבעות בדיקות ראומטיות. בנוסף, מומלץ לעבור בדיקות אלו למטרות מניעה, לפחות פעם בשנה. הן מאפשרות לזהות תהליכים דלקתיים, ניווניים, נמקיים ואוטואימוניים רבים בשלבים מוקדמים. בעיקרון, הן מעריכות את האינדיקטורים של חלבון C-ריאקטיבי, גורם ראומטי, אנטי-סטרפטוליזינים, סרומוקואידים. חשוב לקבוע לא רק את כמותם, אלא גם את היחס. כמו כן, בעזרת ניתוח זה ניתן לעקוב אחר תהליך הטיפול, במידת הצורך, לבצע בו התאמות מסוימות.
גורם ראומטי הוא אינדיקטור לתהליך פתולוגי חריף בגוף. אדם בריא אינו סובל מגורם ראומטי. נוכחותו בדם היא סימן למחלה דלקתית מכל אטיולוגיה ולוקליזציה. זה קורה לעיתים קרובות עם דלקת מפרקים שגרונית, דלקת כבד, מונונוקלאוזיס, מחלות אוטואימוניות.
אנטיסטרפטוליזין הוא גם גורם שמטרתו ליזיס (חיסול) של זיהום סטרפטוקוקלי. כלומר, גדילתו מתרחשת עם תכולה מוגברת של סטרפטוקוקים. זה עשוי להצביע על התפתחות של תהליך דלקתי בקפסולת המפרק, ברקמות הרכות.
קביעת רמת הסרומוקואידים בהיפר-מוביליות יכולה למלא תפקיד חשוב מאוד. חשיבותה של שיטה זו היא שהיא מאפשרת לזהות את המחלה הרבה לפני שהיא מתבטאת קלינית, כך שניתן לנקוט באמצעים למניעתה.
כמות הסרומוקואידים עולה על רקע דלקת. יש לכך ערך אבחוני חשוב במצבים פתולוגיים רבים, דלקות איטיות שכמעט ולא מטרידות את האדם וקשה לאתר אותן בשיטות קליניות.
חלבון C-ריאקטיבי הוא אחד האינדיקטורים לתהליך דלקתי חריף. עלייה בכמות חלבון זה בפלזמה מעידה על התפתחות דלקת. אם, על רקע הטיפול, הרמה יורדת, הדבר מעיד על יעילות הטיפול. יש לקחת בחשבון שהחלבון מראה רק את השלב החריף של המחלה. אם המחלה הפכה כרונית, כמות החלבון הופכת לנורמלית.
אם לא ניתן לקבוע באופן מלא את הסיבה או התמונה הקלינית על סמך הנתונים הזמינים, ניתן לרשום בנוסף אימונוגרמה, אשר חושפת את האינדיקטורים העיקריים של מערכת החיסון.
אבחון אינסטרומנטלי
הוא משמש אם הרופא לא הצליח לקבוע אבחנה מדויקת במהלך הבדיקה האבחנתית, וגם אם הרופא חושד בדלקת של רקמות רכות, קפסולת המפרק או התפתחות של פתולוגיות נלוות אחרות. לרוב מבוצעות בדיקת רנטגן, טומוגרפיה ממוחשבת והדמיית תהודה מגנטית.
ניתן להשתמש בקרני רנטגן כדי להאיר עצמות, לראות נזקים, פציעות או פתולוגיות בעצמות. שיטה זו יעילה במיוחד אם יש צורך להמחיש שברים בעצמות, תזוזה וצביטה של עצבים, דורבנות עצם ואפילו דלקת פרקים.
ניתן להשתמש ב-CT וב-MRI כדי לבדוק רקמות רכות. שרירים, רצועות, גידים ואפילו סחוס והרקמות הרכות שמסביב נראים היטב.
אם יש חשד להפרה של תהליכים מטבוליים בשרירים, כמו גם חשד לנזק עצבי, נעשה שימוש ב-EMNG - שיטת האלקטרומיונאורוגרפיה. בעזרת שיטה זו ניתן להעריך את מידת הפגיעה במוליכות העצבים ובעירור של רקמת השריר. היא מוערכת על ידי אינדיקטורים של מוליכות דחפים עצביים.
אבחון דיפרנציאלי
לעיתים קרובות יש להבדיל בין היפר-מוביליות לגמישות אנושית טבעית וממצבים פתולוגיים אחרים בעלי מאפיינים דומים. כדי לקבוע אבחנה מבדלת, יש צורך להבדיל את המצב מפתולוגיות גנטיות ונרכשות. זה רלוונטי במיוחד במקרה של רפיון מפרקים כללי.
הצעד הראשון לקראת בידול מוצלח הוא הצורך להבדיל בין פתולוגיות של רקמת חיבור. לשם כך, נעשה שימוש בבדיקה קלינית סטנדרטית. השיטה האינפורמטיבית ביותר היא מישוש. בדיקה גופנית סטנדרטית היא גם חובה. נעשה שימוש בבדיקות תפקודיות שונות.
ניתן לזהות חלק מהאנומליות המולדות על פי התמונה הקלינית האופיינית להן.
תסמונת אהלרס-דנלוס היא מחלה ייחודית, שהיא קבוצה של מחלות רקמת חיבור. חלק מהתסמינים גובלים בפתולוגיה של רקמת חיבור ובפתולוגיה של עור. פתולוגיית העור יכולה להיות מגוונת למדי. האנומליות מגוונות מאוד: מרכות יתר ועד להיפר-אלסטיות, המלווה בקרעים וחבלות. בהדרגה, מצב זה מוביל להיווצרות צלקות, ריכוך ועלייה בגמישות ובניידות של רצועות, שרירים ועצמות.
לעיתים קרובות מצב זה מלווה בכאב, תפליט, פריקה של מפרקים ומבני עצמות. הסיבוך העיקרי הוא חוסר יציבות של הרגליים, שבה אדם אינו יכול להסתמך על הגפיים התחתונות. לרוב זה תורשתי.
חשוב ביותר להבדיל בין תסמונת אהלרס-דנלוס שלב IV לבין היפר-מוביליות, שכן תסמונת זו מהווה סכנה חמורה לגוף ומצב מסכן חיים. תסמונת זו מסוכנת משום שהיא עלולה להוביל לקרע ספונטני של כלי דם, ובפרט עורקים. קרע של הווריד הנבוב והאיברים הפרנכימטיים מתרחש גם כן. מצב זה מסוכן במיוחד לנשים במהלך ההריון, שכן עלול להתרחש קרע ברחם. המצב נגרם מפגם בסינתזת קולגן.
בשלב השני, חשוב להבדיל מתסמונת מרפן, שהיא הפרעה המאופיינת בניידות מוגברת לא רק במפרקים, אלא גם באיברים אחרים. לאדם יש גם מראה מוזר. אדם הסובל מתסמונת זו הוא גבוה באופן חריג, בעל גפיים ארוכות שאינן פרופורציונליות לגוף. הגוף רזה, האצבעות ארוכות. אנומליות עיניים כמו קוצר ראייה וחוסר יישור מפרקים אופייניות גם הן.
ההפרעות נגרמות עקב שיבוש בחילוף החומרים של פיברילין בגוף. זהו קומפלקס גליקופרוטאין מיוחד, שהוא המרכיב החשוב ביותר ברקמת החיבור. חשוב מאוד גם לזהות פתולוגיה זו בזמן, שכן היא יכולה להוות איום על חיי אדם. לפיכך, סיבוך מסוכן הוא מפרצת או דיסקציה של אבי העורקים, ריגורגיטציה של תעלת אבי העורקים, צניחת מסתם מיטרלי.
בעיקרון, פתולוגיה כזו מתגלה בילדות. אם יש חשד לתסמונת זו, יש צורך לעבור בדיקה מקיפה. מחקר מעבדה הוא חובה. חשוב לנתח את הרכב חומצות האמינו של פלזמת הדם. חשוב לשלול הומוציטינוריה, הפרעות מטבוליות. תסמונת מרפן דורשת גם בידול נוסף. חשוב להבדיל אותה מהומוציטינוריה. מאפיין ייחודי של הפתולוגיה השנייה הוא פיגור שכלי.
מתבצעת בידול עם אוסטאוגנזה. מאפיין ייחודי של מחלה זו הוא רזון יתר של לובן העצם, כמו גם נוכחות של גוון כחול בצבע לובן העצם. העצמות הופכות שבירות יותר ויותר, ולעתים קרובות לאדם יש שברים. ישנן צורות קטלניות ולא קטלניות של מחלה זו. ניתן להבחין בה גם על ידי קומה נמוכה של אדם. הצורה הקטלנית קשורה לשבריריות עצם גבוהה, שאינה תואמת את החיים. צורות לא קטלניות מאופיינות בחומרה פחותה של תסמינים אלה, שאינם מהווים סכנה קטלנית. סיבוכים ללב וחירשות עלולים להתפתח.
תסמונת סטיקלר שונה מתנועתיות יתר בכך שעל רקע ניידות מוגברת במפרקים, אדם מפתח תווי פנים ייחודיים. עצם הזיגומטית עוברת שינויים, גשר האף מדוכא. אובדן שמיעה חושי-עצבי יכול גם הוא להתפתח. לרוב מתבטא בינקות. ילדים כאלה סובלים גם מפתולוגיות נשימתיות. אצל ילדים גדולים יותר, דלקת פרקים מתפתחת כמחלה נלווית, שבדרך כלל נוטה להתקדם, ומתקדמת עד גיל ההתבגרות.
תסמונת וויליאמס דומה גם היא להיפר-מוביליות במובנים רבים, אך שונה בכך שהיא מתפתחת על רקע עיכוב התפתחותי שכלי ופיזי. היא מאובחנת גם בעיקר אצל ילדים. פתולוגיות נלוות כוללות תפקוד לקוי של הלב וכלי הדם. התכווצות מפרקים עלולה להתפתח בבגרות. מאפיין מובהק הוא קול מחוספס וקומה נמוכה. סיבוך מסוכן הוא היצרות אבי העורקים, היצרות כלי דם ומחלות לב.
בדיקת היפרמוביליות במפרקים
הנתונים משתנים, ויש לקחת זאת בחשבון בעת ביצוע אבחון. חשוב לקחת בחשבון את האנמנזה: מאפיינים אישיים של האדם, גיל, מין, מצב מערכת השלד והשרירים של האדם. גם המצב הפיזיולוגי של האדם חשוב. לדוגמה, אצל צעירים ההערכה בסולם זה תהיה בדרך כלל גבוהה בהרבה מאשר אצל קשישים. כמו כן, במהלך ההריון, הערכים התקינים יכולים להשתנות באופן משמעותי.
חשוב לקחת בחשבון שגמישות מוגזמת במפרק אחד או שניים אינה מעידה על פתולוגיה. ניתן לשפוט את נוכחות המחלה על ידי נוכחות של גמישות כללית המתרחשת ברמת הגוף כולו.
ניתן לדון בנוכחות פתולוגיה גנטית אם יש שילוב של מספר סימנים. זהו הבסיס לביצוע ניתוח גנטי, שעל בסיסו כבר ניתן להגיע למסקנות מסוימות.
סולם בייטון
הודות לכך, ניתן לקבוע את חומרת ההיפר-מוביליות. הוא משמש לאבחון ברמת המפרק. הניידות של כל אחד מהם מוערכת בנקודות, לאחר מכן התוצאה מסוכמת ומושווית לסולם.
סולם בייטון כולל 5 קריטריונים, על סמךם מוערך המצב. ראשית, מוערכת הארכה פסיבית של המפרקים. אם אדם יכול להאריך אותה ב-90 מעלות, נוכל לדבר על היפר-מוביליות.
האינדיקטור השני הוא לחיצה פסיבית של האגודל לצד הפנימי של האמה. בדרך כלל, היפר-אקסטנציה במפרקי המרפק והברך לא צריכה לעלות על 10 מעלות. כמו כן, נבדקת ההטיה כלפי מטה. הרגליים צריכות להיות ישרות, והאדם צריך לגעת ברצפה עם הידיים. בדרך כלל, הציון לא צריך לעלות על 4 נקודות. עם זאת, ישנם מקרים בהם בנות מציגות תוצאות מעל 4 נקודות, וזה לא נחשב לפתולוגיה. זה נכון במיוחד לגבי נערות צעירות בגילאי 16 עד 20 העוסקות בספורט שונים.
למי לפנות?
יַחַס היפר-מוביליות במפרקים
הטיפול בהיפר-מוביליות מבוסס על טיפול פתוגנטי שמטרתו לחסל את התהליך הפתולוגי בגוף. לעיתים, בשלבים מוקדמים, נעשה שימוש בטיפול אטיולוגי, המבוסס על חיסול הגורם שהוביל להפרת ניידות המפרקים התקינה. טיפול פתוגנטי נעשה אם האבחנה נקבעת במדויק והתמונה הקלינית של הפתולוגיה נראית בבירור. במקרה זה, מהלך הטיפול מנוטר באמצעות שיטות מחקר מעבדתיות ואינסטרומנטליות שונות. שינוי בתוצאות לטובה מעיד על יעילות הטיפול.
מְנִיעָה
מניעה מבוססת על אורח חיים בריא. יש צורך לשמור על רמה אופטימלית של פעילות גופנית. יש צורך לישון על משטח קשה או להשתמש במזרנים אורתופדיים מיוחדים. חשוב לבצע תרגילים גופניים המחזקים את שרירי הגב. שחייה וטניס טובים לכך. יש צורך לעבור קורסי עיסוי מונע. אם אתם נוטים להיפרמוביליות, עליכם לקחת מעת לעת קורסים של מרפי שרירים. כאשר מופיעים הסימנים הראשונים, עליכם לפנות לרופא בהקדם האפשרי ולעבור טיפול סימפטומטי.
על מנת לזהות פתולוגיה בשלבים מוקדמים ולנקוט באמצעים בזמן, יש צורך לעבור בדיקות רפואיות מונעות, לבצע בדיקות מעבדה, במיוחד בדיקות ראומטיות. מומלץ לבצע אותן לפחות פעם בשנה לאנשים מעל גיל 25. זה נכון במיוחד עבור אנשים עם בעיות במערכת השרירים והשלד.
כדי למנוע הישנות, לאחר המחלה, יש צורך להקפיד על המלצות הרופא ולעבור קורס שיקום מלא. יש להבין כי שיקום הוא ארוך טווח. בנוסף, פתולוגיה זו דורשת ניטור מתמיד. יש לנקוט באמצעים שמטרתם לתקן עיוותים קיימים ולמנוע היווצרות חדשים. חשוב לחזק את השרירים הממוקמים לאורך עמוד השדרה.
תַחֲזִית
עבור ילדים רבים, הפרוגנוזה חיובית - היפר-מוביליות בדרך כלל נעלמת בגיל ההתבגרות. אצל מבוגרים, הדברים שונים. יש להם היפר-מוביליות, ברוב המקרים, יש צורך לטפל בה. אם הטיפול מתחיל בזמן, הפרוגנוזה יכולה להיות חיובית. בהיעדר טיפול הולם, עלולים להתרחש סיבוכים חמורים: תהליכים דלקתיים וניווניים במפרקים. לעיתים קרובות מתפתחים סיבוכים בלב, מערכת העצבים המרכזית מופרעת.
היפר-מוביליות במפרקים והצבא
ניידות יתר יכולה להיות בסיס לדחיית שירות או אי-התאמה לשירות צבאי רק על פי החלטת הוועדה הבוחנת את החייל המגויס. אי אפשר לענות על שאלה זו באופן חד משמעי, שכן הבעיה נבחנת בצורה מקיפה: נלקחים בחשבון חומרת הפתולוגיה, מגבלת התפקודים העיקריים של הגוף, ההשפעה על הביצועים, הפעילות הגופנית.

