המומחה הרפואי של המאמר
פרסומים חדשים
ניוון מעיים
סקירה אחרונה: 29.06.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
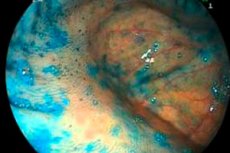
ניוון מעיים הוא מצב פתולוגי משני המתרחש על רקע תגובות דלקתיות ברקמות המעי - בפרט, במהלך ממושך של קוליטיס או דלקת מעיים. המחלה מאופיינת בהתקפי כאב חריפים תקופתיים, הפרעות בצואה, ירידה במשקל, חולשה כללית ואי נוחות. בהיעדר טיפול רפואי בזמן, עלולים להתפתח סיבוכים מסוכנים, כגון ניקוב, חסימת מעיים, דימום, ממאירות וכו'. רופאים ממליצים בחום שאם יש חשד לאטרופיה מעיים, חובה לפנות למומחה המתאים ולעבור טיפול מקיף. [ 1 ]
אֶפִּידֶמִיוֹלוֹגִיָה
ניוון מעיים הוא פתולוגיה שכיחה למדי המצויה הן במבוגרים והן בילדים. המחלה משלבת אלמנטים של תהליך דלקתי, ניוון רקמות ריריות, היפוטרופיה/ניוון של שריר חלק והפרעה תפקודית של המעי. מצב פתולוגי זה עשוי להסביר (על פי נתונים שונים) כ-10% מכלל המחלות הכרוניות של איברי העיכול, עם שכיחות של לפחות 5-12 מקרים לכל 1,000 נפשות.
יכולות האבחון האנדוסקופיות, הסרולוגיות, הגנטיות והמורפולוגיות התרחבו מאוד בעשורים האחרונים. מדענים ערכו מחקרים רבים שבחנו הפרעות במערכת העיכול. הודות לעבודות מדעיות רבות, ישנם רעיונות לגבי פתולוגיה זו, שלא תמיד מתבטאת באופן סימפטומטי ומאושרת במעבדה, מה שמקשה ביותר על סטטיסטיקה.
ניוון מעיים נחקר באופן פעיל במשך שנים רבות, כמו גם בעיות כרוניות אחרות המשפיעות על המעי הגס והדק. אף על פי כן, לא מעט נושאים עדיין אינם מובנים במלואם. מנקודת מבטה של הרפואה המודרנית, ניוון מעיים נחשב לתופעה קלינית ומורפולוגית המאופיינת בבעיות עיכול ותסמונת כאב עם ביטויים מורפולוגיים ברורים של ניוון/אטרופיה של רקמות, התכווצות בלוטות המעי ויצירת הסננה לימפופלזמציטית בעוצמה משתנה. ישנם שינויים רקמתיים מסוימים האופייניים לאטרופיה של המעי, אך מונח זה נמצא בשימוש נדיר יחסית בפרקטיקה הקלינית. לעתים קרובות הרבה יותר ניתן לשמוע את האבחנה של דלקת מעיים כרונית, תסמונת המעי הרגיז, מחלת קרוהן, קוליטיס כיבית לא ספציפית.
ברשימת ICD-10, ניתן לסווג את הפתולוגיה כ- K52.9 - גסטרואנטריטיס וקוליטיס לא זיהומיות שלא פורטו.
לעיתים רחוקות מאוד, ניוון מולד של המיקרו-וויליס במעי הדק, או תסמונת הכללת המיקרו-וויליס, היא הפרעה גנטית נדירה שעוברת בתורשה באופן אוטוזומלי רצסיבי. ההפרעה נגרמת על ידי ניוון מולד של המיקרו-וויליס האפיקליים עם הצטברות תוך תאית של אנזימים אפיקליים במבנים האפיתליים של המעי הדק.
תדירות התחלואה יכולה להשתנות במידה רבה, בהתאם הן לאמצעי האבחון בהם נעשה שימוש והן לנכונותו של המטופל לקבל טיפול רפואי. למרבה הצער, במקרים רבים מטופלים בוגרים אינם פונים לטיפול רפואי, או שאינם פונים אליו בזמן, אלא רק בשלב הסיבוכים.
גרסה מיוחדת של ניוון מעיים - מחלת צליאק - נמצאת אצל אחד מכל מאה אנשים בעולם, אם כי אנשים רבים אינם פונים לטיפול רפואי, ואחוז האנשים הסובלים מהמחלה יכול להיות גבוה בהרבה. בממוצע, אבחנה כזו נקבעת כ-5-10 שנים לאחר הופעת הסימנים הראשונים של ההפרעה.
גורם ל של ניוון המעי
ניוון מעיים הוא פתולוגיה רב-גורמית. ישנם יותר מעשרה גורמים ידועים שיכולים להוביל לאטרופיה של רקמות ריריות, וכתוצאה מכך, להתפתחות של כשל תפקודי של המעי. הפרעות אטרופיות יכולות להיות תוצאה של פתולוגיה או מידע גיל. היפוטרופיה או ניוון גנטי של הרקמה הרירית של מערכת העיכול אינם נדירות.
בין הגורמים הנפוצים ביותר לאטרופיה של המעי נחשבים:
- תהליכים דלקתיים כרוניים (קוליטיס, דלקת מעיים, דלקת מעיים);
- שינויים בתנאים מקומיים ותפקודיים (כולל תזונה לקויה, אורח חיים יושבני וכו');
- שכרות, הרעלה;
- הפרעות הורמונליות בגוף.
בנוסף, לחץ פסיכו-רגשי, היסטוריה ארוכה של עישון ושימוש לרעה באלכוהול, שימוש ארוך טווח או תכוף בתרופות (בפרט אנטיביוטיקה, תרופות נוגדות דלקת לא סטרואידיות והורמונים קורטיקוסטרואידים) משפיעים על מצב המעי. גורמים מעוררים אפשריים כוללים נטייה גנטית, סיכונים תעסוקתיים, פתולוגיות סומטיות נלוות.
אנו יכולים להבחין בין הגורמים השכיחים ביותר לשינויים אטרופיים ברקמות של חלקים שונים של המעי:
- נטייה תורשתית. אם נמצא כי קרובי משפחה קרובים סובלים מאטרופיה של מעיים, אזי הסיכון לחלות בפתולוגיה זו עולה בחדות.
- הרגלי אכילה לא נכונים. צום ממושך כמו גם אכילת יתר תכופה מובילים לתפקוד לקוי של מערכת העיכול.
- צריכת מזון באיכות ירודה ולא בריא. חלק מהמזונות "הלא בריאים" מגרים את המעיים, ותורמים להתפתחות של תהליך דלקתי כרוני.
- הזנחה של התזונה שנקבעה על ידי רופא כחלק מהטיפול בכל פתולוגיה של מערכת העיכול.
- לחץ ממושך או חמור, דיכאון, נוירוזה.
- טיפול אנטיביוטי ממושך, חוסר איזון של המיקרופלורה במעי, דיסבקטריוזיס.
- שכרות, כולל שכרות אלכוהולית. כל שכרות (הרעלה) משפיעה לרעה על הרקמות הריריות של איברי העיכול.
- היפודינמיה. חוסר פעילות גופנית הכרחית מחליש את מערכת השרירים. גם השרירים החלקים של המעיים מושפעים.
- שימוש תכוף בתרופות משלשלות.
- שימוש עצמאי וכאוטי בתרופות המשפיעות על עבודת ומצב מערכת העיכול. זה יכול לכלול גם מינונים שחושבו בצורה שגויה, תוך התעלמות מתופעות לוואי.
גורמי סיכון
כאשר מעריכים את הגורמים האפשריים לאטרופיה של המעי, יש לקחת בחשבון שברוב המקרים לא מדובר בגורם אחד, אלא במכלול שלם של גורמים. במקרה זה, הגורם המוביל, כפי שמומחים רבים מכנים הפרעות עיכול, הוא - כלומר, אופי ומשטר תזונתי לא נכונים. עובדה זו מאושרת על ידי העובדה שתהליכי האטרופיה הם תמיד משניים ומתעוררים על רקע פתולוגיות אחרות. אין זה סוד שכיום, על פי החישובים האופטימיים ביותר, לא יותר מ-30% מהאנשים מקפידים על תזונה רציונלית. רוב האוכלוסייה בכל מקום מפרה את משטר התזונה - אכילה לא מסודרת, לעתים קרובות אוכלת אוכל "יבש" ו"במהלך זמן", אוכלת יתר על המידה, וכן ניגשת באופן לא רציונלי לבחירת תזונה, אוכלת הרבה מתוק, שומני וחריף, צורכת לרעה מזון מהיר, משקאות מוגזים ומוצרים מזיקים אחרים. וברוב המקרים, אופי ומצב תזונה לא נכונים קיימים בשילוב זה עם זה.
תפקיד חשוב בהתפתחות ניוון מעיים הוא התפשטות תולעים ונגעים זיהומיים במעיים - בפרט סלמונלוזיס, חיטוי, ג'יארדיאסיס וכו' - בהתפתחות ניוון מעיים. מעורבות איכות הפלורה המיקרוביאלית מתבטאת בדיסבקטריוזיס מאובחנת, אשר נמצאת ברוב המכריע של החולים עם ניוון מעיים.
גורמים אלה הם המובילים מבחינת הגורמים לתהליכים אטרופיים. לרוב אנו מדברים על החוליות העיקריות של הפתולוגיה:
- קשר עיכולי, המוביל להפרעות בתנועתיות המעי עם התפתחות נוספת של תגובה דלקתית;
- קשר זיהומי-טפילי, המשפיע ישירות על רקמות המעי עם היווצרות שלאחר מכן של דיסביוזה, דלקת והפרעות מוטוריות נוספות.
תזונה לא נכונה, תדירות וכמות המזון הנצרך, זיהומים ודיסבקטריוזיס, שלעתים קרובות משולבים זה בזה, טראומה בבטן ונטייה תורשתית - זוהי הרשימה העיקרית של הגורמים הסבירים ביותר לתחילת תהליכים אטרופיים.
תפקיד מסוים ממלאים גם גורמים פסיכוגניים המעודדים את תחילתה ואת מהלך התגובה הדלקתית. איסוף אנמנזה וראיון מגלים סימנים של דיסטוניה צמחית-וסקולרית, נטייה לדיכאון והיפוכונדריה. למומחים יש סיבות מספיקות להאמין במעורבות של תורשה מחמירה. באשר למעורבות של גורמים פסיכוגניים, חולים עם ניוון מעיים נמצאים לעיתים קרובות בחרדה מוגברת וחוסר ביטחון, חוסר יציבות רגשית ותחושת השפעתם. על רקע מצבי רוח משתנים ונוירוזות, הפרעות תנועתיות מעיים ותגובות דלקתיות מחמירות.
לקבוצת הגורמים התורמים להופעת ניוון, ניתן להוסיף היפודינמיה, הימנעות מפעילות גופנית, אכילת מזונות מעובדים בעיקר, כמו גם הרגלים רעים רבים - בעיקר כגון עישון ושימוש לרעה באלכוהול.
באשר לתהליך אטרופי כמו מחלת צליאק, מספר גורמים מעורבים בהתפתחותו, כולל גנים והרגלי תזונה. זוהי מחלה אוטואימונית שבה רקמות המעי הדק ניזוקות עקב צריכת גלוטן. כאשר אנשים עם סיכון גנטי מסוים אוכלים מזונות המכילים גלוטן, מתפתחת תגובה חיסונית בצורת תגובה לחלבוני גלוטן (גליאדינים וגלוטנינים) התוקפים מבנים של המעי הדק. במהלך התקפות אלו, נפגעות הויסיליים המאפשרים ספיגת חומרים מזינים. הויסיליים הפגועים הופכים קצרים ושטוחים יותר, מה שפוגע משמעותית בספיגת חומרים מזינים.
לאנשים עם מחלת צליאק יש וריאנטים של אללים כגון HLA-DQ2 או HLA-DQ8. עם זאת, תורשת אללים אלה לא תמיד מובילה להתפתחות מחלת צליאק ואטרופיה של המעיים. בנוסף, גורמים נוספים חייבים להיות נוכחים, כגון צריכת מזונות המכילים גלוטן (חיטה, שעורה, שיפון וכו'). [ 2 ]
פתוגנזה
המנגנון הפתוגנטי של ניוון מעיים קשור לעיתים קרובות להפרעות בביוכנוזיס המעי. חומצות אמינו מיקרוביאליות - תוצרים מטבוליים של סקאטול ואינדול - ממלאות תפקיד פתולוגי מעודד דלקת. עקב פעילות מוגברת של פלורה אופורטוניסטית, רמת ההיסטמין עולה, מה שמוביל לרגישות כללית, היחלשות ההגנה ההומוראלית והתאית. מכיוון שפלורה כזו מסתגלת בצורה מושלמת לתנאי הסביבה, היא מדכאת בהדרגה פלורת מעיים בריאה. על רקע מחסור בביפידובקטריה, תהליכי העיכול, הספיגה וההטמעה של רכיבים תזונתיים מופרעים.
תפקיד משמעותי במנגנון הפתוגנטי של התפתחות ניוון מעיים ממלאות הפרעות נוירו-רגולטוריות של האיבר, המבוססות על חולשת ההשפעות המעכבות של קליפת המוח על החלקים התחתונים עם ירידה חזקה בתגובתיות החלק הסימפתטי של מערכת העצבים האוטונומית, כמו גם עלייה ברמת החומרים הביו-אקטיביים - היסטמין וסרוטונין.
תרומה משמעותית להתפתחות תהליכים אטרופיים היא כשל בתגובתיות אימונולוגית. עלייה ברמת האימונוגלובולינים מלווה בהופעת נוגדנים עצמיים של המעי בדם, דבר המצביע על מעורבות של רגישות לאנטיגנים של רקמות. עם שינויים בתכונות הביולוגיות והאימונולוגיות של המיקרואורגניזם, מופרעים יחסי הסימביוטיקה בין האורגניזם למיקרופלורת המעי, מה שיוצר תנאים נוחים להפרעות אימונולוגיות. [ 3 ]
מחזור הדם עובר שינויים משמעותיים. שינויים בחדירות כלי הדם, מופיעים ביטויים של תסמונת קרישה תוך-וסקולרית מפושטת.
ניוון מעיים יכול להתפתח עקב שכרות ותהליכים מטבוליים רעילים, פתולוגיות אנדוקריניות, מחלות של מערכת העצבים המרכזית. הבעיה מתרחשת באופן טבעי כאשר יש הפרעות תנועתיות או השפעות רעילות על רקמות המעי.
לגליאדין תפקיד מוביל בפתוגנזה של מחלת צליאק. חלקיו רעילים לאנשים עם מחלת צליאק. במקביל, אלפא-גליאדין עם פפטיד 33-מר ממלא תפקיד של מפעיל תגובה חיסונית, הנובע מעמידותו להשפעות של פרוטאינזות עיכול.
במחלת צליאק, צריכת מזונות המכילים גלוטן היא גורם חשוב, אך לא היחיד, בהתפתחות הפתולוגיה. אנטיגנים של קומפלקס ההיסטוקומפטביליות העיקרי חשובים גם הם. באופן כללי, ניוון מעיים במחלת צליאק נובע מגורמים רבים. יחד עם נטייה גנטית והשפעת גלוטן רעיל, גורמים סביבתיים פנימיים ממלאים תפקיד נוסף בהתפתחות ההפרעה. [ 4 ]
תסמינים של ניוון המעי
מנגנונים פתוגניים מגוונים של התפתחות ניוון מעיים קובעים את הגיוון וחוסר הספציפיות של הסימפטומים של הפתולוגיה. להפרעה אין תסמינים כאלה, לפיהם ניתן לקבוע בבירור את נוכחותה של ניוון. יתר על כן, לעתים קרובות (במיוחד בשלבים המוקדמים של ההתפתחות), התמונה הקלינית דלה ביותר. מהלך המחלה ממושך, הוא יכול להימשך עם שינויים תקופתיים של התקפים והפוגות, עם החמרה הדרגתית של הבעיה.
בתקופות של החמרה, המטופלים חשים גרוע יותר, מופיעים או מתעצמים סימני שכרות: עייפות, תיאבון מחמיר, עלייה קלה בטמפרטורה, כאב ראש מטריד. במקביל, מופיעים כאבי בטן - כואבים, עם נטייה להתגבר לפני או במהלך פעולת היציאות.
חולים רבים מקשרים את הופעת או החמרת תסמונת הכאב עם צריכת מזון: לרוב זה קורה כשעה וחצי לאחר הארוחה. אם הכאב מופיע מיד לאחר האכילה, זה נובע מגזים מוגברים ונפיחות בבטן. פריקת גזים או פעולת הוצאת הצרכים מובילים להקלה על הכאב או להיעלמותו. באופן כללי, ניתן לתאר את תסמונת הכאב ככאב, הנגרם לעתים קרובות מאכילה.
בנוסף לתחושות כואבות, קצב היציאות מופרע, אופי הצואה משתנה. חולים מדווחים לעתים קרובות יותר על עצירות מאשר שלשול. צואה עשויה להיעדר למשך 1-3 ימים, מה שלפעמים מחייב מתן חוקן או נטילת משלשלים. ריר או דם עשויים להימצא בצואה. אופי הצואה: מה שנקרא "כבשה", או צואה דחוסה. לפעמים יש חוסר יציבות בצואה, שינוי של עצירות עם שלשול.
חולים רבים מציגים סימנים של תפקוד לקוי של מערכת העצבים והפרעות נוירולוגיות: נדודי שינה או נמנום, עצבנות, עייפות כללית, כאב ראש, חוסר יציבות בדופק.
במהלך בדיקה חיצונית, מורגשים תסמינים של שכרות כרונית. יש פלאק על הלשון. אזור הבטן נפוח, לפעמים כואב במישוש. בהיפרקינזיה, שולטים סימנים של קוליטיס ספסטית, ובהיפוקינזיה - קוליטיס אטונית או היפוטונית.
באופן כללי, מהלך ניוון המעיים הוא ממושך, גלי. למחלות קיימות אחרות של מערכת העיכול יש השפעה בולטת על הסימפטומולוגיה, שיש לשים לב אליהן במהלך האבחון.
אם שינויים אטרופיים מתפשטים למעיים ולקיבה, אזי מופיעים תסמינים כמו הידרדרות בתיאבון, גיהוקים לא נעימים ובחילות. חולים רבים מדווחים על תחושת כבדות ומלאות באזור הבטן, ריור מוגזם, צרבת וטעם לוואי לא נעים בחלל הפה.
בהדרגה, התמונה הקלינית מתרחבת, בתוספת רעש בבטן, אי סבילות למוצרי חלב, חוסר יציבות בצואה. חלק מהחולים יורדים במשקל, מתפתחת אנמיה, היפווויטמינוזיס, וכתוצאה מכך חולשה ועייפות קשות, קשיי נשימה אפילו עם פעילות גופנית מועטה.
בעיות בעיכול מזון משפיעות על מצב העור. העור מתייבש, מתקלף ומופיעים קשקשים. במקביל, המערכת החיסונית מתדרדרת והראייה נחלשת.
סימנים ראשונים
התסמין המוביל של כל סוגי ניוון המעי הוא כאב קהה או דמוי התקף באזור הבטן. המיקום המדויק של הכאב תלוי באיזה מקטע מעי מושפע. לכן, כאב עשוי להופיע באזור הטבור, באזור הכסל הימני, באזור התת-צלעי השמאלי, או "לגלוש" לכל אזור הבטן.
לעיתים קרובות ישנה הקלה זמנית לאחר גזים או פעולת עשיית צרכים מוצלחת. לאחר זמן מה, הכאב חוזר או מחמיר. נטילת תרופות נוגדות עוויתות או שימוש במקור חום יכולים גם הם לסייע בהקלה על הכאב.
הופעת כאב בפעילות גופנית או דחיפה עשויה להצביע על ניוון מעיים עמוק יותר.
סימנים ראשונים אחרים כוללים לעתים קרובות:
- הפרעות יציאה, עצירות לסירוגין עם שלשולים, צואת "כבשים";
- צלילי "רשרוש" בבטן, נפיחות, עם נטייה להתגברות לאחר הארוחות;
- זיהומים חריגים בצואה (לעתים קרובות יותר - ריר או דם, מפוספס);
- תחושת לחץ, כבדות באזור המעיים;
- טנסמוס כואב (דחפים כוזבים לעשות את צרכיו);
- החמרה בתיאבון ותחושת רזה נלווית;
- חום תת-חום, כאב ראש, עייפות קשה;
- גיהוק אוויר;
- בחילות והקאות (נדירות).
לתמונה הקלינית של מצב פתולוגי כמו מחלת צליאק יש סימנים דומים:
- כחושות;
- לסירוגין בין עצירות לשלשול;
- כאב בטן עמום ומושך;
- כאבי מפרקים;
- פריחות שלפוחיות על העור והריריות;
- עייפות מתמדת וקשה.
תסמיני ניוון מעיים עשויים לחפוף לאלו של דלקת גסטרואנטריטיס כרונית. מהלך המחלה - לסירוגין, עם תקופות מתחלפות של החמרות והפוגות. שינויים כאלה בדרך כלל נגרמים על ידי הפרעות תזונתיות, או גורמי לחץ חיצוניים. למרבה הצער, כאשר מתגלים הסימנים הראשונים, אחוז קטן ביותר של חולים פונים לעזרה רפואית. רוב החולים מתעלמים מהבעיה או נוטלים תרופות עצמיות, מה שמוביל עם הזמן להחמרת הפתולוגיה ולהתפתחות סיבוכים.
ניוון קיבה ומעיים
התפתחות של תהליכים אטרופיים בקיבה מעוררת בדרך כלל על ידי גורמים תוקפניים שונים - בפרט, החיידק הליקובקטר פילורי, חומצה הידרוכלורית, ריפלוקס תריסריון, פפסין, כמו גם הגנה לא מספקת של הרירית (למשל, עם גירעון של התחדשות אפיתל, אספקת דם לא תקינה של האיבר וכו').
ניוון מתחיל כ-2-3 שנים לאחר תחילת התהליך הדלקתי. לדוגמה, סימנים של ניוון נמצאים ב-43% מהחולים עם גסטרואנטרוקוליטיס כרונית כבר 10 שנים לאחר ביטוי הפתולוגיה. מומחים מדברים לעתים קרובות על ניוון כשלב הסופי של המחלה הדלקתית.
שני מנגנונים עיקריים ידועים להתפתחות ניוון רקמות ריריות:
- נזק עקב חשיפה ישירה (במיוחד מחיידקים);
- תגובה אוטואימונית.
זיהום הליקובקטר פילורי נפוץ מאוד. הוא גורם נזק ושינויים מבניים בתאים, משפיע לרעה על תפקוד ההגנה של הרירית, מעודד ותומך במהלך מתמיד של תהליך דלקתי ברקמה, מה שגורם לאטרופיה. [ 5 ]
בתורו, התהליך האוטואימוני נגרם כתוצאה מכשלים תורשתיים בתגובת הגוף. במהלך תגובת "אנטיגן-נוגדן", מתרחשת תמותה מוקדמת והבשלה לא תקינה של מבנים תאיים חדשים. זה כרוך בהחלשה הדרגתית של חומציות הקיבה, שינויים במבנה הרירי, וירידה בייצור חומצה הידרוכלורית. במערכת העיכול, ספיגת הוויטמינים והברזל נפגעת, ומתרחשת אנמיה.
דלקת קיבה הקשורה ל-Helicobacter יכולה לעורר התפתחות של תוקפנות אוטואימונית כנגד רקמת אפיתל הקיבה עם התפתחות נוספת של תהליכים אטרופיים ומטאפלסטיים. חולים עם הליקובקטר פילורי נמצאים לרוב עם ניוון בלוטות, בולט במיוחד ברמות גבוהות של נוגדנים עצמיים.
בהתפתחותה, ניוון הקיבה והמעיים עובר מספר שלבים:
- מתפתח תהליך דלקתי שטחי, ייצור חומצה הידרוכלורית סובל באופן מועט, אין סימני פתולוגיה;
- ישנם מוקדי ניוון;
- מופיעים שינויים מפוזרים עם הפרעות בולטות בתפקוד ההפרשה (רקמת הרירית מדלדלת, נוצרים מוקדים של מטפלזיה של המעי הדק).
ניוון של הקיבה והמעיים נחשב לאחד מגורמי הסיכון הבסיסיים להתפתחות גידול ממאיר. התסמינים העיקריים של הבעיה: שינוי בתיאבון, בחילה, גיהוקים לא נעימים. לרוב החולים יש תחושה של כבדות ומלאות בבטן, ריור, צרבת, טעם לא נעים בחלל הפה. בהדרגה מתווספים תסמינים נוספים כגון גזים, צואה לא יציבה (עצירות מוחלפת בשלשול). עם שלשול תכוף, ייתכן רזון, ביטויים של מחסור במינרלים וויטמינים, אנמיה. כתוצאה מהפרעה בפינוי מזון עלולים להופיע כאבי בטן (עמומים, לוחצים, בעוצמה מוגברת לאחר האכילה). אם לא מטופלים, תהליכים אטרופיים עלולים לגרום להתפתחות של היפווויטמינוזיס ואנמיה, אכלורידריה, נגעים כיביים וסרטן.
סיבוכים ותוצאות
בהיעדר טיפול והזנחת ייעוץ רפואי, הסיכונים לפתח סיבוכים קשים של ניוון מעיים גדלים משמעותית:
- סרטן המעי הגס; [ 6 ]
- ניקוב דופן המעי הפגועה;
- חסימה מלאה או חלקית של המעיים;
- Cachexia;
- דימום מסיבי;
- סיבוכים ספטיים.
ניוון מעיים יכול להסתבך עד כדי כך שהמטופל זקוק לניתוח חירום.
סיבוכים חמורים במיוחד כוללים:
- מגה-קולון רעיל - התרחבות מוגזמת של לומן המעי הגס, הגורמת להידרדרות ניכרת במצבו הבריאותי של המטופל, חום, עצירות, גזים, הופעות אחרות של שכרות.
- דימום מעיים מסיבי - מתרחש כאשר כלי דם גדולים המספקים דם לדופן המעי נחשפים. נפח איבוד הדם יכול להגיע עד 500 מ"ל ליום.
- ניקוב דופן המעי הגס - נוצר על רקע מתיחה מוגזמת ודילול ניווני של דופן האיבר החלול. כתוצאה מכך, תוכן תוך-מעי נכנס לחלל הבטן, מתפתחת דלקת הצפק.
- סרטן המעי הגס והרקטום - מסוגל להתפתח עם תהליך אטרופי ממושך. ניוון של המעי הגס והרקטום נפוץ במיוחד לממאירות.
אובחנה טרנספורמציה ממאירה:
- עם מהלך ניוון של עשר שנים - ב-2% מהמקרים;
- עם מהלך של 20 שנה ב-8% מהמקרים;
- אם ניוון מעיים קיים יותר מ-30 שנה - ב-18% מהמקרים.
אבחון של ניוון המעי
על מנת לקבל את התמונה המלאה ביותר של המחלה הקיימת ובהמשך לבחור את טקטיקות הטיפול הנכונות, הרופא רושם אבחון מקיף, הכולל מחקרים מעבדתיים ואינסטרומנטליים כאחד.
ראשית, נעשות בדיקות דם. זה הכרחי כדי לזהות את התהליך הדלקתי או האלרגי, כדי לקבוע אנמיה אפשרית (כתוצאה מאובדן דם), כדי להעריך את איכות התהליכים המטבוליים (חלבון, מים-אלקטרוליטים) ואת הסבירות למעורבות הכבד או איברים פנימיים אחרים. כמו כן, מתבצעת אבחון מעבדתי על מנת להעריך את יעילות הטיפול שנקבע ולנטר את הדינמיקה.
בנוסף לבדיקות דם כלליות וביוכימיות, הרופא עשוי לרשום מחקר של האינדיקטורים של נוגדנים אנטי-נויטרופיליים ציטופלזמיים פרינוקלריים (pANCA), נוגדנים לסכרומיצס (ASCA) וכן הלאה.
ניתוח צואה כולל קו-תוכנית, תגובת גרגרסן (קובעת נוכחות של דם נסתר). במקביל, מתגלים זיהומים אפשריים של ריר, מוגלה ודם בצואה.
בנוכחות תהליך זיהומי והצורך לבחור תרופות אנטיבקטריאליות, תרבית בקטריולוגית ו-PCR נקבעים.
אנדוסקופיה היא אחת ההליכים האינסטרומנטליים העיקריים לאטרופיה של המעי. ניתן להשתמש בשיטה הן על בסיס אשפוז והן על בסיס אמבולטורי. בשלב הראשון של הבדיקה האנדוסקופית, הרופא מסביר למטופל כיצד להתכונן כראוי להליך. כמעט בכל המקרים, ההכנה דורשת ניקוי חלל המעי בעזרת משלשלים מיוחדים, חוקן ניקוי או שניהם בשילוב. ביום הבדיקה האנדוסקופית המתוכננת אסור לאכול (ארוחת בוקר), מותר לשתות מים. באופן כללי, הטכניקה כוללת החדרת צינור אנדוסקופי דרך פי הטבעת, המצויד במכשיר תאורה ומצלמת וידאו. לפיכך, המומחה יכול לבחון ויזואלית את מצב הרקמה הרירית ולקבוע את הסימנים האופייניים לאטרופיה של המעי. במידת הצורך, נלקחת בו זמנית ביופסיה - חלקיק מרקמת המעי, ולאחר מכן נשלחת לבדיקה היסטולוגית.
אבחון אינסטרומנטלי אנדוסקופי יכול להיות מיוצג על ידי הליכים כאלה:
- רקטורומנוסקופיה באמצעות רקטורומנוסקופ קשיח באזור החלחולת והמעי הגס הסיגמואידי;
- פיברואילוקולונוסקופיה באמצעות אנדוסקופ גמיש במעי הגס ובאיליאום;
- פיברוסיגמואידוסקופיה באמצעות אנדוסקופ גמיש בפי הטבעת ובמעי הגס הסיגמואידי;
- פיברוקולונוסקופיה באמצעות אנדוסקופ גמיש במעי הגס.
משך הליכים אלה יכול לנוע בין 20-30 דקות לשעה וחצי (למשל, אם משתמשים בהרדמה שטחית).
צילום רנטגן מבוצע רק כאשר לא ניתן לבצע אנדוסקופיה מסיבה כלשהי.
שיטה נפוצה נוספת, איריגוסקופיה, כוללת מתן תרחיף בריום - חומר ניגוד רדיולוגי - למטופל באמצעות חוקן, ולאחר מכן מתבצעת צילומי רנטגן של המעי. בנוסף, לאחר הריקון, מוחדר אוויר לחלל המעי ומצלמים שוב. כתוצאה מכך, המומחה מקבל תמונה של היצרות והתרחבות של המעי, אזורים דלקתיים או שינויים שטחיים ברירית.
צילום רנטגן סקירה מבוצע כדי לשלול התפתחות סיבוכים - כגון ניקוב או הגדלה רעילה של המעי.
אולטרסאונד באטרופיה של המעי כמעט ולא נעשה בו שימוש עקב מידע נמוך. [ 7 ]
אבחון דיפרנציאלי
לפני שימשיך לאבחון מלא, על הרופא לשלול אצל המטופל נוכחות של מחלות רבות בעלות תמונה קלינית ואנדוסקופית דומה. בין הפתולוגיות הללו:
- דלקת מעיים זיהומית (אטיולוגיה טפילית, חיידקית, ויראלית);
- מחלת קרוהן;
- צורה איסכמית של דלקת מעיים (הנגרמת על ידי חוסר באספקת דם לדופן המעי);
- דיברטיקוליטיס;
- דלקת מעיים הנגרמת על ידי נטילת תרופות מסוימות;
- דלקת מעי קרינה;
- גידול ממאיר של המעי הגס;
- כיב בודד בפי הטבעת;
- אנדומטריוזיס אצל נשים ועוד.
מחלות אלו עשויות להראות סימפטומטולוגיה הדומת לאלו של ניוון מעיים. עם זאת, הטיפול בפתולוגיות אלו שונה באופן מהותי. לכן, עם הופעת הסימנים הראשונים של ההפרעה, על המטופל להתייעץ עם רופא ולא לנסות לאבחן ולטפל במחלה בכוחות עצמו.
לעיתים קרובות קשה להבחין בין ניוון מעיים למחלת קרוהן. אם יש ספקות, הרופא רושם בדיקות אבחון נוספות:
- אימונולוגי;
- רדיולוגי;
- אנדוסקופי.
ביצוע אבחון נכון הוא חשוב ביותר, למרות שלרבות מהמחלות המוצגות יש מנגנוני התפתחות דומים. גם במצבים אלה, הטיפול תמיד שונה. במקרים נדירים, מתבצעת אבחנה של דלקת מעיים לא מסווגת (לא מובחנת): כאשר מסיבה כלשהי לא ניתן לקבוע אבחנה מדויקת.
אבחון מחלת צליאק הוא בעיה נפרדת. בניגוד למחלות הקשורות לאלרגיות למזון (כולל אלרגיות לגלוטן), מחלת צליאק אינה יכולה להיות קשורה ישירות לצריכת מזונות המכילים גלוטן. מעורבות הגלוטן בנזק לרקמת המעי יכולה להתגלות רק במהלך ניתוח מורפולוגי של ביופסיה רירית. ניוון של הסיסי של המעי הדק מאפיין לא רק מחלת צליאק, אלא גם זיהומים חריפים במעיים או מחסור באימונוגלובולינים.
באשר לדיוורטיקוליטיס, מדובר באטרופיה של שרירי המעי עם התרחבותה באזורים נמוכים. זוהי פתולוגיה כרונית שבה דפנות המעי הגס יוצרות בליטות דמויות שק דרך שכבת השרירים. אבחנת דייוורטיקוליטיס אינה נקבעת עד שהרופא שולל לחלוטין את נוכחות הסרטן. חשוב לזכור כי חולים מאובחנים לעיתים קרובות עם דייוורטיקולה וסרטן המעי הגס בו זמנית. לעיתים סרטן ודייוורטיקולוזיס קיימים יחד באותו מקטע של המעי הגס.
למי לפנות?
יַחַס של ניוון המעי
מיד לאחר האבחון, לחולה עם ניוון מעיים נקבעת תזונה מיוחדת, שחשוב להקפיד עליה בקפדנות. מומחים מכינים תוכנית תזונה אישית, המתארת את כל ההמלצות על הרכב וכללי הבישול, משטר התזונה.
תרופות משמשות בהתאם לאינדיקציות ולתוצאות האבחון. אם מתגלה תהליך זיהומי, ניתן לרשום טיפול אנטיביוטי. כדי להפחית את תסמונת הכאב, משתמשים בתרופות נוגדות עוויתות. ברוב המקרים, ראוי להשתמש בתרופות שיכולות לשחזר את המיקרופלורה התקינה של המעי. במידת הצורך, ייתכן שיהיה צורך בחומרים משלשלים או מכווצים.
בתקופות של החמרה דלקתית, יש להימנע מתבלינים, מאכלים מטוגנים ושומניים, שומנים עקשניים, בשר מעושן ונקניקיות, רטבים, חומרים משמרים ומרינדות. פטריות ואגוזים, מאפים טריים ופנקייקים, קפה וקקאו (כולל שוקולד), משקאות מוגזים וגלידה, מזון מהיר וחטיפים, פירות וירקות טריים, חלב ופירות יבשים אסורים.
מזונות מומלצים כוללים דייסה ללא מוצרי חלב על בסיס אורז, שיבולת שועל, כוסמת וסולת. מותרים ביצים, מרקי דגנים וירקות (ללא פסיבציה), בשר לבן רזה ודגי ים מאודים, לחם קל מיובש, גלטים, צנימים, פירה ירקות (כולל תפוח אדמה), פירות אפויים ללא קליפה (תפוחים או אגסים), קומפוט וחמוץ לא מרוכז, ג'לי טבעי לא חומצי. האוכל מאודה, מבושל, טחון או טחון, אפוי, מוגש חם.
בתקופות של רמיסיה, לא ניתן לטחון או למחית מזון. יש להכניס לתזונה מיצים טבעיים מדוללים במים ביחס של 50/50, פירות יער לא חומציים, ריבה, ריבת בשר, מרשמלו, מלפפון טרי.
מוצרי חלב מוצגים במצב של רמיסיה יציבה. עדיפות ניתנת לגבינת קוטג' לא חומצית בעלת תכולת שומן בינונית (יכולה להיות בצורת תבשילים או עוגות גבינה מאודות), יוגורט טבעי וקפיר. גבינה קשה לא חדה ניתנת לצרוך רק אם יש תפקוד תקין של יציאות.
אם חולה מאובחן עם מחלת צליאק, שיטת הטיפול העיקרית היא הקפדה על דיאטה נטולת גלוטן לכל החיים. הדיאטה נקייה לחלוטין מחיטה, שיפון, שעורה ושיבולת שועל על כל ביטוייה. לכן, תחת האיסור נופלים לחם, פסטה, שיבולת שועל, חיטה או סולת. ההשפעה החיובית של שינוי התזונה ניכרת במהלך השבועות הראשונים.
בחירת סוגי הטיפול השמרני והכירורגי נקבעת בהתאם לחומרת התהליך האטרופי ולהיקףו, ליעילות הטיפול שבוצע בעבר ולמידת הסיכון לסיבוכים. [ 8 ]
אינדיקציות להתערבות כירורגית כוללות:
- היעדר ההשפעה הנדרשת מטיפול שמרני או חוסר אפשרות של המשך הטיפול;
- התפתחות סיבוכים במעיים;
- גידול ממאיר בתהליך, או הסיכונים המוגברים שלו.
מְנִיעָה
למרבה הצער, רוב האנשים חושבים על בריאותם מאוחר מדי, כאשר המחלה כבר מתפתחת, ישנם תסמינים בולטים. רבים, אפילו בידיעה על קיומה של הבעיה, ממשיכים להזניח את עצת הרופא, להתעלם מהמלצות על תזונה בריאה ואורח חיים פעיל, ורואים בכך עניין קשה ולא יעיל. בינתיים, המניעה היעילה ביותר של התפתחות ניוון מעיים היא פשוטה ויעילה. היא מורכבת מההמלצות הבאות:
- אכלו באופן קבוע, בערך באותו הזמן;
- יש לצרוך כמות מספקת של נוזל בטמפרטורת החדר (חישוב נפח הנוזל האופטימלי - בין 30 ל-40 מ"ל לכל 1 ק"ג משקל גוף);
- הימנעו מממתקים, מזונות עם חומרים משמרים, בשר מעושן, תבלינים חריפים, שומנים מן החי;
- כללו בתזונה היומית מוצרי חלב מותסס, סיבים תזונתיים ושמנים צמחיים.
חובה לוותר על הרגלים רעים ידועים. הוכח כי אלכוהול וניקוטין תורמים להתפתחות תהליכים דלקתיים במערכת העיכול, אונקולוגיה, פתולוגיות של הכבד והלבלב, הנובעות מהשפעה שלילית של אלכוהולים, רעלים ותרכובות כימיות. חשוב: בעיות עיכול, כולל ניוון מעיים, יכולות לעורר בעקיפין לא רק סיגריות קונבנציונליות, אלא גם נרגילות, IQOS וכן הלאה.
אמצעי מניעה חשוב נוסף הוא נקיטת גישה מודעת לבריאותכם. אין לנקוט בתרופות עצמיות: אם מופיעים תסמינים חשודים, יש צורך לפנות לרופא המשפחה ולעבור אבחון. שימוש לא מוצדק ולא נכון בתרופות עלול להוביל לתוצאות מצערות מאוד. לדוגמה, ניוון מעיים יכול להיגרם על ידי שימוש ממושך בתרופות נוגדות דלקת לא סטרואידיות, טיפול אנטיביוטי ממושך, שימוש אנאלפביתי בתרופות קורטיקוסטרואידים. לא פחות מסוכן גם כל מיני הליכים עממיים בעלי יעילות לא מוכחת: קטגוריה זו כוללת מגוון של מה שנקרא "ניקוי" של מערכת העיכול, טיובאז'י, צום ממושך וכו'. כל אחד מההליכים הללו צריך להיות מוסכם מראש עם רופא ולבצע רק באישורו ותחת פיקוחו.
על מנת למנוע מחלות קיבה ומעיים, מומלץ לנרמל את המצב הפסיכו-רגשי, להימנע מעבודה יתרה, לחץ, תגובות מוגזמות למצבי חיים קשים אפשריים (פיטורים, גירושין וכו'). במצבים אלה יכולים לעזור מפגשי מדיטציה, ייעוץ פסיכולוגי, אימוני ספורט ואימון עצמי. במקרים מסוימים, ניתן ליטול תרופות הרגעה מיוחדות בהמלצת הרופא.
מניעה כוללת גם את המאבק בהשמנת יתר: היא מורכבת מתזונה נכונה ופעילות גופנית. ידוע שמשקל גוף מופרז מעורר הופעת בעיות בלבלב ובכבד, תורם לירידה בתנועתיות המעיים. כדי להיפטר מקילוגרמים עודפים, יש לשקול היטב ולבצע תזונה, שבבסיסה צריך להיות ירקות ופירות, דגנים, בשר לבן רזה ופירות ים. תזונה בריאה משלימה בהכרח פעילות גופנית מוכשרת ומינון.
אמצעים אלה יכולים לייצב בהדרגה את חילוף החומרים, לחזק את המערכת החיסונית, להרוות את הדם בחמצן, לשפר את המצב הפסיכו-רגשי. כתוצאה מכך - אדם ימנע התפתחות של מחלות שונות במערכת העיכול, כולל ניוון מעיים, וישמור על בריאותו לאורך זמן.
תַחֲזִית
ניוון מעיים הוא שינוי פתולוגי חמור במבנה המעי. הזנחת הטיפול או נקיטת צעדים טיפוליים בטרם עת עלולים לפתח סיבוכים חמורים, דימום פנימי ושינויים בלתי הפיכים במערכת העיכול.
כדי לשפר את הפרוגנוזה של המחלה, להימנע משינויים מורפולוגיים נוספים והתפתחות סרטן המעי הגס, מומלץ:
- התייעץ עם רופא לפחות פעמיים בשנה;
- לבצע אנדוסקופיה באופן קבוע (התדירות נקבעת על ידי הרופא בהתאם לעוצמת החריגות המורפולוגיות במעי);
- לבצע בדיקות דם באופן קבוע לגילוי אנמיה בזמן ולהערכת הדינמיקה של הטיפול;
- הקפידו על הדיאטה שנקבעה על ידי הרופא המטפל;
- יש להקפיד על כל התרופות שנקבעו על ידי הרופא;
- יש לתאם עם רופאים נטילת תרופות שעלולות להשפיע לרעה על מצב רקמות המעי.
ניוון מעיים היא מחלה המאופיינת בדילול רירית המעי, הנובע מהשפעת גורמים שליליים. בתחילה, התהליך הדלקתי מתקדם בהדרגה, הרירית נהרסת עד למנגנון הרצועות-שרירי של החלק הפגוע במערכת העיכול. עקב התהליך הפתולוגי הממושך, חלל האיבר החלול מצטמצם, ותפקידו אובד בהדרגה.
ניוון מעיים מלווה במספר תסמינים לא ספציפיים המחמירים משמעותית את איכות חייו של המטופל. וכמה סיבוכים יכולים להוות איום לא רק על הבריאות, אלא גם על חייו של המטופל. למרבה הצער, לעתים קרובות ישנם קשיים בקביעת האבחנה הנכונה בזמן, שכן התסמינים של ניוון מעיים דומים למחלות אחרות של איבר זה. עם זאת, אם האבחון נעשה בזמן ובצורה נכונה, והטיפול שנקבע נכון, אז הפרוגנוזה יכולה להיחשב חיובית בתנאי. אי אפשר לרפא את המחלה לחלוטין, אך לעתים קרובות ניתן לעצור את התפתחותה הנוספת.

