המומחה הרפואי של המאמר
פרסומים חדשים
תסמונת תא
סקירה אחרונה: 29.06.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
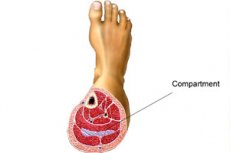
תסמונת תאים היא מצב פתולוגי המתפתח על רקע לחץ מוגבר בתוך חלל מוגבל מסוים. ייתכנו סיבות רבות, אך המהות מסתכמת בעובדה שבתוך חלל מסוים נוצר לחץ חלקי מוגבר, שבגללו מופעל לחץ על דפנות החלל, מתרחשת מתיחה מכנית של הקרומים ושכבת השרירים, מתפתח כאב, והפרעות תפקודיות ומבניות שונות. באופן סובייקטיבי בשלבים הראשוניים נתפסת כתחושת לחץ ומתיחה באזור חלל מסוים, ולאחר מכן מצטרפים תסמינים אחרים של פתולוגיה. לעתים קרובות נדרשת התערבות כירורגית. עם זאת, קיימות גם שיטות טיפול מסורתיות. [ 1 ]
תסמונת דחיסה בטנית בניתוח
זוהי קבוצה של גורמים הכוללים תהליכים פתולוגיים מבניים ופיזיולוגיים בגוף, אשר כרוכים בעלייה בלחץ באזור הבטן. המצב החמור ביותר נחשב לעלייה חדה בלחץ התוך-בטני. במקרה זה, אדם חש לחץ גובר על דפנות חלל הבטן, על האיברים הפנימיים. בהתחלה יש רק לחץ, ואי נוחות נלווית, אך בהדרגה התסמינים גוברים, מופיע כאב.
המצב מסוכן משום שהחלל עלול להיקרע, כמו גם להפרעה מערכתית במחזור הדם ובלחץ הדם, עד כדי שבץ מוחי ונמק. מצב כזה בניתוח נקרא תסמונת דחיסה בטנית, משום שהפתולוגיה ממוקמת בחלל הבטן. ניתן לנסות שיטות טיפול מסורתיות, אך לרוב הן אינן יעילות, ולכן יש לפנות לשיטות טיפול רדיקליות. [ 2 ]
אֶפִּידֶמִיוֹלוֹגִיָה
על פי הסטטיסטיקה, תסמונות מיופאציאליות ותסמונות בטניות מאובחנות לרוב. הראשונה נצפית בכ-45% מהמקרים, השנייה - ב-50%. ישנם חוקרים ורופאים המבחינים בצורות אחרות של תסמונת מדורים, אך הן מהוות לא יותר מ-5%. בכ-30% מהמקרים, הסיבה היא מחלות פנימיות שונות, גורמים מועדים. ב-15% הסיבה היא גידולים, המטומות, בצקת חמורה. כ-40% מהפתולוגיה נובעת מטראומות שונות, פציעות, דחיסה מכנית של החלל או השריר. 15% הנותרים נובעים מסיבות שונות אחרות, שיכולות להיות רבות, למשל, לחץ דם מוגבר על רקע יתר לחץ דם, הפרעות במצב התפקודי של הכליות, הכבד, הטחול, הלב. [ 3 ]
סטטיסטיקות מראות שכ-40% מהפתולוגיות מסתכמות בסיבוכים שונים, ב-10% מהמקרים מתפתחת דלקת הצפק והפרעות קשות במצב התפקודי של הכבד ומערכת העיכול. ב-9% מהמקרים מתפתחת פתולוגיה של הכבד והכליות, שלעתים קרובות מתקדמת ומסתיימת במוות. אי ספיקת לב כרונית מתפתחת בכ-11% מהמקרים, כ-12% הן פתולוגיות של הכבד, ב-8% - פתולוגיות של הטחול, וב-10% - אי ספיקת כליות. לעיתים קרובות פתולוגיות אלו מתפתחות במורכבות. ב-100% מהמקרים מתפתחת הפרה של הומאוסטזיס, תפקוד מחסום של ריריות. [ 4 ], [ 5 ]
גורם ל של תסמונת המדור
ישנן מספר רב למדי של סיבות להתפתחות תסמונת מדורים. ראשית, היא נקבעת על ידי צורת הפתולוגיה. לכן, צורת הבטן מתפתחת בעיקר כתוצאה משיתוק של המעי, התפתחות חסימה. הפרה של מצבו התפקודי, אטוניה. היא מתפתחת לעיתים קרובות כתופעת לוואי לאחר הליכים פולשניים טיפוליים ואבחנתיים שונים, כגון לפרוסקופיה, במיוחד אם היא בוצעה במקרה חירום, ללא הכנה מוקדמת של המטופל. היא נגרמת לעיתים קרובות גם על ידי טיפול עירוי רב, מה שמוביל לעלייה בנפח הנוזל הבין-אינטרסטיציאלי.
לעיתים קרובות הסיבה להתפתחות תסמונת המדור היא טראומה, במיוחד טראומה מרובה לחלל הבטן, כתוצאה מטראומה, דחיסה של דפנות חלל הבטן. לעיתים קרובות תאונות דרכים ותאונות עבודה גורמות להצטברות נוזלים בחלל הרטרוצפקי וליצירת לחץ מוגבר. נזק לסרעפת, לעמוד השדרה, לאיברים הפנימיים הסובבים ולאזור האגן, יכול לגרום להתפתחות תסמונת המדור. ישנם גם גורמים מולדים, אנטומיים רבים, הגורמים להתפתחות הפתולוגיה.
בתסמונת המדור המיופציאלית (שרירית), הסיבה טמונה בדרך כלל בעומס לא תקין של השריר, טראומה, נזק מכני. בנוסף, הנזק יכול לנבוע מגורמים גנטיים, נטייה מוקדמת, פגיעות מולדות. לעתים קרובות, יישום לא נכון של חוסם עורקים, תחבושת, גבס, כרוך בעלייה בלחץ בתוך השריר. יש לקחת בחשבון שהלחץ יכול להמשיך ולעלות רק עד אינדיקטורים מסוימים ומוגבלים, ולאחר מכן החלל נקרע. כדי להפחית את ההשפעה הטראומטית, משתמשים בתרופות מיוחדות. אם הן אינן יעילות, פונים לשיטות טיפול כירורגיות.
לחץ יכול להיווצר גם על ידי גידול, המטומה, רקמות פגועות מסביב, עצמות עקורות ותזוזה, ונפיחות חמורה. [ 6 ]
גורמי סיכון
כל הגורמים שיכולים להפעיל לחץ על גוף האדם נחשבים לגורמי סיכון עיקריים. אלה כוללים גורמים מכניים הנמצאים במגע גופני ישיר עם מבני גוף האדם (חוסמים, מחוכים, תחבושות לחץ, עצמות עקורות).
גורמים חיצוניים הגורמים לעלייה בלחץ הדם ולאחר מכן ללחץ של נוזלים אחרים בגוף יכולים גם הם להוות גורם סיכון. זה יכול להיות הלחץ מתחת למים (שחווים לעתים קרובות צוללנים, צוללנים, מצילים, אנשים הצוללים לעומקים גדולים למדי). לעתים קרובות פתולוגיה כזו מתפתחת בכל האנשים העוסקים בצלילה עמוקה, צלילה לעומקים גדולים, ועוסקים בספורט אתגרי.
ראוי לציין כי הלחץ החלקי של הנוזל יכול לעלות בתנאי אקלים בגובה רב, אוויר דליל, במצב של חוסר משקל. ניתן לכנותה מחלת מקצוע של טייסים, טייסי קרב, מטפסי הרים, אסטרונאוטים, בודקים שונים. מתפתחת לעתים קרובות בתנאי מעבדה אצל עובדי תחנות כוח גרעיניות ותרמיות.
אנשים שעברו לאחרונה התערבויות תוך-בטניות או תוך שריריות, כגון ניתוח, הליכים לאבחון או טיפול לפרוסקופי, נמצאים גם הם בסיכון. תרופות כבדות מסוימות ותרופות יכולות לשמש כגורמי סיכון. קיים גם סיכון מוגבר משמעותית בקרב אנשים המקבלים כימותרפיה, חולים עם גידולים במערכת העיכול, חריגות בטונוס כלי הדם, לחץ דם, מחלות לב, מחלות כליות ובצקת. [ 7 ]
פתוגנזה
כיום מקובל לחשוב שהפתוגנזה מבוססת על הפרה של לחץ הדם, כמו גם הפרה של לחץ בחלל של איברים מסוימים. בהתאם לצורת הפתולוגיה. לכן, בצורה הבטן, הפרות מתרחשות בחלל הבטן. בצורה המיופציאלית, לחץ הנוזלים בשרירים עולה. התהליך מתחיל כתוצאה מעלייה בלחץ של לפחות 15 יחידות, ולאחר מכן התהליכים הפתולוגיים רק גוברים ומתקדמים, המצב מחמיר.
עלייה בלחץ מעל 30 יחידות מסוכנת מאוד מכיוון שעלולות להתפתח הפרעות נוספות, עד לכשל רב-איברים. שמירה על לחץ תוך-בטני גבוה במשך יום מסוכן, מכיוון שהוא כרוך בהפרה של המצב התפקודי של האיברים, כמו גם בנמק שלהם, שיבוש זרימת הדם המערכתית ואספקת הדם לאיברים. מתפתחת תופעה כגון ACS ו- IAH, אשר מפעילה מספר שינויים פתולוגיים אחרים בגוף, המשפיעים על כל הגוף, כל מערכות האיברים. ככלל, התסמינים מתקדמים בהדרגה, ככל שהלחץ עולה ותהליכים מטבוליים מתדרדרים.
אז, קודם כל, ישנן הפרעות ברמה המקומית. אלה יכולות להיות הפרעות בשכבת השריר, או בחלל הבטן. הלחץ עולה, זרימת הדם המקומית נפגעת. חילוף החומרים בין נוזל הרקמה לדם ולימפה מתדרדר. זה מוביל לכך שמטבוליטים נשארים בנוזל הרקמה, מה שמרעיל את הגוף. היפוקסיה גם גוברת, ובמקביל לה היפרקפניה (כתוצאה מכך יש ירידה חדה בחמצן ועלייה ברמת הפחמן הדו-חמצני תחילה בנוזל הרקמה, ולאחר מכן, בדם, בזרימת הדם המערכתית הכוללת).
ראוי לציין שככל שלחץ הדם עולה, לחץ הדם עולה, תסמונת הכאב מופיעה בהדרגה. התהליך מתפשט מעבר לחלל הפגוע דרך העורקים והורידים הסמוכים, אספקת הדם לרקמות הסובבות מופרעת, מצב הריריות מופרע, החמצון מקיר לקיר יורד.
זה מסוכן במיוחד לחלל הבטן, כי מיד מופרעות הפריסטלטיקה, תנועתיות המעיים, קיפאון מתפתח, רמת החומציות יורדת הן ישירות בחלל הקיבה והן בריריות. זה מפחית את תגובתיות המעי, הקולטנים, ומפר תהליכי עיכול. גם אם הפתולוגיות הבולטות עדיין לא מורגשות, והרווחה לא הידרדרה, ברמת ההיסטולוגיה, הפתוגנזה כבר בולטת למדי.
ראשית, זה מפנה את תשומת הלב לעובדה שעל רקע חומציות מופחתת, הסיכון להתפתחות תהליכים סרטניים עולה שוב ושוב, ובהתאמה, עלולים להתפתח גידולים ממאירים (סרטניים), שלעתים קרובות אינם ניתנים לניתוח. במיוחד כאשר הם ממוקמים באזור הקיבה. ירידה הדרגתית בתנועתיות ובפריסטלטיקה, התפתחות גודש, כרוכה בסיכון מוגבר לגודש, מה שרק מחמיר את המצב ותורם לעלייה נוספת בלחץ התוך-בטני.
מתפתחים תהליכים מוגלתיים, מוגלתיים-ספטיים, שיכולים להתקדם לנמק רקמות ולהתפתחות דלקת הצפק. הפתוגנזה של דלקת הצפק קשורה להתפתחות דלקת, שבה כל חלל הבטן נגוע. לעיתים קרובות מסתיים בספסיס (הרעלת דם), וגורר למוות של הרקמות הסובבות. זה מלווה בשיכרון חמור, שבו אנדו- ואקסוטוקסינים מתפשטים בכל הגוף.
לאחר מכן, מתפתחות תהליכים פתולוגיים המשפיעים על כל אזורי המעי, כולל המעי הדק והגס. כל זה כרוך בעומס מוגבר על איברי מערכת השתן, הכבד, אשר מפסיק להתמודד עם כמות האנדוטוקסינים הגדלה, הנתמכת על ידי תהליך פתולוגי זיהומי ומוגלי-ספטי. הרעלה גוברת, העומס על הכבד ומערכות אחרות המעורבות בנטרול רעלים.
ראוי לציין כי ישנה התפתחות במקביל של מחלות כבד, פתולוגיות אוטואימוניות, הפטומגליה וספלנומגליה. אצל חולים רבים ישנה התפתחות משולבת של הפטומגליה וספלנומגליה. השלב הסופי של הפתוגנזה יכול להיות אי ספיקת כליות וכבדית חמורה, הגורמת לפגיעה בתפוקת הלב, אי ספיקת לב והפרעות רב-איבריות. וזה כבר משמש כקריטריון פרוגנוסטי שלילי, המסתיים במוות אם לא ננקטים אמצעים מתאימים. [ 8 ]
תסמינים של תסמונת המדור
בשלבים הראשונים של התפתחות תסמונת המדור, אדם חווה תחושת לחץ מבפנים, המתפתחת בחלל האיברים הפנימיים. לרוב, הפתולוגיה מתרחשת במערכת העיכול ובשרירים. בהדרגה, ככל שהתהליך הפתולוגי גדל, תחושת המתיחה והלחץ מבפנים גוברת. אנשים רבים מציינים שיש להם תחושה שהם עומדים "להתפוצץ" מבפנים, או שהם "מתפוצצים כמו בלון". לאחר מכן מתפתח כאב, אשר עלול להתפשט בכל האזור הפגוע. לעיתים קרובות יש נזק מערכתי לכלי הדם ועלייה כללית בלחץ הדם ובלחץ הוורידי.
אחד התסמינים הנפוצים של תסמונת מדור הוא קצב לב לא תקין. זה מתבטא בתחושת קוצר נשימה, המשולב עם תחושה של לחץ דם גבוה, הפרעות קצב, טכיקרדיה, ולעתים רחוקות יותר - ברדיקרדיה. ייתכנו גם כאבים באזור הכליות, הכבד והלב. תפקוד הנשימה מופרע, במיוחד קשה לנשיפה. קוצר נשימה עלול להתפתח, תדירות תנועות הנשימה עשויה לרדת. השינויים העיקריים מתרחשים במערכות הנשימה והלב וכלי הדם, לחץ תוך-ביתי עולה.
הסימן הראשון המצביע על התפתחות פתולוגיה הוא תחושת לחץ על דפנות האיברים החלולים מבפנים. זה גורם לאי נוחות, אשר עולה בהדרגה ומלווה בתחושות לא נעימות שונות, עד להתפתחות תסמונת כאב.
שלבים
התהליך הפתולוגי מתקדם בכמה שלבים. בשלב הראשון מתפתחים סימנים מוקדמים ותסמינים מוקדמים, המצביעים על עלייה בלחץ הדם, נוזלים בחללי הגוף (בהתאם לאזור הפגיעה). יחד עם זאת, התחושות אינן נותנות נוחות, הן די לא נעימות. יש נטייה שהן יגברו ויגברו.
בשלב השני של תסמונת המדור, ההומאוסטזיס מופרע והתהליך הפתולוגי מתחיל להתפשט. ייתכן שהוא עדיין לא יהיה בולט מספיק ולא מורגש מספיק, והתסמין היחיד עדיין עשוי להיות לחץ. אך בפרמטרים במעבדה כבר ישנם סימנים להפרעות ביוכימיות של הדם, סימנים מוקדמים של אנדוטוקסמיה.
בבדיקה ויזואלית, נצפות נפיחות והיפרמיה ניכרת של הרקמות. כמו כן, במישוש, ישנה עיבוי ודלקת של בלוטות הלימפה, כאב. זרימת הדם עולה בממוצע מ-10 ל-20 יחידות, וזה מסוכן למדי לגוף. בפרט, זה יוצר עומס בלתי נסבל על הכבד, וכרוך בנזק נמק לכבד, כ-15% מההפטוציטים מתים, וזה מסוכן למדי לכבד. זה נראה בבירור בבדיקות ביוכימיות ומאובחן, קודם כל, על ידי עלייה ברמת AlAT ופוספטאז אלקליין.
אם לא מטופל, מתרחש השלב השלישי של התהליך הפתולוגי. אם מטפלים בזמן, מורידים את הלחץ למדדים של הנורמה הפיזיולוגית של האדם, המצב לרוב מנורמל. אבל במקרה של מוות של תאי כבד, התאוששותם אינה נצפית. תאי כבד פגומים מוחלפים ברקמת חיבור, מה שמגביר משמעותית את הסיכון לשחמת הכבד, ויוצר עומס נוסף על הכליות, הלב ומערכת הנשימה.
השלב השלישי של תסמונת המדור קשור להפרות של המצב התפקודי של הכליות, הכבד, הלב והריאות. בהתאם, ההסתברות לפתח אי ספיקה של איברים אלה עולה בחדות. קרדיוציטים, הפטוציטים ונפרוציטים גם מתחילים למות. מותם של חלק גדול מהתאים מלווה בהפרה של המצב הפיזיולוגי הטבעי של איברים אלה. כמו כן ראוי לציין שברוב המקרים השלב השלישי מסתיים בהתפתחות של אי ספיקת איברים מרובת-איברים.
השלב הרביעי הוא החמור ביותר, ולעתים קרובות מסתיים במוות. לפיכך, הכבד מפסיק להתמודד עם רעלים, תסמיני השכרות עולים. לחץ הדם ממשיך לעלות, המצב מחמיר, התמונה הקלינית של השכרות ממשיכה לגדול. מופיע נמק רקמות. העומס על הרקמות שנותרו בחיים עולה משמעותית, וכתוצאה מכך עולה הסיכון לכשל. בכליות, מופרע הסינון הצינורי, מתפתחים תהליכים נמקיים בכליות, וכתוצאה מכך הכליות עלולות להיכשל. בהדרגה, הפתולוגיה גוברת, וזה כבר יוצר כשל רב-איברי, שכן גם הוויסות ההורמונלי מופרע. בפרט, מופרעת מערכת הרנין-אלדוסטרון, תפקוד מערכת האלדוסטרון. דיאורזה מופחתת ולפעמים נעלמת לחלוטין. האדם עלול להיכנס לתרדמת או למות.
השלב החמישי של תסמונת המדור, כשלעצמה, אינו קיים, אך חלק מהרופאים מבחינים בו. שלב זה הוא בדרך כלל חמור ובלתי הפיך, מלווה בשיכרון חמור, אי ספיקת איברים מרובת-איברים. אדם עלול להיות מחוסר הכרה, במצב של תרדמת. בצקת של המוח, הריאות מתפתחת, והכל מסתיים במוות. אם אדם נמצא בשלב חמישי זה, לא היו מקרים של החלמה. אם לא נכלול מקרים בהם אדם מחובר לחיים מלאכותיים. [ 9 ]
טפסים
ישנם מספר סוגים של תסמונת מדורים. לרוב, החלוקה מבוססת על התמונה הקלינית ועל אותם תסמינים בסיסיים היוצרים את התלונות העיקריות של אדם, החל ממאפייני הפתוגנזה והאיברים הנגועים.
הסוג הנפוץ ביותר של תסמונת מדורים הוא תסמונת הבטן, המלווה בעלייה בלחץ התוך-בטני, כמו גם בהפרעות בזרימת הדם המערכתית. כמו כן, ראוי לציין כי צורה זו של פתולוגיה היא שלרוב מסתיימת בתוצאה קטלנית, שכן היא כרוכה בהפרעה של מערכת העיכול כולה, וגם תורמת להתפתחות של גידולים ממאירים בקיבה. נוצר גודש, המהווה מקור לזיהום ורעלים, המלווה בשיכרון הגוף, ניוון של שכבת השרירים, שיתוק של המעי, דלקת הצפק.
הצורה השנייה, שהיא די נפוצה בפרקטיקה הרפואית, היא צורת המיופאצ'יאלית, המלווה בהפרעות במערכת השרירים. הלחץ בתוך השריר עולה, מצב סיבי השריר מופרע. מאפיין ייחודי הוא שתסמונת זו מלווה לרוב בכאב חמור באזור השריר, ובהדרגה הכאב מתקדם, עד לפגיעה בכל שרירי השלד. מאפיין אופייני הוא ירידה הדרגתית בטונוס השרירים, אשר בסופו של דבר עלולה להסתיים בשיתוק השרירים, וכשל מוחלט של הגפיים.
הנקודה המסוכנת ביותר היא התבוסה של שרירי השריר החלק, שבה מופחת טונוס השרירים החלקים היוצרים איברים פנימיים, שכבות ריריות ותת-ריריות. כמו כן ראוי לציין שבמקרה זה יכול להתרחש אף מוות פתאומי מדום לב או דום נשימתי, כתוצאה משיתוק מוחלט של שרירי הנשימה.
סוג פחות נפוץ של תסמונת מדור הוא הצורה התוך-בית-חזה, שבה הלחץ עולה באזור עצם החזה, בחלל הצדר. התוצאה השלילית העיקרית היא עלייה בלחץ התוך-גולגולתי. זאת בשל העובדה שעלייה בלחץ בחלל בית החזה כרוכה בלחץ על האזורים הבין-צלעיים, עמוד השדרה החזי, כמו גם חוט השדרה. בהדרגה, הלחץ עולה גם על עמוד השדרה הצווארי והמבנים התת-צלעיים. בהתאם, גם הלחץ התוך-גולגולתי עולה.
לעיתים קרובות נצפה גם תהליך הפוך, שבו טראומה קרניו-מוחית מלווה בעלייה בלחץ התוך-גולגולתי. התהליך מלווה בלחץ על מבני הגזע וחלקים שונים של חוט השדרה. בתוך חלל בית החזה, יש גם עלייה בלחץ. יש בצקת של המוח וחוט השדרה, חסימה של קליפת המוח, והסיכון לנגעים איסכמיים במוח עולה.
עם נגעים משולבים של המוח והבטן, איברים פנימיים, יש עלייה בלחץ בחלל החזה. הבצקת גוברת והמוח עובר שינויים נוספים לתפקוד לקוי. הלחץ מתחיל לעלות, הן באזור המוח והן בצפק. במקביל, הלחץ באזור עצם החזה עולה. זה מלווה בנגעים קרדיווסקולריים בולטים, שבהם הבצקת ממשיכה לעלות. בצקת ריאות היא מסוכנת למדי, שכן היא כמעט תמיד מסתיימת במוות.
נדירים עוד יותר הם סוגים של פתולוגיה כמו תסמונת מדור של עצם השוקה, הירך, הישבן, האמה והמרפק. ברוב המקרים, הנגע מלווה בנגע של מערכת השרירים. רוב החוקרים אינם מבחינים בין סוגים אלה בקטגוריה נפרדת, אלא מתייחסים לכל הנגעים הללו לתסמונת מיופשיאלית.
תסמונת תאי הבטן
תחת הצורה הבטנית, תסמונת המדור מתייחסת לנגע בבטן, המלווה בעלייה חדה בלחץ באזור הצפק. זה מלווה בתחושות לא נעימות, תחושת לחץ בתוך חלל הבטן. המצב חמור למדי ומסוכן. מסוכן, קודם כל, עם סיבוכיו. די מהר מתפתחים סיבוכים המשפיעים על הכבד, הכליות והלב. מתפתחת אי ספיקת רב-איברים, המלווה בתרדמת ומוות.
הטיפול הוא לעתים קרובות תרופתי, מסורתי, אך גם שיטות רדיקליות ננקטות. אך אלו הן אמצעים קיצוניים הננקטים אם שיטות אחרות אינן יעילות. הטיפול מכוון בעיקר להפחתת לחץ בחלל הבטן, הפחתת בצקות והקלה על כאבים. [ 10 ]
תסמונת תא של עצם השוקה
לעיתים קרובות, תחת תסמונת המדור של שוק התחתונה, הכוונה לצורה המיופציאלית של תסמונת זו, המלווה בלחץ מוגבר בשרירים היוצרים את הקרסול. מפרק הקרסול גם הוא נכנע לעיוות משמעותי. הטיפול מכוון להפחתת לחץ, ביטול כאב ונפיחות, מניעת שיתוק ואטוניה של השרירים. [ 11 ]
תסמונת תא הישבן
זוהי פגיעה בשרירי הישבן, שבה הלחץ הפאשיאלי בתוך סיב השריר עולה. זהו שילוב של גורמים המלווים במערך של שינויים, תופעות פתולוגיות המתרחשות במרחב שרירי מוגבל. ככלל, זה מתחיל בפגיעה מקומית של שריר בודד ועלייה בלחץ בו, המלווה באיסכמיה ויתר לחץ דם, עם שיתוק הדרגתיים ופרזיס.
מצב זה מסוכן למדי עקב העובדה שיש פרפוזיה של השרירים, בצקת חמורה מתפתחת. יתר לחץ דם. חלק מהשרירים הופכים להיפרטרופיים, חלקם, להיפך, בקצב מואץ והולך, מאבדים טונוס. לרוב, תסמונת המדור בשריר הישבן מתפתחת בקשר לנזק טראומטי הן לשריר עצמו והן לשכבה הפאשית שלו.
תסמינים נפוצים כוללים התפתחות בצקת פוסט-טראומטית, יתר לחץ דם חמור, המטומה, בצקת ודחיסה תנוחתית. לעיתים קרובות, גידול מתקדם וגדל במהירות מפעיל לחץ על השריר, וכתוצאה מכך מוגבר לחץ הדם בשריר. כלומר, הפתוגנזה הבסיסית היא דחיסה תנוחתית הדרגתית של השריר, אך יחד עם זאת, נפחו נשאר זהה. השריר יכול לעמוד בהתכווצות הדרגתית זו רק עד לגבולות מסוימים. יחד עם זאת, העלייה בלחץ הדם ממשיכה להתקדם עד שהשריר נקרע או מתרחש נמק נמק.
הסימנים העיקריים הם כאב, המלווה בתחושת לחץ, דחיסה, פעימה מתמדת בעלת אופי גובר. הכאב גובר בערב, ויורד מעט בבוקר. המפרק הפגוע חווה גם נזק משמעותי, הוא הופך פחות נייד, תזונתו מופרעת, כמות חומר הסיכה הסינוביאלי, האחראי על בטיחותו ושלמותו של המפרק, פוחתת. מאפיין אופייני נוסף הוא שהכאב מופחת משמעותית בתנועות אקטיביות של האזור הפגוע, וגובר משמעותית בתנועות פסיביות, במיוחד בעת מתיחת שריר, דחיסה שלו. כמו כן, אם משתנה מיקום הברך ביחס לישבן, הכאב גם גובר. תופעה לא נעימה למדי, מטופלים מכנים מתח בעל אופי גובר, נפיחות, כיפוף, נימול, היפרסטזיה. ישנה גם רגישות מוגברת של העור. [ 12 ]
תסמונת תא של האמה
לעיתים קרובות למדי, לאחר תאונות ואסונות שונים, מתפתחת תסמונת מדור באמה. זהו מצב בו השריר נדחס או ניזוק מכנית, המלווה בלחץ מוגבר בפאשיית השריר. מאפיין מובהק של מצב זה הוא כאב בעל אופי בינוני, כמו גם התקדמות מהירה של התהליך הפתולוגי, המשפיע במהירות על חלקים אחרים בגוף. לדוגמה, לעתים קרובות בתהליך הפתולוגי מעורבים גם אזור הכתף וגם כל חגורת הגפיים העליונות. לפיכך, סיבוך של פתולוגיה של האמה הוא תסמונת מדור של הכתף, עצם הבריח ולעיתים אזור בית החזה. [ 13 ]
תסמונת המדור בדלקת הצפק
תסמונת המדור מלווה לעיתים קרובות בדלקת הצפק, בדיוק כפי שתסמונת זו מתפתחת לעיתים קרובות בדלקת הצפק. לכן, עם לחץ מוגבר בחלל הבטן, מתפתחת לעיתים קרובות סטאזיס, הפריסטלטיקה והתנועתיות מופרעות, וכתוצאה מכך ירידה בטונוס, מה שמגדיל את הסיכון לסיבוכים, כגון תהליכים דלקתיים, תהליכים זיהומיים. כשלב הסופי של נזק חמור לצפק, עלולה להתפתח דלקת הצפק.
כמו כן, נפוץ לראות מקרים בהם מתפתחת דלקת הצפק (למשל, דלקת חמורה, קיפאון צואה, שיתוק מעיים, חסימה). במקרה זה, דלקת הצפק גורמת לעלייה פתאומית בלחץ בחלל הבטן, וכתוצאה מכך לתסמונת המדור. מאפיין אופייני הוא שתהליך זה מתפתח במהירות. אם במקרה הראשון מדובר בתהליך הדרגתי, המלווה בעלייה הדרגתית בלחץ. במקרה השני, מתפתח תהליך מהיר, המלווה בעלייה חדה בלחץ בצפק. [ 14 ]
סיבוכים ותוצאות
סיבוכים והשלכות שליליות שונות מתפתחים די מהר. הם חמורים, ולעתים קרובות מסתיימים במוות. כך, למשל, עם תסמונת המדור הבטני, מתפתחת די מהר ירידה בפריסטלטיקה, תנועתיות, ירידה בחומציות. תפקוד מלא של מערכת העיכול מופרע: מתפתח גודש, אטוניה של המעי הגס והדק, מתפתחים תהליכים דלקתיים וזיהומיים, דלקת הצפק. על רקע חומציות מופחתת, לרוב מתפתחים גידולים ממאירים. המסוכנים ביותר נחשבים לגידולים הממוקמים בקיבה, שכן רובם אינם ניתנים לניתוח.
סיבוכים של תסמונות של תאים מיופאציאליים נחשבים גם הם מסוכנים. לעתים קרובות סיבוכים כאלה הם תוצאות של הפרעות בטונוס שרירים, לחץ מוגבר בפאשיה. לכן, מסוכן למדי הוא מצב בו טונוס שרירי הנשימה יורד. בסופו של דבר, זה יכול להסתיים בשיתוק של מרכז הנשימה, היעדר תהליכים נשימתיים, דום נשימה. כמו כן, לעתים קרובות מתפתחות פתולוגיות של פעילות לב, הפרעה בתפקוד התקין של הכליות, הכבד והטחול. ויסות הורמונלי של הגוף, מצב חיסוני מופרע, עוצמת חילוף החומרים יורדת.
תסמונת המדור מלווה לעיתים קרובות בבצקת ריאות ומוחית. ההשלכות המסוכנות ביותר יכולות להיחשב ככשל לבבי, נשימתי, כלייתי וכבדי, אשר בסופו של דבר מתפתח לכשל רב-איברי, ומובילה להתפתחות תרדמת, בלבול ומוות.
תסמונת המדור היא מצב פתולוגי מיוחד שבו יש עלייה בלחץ בחלל האיברים. במקרה זה, דפנות האיברים נמתחות, קולטנים מגורים, ומתפתחות מספר פתולוגיות נלוות. התסמין העיקרי הוא תחושת לחץ מתמשכת, אשר בהכרח גוברת. ככל שהפתולוגיה מתקדמת, מתפתח כאב. בהתאם לצורת התסמונת, התהליך הפתולוגי יכול להשפיע על השרירים או על חלל הבטן. הסיבה הנפוצה ביותר היא טראומה או נזק מכני, סחיטה של האזור הפגוע. אך ייתכנו גם סיבות אחרות.
הפתוגנזה מבוססת על לחץ מוגבר של נוזלים פנימיים על דפנות האיברים החלולים. לדוגמה, עלייה בלחץ התוך-בטני, התוך-חזי וצדר. המצב דורש אבחון וטיפול מיידיים, משום שהוא מסוכן בסיבוכיו. אחד הסיבוכים העיקריים הוא שיתוק מעיים (בצורה בטנית), שיתוק שרירים (בצורה מיופציאלית). דלקת הצפק, שכרות, שבץ מוחי, נמק רקמות, המסתיימים באי ספיקת איברים מרובת-איברים, תרדמת, בצקת מוחית וריאה ומוות, שכיחים גם הם. [ 15 ]
אבחון של תסמונת המדור
כדי לאבחן תסמונת מדור, יש להתייעץ עם רופא כללי, אשר בתורו יפנה למומחה המתאים. במקרה של מהלך אקוטי, יש להזמין אמבולנס. ככל שהאבחון מתבצע מוקדם יותר וטיפול חירום יינתן, כך המצב בטוח יותר, כך הסיכון לתוצאה קטלנית נמוך יותר. במקרה של טראומה, האבחון מתבצע על ידי טראומטולוג.
שיטות לאבחון תסמונת המדור נקבעות בעיקר על פי צורת הפתולוגיה. בצורה המיופציאלית, לצורך האבחון, מתבצעת בדיקה גופנית סטנדרטית, שבמהלכה נעשה שימוש בשיטות בדיקה סטנדרטיות, כגון האזנה, מישוש, כלי הקשה. זה מאפשר לזהות בצקת, המטומה, היפרמיה, קרע אפשרי, עיבוי רקמות. חשוב לעקוב אחר קצב התפתחות הבצקת, העלייה בתסמינים. בתסמונת המדור הטראומטית, הבצקת המרבית הבולטת נצפית 5-12 שעות לאחר הפגיעה. כמו כן, שלב תסמונת המדור נשפט לפי כמה זמן הונח חוסם עורקים (אם קיים).
ניתוחים
בדיקות קליניות סטנדרטיות אינן אינפורמטיביות ונמצאות בשימוש לעתים רחוקות. עם זאת, אפילו בדיקות קליניות של שתן, דם וצואה יכולות לספר רבות לאבחן מנוסה. לדוגמה, הן יכולות להראות את הכיוון המשוער של תהליכים פתולוגיים הנצפים בגוף. ועל פיהן כבר ניתן לשפוט שינויים נוספים, ניתן לחזות את תוצאות המחלה, להעריך את יעילות הטיפול ולקבוע את תוכנית המחקר הנוסף.
אבחון אינסטרומנטלי
כיום, קיימות שיטות מיוחדות למדידת לחץ תת-פאציאלי המאפשרות לקבוע במדויק את רמת הלחץ. למטרה זו משתמשים במכשיר Riva-Rocci, שהוא מד לחץ כספית מיוחד עם מחט הזרקה. לרפואה המודרנית ישנן שיטות חדשניות רבות המאפשרות ניטור ארוך טווח של לחץ תת-פאציאלי ותוך-בטני. אין ספק ששיטות אבחון אינסטרומנטליות עדיין נותרות האמינות ביותר.
עלייה חד פעמית ומדי פעם בלחץ הדם, או עלייה קלה בלחץ הדם, עדיין אינה עילה לאבחון תסמונת מדור. על מנת לבצע אבחנה זו, לחץ הדם חייב לעלות ב-40 יחידות. במקרה זה, יש להגיש טיפול חירום באופן מיידי, שכן אם לחץ זה נמשך 5-6 שעות, השרירים יעברו נגעים איסכמיים עם התפתחות נמק רקמות לאחר מכן.
ישנן גם שיטות פתוחות למדידת לחץ תוך-בטני. אלו זמינות אם יש חלל פתוח. לדוגמה, פגיעה חמורה. או הליך כזה מבוצע במהלך לפרוסקופיה והליכים פולשניים אחרים. כמו כן, האפשרות להשתמש בשיטות מדידה ישירות מופיעה בנוכחות ניקוזים, במהלך דיאליזה פריטונאלית. אין ספק ששיטות אלו הן המדויקות ביותר. אך הן גם מסוכנות. לכן, הן מבוצעות לעתים רחוקות מאוד, ורק אם יישומן מוצדק ומתאים. ראוי לציין כי ההליך דורש דיוק ומיומנות גבוהים של המומחה שיבצע אותו. תמיד יש צורך לקחת בחשבון את הסיכון הגבוה לסיבוכים. לכן, אם קיימת אפשרות כזו, מתבצע אבחון עקיף.
במקרה של תסמונת מדור בטני, האבחון מבוסס על מדידת לחץ בשלפוחית השתן. הסיבה לכך היא שהלחץ מתפשט לכל הנקודות בחלל הבטן ללא שינוי (על פי חוק פסקל). לכן, הוא יהיה זהה בשלפוחית השתן ובכל הנקודות בבטן וברחם, כמו גם בווריד הנבוב התחתון. ניטור יומי של לחץ בשלפוחית השתן נחשב לשיטת הבדיקה היעילה והמדויקת ביותר. בנוסף, הוא בטוח ולא מזיק, ואין לו השלכות שליליות על הבריאות.
לצורך ניטור כזה, משתמשים באורימטר, שהוא מערכת סגורה עם מכשיר מדידה ומסנן הידרופובי מובנה. אך לשיטה זו התוויות נגד משלה. לדוגמה, לא ניתן להשתמש בה במקרה של נזק לשלפוחית השתן, סחיטה עליה, גידול או המטומה. במקרה זה, כדי למדוד את הלחץ יש לפנות לצינור קיבה, המודד לחץ תוך-קיבה. במקרים קיצוניים, כאשר לא ניתן להשתמש בשיטות אחרות, לחץ תוך-בטני נמדד על ידי צנתור של הווריד הנבוב התחתון. הקטטר מוחדר דרך וריד הירך.
אבחון דיפרנציאלי
האבחנה המבדלת מבוססת על הצורך להבדיל בין סימני תסמונת המדור לבין סימנים של מצבים פתולוגיים דומים אחרים. כאב יכול להיות קריטריון אבחוני חשוב. אופיו נשפט גם על סמך מאפיינים רבים של מהלך הפתולוגיה. התפתחות תסמונת המדור מתבטאת בכאב בעל אופי פועם, המתבטא עמוק למדי בשכבות הפנימיות של השריר, האיבר. בפגיעה רגילה, הכאב בדרך כלל שטחי והפעימה אינה מורגשת. כמו כן, עלייה בלחץ מתבטאת בכאב במתיחה ודחיסה פסיביות. בתנועות אקטיביות, הכאב מופחת משמעותית, המצב משוחרר. עם קיבוע, הכאב, לעומת זאת, פוחת.
תסמונת זודק
זהו מצב פתולוגי המתרחש כתוצאה מדחיסה או טראומה. לעתים קרובות הוא תוצאה של טיפול חירום לא תקין, או בהיעדר טיפול מוסמך לשברים בגפיים. בתסמונת זו מתפתחת נוירודיסטרופיה, ולאחריה היחלשות ומוות נוסף של שכבת השריר.
לרוב, תסמונת זודק נצפית לאחר שברים (לאחר הסרת הגבס). ייתכן שהעצם לא תתאחה כראוי, מה שמפעיל לחץ על הרקמות הסובבות. התסמינים העיקריים הם התפתחות של נפיחות, כאב, התכהות העור וקור באזור הפגוע. לעיתים, באזור הפגוע, לעומת זאת, מתפתחת עלייה בטמפרטורה מקומית. לעתים קרובות יש עקצוץ, צריבה וגירוד באזור הפגוע.
בעתיד, מתפתח נמק של סיבי שריר, ורקמות שריר מתות. המצב עלול להסתיים בשיתוק. הוא מתפתח גם על רקע אוסטאופורוזיס, תהליכים דיסטרופיים ונמקיים. ראשית, הפתוגנזה מבוססת על הפרעה נוירוגנית, שבה יש הפרעה של הולכה עצבית, ירידה ברגישות, תגובתיות ותגובה לגירוי.
שיטות האבחון כוללות אולטרסאונד, רדיוגרפיה וקביעת חום הגוף באמצעות מכשיר הדמיה תרמית. הטיפול נועד להקל על תסמונת הכאב, למנוע נפיחות ולמנוע מות רקמות. אם ישנם סימנים כלשהם לתסמונת זודק, יש לפנות לרופא בהקדם האפשרי ולבצע את הטיפול הדרוש. אחרת, השלב השלישי כמעט בלתי ניתן לטיפול ומסתיים במוות.
תסמונת ההתרסקות
זוהי פתולוגיה המתרחשת כתוצאה מפגיעה אינטנסיבית אחת על השריר של גורמים טראומטיים שונים. במקרה זה, יש הרס חד של רקמת השריר עם שחרור תוצרי ריקבון של רקמת השריר (מיוגלובין, מטבוליטים תאיים) לדם. כל זה מלווה בשיכרון חמור. התופעה נקראת רבדומיוליזה. במקרה זה, יש הרעלה על ידי תוצרי ריקבון של רקמת השריר. ישנה אי ספיקת כליות הדרגתית עם התפתחות אי ספיקת כליות, מכיוון שהעומס על הכליות ועל מערכת השתן כולה גדל משמעותית. תסמיני השיכרון גוברים, מתרחשים אי ספיקת איברים מרובת-איברים ומוות.
הסיבה הנפוצה ביותר לתסמונת ההתרסקות היא פגיעה מזיקה חד פעמית בעוצמה גבוהה. כ-50% מכלל המקרים מתרחשים באזורים בהם מתרחשות פעולות איבה, סכסוכים מקומיים, הפצצות, פיגועי טרור ופיצוצים. היא נצפית לעתים קרובות גם באזורי חירום ואסונות (רעידות אדמה, צונאמי, שיטפונות, שריפות המוניות, קריסות, מתחת לבניינים הרוסים). הפתוגנזה עשויה להתבסס לא רק על פגיעה בשלמות רקמת השריר, אלא גם על חסימה של כלי דם, חסימתם, דחיסה או פקקת, וכתוצאה מכך פגיעה במחזור הדם, ורקמת השריר אינה מקבלת את התזונה הדרושה. מתפתחות הרעלה, ניוון, היפוקסיה עם היפרקפניה. לאחר הרס הרקמות, אלמנטים מבניים משתחררים לדם, מתפשטים בכל הגוף, והמצב המבני והתפקודי של האורגניזם כולו מופרע.
תסמונת דחיסה ממושכת
כתוצאה ממצב של דחיסה ממושכת של השריר, יכולה להתפתח תסמונת, אשר קיבלה את השם תסמונת דחיסה ממושכת. כפי שניתן לראות מהשם עצמו, הפתוגנזה מבוססת על הפרה של הטרופיה ברקמת השריר, אשר מתפתחת כתוצאה מהעובדה שסיבי השריר נתונים לדחיסה במשך זמן רב. תהליכי זרימת הדם והעצבוב של השריר מופרעים גם הם. יציאת מטבוליטים תוצרי לוואי מהגוף מופרעת, ויש מכשול לחדירת חמצן וחומרים מזינים לרקמת השריר.
כתוצאה מכך, תכולת הפחמן הדו-חמצני ברקמת השריר עולה, תוצרים מטבוליים מצטברים, תזונה ואספקת דם לשריר מופרעים. כלי הדם נתונים גם לחסימה, שינויים דיסטרופיים. בהתאם לכך, מתרחשים תחילה שינויים תפקודיים, ולאחר מכן - שינויים מבניים ברקמת השריר, עד להתפרקות של אלמנטים מבניים, נמק רקמות. שרידי רקמת שריר מופרשים לזרם הדם, מועברים בכל הגוף, מה שמוביל לנזק נוסף לאיברים פנימיים על ידי חומרים רעילים.
התסמינים הם נימול, אדמומיות של האזור הפגוע, כאב, פעימות. בהתחלה, יש עלייה מקומית בטמפרטורה, נפיחות, היפרמיה. לאחר מכן העור מתחיל להכחיל, מתפתח גירוד. העור מתקרר, דבר המצביע על הפרה חמורה של תהליכים מטבוליים, ירידה באספקת הדם לשריר. רגישות, תהליכים טרופיים מופרים, תסמיני שכרות גוברים. יחד עם זאת, מתפתחת גם פתולוגיה של איברים פנימיים.
ראוי לציין שתסמונת דחיסה ממושכת יכולה להסתיים בשיתוק, נכות, ולכן דורשת טיפול רפואי דחוף. יש צורך להסיר נפיחות בהקדם האפשרי, לנרמל את התזונה ואת זרימת הדם ברקמות, ולאחר מכן לחסל תסמיני שכרות.
יַחַס של תסמונת המדור
הטיפול האטיולוגי בתסמונת המדור הוא היעיל ביותר. משמעות הדבר היא שקודם כל, יש צורך לבטל את הגורם שגורם לדחיסה, וגורם לעלייה בלחץ בחלל. יש צורך לשקם את זרימת הדם המופרעת במהירות האפשרית, לנרמל את המוליכות של רקמת השריר. לשם כך, יש לשפשף את האזור הפגוע בתנועות קלות ומהירות. ראשית, יש לבצע זאת בתנועות שטחיות קלות, תוך ניעור. תנועות עמוקות עלולות להיות מסוכנות, שכן הן יובילו להפרה של שלמות כלי הדם הפגועים. יש להסיר את כל התחבושות, לנתח את הגבס במידת הצורך, להסיר או לשחרר את הציוד למתיחת השלד. הגפה ממוקמת בגובה הלב. כדי לנרמל תהליכים מטבוליים וזרימת הדם.
לאחר שחזור זרימת הדם, מיושמים תרופות שישמרו על רמת תזונה אופטימלית של הרקמות הפגועות. חשוב להבטיח זרימת דם תקינה, שתאפשר סילוק בזמן של תוצרי לוואי ומטבוליטים מהגוף, וכן שמירה על רמת חמצן אופטימלית וטרופיות תקינה. לשם כך, משתמשים בנוגדי קרישה ותרופות נוגדות עוויתות, התורמים לחיסול היפרקאוגולציה ועוויתות כלי דם. בנוסף, רושמים תרופות המשפרות את התכונות הריאולוגיות של הדם. לרוב, רושמים ריוזורבילקט ופנטוקסיפילין. עם כאב חמור, משתמשים בחומרי הרדמה. ראשית, רושמים משככי כאבים נרקוטיים. בדרך כלל הצורך בתרופות אלו נותר ב-3 הימים הראשונים לאחר הפציעה. בהדרגה, ככל שהלחץ יורד, הכאב שוכך. ניתן לעבור למשככי כאבים שאינם נרקוטיים.
חובה להשתמש באמצעים שמטרתם להקלה על בצקת, שכן בצקת ממשיכה להחמיר את המצב על ידי שיבוש זרימת הדם. בעזרת סודיום ביקרבונט ואמצעים אחרים, מתבצע טיפול שמטרתו לחסל חמצת.
כמעט תמיד הטיפול מתחיל באמצעים שמרניים. ורק אם הוא אינו יעיל, יש לפנות לשיטות רדיקליות.
בנוסף, נעשה שימוש בתרופות, שיטות פיזיותרפיה, תרופות עממיות, הומאופתיה ופיטותרפיה. במקרים נדירים, נעשה שימוש גם בטיפול בוויטמינים ובטיפול הורמונלי.
ייתכן שיידרש טיפול אנטיביוטי, טיפול אנטי-ויראלי. חשוב גם לשמור על תזונה נכונה, רמת פעילות גופנית מספקת ולפעול לפי משטר התזונה היומי.
תרופות
בעת שימוש בתרופה כלשהי, יש להקפיד על אמצעי זהירות. זה נכון במיוחד אם מתפתח לחץ דם גבוה. כאמצעי זהירות בסיסי, יש לשקול את הצורך להתייעץ עם רופא בכל עת ולפעול לפי המלצותיו. חשוב גם, לפני תחילת הטיפול, לחסל את הגורם שגרמה לתסמונת המדור. זהו כלל בסיסי, שכן בלעדיו, אף תרופה לא תהיה יעילה וקיים סיכון לסיבוכים ותופעות לוואי. תופעות הלוואי העיקריות הן החמרה של המצב, הגברת הכאב, התפשטותו לאזורים אחרים, התפתחות נפיחות, פגיעה ברגישות, חמצת. תופעת הלוואי החמורה ביותר היא הפרעה טרופית, נמק רקמות, רעילות.
תרופות מקומיות שמטרתן להקל על כאב ודלקת ברמה המקומית פועלות די טוב. לדוגמה, משחת כונדרויטין משמשת כאשר יש כאב חמור, בסיכון לפתח תהליכים זיהומיים ודלקתיים. יש להשתמש עד 5-6 פעמים ביום, הכל תלוי בעוצמת תסמונת המדור ובמידת התקדמותה. יש לציין כי מהלך הטיפול הוא בממוצע 10-15 ימים. משמש בכל שלבי התהליך הפתולוגי, אך ההשפעה הגדולה ביותר מושגת בטיפול בשלבים המוקדמים, כאשר עדיין לא הייתה הפרעה חזקה במחזור הדם ובטרופיזם.
משככי כאבים שונים ניתנים להקלה על כאבים. אנלגין נחשב ליעיל ובטוח ביותר. הוא נרשם בטבליה אחת 2-3 פעמים ביום. מהלך הטיפול הוא בין 3 ל-7 ימים, בהתאם לחומרת הפתולוגיה, דרגת חומרת הכאב ותסמונת הנפיחות. יש לנקוט בזהירות בחולים עם נטייה לדימום, מכיוון שאנלגין מדלל את הדם בצורה חזקה. הוא אינו משולב עם נוגדי קרישה.
ספזמלגון משמש להקלה על עוויתות, כאבי שרירים וכאבים. יש ליטול 1-2 טבליות (50-100 מ"ג) 3-4 פעמים ביום. משך הטיפול נע בין 7 ימים לחודש.
במקרה של בצקת מקומית בולטת, היפרמיה של רקמות, פגיעה במחזור הדם המקומי, ניתן לרשום מנובזין. הוא זמין כג'ל, תרסיס או משחה. צורת התרופה נבחרת על ידי הרופא. יש לה השפעה משככת כאבים ואנטי דלקתית. מומחים רבים בוחרים בתרסיס, מכיוון שהתרסיס מרוסס על פני הגוף במקום בו נצפית חומרת תסמונת המדור המרבית. לאחר המריחה, יש להמתין עד שהתרסיס נספג, ולאחר מכן ניתן למרוח חום יבש על פני השטח. זוהי התרופה הנוחה ביותר שניתן להשתמש בה במצבים שונים. היא משמשת במקרים של כאב גובר, כמו גם בהתקפים חמורים לפי הצורך. יתר על כן, התרסיס אינו דורש שפשוף והכנה מיוחדת של הגוף. מהלך הטיפול יכול לנוע בין 5 ל-60 ימים.
ויטמינים
מסייע בהקלה על תסמיני שכרות, הקלה על כאבים, הבאת השריר לטונוס אופטימלי. כדי לחסל את תסמונת המדור נדרשים לפחות 60 מ"ג ליום של ויטמיני B שונים, C - 1000 מ"ג, A - 420 מ"ג, E - 45 מ"ג.
ויטמין C חשוב במיוחד משום שהוא מקל על כאבים, עוויתות, שכרות, השפעות של רבדומיוליזה ושיכרות קשה. הוא הכרחי במיוחד בשלב ההחלמה, או בשלבים חמורים של התפתחות פתולוגיה.
טיפול פיזיותרפיה
נעשה שימוש בשיטות שונות של טיפול פיזיותרפי. הן מאפשרות לשפר את הטרופיקה, לנרמל תהליכים מטבוליים, לשקם רגישות ולנרמל את זרימת הדם. הן יעילות במיוחד בטיפול מורכב, כמו גם בתקופת ההחלמה. השיטות העיקריות של טיפול פיזיותרפי הן טיפול באולטרסאונד, מיקרו-זרמים, גלים באורכים שונים ואלקטרופורזה.
הליכים אלה עובדים היטב אם הם מתחלפים עם עיסויים וטיפול ידני. המטרה העיקרית של הליכים אלה צריכה להיות שליטה בכאב, הבטחת הרפיה מוחלטת של אזורים מתוחים בגוף, חיטוב אזורים רגועים ואטוניים, הגברת יכולת השרירים להגיב לגירויים ותחושות מגע. חשוב לשקם את רגישות הפרופריורפטורים.
נעשה שימוש באלקטרופורזה, שבאמצעותה מוזרקים תרופות ישירות לרקמה הפגועה. עומק חדירתן מווסת על ידי מיקרו-זרם. מסומנים קריופרוצדורות והליכי חום. לעיתים משתמשים בהליכים חשמליים. גירוי אלקטרומי חשוב, שבאמצעותם מיקרו-זרמים מגבירים את הפעילות החשמלית של שרירי השלד והשרירים החלקים, מנרמלים את הפוטנציאל החשמלי ואת הריאקטיביות של סיבי השריר.
לדיקור סיני, הידוע גם בשם דיקור סיני, יש תכונות דומות. הוא משפר משמעותית את המיקרו-סירקולציה, מנרמל תהליכים מטבוליים ברקמות. שום הליך לא יהיה יעיל ללא פעילות גופנית טיפולית, התעמלות אקטיבית ופסיבית. שיטות אלו מאפשרות להשיג את המצב הרצוי של השרירים, לספק ניידות, תזונה, לנרמל תהליכים מטבוליים ברקמות הסובבות, זרימת דם ועצבוב.
ניתן להשתמש גם בטיפולי פיזיותרפיה אחרים, בהתאם למרשם הרופא.
טיפול עממי
- מתכון מספר 1.
משחה ביתית משמשת לסיכה ולשפשוף באזור בו כאב, נפיחות או ירידה ברגישות בולטים ביותר. לעתים קרובות משחה זו משמשת במהלך עיסוי במקום שמן עיסוי. האפקט העיקרי מושג בשל האפקט המחמם והמגרה.
כדי להכין משחה, יש להכין את הבסיס מראש. זה יכול להיות בלוגה רגילה, הנמכרת בבית מרקחת. הוא מועשר על ידי הוספת רכיבים נלווים: מעט רוזמרין ואקליפטוס. יש לערבב עד שהמשחה הופכת הומוגנית ואחידה. לאחר מכן משתמשים בה ליישום חיצוני.
- מתכון מספר 2.
מרחו את המשחה: לבקבוק של ליטר אלכוהול, שפכו באיטיות אבקה של חומר צמחי טחון: ציסטוזירה זקן, פוקוס שלפוחית, ערבה, קליפת עץ אלון, עשב ציפור הרים, פרחי לבנדר. שפכו את כל זה עם אלכוהול, התעקשו לפחות 3-4 ימים. השתמשו לא יותר מ-50 גרם ליום.
- מתכון מספר 3.
באזור הנגעים מורחים לעתים קרובות קומפרסים וקרמים. במקרה זה, משתמשים בהרכב הבא: 5-10 גרם של זרעי כוסמת, פלאונוס פינה, קרגזונה מצויה, כרית סיכות וסרפד, יוצקים ליטר מים רותחים ומכסים במכסה.
טיפול צמחי
בכל עת, תסמונת המדור בוטלה ביעילות על ידי טיפול בצמחי מרפא. לכן, מרווה תעזור להקל על המצב של כאב ודלקת עזים. מרתח הוא הדרך האופטימלית להשתמש בו. היחס המשוער הוא 1:100 עם מים רותחים, כאשר חלק אחד - צמח, 100 חלקים - מים.
ניתן להעלים נפיחות בעזרת מרתח של קמומיל. הפרחים משמשים כחומר גלם רפואי. הכינו מרתח באותו ריכוז כמו מרווה. קחו 2-3 כפות של פרחים לכוס מים רותחים. ניתן לשתות בצורתם הטהורה, ניתן להוסיף דבש (לפי הטעם). ביום אחד יש לשתות את כל הכמות.
לבנדר - אפקט מרגיע, אחראי להקלה על גירוי, מקל על כאבים. כף פרחים יוצקת לכוס מים רותחים. משמש חליטה, להכנתה פרחים, עלים ושורשי לבנדר יוצקים אלכוהול, מתעקשים 24 שעות ולשתות כף שלוש פעמים ביום. מרתח לשתות כוס ביום. ניתן להשתמש במרתח גם להכנת קרמים, במיוחד כאשר מתפתחים כאב ונפיחות.
טיפול כירורגי
שיטות טיפול כירורגיות משמשות רק אם שיטות מסורתיות אינן יעילות. השיטה העיקרית לטיפול כירורגי היא פאסיוטומיה. מטרת הניתוח היא להפחית את הלחץ התוך-חללי.
פאשיוטומיה עבור תסמונת מדור
כשמדובר בפסיוטומיה כשיטת טיפול כירורגית לתסמונת המדור, הדבר הראשון שיש לבחון הוא האנטומיה הרגילה. לדוגמה, בדרך כלל השריר מחולק על ידי פאשיה למקטעים נפרדים. בתסמונת המדור, יש עלייה בלחץ בשריר. פאסיוטומיה מכוונת לנתח את הפאשיה. לפיכך, שטח הפנים גדל, בהתאמה, יש ירידה בלחץ. הניתוח מתבצע בהרדמה כללית.
מְנִיעָה
בסיס המניעה הוא מניעת לחץ מוגבר באיברים ובשרירים. לשם כך, יש להימנע מטראומה, נזק לעצמות, למבני שרירים, תהליכים דלקתיים, היפותרמיה וטיוטות. אמצעי חשוב למניעה הוא פעילות גופנית סדירה, אורח חיים נייד, שמירה על כללי ההיגיינה, עבודה ומנוחה. יש צורך לעבור בדיקות רפואיות סדירות. אם מתגלים תסמינים מוקדמים, יש לנקוט באמצעים טיפוליים בהקדם האפשרי. חשוב גם לאכול נכון, לכלול בתזונה את הכמות הדרושה של ויטמינים ומינרלים.
תַחֲזִית
אם תזהו בזמן את הגורם לתסמונת המדור, ותבצעו את הטיפול הדרוש, הפרוגנוזה תהיה חיובית. יחד עם זאת, יש צורך לפעול לפי המלצות הרופא. אם האבחון והטיפול מתעכבים, הפרוגנוזה יכולה להיות בלתי צפויה. בהיעדר טיפול, תסמונת המדור מסתיימת לעיתים קרובות בנכות ואף במוות.

