המומחה הרפואי של המאמר
פרסומים חדשים
פריארטריטיס נודוזה
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
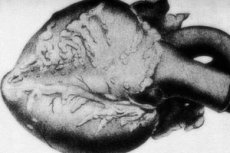
פתולוגיה נדירה - דלקת עורקים נודוזה - מלווה בנזק לכלי דם עורקיים בגודל בינוני וקטן. בדפנות כלי הדם מתרחשים תהליכים של חוסר ארגון של רקמת חיבור, הסתננות דלקתית ושינויים טרשתיים, וכתוצאה מכך מופיעות מפרצות מוגדרות בבירור. [ 1 ]
שמות נוספים למחלה: פוליארטריטיס, דלקת עורקים נמקית, פאנרטיטיס.
אֶפִּידֶמִיוֹלוֹגִיָה
דלקת עורקים נודולרית היא פתולוגיה סיסטמית, דלקת כלי דם נמקית, הפוגעת בכלי דם עורקיים בינוניים וקטנים מסוג שרירי. לרוב, המחלה מתפשטת לעור, לכליות, לשרירים, למפרקים, למערכת העצבים ההיקפית, למערכת העיכול ולאיברים אחרים, ולעתים רחוקות יותר - לריאות. הפתולוגיה מתבטאת בדרך כלל בתחילה בתסמינים כלליים (חום, הידרדרות כללית במצב הבריאות), ולאחר מכן מצטרפים סימנים ספציפיים יותר.
השיטות הנפוצות ביותר לאבחון המחלה הן ביופסיה וארטיוגרפיה.
התרופות המקובלות ביותר לטיפול הן גלוקוקורטיקואידים ותרופות מדכאות חיסון.
שכיחות דלקת עורקית נדוזה היא בין שניים לשלושים מקרים לכל מיליון חולים.
הגיל הממוצע של הסובלים הוא 45-60 שנים. גברים סובלים בתדירות גבוהה יותר (6:1). אצל נשים, המחלה מופיעה לרוב לפי סוג האסתמה, עם התפתחות של אסתמה סימפונות והיפר-אאוזינופיליה.
בכ-20% מהמקרים של דלקת עורקית נודוזה שאובחנה, נמצא כי החולים סובלים מהפטיטיס (B או C). [ 2 ], [ 3 ]
גורם ל פריאריטיס נודוזה
מדענים טרם גילו סיבה ברורה להתפתחות דלקת עורקים נודולרית. עם זאת, זוהו הגורמים העיקריים הבאים למחלה:
- תגובה לנטילת תרופות;
- זיהום נגיפי מתמשך (הפטיטיס B).
מומחים ערכו רשימה מרשימה למדי של תרופות המעורבות בהתפתחות של דלקת עורקים נודולרית. בין התרופות הללו נמנות:
- אנטיביוטיקה של בטא-לקטם;
- תרופות מקרולידים;
- תרופות סולפונמיד;
- כינולונים;
- חומרים אנטי-ויראליים;
- סרומים וחיסונים;
- מעכבי קליטה חוזרת של סרוטונין סלקטיביים (פלואוקסטין);
- נוגדי פרכוסים (פניטואין);
- לבודופה וקרבידופה;
- תיאזידים ומשתנים בלולאה;
- הידרלזין, פרופילתיורציל, מינוציקלין ועוד.
כל חולה שלישי או רביעי עם דלקת עורקית נודוסה (periarteritis nodosa) החזיק אנטיגן שטחי של הפטיטיס B (HBsAg) או קומפלקסים חיסוניים עמו. כמו כן, זוהו אנטיגנים אחרים של הפטיטיס B (HBeAg) ונוגדנים לאנטיגן HBcAg, שנוצרו במהלך שכפול הנגיף. ראוי לציין כי שכיחות דלקת עורקית נודוסה בצרפת ירדה משמעותית בעשורים האחרונים עקב חיסון נרחב נגד הפטיטיס B.
כמו כן, בערך אחד מכל עשרה חולים נמצא כחולה בנגיף הפטיטיס C, אך פרטי הקשר טרם הוכחו על ידי מדענים. זיהומים ויראליים אחרים נמצאים גם הם "בחשד": נגיף הכשל החיסוני האנושי, ציטומגלווירוס, אדמת ונגיפי אפשטיין-בר, נגיף לימפוטרופי מסוג T I, נגיף פארווווירוס B-19 ועוד.
יש כל סיבה להאמין שחיסון נגד הפטיטיס B ושפעת מעורב בהתפתחות של דלקת עורקית נדוזה.
גורם חשוד נוסף הוא נטייה גנטית, שגם היא דורשת ראיות ומחקר נוסף. [ 4 ]
גורמי סיכון
דלקת עורקים נודולרית היא מחלה שאינה מובנת היטב, אך מומחים כבר רואים בה פוליאטיולוגית, שכן סיבות וגורמים רבים עשויים להיות מעורבים בהתפתחותה. לעתים קרובות, נמצא קשר עם זיהומים מוקדיים: סטרפטוקוקליים, סטפילוקוקליים, מיקובקטריאליים, פטרייתיים, ויראליים וכו'. תפקיד משמעותי ממלאת רגישות יתר של בני אדם לתרופות מסוימות - למשל, לאנטיביוטיקה ולסולפונמידים. עם זאת, במקרים רבים, אפילו עם אבחון זהיר, לא ניתן לזהות את הגורם האטיולוגי.
הנה גורמי הסיכון שרופאים מכירים כיום:
- קטגוריית גיל מעל 45 שנים, כמו גם ילדים מגיל 0 עד 7 שנים (גורם גנטי);
- שינויים פתאומיים בטמפרטורה, היפותרמיה;
- חשיפה מוגזמת לקרינה אולטרה סגולה, שיזוף מוגזם;
- לחץ פיזי ונפשי מוגזם;
- כל השפעה מזיקה, כולל פציעות או התערבויות כירורגיות;
- דלקת כבד ומחלות כבד אחרות;
- הפרעות מטבוליות, סוכרת;
- לַחַץ יֶתֶר;
- הכנסת חיסונים והישרדות של HbsAg בסרום הדם.
פתוגנזה
הפתוגנזה של הופעת דלקת עורקים נודולרית מורכבת מהיווצרות תגובה היפראלרגית של הגוף להשפעת גורמים אטיולוגיים, בהתפתחות תגובה אוטואימונית מסוג אנטיגן-נוגדן (בפרט, לדפנות כלי הדם), ביצירת קומפלקסים חיסוניים.
מאחר שתאי אנדותל מצוידים בקולטנים עבור מקטע Fc של IgG עם המקטע הראשון של Clq המשלים, מנגנוני האינטראקציה בין קומפלקסים חיסוניים לדפנות כלי הדם מקלים. נצפית שקיעת קומפלקסים חיסוניים בדפנות כלי הדם, מה שגורם להתפתחות של תהליך דלקתי חיסוני.
הקומפלקסים החיסוניים שנוצרים מגרים את תהליך המשלים, מה שמוביל לנזק לדפנות וליצירת רכיבים כימוטקטיים המושכים נויטרופילים לאזור הפגוע. [ 5 ]
נויטרופילים מבצעים פונקציה פגוציטית ביחס לקומפלקסים חיסוניים, אך במקביל משתחררים אנזימים פרוטאוליטיים ליזוזומלים, אשר פוגעים בדפנות כלי הדם. בנוסף, נויטרופילים "נדבקים" לאנדותל, ובנוכחות משלים, משחררים רדיקלים פעילים של חמצן, אשר גורמים נזק לכלי הדם. במקביל, מוגבר שחרור האנדותל של גורמים התומכים בקרישת דם מוגברת ויצירת תרומבוס בכלי הדם הפגועים.
תסמינים פריאריטיס נודוזה
דלקת עורקים נודולרית מתבטאת בתסמינים כלליים ולא ספציפיים: לאדם יש טמפרטורה גבוהה באופן מתמיד, הוא מאבד משקל בהדרגה, והוא סובל מכאבים בשרירים ובמפרקים.
עלייה בטמפרטורה בצורת חום מתמשך אופיינית ל-98-100% מהמקרים: עקומת הטמפרטורה אינה סדירה, אין תגובה לטיפול אנטיביוטי, אך טיפול בקורטיקוסטרואידים יעיל. הטמפרטורה עשויה לאחר מכן להתנרמל, על רקע התפתחות פתולוגיה מרובת איברים.
רגישות החולים היא פתוגנומית. משקלם של חלק מהחולים יורד ב-35-40 ק"ג תוך מספר חודשים. דרגת הרגישות עולה על זו של אונקופאתולוגיות.
כאבי שרירים ומפרקים אופייניים במיוחד לשלב הראשוני של דלקת עורקית נודוזה. הכאב משפיע לרוב על מפרקים גדולים ושרירי שוק. [ 6 ]
פתולוגיות פוליאורגניות מחולקות למספר סוגים, אשר קובעות את תסמיני המחלה:
- כאשר כלי הדם הכלייתיים מושפעים (וזה קורה ברוב החולים), יש עלייה בלחץ הדם. יתר לחץ דם הוא מתמשך, יציב, וגורם לרמה חמורה של רטינופתיה. אובדן תפקוד ראייה אפשרי. בדיקת שתן מגלה פרוטאינוריה (עד 3 גרם/יום), מיקרו-המטוריה או מקרו-המטוריה. במקרים מסוימים, כלי הדם שהתרחב על ידי המפרצת נקרע, ויוצר דימום סביב הכליה. אי ספיקת כליות מתפתחת במהלך שלוש השנים הראשונות של המחלה.
- כאשר כלי דם הנמצאים בחלל הבטן ניזוקים, הסימפטומים מופיעים כבר בשלב מוקדם של דלקת פריעורית נודולרית. הסימפטומים העיקריים הם כאבי בטן מפושטים, מתמשכים ומתקדמים. נצפות הפרעות בעיכול: שלשול עם דם עד עשר פעמים ביום, ירידה במשקל, התקפי בחילות והקאות. אם מתרחש ניקוב כיבי, מתפתחים סימנים של דלקת הצפק חריפה. קיים סיכון להתפתחות דימום במערכת העיכול.
- כאב לב אינו אופייני כאשר כלי הדם הכליליים מושפעים. התקפי לב מתרחשים, לרוב בעלי אופי מוקדי קטן. תופעות קרדיוסקלרוזיס מתגברות במהירות, מה שגורם להופעת הפרעות קצב וסימנים של אי ספיקת לב.
- כאשר מערכת הנשימה מושפעת, מתגלים ברונכוספזמים, היפר-אאוזינופיליה וחדירות אאוזינופיליות בריאות. היווצרות דלקת כלי דם בריאות אופיינית: המחלה מלווה בשיעול, הפרשות ליחה דלות, בתדירות נמוכה יותר - המופטיזיס, ותסמינים גוברים של תפקוד נשימתי לקוי. צילום הרנטגן מדמיין דפוס כלי דם משופר בחדות מסוג ריאה גודשת, חדירה לרקמת הריאה (בעיקר באזור השורש).
- כאשר מערכת העצבים ההיקפית מעורבת, נצפות פולי-נויריטיס ומונונאוריטיס אסימטריות. החולה סובל מכאבים עזים, נימול, ולעיתים חולשת שרירים. הרגליים מושפעות לרוב, והזרועות פחות. חלק מהחולים מפתחים פולימיאלורדיקולונאוריטיס, שיתוק של כפות הרגליים והידיים. לעיתים קרובות נמצאים גושים מוזרים לאורך גזעי כלי הדם, כיבים ומוקדים נמקיים על העור. נמק של רקמות רכות והתפתחות של סיבוכים נמקיים אפשריים.
סימנים ראשונים
התמונה הקלינית הראשונית של פריארטריטיס נודוזה מתבטאת בחום, תחושת עייפות קיצונית, הזעת לילה מוגברת, אובדן תיאבון ורזון, חולשת שרירים (במיוחד מורגשת בגפיים). חולים רבים מפתחים כאבי שרירים, המלווים במיוזיטיס איסכמית מוקדית וכאבי מפרקים. השרירים הפגועים מאבדים כוח, ועלולים להתפתח תהליכים דלקתיים במפרקים. [ 7 ]
חומרת הסימנים הראשונים משתנה, תלויה במידה רבה באיבר או במערכת האיברים המושפעים:
- נזק למערכת העצבים ההיקפית מתבטא בהפרעות מוטוריות וחושיות של העצבים האולנריים, החציוניים והפרונאליים; התפתחות של פולינוירופתיה סימטרית דיסטלית אפשרית גם כן;
- מערכת העצבים המרכזית מגיבה לפתולוגיה בכאבי ראש; שבץ מוחי (איסכמי ודימומי) שכיח פחות על רקע לחץ דם גבוה;
- נזק לכליות מתבטא ביתר לחץ דם עורקי, ירידה בכמות השתן היומית, אורמיה, שינויים כלליים במשקעי השתן, הופעת דם וחלבון בשתן בהיעדר יציקות תאיות, כאבים בגב התחתון, ובמקרים חמורים, סימנים של אי ספיקת כליות;
- מערכת העיכול מתבטאת בכאבים בכבד ובבטן, בחילות, הקאות, שלשולים, תסמינים של ספיגה לקויה, ניקוב מעיים ודלקת הצפק;
- ייתכן שלא יהיו סימנים פתולוגיים מהלב, או שיופיעו תסמינים של אי ספיקת לב;
- על העור יש לייבדו רשתי, גושים אדומים וכואבים, פריחה בצורת בועות או שלפוחיות, אזורים של נמק ונגעים כיביים;
- איברי המין מושפעים מדלקת אורכיטיס, האשכים הופכים לכואבים.
נזק לכליות ב- periarteritis nodosa
הכליות מושפעות ביותר מ-60% מהחולים עם דלקת עורקית נודוזה. ביותר מ-40% מהמקרים, הנזק הוא אי ספיקת כליות.
הסבירות לפתח הפרעות בכליות תלויה במין ובקטגוריית הגיל של החולים, בנוכחות פתולוגיות של שרירי השלד, במערכת השסתומים של הלב ובמערכת העצבים ההיקפית, בסוג התקדמות המחלה ובשלב שלה, בנוכחות אנטיגן הפטיטיס ויראלי ובערכים קרדיווסקולריים.
קצב התפתחות הנפרופתיה נקבע ישירות על ידי רמת החלבון C-reactive וגורם ראומטי בדם.
הפרעות כליות בדלקת עורקית נודוזה נגרמות על ידי היצרות והופעת מיקרו-אנוריזמות של כלי הדם הכלייתיים. מידת השינויים הפתולוגיים קשורה לחומרת הפרעות מערכת העצבים. יש להבין כי נזק לכליות מפחית באופן דרמטי את סיכויי ההישרדות של המטופל. עם זאת, נושא זה של השפעת הפרעות כלייתיות מסוימות על מהלך דלקת עורקית נודוזה לא נחקר מספיק.
התהליך הדלקתי מתפשט בדרך כלל לכלי הדם העורקיים הבין-אונתיים, ובתדירות נמוכה יותר, לעורקיקים. סביר להניח שגלומרולונפריטיס אינה אופיינית לדלקת עורקים נודולרית ונצפית בעיקר על רקע דלקת אנגייטיס מיקרוסקופית.
החמרה מהירה של אי ספיקת כליות נגרמת על ידי אוטמים מרובים בכליות. [ 8 ]
אִי סְפִיקַת הַלֵב
תמונה של נזק קרדיווסקולרי נצפית בכל מקרה שני מתוך עשרה. הפתולוגיה מתבטאת בשינויים היפרטרופיים בחדר השמאלי, קצב לב מוגבר והפרעות קצב לב. דלקת בכלי הדם הכליליים בדלקת עורקים נודולרית יכולה לעורר את הופעת תעוקת החזה ולהתפתחות אוטם שריר הלב.
בהכנות מקרוסקופיות, עיבויים נודולריים מסוג מחרוזת התפילה נמצאים ביותר מ-10% מהמקרים, מכמה מילימטרים ועד כמה סנטימטרים בקוטר (עד 5.5 ס"מ במקרה של נזק לגזעי כלי דם גדולים). החתך מדגים מפרצת, לעתים קרובות עם מילוי טרומבוטי. היסטולוגיה ממלאת את התפקיד האבחוני הסופי. מאפיין אופייני של דלקת עורקים נודולרית הוא נזק פולימורפי בכלי הדם. מצוין שילוב של סוגים שונים של חוסר ארגון ברקמת החיבור: [ 9 ]
- נפיחות רירית, שינויים פיברינואידים עם טרשת נפוצה לאחר מכן;
- היצרות של לומן כלי הדם (עד למחיקה), היווצרות קרישי דם, מפרצות, ובמקרים חמורים - קרע בכלי הדם.
שינויים בכלי הדם הופכים למנגנון טריגר בהתפתחות נמק, תהליכים אטרופיים וטרשתיים, דימומים. חלק מהחולים חווים פלביטיס.
בלב, מתגלה ניוון של שכבת השומן האפיקרדיאלית, ניוון שריר הלב חום, וביתר לחץ דם, היפרטרופיה של חדר שמאל. בנגעים כליליים מתפתחים נמק מוקדי של שריר הלב, ניוון ואטרופיה של סיבי שריר. אוטמים בשריר הלב הם נדירים יחסית, בעיקר עקב היווצרות זרימת דם נלווה. טרומבוסקוליטיס מתגלה בגזעי העורקים הכליליים. [ 10 ]
ביטויי עור של periarteritis nodosa
סימני עור של המחלה נצפים בכל חולה שני עם דלקת עורקים נודולרית. לעתים קרובות, הופעת פריחות היא הסימן הראשון, או אחד הסימנים הראשונים, להפרעה. התסמינים הבאים אופייניים:
- פריחה שלפוחיתית ובולוסית;
- פורפורה פפולופטכיאלית וסקולרית;
- לפעמים - הופעת אלמנטים גושים תת עוריים.
באופן כללי, הביטויים העוריים של פריארטריטיס נודוזה הם הטרוגניים ומגוונים. סימנים נפוצים עשויים לכלול:
- אופי הפריחה הוא דלקתי;
- הפריחה סימטרית;
- יש נטייה לנפיחות, שינויים נמקיים ודימומים;
- בשלב הראשוני, הפריחה ממוקמת באזור הגפיים התחתונות;
- פולימורפיזם אבולוציוני צוין;
- ניתן לאתר קשר עם זיהומים קיימים בעבר, צריכת תרופות, שינויי טמפרטורה, תהליכים אלרגיים, פתולוגיות אוטואימוניות ופגיעה במחזור הוורידי.
נגעי עור מגוונים מאוד, החל מכתמים, גושים וארגמנת ועד נמק, כיבים ושחיקה.
פריארטריטיס נודוסה בילדים
דלקת עורקים קטנונית היא סוג של דלקת עורקים קטנונית, המופיעה בעיקר אצל ילדים. גרסה זו של המחלה מאופיינת במרכיב היפר-ארגי, בעיקר כלי דם היקפיים ניזוקים, קיים סיכון ניכר לפתח סיבוכים תרומבואנגיוטיים בצורה של נמק רקמות יבשות, תהליכים נמקיים. הפרעות ויסצרליות חלשות יחסית ואינן משפיעות על תוצאות הפתולוגיה, אך קיימת נטייה למהלך ממושך עם התקפים תקופתיים.
לצורה הקלאסית של פוליארטריטיס לנוער יש מהלך חמור: נצפים נזק לכליות, לחץ דם גבוה, איסכמיה בטנית, משברים בכלי הדם המוחיים, דלקת בכלי הדם הכליליים, דלקת כלי דם ריאתית ודלקת מונונאוריטיס מרובה.
בין הגורמים למחלה, נשקלים בעיקר גורמים אלרגיים וזיהומיים. הצורה הקלאסית של דלקת עורקים נודולרית קשורה לזיהום נגיפי של הפטיטיס B. לעתים קרובות, הופעת המחלה נצפית יחד עם זיהומים ויראליים נשימתיים חריפים, דלקת אוזניים ודלקת שקדים, ופחות בתדירות - עם הכנסת חיסונים או טיפול תרופתי. נטייה גנטית גם אינה נשללת: לעתים קרובות, פתולוגיות ראומטולוגיות, אלרגיות או וסקולריות נמצאות אצל קרובי משפחה ישירים של ילד חולה.
שכיחות פריארטריטיס נודוזה בילדות אינה ידועה: המחלה מאובחנת לעיתים רחוקות מאוד.
פתוגנזה נגרמת לעיתים קרובות על ידי תהליכים של קומפלקס חיסוני עם פעילות משלימה מוגברת והצטברות לויקוציטים באזור קיבוע הקומפלקס החיסוני. תגובה דלקתית מתרחשת בדפנות של גזעי עורקים קטנים ובינוניים. כתוצאה מכך, מתפתחת דלקת כלי דם הרסנית-פרוליפרטיבית, מצע כלי הדם מעוות, זרימת הדם מעוכבת, תכונות הריאולוגיות והקרישה של הדם מופרעות, נצפות טרומבוזיס ואיסכמיה של רקמות. פיברוזיס קירות מתפתח בהדרגה, נוצרות מפרצות בקוטר של עד 10 מ"מ.
שלבים
דלקת עורקים נודולרית יכולה להתרחש בשלבים חריפים, תת-חריפים וכרוניים חוזרים.
- השלב האקוטי מאופיין בתקופה ראשונית קצרה, עם הכללה אינטנסיבית של נזק כלי דם. מהלך המחלה חמור מרגע הופעתה. לחולה חום גבוה מסוג חום הפוגתי, הזעה מרובה, כאבי מפרקים עזים, כאבי שרירים, כאבי בטן. כאשר נפגעת מחזור הדם ההיקפי, מתרחשת היווצרות מהירה של מוקדים רחבים של נמק עורי, ומתפתח תהליך נמק דיסטלי. כאשר איברים פנימיים מושפעים, נצפים משברים וסקולריים-מוחיים עזים, אוטם שריר הלב, פולינויריטיס, נמק מעיים. התקופה האקוטית יכולה להימשך 2-3 חודשים או יותר, עד שנה.
- השלב הסאב-אקוטי מתחיל בהדרגה, בעיקר בחולים עם לוקליזציה דומיננטית של התהליך הפתולוגי באזור האיברים הפנימיים. במשך מספר חודשים, לחולים יש חום נמוך, או שהטמפרטורה עולה מעת לעת לערכים גבוהים. נצפית רזה מתקדמת, כאבי ראש במפרקים ובמפרקים. לאחר מכן, נצפית התפתחות חריפה של משבר מוחי, או תסמונת בטן, או פולינויריטיס. הפתולוגיה נשארת פעילה עד שלוש שנים.
- ניתן לצפות בשלב הכרוני הן בתהליכי מחלה חריפים והן בתהליך תת-חריף. חולים מתחילים לחוות תקופות לסירוגין של החמרה והיעלמות תסמינים. במהלך השנים הראשונות, נצפות התקפים כל שישה חודשים, ולאחר מכן ההפוגות יכולות להתארך.
מהלך חריף של periarteritis nodosa
השלב האקוטי של פריארטריטיס נודוזה הוא בדרך כלל חמור, מכיוון שאיברים חיוניים מסוימים מושפעים. בנוסף לביטויים קליניים, שינויים במעבדה משפיעים גם על הערכת פעילות המחלה, אם כי הם אינם ספציפיים מספיק. ניתן לראות עלייה ברמת שקיעת הדם (ESR), אאוזינופיליה, לויקוציטוזיס, עלייה ברמות גמא גלובולינים ומספר תאי CIC, וירידה ברמות המשלים.
דלקת עורקית נודוזה מאופיינת במהלך פולמיננטי או בשלבים חריפים תקופתיים על רקע התקדמות מתמדת של הפתולוגיה. תוצאה קטלנית יכולה להתרחש כמעט בכל עת עם התפתחות של אי ספיקת כליות או קרדיווסקולרית, נזק למערכת העיכול (ניקוב המעי מסכן חיים במיוחד). הפרעות בכליות, בלב ובמערכת העצבים המרכזית מחמירות לעיתים קרובות על ידי יתר לחץ דם עורקי מתמשך, מה שמוביל לסיבוכים מאוחרים חמורים, אשר יכולים גם לגרום למותו של המטופל. בהיעדר טיפול, שיעור ההישרדות של חמש שנים מוערך בכ-13%. [ 11 ]
סיבוכים ותוצאות
חומרת מצבם של החולים והסבירות לסיבוכים נובעים מעלייה מתמשכת בלחץ הדם, עד 220/110-240/170 מ"מ כספית.
השלב הפעיל של המחלה מסתיים לעיתים קרובות בהפרעות במחזור הדם המוחי. התקדמות הפתולוגיה מובילה ליתר לחץ דם שהופך לממאיר, בצקת מוחית מופיעה, וחלק מהחולים מפתחים אי ספיקת כליות כרונית, דימום מוחי וקרע בכליות.
לעיתים קרובות מתפתחת תסמונת כליות, מתפתחת איסכמיה של מנגנון הכליה היוקסגלומרולרי, ומנגנון מערכת הרנין-אנגיוטנסין-אלדוסטרון מופרע.
מצד מערכת העיכול, נצפים כיבים מקומיים ומפושטים, מוקדי נמק במעיים ונמק, ודלקת התוספתן. חולים חווים תסמונת כאבי בטן עזים, דימום במעיים עלול להתפתח, וסימנים של גירוי בצפק מופיעים. הפרעות דלקתיות תוך-מעיים אינן מציגות סימנים היסטולוגיים של קוליטיס כיבית. דימום פנימי, דלקת לבלב עם נמק בלבלב ואוטם של הטחול והכבד עלולים להתרחש.
נזק למערכת העצבים יכול להסתבך עקב התפתחות של משבר כלי דם מוחי, המתבטא בפתאומיות, עם כאב ראש והקאות. לאחר מכן החולה מאבד את הכרתו, מופיעים עוויתות קלוניות וטוניות, יתר לחץ דם פתאומי. לאחר ההתקף, מופיעים לעיתים קרובות נגעים במוח, המלווים בשיתוק של המבט, דיפלופיה, ניסטגמוס, אסימטריה בפנים וליקוי ראייה.
באופן כללי, דלקת עורקית נודוזה היא פתולוגיה מסכנת חיים ודורשת אבחון מוקדם ככל האפשר וטיפול מתמשך ואגרסיבי. רק בתנאים כאלה ניתן להשיג הפוגה יציבה ולמנוע התפתחות של השלכות מסוכנות חמורות.
תוצאה של periarteritis nodosa
יותר מ-70% מהחולים עם דלקת עורקים נודולרית חווים לחץ דם מוגבר וסימנים של אי ספיקת כליות גוברת בתוך 60 הימים הראשונים מתחילת המחלה. נזק אפשרי למערכת העצבים, כאשר הרגישות נשמרת אך הפעילות המוטורית מוגבלת.
כלי הדם בבטן עלולים להיות מודלקים, ולגרום לכאבי בטן עזים. סיבוכים מסוכנים כוללים לעיתים קרובות כיבים בקיבה ובמעיים, נמק בכיס המרה, ניקוב ודלקת הצפק.
כלי דם כליליים מושפעים בתדירות נמוכה יותר, אך תוצאה כזו אפשרית גם כן: חולים מפתחים אוטם שריר הלב. כאשר כלי הדם המוחיים ניזוקים, מתרחשים שבץ מוחי.
ללא טיפול, כמעט כל החולים מתים בשנים הראשונות מתחילת הפתולוגיה. הבעיות הנפוצות ביותר המובילות למוות הן: דלקת עורקים נרחבת, תהליכים זיהומיים, התקף לב, שבץ מוחי.
אבחון פריאריטיס נודוזה
אמצעי אבחון מתחילים באיסוף תלונות מהמטופל. תשומת לב מיוחדת מוקדשת לנוכחות פריחות, היווצרות מוקדים נמקיים ונגעים כיביים בעור, כאב באזור הפריחה, במפרקים, בגוף, בגפיים, בשרירים, וכן חולשה כללית.
בדיקה חיצונית של העור והמפרקים היא חובה, מיקום הפריחה והאזורים הכואבים מוערכים. הנגעים מוחשים בקפידה.
כדי להעריך את רמת פעילות המחלה, מבוצעות בדיקות מעבדה:
- בדיקת דם קלינית כללית;
- בדיקת דם ביוכימית טיפולית כללית;
- הערכת רמת האימונוגלובולינים בדם בסרום;
- מחקר של רמת המשלים עם שבריה בדם;
- הערכת ריכוז חלבון C-reactive בפלזמת הדם;
- קביעת גורם ראומטי;
- בדיקה כללית של נוזל שתן.
בדלקת עורקים נודולרית, מזוהים בשתן המטוריה, גלילנוריה וחלבון בשתן. בדיקת דם מגלה לויקוציטוזיס נויטרופילי, אנמיה ותרומבוציטוזיס. התמונה הביוכימית מיוצגת על ידי עלייה בשברים של γ ו-α2-גלובולינים, פיברין, חומצות סיאליות, סרומוקואידים וחלבון C-ריאקטיבי.
אבחון אינסטרומנטלי מבוצע כדי להבהיר את האבחנה. בפרט, מבוצעת ביופסיה של עור-שריר: בחומר הביולוגי שנלקח מהשוק או מדופן הבטן הקדמית, מזוהים חדירות דלקתיות ואזורים נמקיים בדפנות כלי הדם.
דלקת עורקים נודולרית מלווה לעיתים קרובות בשינויים אנוריזמטיים בכלי הדם הנראים לעין במהלך בדיקת קרקעית העין.
דופלרוגרפיה אולטרסאונד של כלי הדם הכלייתיים מסייעת לקבוע את היצרותם. צילום רנטגן של חזה מדמיין את העלייה בתבנית הריאה ואת השיבוש בתצורתה. אלקטרוקרדיוגרמה ואולטרסאונד של הלב מסייעים בזיהוי קרדיופתיה.
הדגימה המיקרוסקופית בה ניתן להשתמש למחקר היא עורק המסנטריה בשלב האקסודטיבי או הפרוליפרטיבי של דלקת העורקים, רקמה תת עורית, עצב סוראלי ושרירים. דגימות שנלקחו מהכבד והכליות עשויות לתת תוצאה שלילית כוזבת הנגרמת עקב טעות בבחירה. בנוסף, ביופסיה כזו עלולה לגרום לדימום ממיקרו-אנוריזמות שלא אובחנו.
דגימה מקרוסקופית בצורת רקמה שעברה שינוי פתולוגי שנכרתה מקובעת בתמיסה של אתנול, כלורהקסידין ופורמלין לבדיקה היסטולוגית נוספת.
ביופסיה של רקמה שאינה מושפעת מפתולוגיה אינה מתאימה, מכיוון שלדלקת עורקית נודולרית יש אופי מוקדי. לכן, נלקחת רקמה לביופסיה, אשר הנזק שלה מאושר על ידי בדיקה קלינית.
אם התמונה הקלינית מינימלית או חסרה, אזי אלקטרומיוגרפיה ובדיקת הולכה עצבית יכולות לזהות את אזור הביופסיה המוצעת. במקרה של נגעים בעור, עדיף להסיר חומר ביולוגי מהשכבות העמוקות או שומן תת עורי, למעט השכבות השטחיות (הן מראות אינדיקטורים שגויים). ביופסיה של האשכים גם היא לעיתים קרובות אינה מתאימה.
קריטריונים לאבחון
האבחנה של דלקת עורקים נודולרית נעשית על סמך נתוני אנמנזה, תסמינים אופייניים ותוצאות אבחון מעבדתיות. ראוי לציין כי שינויים בפרמטרים המעבדתיים אינם ספציפיים, שכן הם משקפים בעיקר את שלב הפעילות הפתולוגית. בהתחשב בכך, מומחים מבחינים בין קריטריוני האבחון הבאים למחלה:
- כאבי שרירים (במיוחד בגפיים התחתונות), חולשה כללית. כאבי שרירים מפושטים, שאינם משפיעים על אזור המותני והכתפיים.
- תסמונת כאב באשכים שאינה קשורה לתהליכים זיהומיים או פגיעות טראומטיות.
- ציאנוזיס לא אחיד על עור הגפיים והגוף, בדומה ללייבדו רטיקולריס.
- ירידה במשקל של יותר מ-4 ק"ג, שאינה קשורה לדיאטות ושינויים אחרים בתזונה.
- פולינוירופתיה או מונונאוריטיס עם כל הסימנים הנוירולוגיים.
- עלייה בלחץ הדם הדיאסטולי מעל 90 מ"מ כספית.
- עלייה ברמות אוריאה בדם (מעל 14.4 מילימול/ליטר – 40 מ"ג%) ובקריאטינין (מעל 133 מיקרומול/ליטר – 1.5 מ"ג%), שאינה קשורה להתייבשות או לחסימה בדרכי השתן.
- נוכחות של HBsAg או נוגדנים תואמים בדם (הפטיטיס B נגיפית).
- שינויים בכלי הדם בארטירוגרמה בצורה של מפרצות וחסימות של כלי דם עורקיים ויסצרליים, ללא קשר לשינויים טרשתיים, תהליכים דיספלסטיים פיברומוסקולריים ופתולוגיות לא דלקתיות אחרות.
- גילוי חדירת תאים גרנולוציטיים ותאים חד-גרעיניים לדפנות כלי הדם במהלך אבחון מורפולוגי של חומר ביולוגי שנלקח מכלי דם עורקיים קטנים ובינוניים.
אישור של לפחות שלושה קריטריונים מאפשר אבחון של פריארטריטיס נודוזה.
מִיוּן
אין סיווג מקובל של דלקת עורקים נודוזה. מומחים בדרך כלל משיטטים את המחלה לפי סימנים אטיולוגיים ופתוגניים, מאפיינים היסטולוגיים, חומרת המהלך והתמונה הקלינית. הרוב המכריע של הרופאים העוסקים במחלה משתמשים בסיווג מורפולוגי המבוסס על שינויים קליניים ברקמות, עומק הלוקליזציה וקליבר כלי הדם הפגועים.
נבדלים בין הסוגים הקליניים הבאים של המחלה:
- הגרסה הקלאסית (כלייתית-ויסצרלית, כלייתית-פולינויריטית) מאופיינת בפגיעה בכליות, במערכת העצבים המרכזית, במערכת העצבים ההיקפית, בלב ובמערכת העיכול.
- הגרסה המונואורגנית-נודולרית היא סוג קל של פתולוגיה, המתבטאת בוויסקרופתיות.
- הגרסה הדרמטו-טרומבנגית היא צורה מתקדמת באיטיות, המלווה בעלייה בלחץ הדם, התפתחות דלקת עצב והפרעה בזרימת הדם ההיקפית הנגרמת על ידי הופעת תצורות נודולריות לאורך לומן כלי הדם.
- וריאנט ריאתי (אסתמטי) - מתבטא בשינויים בריאות, אסתמה של הסימפונות.
על פי הסיווג הבינלאומי ICD-10, דלקת כלי דם נודולרית נמצאת בכיתה M30 עם ההתפלגות הבאה:
- M30.1 – סוג אלרגי עם נזק ריאתי.
- M30.2 – סוג צעיר.
- M30.3 – שינויים ברקמות הריריות ובכליות (תסמונת קוואסאקי).
- M30.8 – תנאים אחרים.
על פי אופי מהלך הפריאארטריטיס הנודולרית, נבדלות צורות הפתולוגיה הבאות:
- הצורה הפולמיננטית היא תהליך ממאיר שבו הכליות מושפעות, מתרחשת פקקת של כלי הדם במעיים ונמק של לולאות המעי. הפרוגנוזה שלילית במיוחד, החולה נפטר תוך שנה מתחילת המחלה.
- הצורה המהירה אינה מתקדמת במהירות רבה, אך חוץ מזה יש לה הרבה במשותף עם הצורה הפולמיננטית. ההישרדות ירודה, וחולים מתים לעיתים קרובות מקרע פתאומי של כלי הדם העורקי הכלייתי.
- הצורה החוזרת מאופיינת בהשעיית תהליך המחלה כתוצאה מהטיפול. עם זאת, התפתחות הפתולוגיה מתחדשת כאשר מינון התרופות מופחת, או תחת השפעת גורמים מעוררים אחרים - למשל, על רקע התפתחות של תהליך זיהומי ודלקתי.
- הצורה האיטית היא לרוב טרומבואנגיטית. היא מתפשטת לעצבים ההיקפיים ולרשת כלי הדם. המחלה יכולה לעלות בהדרגה בעוצמתה במשך תקופה של עשר שנים או אף יותר, בתנאי שאין סיבוכים חמורים. המטופל הופך לנכה וזקוק לטיפול מתמיד וללא הפרעות.
- הצורה השפירה נחשבת לגרסה הקלה ביותר של דלקת עורקים נודולרית. המחלה מתרחשת בבידוד, הביטויים העיקריים נמצאים רק על העור, נצפות תקופות ארוכות של הפוגה. שיעור ההישרדות של החולים גבוה יחסית - בכפוף לטיפול מוסמך וקבוע.
הנחיות קליניות
האבחנה של פריארטריטיס נודוזה צריכה להתבסס על הביטויים הקליניים הרלוונטיים ונתוני אבחון מעבדתיים. תוצאות ביופסיה חיוביות הן בעלות חשיבות רבה לאישור המחלה. האבחון המוקדם ביותר האפשרי הוא הכרחי: יש להתחיל בטיפול חירום-אגרסיבי לפני שהפתולוגיה מתפשטת לאיברים חיוניים.
תסמינים קליניים של דלקת עורקים נודולרית מאופיינים בפולימורפיזם בולט. סימני המחלה עם ובלי נוכחות של HBV דומים. ההתפתחות החריפה ביותר אופיינית לפתולוגיה של יצירת תרופות.
לחולים עם חשד לדלקת עורקים נמקית (periarteritis nodosa) מומלץ לעבור בדיקת היסטולוגיה, אשר מגלה תמונה אופיינית של דלקת עורקים נמקית מוקדית עם הסתננות תאית מסוג מעורב בדופן כלי הדם. הביופסיה האינפורמטיבית ביותר נחשבת לביופסיה של שרירי השלד. במהלך ביופסיה של איברים פנימיים, הסיכון לדימום פנימי עולה באופן משמעותי.
כדי לקבוע את טקטיקות הטיפול, יש לחלק חולים עם דלקת עורקים נודולרית לפי חומרת הפתולוגיה, וגם לזהות את הסוג העקשן של המחלה, שאינו מאופיין בהתפתחות סימפטומטית הפוכה, או אפילו עלייה בפעילות הקלינית בתגובה לטיפול פתוגנטי קלאסי של חודש וחצי.
אבחון דיפרנציאלי
דלקת עורקים נודולרית נבדלת בעיקר מפתולוגיות מערכתיות ידועות אחרות המשפיעות על רקמת החיבור.
- דלקת עורקים מיקרוסקופית היא סוג של דלקת כלי דם נמקית המשפיעה על כלי דם נימיים, כמו גם על ורידים ועורקיקים, עם היווצרות נוגדנים אנטי-נויטרופיליים. המחלה מאופיינת בהופעת גלומרולונפריטיס, עלייה הדרגתית מאוחרת יותר בלחץ הדם, אי ספיקת כליות גוברת במהירות, התפתחות של דלקת נמקית של הנאדיות ודימום ריאתי.
- גרנולומטוזיס של וגנר מלווה בהתפתחות של שינויים הרסניים ברקמות. כיבים מופיעים על הרקמה הרירית של חלל האף, מחיצת האף מחוררת, ורקמת הריאה מתפרקת. נוגדנים אנטי-נויטרופיליים מתגלים לעיתים קרובות.
- דלקת כלי דם שגרונית מאופיינת בהופעת נגעים כיביים טרופיים על הרגליים, התפתחות של פולינוירופתיה. במהלך האבחון, יש להעריך את מידת תסמונת המפרקים (נוכחות של פוליארטירוס ארוזיבי עם הפרה של תצורת המפרקים), ולזהות את הגורם הראומטי.
בנוסף, תופעות עוריות הדומות לדלקת עורקים נודולרית מופיעות על רקע תסחיף ספטי, מיקסומה של העלייה השמאלית. חשוב לשלול מצבים ספטיים עוד לפני השימוש בתרופות מדכאות חיסון לטיפול בדלקת עורקים נודולרית.
שילוב של תסמינים כגון פולינוירופתיה, חום, פוליארתריטיס נמצא בחולים עם מחלת ליים (שם אחר הוא בורליוזיס). כדי לשלול את המחלה, יש צורך לעקוב אחר ההיסטוריה האפידמיולוגית. הרגעים המאפשרים לחשוד בבורליוזיס הם הבאים:
- עקיצות קרציות;
- ביקור באזורי מוקד טבעיים בתקופות של פעילות קרציות מסוימת (סוף האביב - תחילת הסתיו).
כדי לבצע אבחון, מבוצעת בדיקת דם לגילוי נוכחות נוגדנים לבורליה.
למי לפנות?
יַחַס פריאריטיס נודוזה
הטיפול צריך להיות מוקדם וארוך טווח ככל האפשר, עם מינוי משטר טיפולי אישי בהתאם לחומרת התסמינים הקליניים ולשלב של דלקת הפריארקטריטיס הנודוזה.
בתקופה האקוטית, מנוחת מיטה היא חובה, וזה חשוב במיוחד אם המוקדים הפתולוגיים של פריארטריטיס נודוזה ממוקמים בגפיים התחתונות.
גישת הטיפול היא תמיד מקיפה, עם התוספת המומלצת של ציקלופוספמיד (לנטילה דרך הפה 2 מ"ג/ק"ג ליום), המסייע להאיץ את תחילת ההפוגה ולהפחית את תדירות ההחמרות. כדי למנוע סיבוכים זיהומיים, ציקלופוספמיד משמש רק אם פרדניזולון אינו יעיל.
באופן כללי, הטיפול לרוב אינו יעיל. ניתן להפחית את עוצמת התמונה הקלינית על ידי מתן מוקדם של פרדניזולון בכמות של לפחות 60 מ"ג/יום דרך הפה. בחולי ילדים, ראוי לרשום אימונוגלובולינים רגילים למתן תוך ורידי.
איכות הטיפול מוערכת בנוכחות דינמיקה חיובית במהלך הקליני, ייצוב ערכי מעבדה ואימונולוגיה וירידה בפעילות התגובה הדלקתית.
מומלץ תיקון או חיסול רדיקלי של פתולוגיות נלוות שיכולות להשפיע לרעה על מהלך דלקת עורקים נודולרית. פתולוגיות כאלה כוללות מוקדי דלקת כרונית, סוכרת, שרירנים ברחם, אי ספיקה ורידית כרונית וכו'.
טיפול חיצוני לשחיקה וכיבים כרוך בשימוש בתמיסות של 1-2% של צבעי אנילין, תכשירי משחה לאפיתל (סולקוסריל), משחות הורמונליות, חומרים אנזימטיים (אירוסקול, הימופסין) ויישום של דימקסיד באמצעות אפליקטור. עבור בלוטות משתמשים בחום יבש.
תרופות
תרופות יעילות בטיפול בפריארטריטיס נודוזה:
- גלוקוקורטיקואידים: פרדניזולון 1 מ"ג/ק"ג פעמיים ביום דרך הפה למשך חודשיים, עם הפחתה נוספת של המינון ל-5-10 מ"ג/יום בבוקר (כל יומיים) עד להיעלמות התסמינים הקליניים. תופעות לוואי אפשריות: החמרה או התפתחות של כיב קיבה וכיב תריסריון, מערכת חיסונית מוחלשת, בצקת, אוסטאופורוזיס, הפרשה לקויה של הורמוני מין, קטרקט, גלאוקומה.
- מדכאי חיסון (במקרה של חוסר יעילות בגלוקוקורטיקואידים), ציטוסטטיקה (אזתיופרין בשלב הפעיל של הפתולוגיה במינון של 2-4 מ"ג/ק"ג ליום למשך חודש, עם מעבר נוסף למינון תחזוקה של 50-100 מ"ג/יום למשך שנה וחצי עד שנתיים), ציקלופוספמיד דרך הפה במינון של 1-2 מ"ג/ק"ג ליום למשך שבועיים עם הפחתה הדרגתית נוספת במינון. עם עלייה אינטנסיבית בתהליך הפתולוגי, נקבעים 4 מ"ג/ק"ג ליום למשך שלושה ימים, ולאחר מכן 2 מ"ג/ק"ג ליום למשך שבוע, עם הפחתה הדרגתית במינון במשך שלושה חודשים. משך הטיפול הכולל הוא לפחות שנה. תופעות לוואי אפשריות: דיכוי המערכת ההמטופויאטית, ירידה בעמידות לזיהומים.
- טיפול בפולסים בצורת מתילפרדניזולון 1000 מ"ג או דקסמתזון 2 מ"ג/ק"ג ליום, הניתנים דרך הווריד במשך שלושה ימים. במקביל, ביום הראשון, ניתן ציקלופוספמיד במינון של 10-15 מ"ג/ק"ג ליום.
משטר טיפול משולב באמצעות גלוקוקורטיקואידים וציטוסטטיקה מוצדק:
- טיפול אפרנטי בצורת פלסמפרזיס, לימפוציטפרזיס, אימונוספירה;
- טיפול נוגד קרישה (הפרין 5,000 יחידות 4 פעמים ביום, אנוקספרין 20 מ"ג מדי יום באופן תת עורי, נדרופארין 0.3 מ"ג מדי יום באופן תת עורי;
- טיפול נוגד טסיות דם (פנטוקסיפילין 200-600 מ"ג ליום דרך הפה, או 200-300 מ"ג ליום דרך הווריד; דיפירידמול 150-200 מ"ג ליום; ריאופוליגלוצין 400 מ"ג דרך הווריד בטפטוף, כל יומיים, בכמות של 10 עירויים; קלופידוגרל 75 מ"ג ליום);
- תרופות נוגדות דלקת לא סטרואידיות - מעכבי COX לא סלקטיביים (דיקלופנק 50-150 מ"ג ליום, איבופרופן 800-1200 מ"ג ליום);
- מעכבי COX-2 סלקטיביים (מלוקסיקאם או מובאליס 7.5-15 מ"ג ליום מדי יום עם אוכל, נימסוליד או נימסיל 100 מ"ג פעמיים ביום, צלקוקסיב או צלברקס 200 מ"ג ליום);
- חומרים המכילים אמינוכולין (הידרוקסיכלורוקין 0.2 גרם ליום);
- אנגיו-פרוטקטורים (פמידין 0.25-0.75 מ"ג שלוש פעמים ביום, קסנטינול ניקוטינט 0.15 גרם שלוש פעמים ביום, למשך חודש);
- תכשירי אנזים (וובנזים, 5 טבליות שלוש פעמים ביום למשך 21 ימים, ולאחר מכן 3 טבליות שלוש פעמים ביום למשך זמן ארוך);
- תרופות אנטי-ויראליות ואנטיבקטריאליות;
- תרופות סימפטומטיות (תרופות לנרמול לחץ דם, לנרמול פעילות הלב וכו');
- מרחיבי כלי דם וחוסמי תעלות סידן (למשל, קורינפאר).
טיפול בציקלופוספמיד מתבצע רק אם ישנן אינדיקציות משכנעות ואם גלוקוקורטיקוסטרואידים אינם יעילים. תופעות לוואי אפשריות מנטילת התרופה: השפעות מיאלוטוקסיות והפטוטוקסיות, אנמיה, דלקת שלפוחית השתן דימומית סטרילית, בחילות והקאות קשות, זיהום משני.
טיפול מדכא חיסון צריך להיות מלווה בניטור חודשי של פרמטרים בדם (ספירת דם מלאה, ספירת טסיות דם, טרנסאמינאז כבד בסרום, פוספטאז אלקליין ופעילות בילירובין).
גלוקוקורטיקוסטרואידים סיסטמיים נלקחים (ניתנים) בעיקר בבוקר, עם הפחתה הדרגתית חובה במינון והגדלת מרווח הנטילה (המתן).
טיפול פיזיותרפיה
פיזיותרפיה היא התווית נגד periarteritis nodosa.
טיפול צמחי
למרות העובדה שדלקת עורקים נודולרית היא פתולוגיה נדירה למדי, עדיין קיימות שיטות עממיות לטיפול בהפרעה זו. עם זאת, יש לדון מראש באפשרות של טיפול צמחי עם הרופא המטפל, שכן יש לקחת בחשבון את חומרת המחלה ואת הסבירות לפתח תופעות לוואי לא רצויות.
בשלבים המוקדמים של פריארטריטיס נודוזה, ייתכן שיהיה מוצדק להשתמש בתכשירים צמחיים.
- שלושה לימונים בינוניים ו-5 כפות ציפורן עוברים דרך מטחנת בשר, מעורבבים עם 500 מ"ל דבש ומוסיפים 0.5 ליטר וודקה. מערבבים הכל היטב, יוצקים לצנצנת, סוגרים את המכסה ומכניסים למקרר למשך 14 יום. לאחר מכן מסננים את התמיסה ומתחילים ליטול כף אחת שלוש פעמים ביום, חצי שעה לפני הארוחות.
- הכינו תערובת צמחים מקבילה של שן הארי, שן הארי וקנה שורש אלקמפן. קחו כף אחת מהתערובת, מזגו כוס מים רותחים והניחו לה לעמוד חצי שעה. שתו 50 מ"ל מהחליטה שלוש פעמים ביום לפני הארוחות.
- הכינו תערובת שווה של פרחי סיגליות מיובשים, עלי סילאן ולינגונברי מיובשים. שפכו 2 כפות מהתערובת לתוך 0.5 ליטר מים רותחים והניחו להתקרר. יש ליטול 50 מ"ל 4 פעמים ביום, בין הארוחות.
- ערבבו כף אחת של אימורטלה, לענה ואלקמפן, שפכו ליטר מים רותחים, השאירו למשך שעתיים. לאחר מכן סננו את החליטה ושתו 100 מ"ל שלוש פעמים ביום.
דרך פשוטה ויעילה לחזק את דפנות כלי הדם במקרה של דלקת עורקים נודולרית היא צריכה קבועה של תה ירוק. יש לשתות 3 כוסות מהמשקה מדי יום. בנוסף, ניתן ליטול תמיסות אלכוהוליות של זמניה או ג'ינסנג, אשר יעזרו להיפטר מתופעות לא רצויות של המחלה מהר יותר. ניתן לרכוש תמיסות כאלה בכל בית מרקחת.
טיפול כירורגי
טיפול כירורגי אינו הטיפול העיקרי בדלקת עורקית נודוזה (periarteritis nodosa). ניתוח עשוי להיות אינדיקציה רק במקרה של מצב היצרות קריטי, הנגרם קלינית על ידי איסכמיה אזורית, או במקרה של חסימה של גזעי העורקים הראשיים (דלקת עורקית טקיאסו). אינדיקציות נוספות לטיפול כירורגי הן:
- תרומבואנגיטיס אובליקרנס;
- נמק היקפי ושינויים בלתי הפיכים אחרים ברקמות;
- היצרות תת-גרונית בגרנולומטוזיס של וגנר (הרחבה מכנית של קנה הנשימה בשילוב עם שימוש מקומי בגלוקוקורטיקוסטרואידים).
ניתוח חירום נקבע עבור סיבוכים בבטן: ניקובים במעיים, דלקת הצפק, אוטם מעיים וכו'.
מְנִיעָה
אין מושג ברור למניעת דלקת עורקים נודולרית, שכן הסיבות האמיתיות למחלה אינן ידועות במלואן. בהחלט יש להימנע מחשיפה לגורמים שיכולים לעורר התפתחות פתולוגיה: להימנע מהיפותרמיה, מאמץ גופני ופסיכו-רגשי, לנהל אורח חיים בריא, לאכול נכון, להגן על עצמך מפני זיהומים חיידקיים וויראליים.
כאשר מופיעים הסימנים החשודים הראשונים של המחלה, עליך לפנות לרופא בהקדם האפשרי: במקרה זה, הסיכויים לאבחון וטיפול בדלקת עורקים נודולרית בשלב הראשוני של התפתחותה עולים.
מניעת החמרות המחלה בחולים עם רמיסיה של דלקת עורקית נודולרית מסתכמת במעקב קבוע בבית המרקחת, תחזוקה שיטתית וחיזוק הטיפול, סילוק אלרגנים, מניעת תרופות עצמיות ונטילת תרופות בלתי מבוקרת. אין לתת סרומים או חיסונים לחולים עם דלקת כלי דם או דלקת עורקית נודולרית.
תַחֲזִית
ללא טיפול בדלקת עורקית נודולרית, 95 חולים מתוך מאה חולים ימותו תוך חמש שנים. יתר על כן, הרוב המכריע של מקרי המוות מתרחשים ב-90 הימים הראשונים של המחלה. זה יכול לקרות אם הפתולוגיה מאובחנת באופן שגוי או בטרם עת.
הגורמים העיקריים למוות בפריארטריטיס נודוזה הם דלקת כלי דם נרחבת, תוספת של פתולוגיות זיהומיות, התקף לב ושבץ מוחי. [ 12 ]
שימוש בזמן בתרופות גלוקוקורטיקואידים מגדיל את אחוז ההישרדות לחמש שנים ביותר ממחצית. ניתן להשיג אפקט אופטימלי אף יותר על ידי שילוב גלוקוקורטיקוסטרואידים עם ציטוסטטיקה. אם ניתן להשיג היעלמות מוחלטת של תסמיני המחלה, אזי ההסתברות להחמרתה מוערכת בכ-56-58%. גורם שלילי לפרוגנוזה נחשב לנזק למבני חוט השדרה ולמוח. [ 13 ]
דלקת עורקים נודולרית שנקבעה גנטית בילדות נרפאת לחלוטין בערך בכל מקרה שני. ב-30% מהילדים, המחלה מראה היעלמות מתמשכת של תסמינים על רקע תמיכה תרופתית מתמדת. התמותה בילדות המוקדמת היא 4%: המוות נגרם כתוצאה מנזק למבני המוח, עצבי הגולגולת. [ 14 ]
אפילו עם תוצאה חיובית, דלקת עורקית נדוזה דורשת ניטור ראומטולוגי קבוע. [ 15 ] כדי למנוע הישנות, על המטופל להימנע ממחלות זיהומיות, שינויי טמפרטורה פתאומיים וכל תרופה עצמית. במקרים מסוימים, הישנות יכולה להיגרם על ידי הריון או הפלה.

