המומחה הרפואי של המאמר
פרסומים חדשים
מנינגיומה אנפלסטית
סקירה אחרונה: 29.06.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
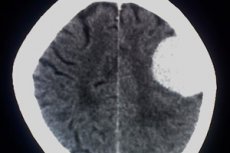
אנדותליומה ארכנואידית או מנינגיומה אנפלסטית היא פתולוגיה של גידול שמקורה ברקמת האנדותל הארכנואידית. הגידול שייך לקטגוריה של ממאיר יחסית, ועל פי סיווג ארגון הבריאות העולמי, הוא משויך לדרגה השלישית של ממאירות.
מנינגיומה אנפלסטית מאופיינת בגדילה מהירה וחדירה אינטנסיבית למבנים בריאים שמסביב עם הרס לאחר מכן. הגידול נחשב אגרסיבי-זרמי, הוא יכול לגדול ולהגיע לנפחים גדולים, לאחר מספר חודשים בלבד. לתהליך הממאיר יש אטיפיה תאית מבנית מוגדרת היטב. [ 1 ]
אֶפִּידֶמִיוֹלוֹגִיָה
מנינגיומה אנפלסטית מקורה בתאי לשד העכביש. זהו הגידול הראשוני הנפוץ ביותר במערכת העצבים המרכזית. הוא ממוקם לרוב באזור קשת הגולגולת (מנינגיומה קמורה), הסינוס הסגיטלי העליון (מנינגיומה פאראסגיטלית) וכנפיים של העצם הראשית.
לא נפוץ למצוא את הגידול בחלקים אחרים של בסיס הגולגולת:
- בגומה הגולגולתית הקדמית או האחורית;
- של פקעת האוכף הטורקי;
- של אוהל המוח הקטן;
- חדרי רחם צדדיים;
- של מעטפת עצב הראייה.
כ-6% מהמנינגיומות ממוקמות בתעלת השדרה.
מנינגיומה אנפלסטית משפיעה בעיקר על חולים מבוגרים ומבוגרים. אצל ילדים, המחלה נמצאת רק במקרים בודדים. נשים חולות במחלה בתדירות גבוהה יותר מגברים, וזאת בשל שינויים הורמונליים תכופים. [ 2 ]
גורם ל של המנינגיומה האנאפלסטית
מדענים אינם יכולים לתת סיבה ברורה למנינגיומה אנפלסטית. סביר להניח שכמה גורמים מעוררים קשורים להופעת המחלה, למשל:
- חשיפה לקרינה (גרעינית, חשיפה לקרינה).
- נטייה תורשתית.
- השפעות שליליות של שכרות, כימיקלים שיכולים להיכנס לגוף דרך מערכת הנשימה, ריריות, מוצרי מזון.
- פגיעות ראש טראומטיות, פגיעות מוחיות (בעיקר בצורה של השלכות מרוחקות).
סיכונים פוטנציאליים עשויים להיות עישון טבק, מחלות זיהומיות כרוניות, מגורים בקרבה לקווי חשמל, תזונה לא נכונה עם דומיננטיות של מזונות לא טבעיים, לחץ תכוף ומצב רוח פסיכו-רגשי שלילי.
אחד הנושאים למחשבה הוא חומרים מסרטנים במזון. אנו מדברים על מרגרינות ושמנים מוקשים, נקניקיות ומוצרים מוגמרים למחצה, חטיפים וצ'יפס, משקאות מוגזים מתוקים וכו'. כל המוצרים הללו גורמים נזק בלתי הפיך, במיוחד על רקע צריכה נמוכה של מזונות מן הצומח. כל המוצרים הללו גורמים נזק בלתי הפיך, במיוחד בהקשר של צריכה נמוכה של מזונות מן הצומח.
גורמים חיצוניים תמיד כללו את הסביבה, כולל קרינה מייננת, לחות וזיהום אוויר. הקשר עם שכיחות האונקולוגיה במקרה זה הוא ישיר. תאים אטיפיים מתחילים לגדול, להתחלק באופן בלתי נשלט, ויוצרים מנינגיומה אנפלסטית. [ 3 ]
גורמי סיכון
חשוב להיות מודעים לגורמי הסיכון המגבירים את הסבירות לפתח מנינגיומה אנפלסטית:
- גיל מתקדם;
- פתולוגיות אונקולוגיות באנמנזה (אפילו טופלו בהצלחה);
- פתולוגיות סרטניות אצל קרובי משפחה בדם;
- עישון, שימוש לרעה באלכוהול;
- הפרעות מטבוליות, טראומת ראש;
- תהליכים זיהומיים מסוימים - לדוגמה, נגיף הפפילומה האנושי;
- חשיפה לגורמים כימיים ורעילים;
- השפעות מייננות (כולל קרניים אולטרה סגולות).
הסיכונים לגידולים במערכת העצבים המרכזית, כולל מנינגיומה אנפלסטית, עולים שוב ושוב על רקע דיכוי חיסוני, הנגרם על ידי טיפול תרופתי בהשתלות רקמות ואיברים, כמו גם במקרים אחרים של היחלשות חמורה או לחץ של מערכת החיסון. [ 4 ]
פתוגנזה
אצל חלק מהחולים, התפתחות של מנינגיומה אנפלסטית עשויה לנבוע מנוכחות של אחת הפתולוגיות התורשתיות, בפרט, נוירופיברומטוזיס מסוג I ו-II, וכן הלאה. רוב התסמונות הללו מועברות בתורשה אוטוזומלית דומיננטית. עם זאת, חלקן של מחלות תורשתיות אינו עולה על 5-6%. האחוז הנותר של מקרים של מנינגיומות אנפלסטיות ראשוניות מתרחש באופן ספורדי - כלומר, ללא סיבה מוגדרת בבירור.
סוג צמיחה מפושט עם חדירה (נבטה) לרקמת מוח בריאה סמוכה אופייני לתהליך גידול זה.
שאלת הגורמים המעוררים בהתפתחות מנינגיומה אנפלסטית עדיין רלוונטית. קיימת סבירות גבוהה למחלות שנקבעו גנטית, אך תורשה אינה גוברת בכל המקרים. מוטציות אפשריות מתבטאות בהפרה של מספר הכרומוזומים, נזק ל-DNA. שינויים אלה אינם משפיעים על האורגניזם כולו, אלא רק על הרקמות של לוקליזציה מסוימת. מוטציות נרכשות או גנרטיביות מבוססות על מושג "גורמי סרטן", אך לא תמיד מועברות "בתורשה".
לכן, יש לשקול את המנגנון הפתוגנטי של התפתחות מנינגיומה באופן פרטני. אנשים שחלו במחלה בקרב קרובי משפחה קרובים נוטים יותר להתרחשות התהליך הפתולוגי. אם היו גידולים של מערכת העצבים המרכזית בקו המשפחתי, הסיכון למנינגיומה אנפלסטית למעשה מוכפל.
תסמינים של המנינגיומה האנאפלסטית
הסימפטומולוגיה של מנינגיומה אנפלסטית היא מגוונת ותלויה בעיקר בלוקליזציה ובשכיחות התהליך הפתולוגי. המקום המוביל בקביעת התמונה הקלינית תופס הערכת סימנים נוירולוגיים.
- תסמינים מוחיים כלליים:
- כאב ראש;
- לחץ דם מוגבר, הידרוצפלוס.
- תסמינים נוירולוגיים מוקדיים:
- פגיעה או אובדן של תפקודים מסוימים - במיוחד פגיעה מוטורית וחושית, תפקוד לקוי של עצבי הגולגולת, הפרעות שכליות ודיבור, פגיעה בזיכרון וכו';
- התקפים.
- הפרעות אנדוקריניות (כאשר בלוטת יותרת המוח מעורבת).
בהתאם למהלך, מנינגיומות אפלסטיות יכולות להיות גלויות ואסימפטומטיות. הסימנים הראשונים מופיעים לעיתים קרובות בפתאומיות - למשל, בצורה של התקף אפילפטיפורמי או התקף חסימתי של הידרוצפלוס, או דימום.
הביטויים הראשוניים הנפוצים ביותר של המחלה:
- כאב ראש (עמום, מתמיד, נוטה להחמיר);
- הקאות, בחילות שאינן קשורות לצריכת מזון;
- סחרחורת, הפרעות שיווי משקל;
- ליקוי ראייה, ליקוי דיבור;
- התקפים;
- ירידה בתחושה, היחלשות הגפיים, שיתוק או שיתוק (לרוב חד צדדי).
שלבים
סיווג דרגות של מנינגיומות:
- גידולים שפירים, ללא צמיחה לרקמות הסובבות.
- מוקדים ממאירים בעלי שיעור הישנות גבוה, אגרסיביים יחסית וצמיחה מהירה.
- מוקדים ממאירים עם שיעור הישנות גבוה, צמיחה מהירה ומעורבות של רקמת המוח הסובבת.
סיווג צ'אנג:
- T1 - ניאופלזמה בקוטר של עד 30 ס"מ, עם לוקליזציה בתוך המוח הקטן וגג החדר הרביעי.
- T2 - גידול בקוטר של מעל 30 מ"מ, עם נביטה לרקמות סמוכות, או עם מילוי חלקי של החדר הרביעי.
- T3A - נידוס בקוטר של מעל 30 מ"מ הגדל לתוך אזור צינור המוח או לתוך פורמן של לושקה ומג'נדי, וגורם להידרוצפלוס.
- T3B - מוקדים מעל 30 מ"מ, הגדלים לתוך גזע המוח.
- T4 - מסה מעל 30 מ"מ עם הידרוצפלוס הנגרם מחסימה של מסלול זרימת הנוזל השדרתי ועם נביטה לתוך גזע המוח.
- M0 - ללא גרורות.
- M1 - מיקרוסקופיה מגלה תאי גידול בנוזל השדרה.
- M2 - גרורות בתוך החלל הסאבפאוטיני של החדרים השלישי והרביעי.
- M3 - גרורות לחלל הסאבפאוטיני של חוט השדרה.
- M4 - גרורות מעבר למערכת העצבים המרכזית.
טפסים
למנינגיומות יש שייכות היסטולוגית שונה למינים. על פי עיקרון זה, נבדלים סוגי הפתולוגיה הבאים:
- מנינגיומה מנינגותליומטוטית כוללת תאים בעלי מראה פסיפס עם גרעין עגול או סגלגל ומספר בינוני של כרומטין. לסטרומת הגידול יש כלי דם קטנים וסיבים דקים של רקמת חיבור המקיפים את שדות התאים. המבנה אופייני, המורכב משכבות של תאי גידול קשקשיים, עם חלק מרכזי מסויד במוקד.
- מנינגיומה סיבית מיוצגת על ידי מבנים דמויי פיברובלסטים המסודרים במקביל ושזורים זה בזה בצורת צרורות המכילים סיבי רקמת חיבור. צורת הגרעינים מוארכת.
- הגידול המעבר מורכב מאלמנטים של מנינגיומה סיבית ומנינגותליומטית.
- ניאופלזמה פסמומטוטית כוללת פסמומות רבות.
- מנינגיומה אנגיומטית מסופקת עם רשת כלי דם מפותחת היטב.
- מנינגיומה מיקרוציסטית מיוצגת על ידי ציסטות מיקרוסקופיות מרובות המוקפות בתאי גידול בעלי תצורה דמוית כוכב.
- מנינגיומה הפרשה היא גידול נדיר הנוטה להפריש רכיבים היוצרים תכלילים היאליניים.
- מנינגיומה מטאפלסטית מלווה בהפיכת מבנים מנינגותליאליים למבנים מסוגים אחרים.
סיבוכים ותוצאות
ההסתברות להישנות מנינגיומה אנפלסטית לאחר טיפול מוערכת ב-60-80%. שיעור ההישרדות בדרך כלל אינו עולה על שנתיים.
בשלב שלאחר הניתוח, ייתכן שיופיעו סיבוכים בעלי אופי זיהומי-דלקתי, כולל מוגלות בפצע, דלקת קרום המוח, תהליכים מוגלתיים בעצמות הגולגולת וכו'. סיבוכים כאלה דורשים טיפול אנטיביוטי אינטנסיבי, ולפעמים - התערבות כירורגית חוזרת. [ 5 ]
בחולים עם הפרעות קרישת דם או נטייה ליתר לחץ דם בשלב הראשוני שלאחר הניתוח, ייתכן דימום פנימי באזור הניתוח. [ 6 ]
סיבוכים אפשריים אחרים כוללים:
- הישנות של מנינגיומה אנפלסטית (הישנות);
- התפשטות מוקדי גידול הבת לרקמות ואיברים אחרים (גרורות).
אבחון של המנינגיומה האנאפלסטית
דימות תהודה מגנטית של המוח נחשב לסטנדרט האבחוני לחשד לגידול ראשוני במערכת העצבים המרכזית. נעשה שימוש בהזרקת חומר ניגוד, מצבי T1 ללא הגברת ניגוד, מצבי T2, T2 FLAIR, T1 עם הגברת ניגוד או בשלוש השלכות או במצב SPGR. שיטות אלו מספקות את המידע המלא ביותר על מיקום, קנה מידה, מבנה הגידול, חדירתו לרקמות שכנות, נביטה לכלי דם.
הקריטריון הבסיסי לאבחון הסופי של מנינגיומה אנפלסטית הוא תוצאה של ניתוח היסטולוגי. המאפיינים העיקריים של תהליך גידול ממאיר ביותר נחשבים לאטיפיה של תאים, פולימורפיזם, נפח ציטופלזמי קטן, פעילות מיטוטית גבוהה, לוקליזציה צפופה של אלמנטים תאיים, התפשטות של אנדותל כלי דם, אזורים של דימומים נקודתיים ונמק רקמות, ומטריצה בין-תאית שונה.
במקרים חמורים עם סיכון ניכר לתמותה, ניתן לאבחן מנינגיומה אנפלסטית על סמך מידע קליני ורדיולוגי. [ 7 ]
בדיקות דם - כלליות וביוכימיות - נקבעות כחלק מאמצעי האבחון הסטנדרטיים. איכות קרישת הדם, הסבירות לאנמיה ותהליכים דלקתיים מוערכים.
- בדיקות דם קליניות מורחבות.
- ביוכימיה של הדם (רמות אוריאה, קריאטינין, חלבון כולל, אלבומין, בילירובין כולל, לקטט דהידרוגנאז, אלנין אמינוטרנספראז, אספרטט אמינוטרנספראז).
- מחקר מערכת קרישת הדם, אינדיקטורים של המוסטאזיס.
- בדיקות דם לסמני גידול (AFP בפלזמה, גונדוטרופין כוריוני, פעילות לקטט דהידרוגנאז).
מומלץ לבצע ניתוח גנטי מולקולרי של מוטציות גן IDH1-IDH2 בחומר הביולוגי, כמו גם הערכת מתילציה של גן MGMT.
אבחון אינסטרומנטלי מוצג ברוב המקרים:
- עם סריקת CT עם חומר ניגוד;
- MRI עם חומר ניגוד
אין לזלזל ביתרון של אמצעי אבחון מוקדמים, משום שמנינגיומה אנפלסטית גדלה מהר יותר עם הזמן והופכת לאגרסיבית יותר כלפי רקמות ומבנים שכנים, דבר שיכול להוות איום ישיר על חיי המטופל. [ 8 ]
אבחון דיפרנציאלי
אבחנה מבדלת מתבצעת עם פתולוגיות לא אונקולוגיות - למשל, עם דימום בחולים עם מומים עורקיים או עורקיים-ורידיים, עם סוג של פסאודוטומורוזיס של תהליך דה-מיאלינציה, מחלות דלקתיות של המוח (מורסות, טוקסופלזמוזיס וכו').
בנוסף, מבחינים בין תהליכי גידול ראשוניים של מערכת העצבים המרכזית וגרורות. לשם כך, מבוצעת הדמיית תהודה מגנטית, אשר מזהה מנינגיומות אנפלסטיות בדיוק גבוה למדי ומציינת את נקודות ההבחנה מפתולוגיות דומות אחרות.
כאשר יש צורך בכך, הרופא המטפל רשאי להזמין סריקת CT עם או בלי חומר ניגוד, אנגיוגרפיה של CT או אנגיוגרפיה של MR, טרקטוגרפיה של תהודה מגנטית, MRI תפקודי עם הערכת אזורים מוטוריים ומרכזי דיבור, פרפוזיה של CT או פרפוזיה של MR.
למי לפנות?
יַחַס של המנינגיומה האנאפלסטית
המנינגיומה לא תמיד ממוקמת בצורה שתהיה נוחה להסרתה. ניתוח מומלץ רק כאשר אין סיכון או סיכון ממוזער לנזק לאזורים תפקודיים חשובים במוח.
מנינגיומה אנפלסטית נחשבת לגידול ממאיר, למרות שיש לה תכונות של גידולים ממאירים ושפירים כאחד. התהליך הפתולוגי יכול להרוס רקמת מוח, לסחוט אותה, להפיץ גרורות. כדי לעצור את המחלה, משתמשים בעיקר בטקטיקות כירורגיות (באופן אופטימלי) ורדיוכירורגיות.
התווית נגד לביצוע ניתוח נחשבת כ:
- גילו המתקדם של המטופל;
- חוסר גישה נאותה לנידוס (למשל, צמיחתו לתוך הסינוס הקברני).
טיפול בקרינה קלאסי כמעט ואינו בשימוש עקב חוסר יעילותו והסבירות הגבוהה לנזק לאזורים בריאים במוח ובחוט השדרה. במקרים מסוימים, קרינה נקבעת בשילוב עם כריתה כירורגית כדי להרוס את המוקד הפתולוגי באזורים שאינם ניתנים לניתוח, או כדי להפחית את הסיכון להיווצרות מחדש של מנינגיומה.
טיפול בקרינה באמצעות מכשיר CyberKnife נחשב לאחת הדרכים המודרניות והמינימליות טראומטיות ביותר לחיסול מנינגיומות בקוטר של עד 35-40 מ"מ. זרם של קרינה מייננת מכוון למוקד. הסיכון לנזק למבנים הסובבים ממוזער.
הודות ל-CyberKnife, ניתן להסיר בבטחה מנינגיומות אנפלסטיות. ההליך מבוצע על בסיס אשפוז אמבולטורי ואין צורך באשפוז. [ 9 ]
תרופות
ניתן לתת כימותרפיה במשטרים מותאמים אישית, [ 10 ] לדוגמה:
- לומוסטין 100 מ"ג/מ"ר, וינקריסטין 1.5 מ"ג/מ"ר, פרוקרבזין 70 מ"ג/מ"ר;
- טמוזולומיד כחלק מטיפול כימותרפי באמצעות קרינה 75-100 מ"ג/מ"ר;
- טמוזולומיד 150-200 מ"ג/מ"ר, ציספלטין או קרבופלטין 80 מ"ג/מ"ר.
המשטרי טיפול הבאים מסומנים עבור מנינגיומה אנפלסטית חוזרת:
- בווצ'יזומאב 5-10 מ"ג/ק"ג (יום 1, 15) ואירינוטקן 125-200 מ"ג/מ"ר (יום 1, 15) כל 28 ימים;
- בווצ'יזומאב 5-10 מ"ג/ק"ג (יום 1, 15, 29) ולומסטין 90 מ"ג/מ"ר (יום 1) כל 6 שבועות;
- בווצ'יזומאב 5-10 מ"ג/ק"ג (יום 1, 15) ולומסטין 40 מ"ג/מ"ר (יום 1, 8, 15, 22) כל שישה שבועות;
- בווצ'יזומאב 5-10 מ"ג/ק"ג (יום 1, 15) כל 28 ימים.
טיפול משלים נקבע גם באופן פרטני:
- תרופות קורטיקוסטרואידים דקסמתזון, פרדניזולון במינונים בהתאם לחומרת התסמינים (מינון מינימלי יעיל נקבע). לאחר נסיגה של התסמינים, המינון מופחת בהדרגה עד להפסקה מוחלטת. במקביל לקורטיקוסטרואידים מומלץ ליטול גסטרופרוטקטורים (חוסמי משאבת פרוטונים). במקרה של בצקת חמורה, יש לרשום בנוסף סלורטיקה (פורוסמיד) או משתנים אוסמוטיים (מניטול).
- בנוכחות התקפים או ביטויים אפילפטיים, משתמשים בתרופות נוגדות פרכוסים. חומצה ולפרואית, לבטירצם ולמוטריגין עדיפים. השימוש בקרבמזפין, פנוברביטל ופניטואין על רקע כימותרפיה אינו רצוי ביותר. על מנת למנוע התקפים, אין להשתמש בתרופות נוגדות פרכוסים. משטרי הטיפול מותאמים אישית.
- משככי כאבים ניתנים לחולים עם נגעים בחוט השדרה או בעמוד השדרה. מדובר בעיקר במשככי כאבים נרקוטיים כגון פנטניל וטרימפרידין במינונים בודדים.
- תיקון המוסטאזיס כרוך במתן הפרינים בעלי משקל מולקולרי נמוך במהלך הניתוח, כגון סידן נדרופרין, נתרן דלטפרין וכו', למניעת תסחיף ריאתי. חולים הנוטלים באופן קבוע תרופות מדללות דם (אספירין, קלופידוגרל), מחליפים אותן בהפרינים בעלי משקל מולקולרי נמוך לא יאוחר משבוע לפני ההתערבות, עם הפסקה נוספת יום לפני הניתוח וחזרה 48 שעות לאחר הניתוח.
טיפול כירורגי
הניתוח מבוצע כדי להקטין את גודל המנינגיומה האנאפלסטית ככל האפשר, כמו גם לנרמל את הלחץ התוך גולגולתי, להפחית אי ספיקה נוירולוגית ולהסיר את החומר המורפולוגי הדרוש.
לצורך ביצוע הכריתה והביופסיה, המטופל מאושפז במחלקה או במרפאה נוירוכירורגית מיוחדת, אשר למומחיה ניסיון בביצוע התערבויות נוירו-אונקולוגיות. במהלך הניתוח יש להשתמש בטכניקות מיקרוכירורגיות ובמיקרוסקופ כירורגי.
גישה אופרטיבית מבוצעת על ידי טרפנציה פלסטית-עצם בהשלכה של המניפולציות הכירורגיות המיועדות.
אם הניתוח מתוכנן להתבצע מבחינה אנטומית קרוב לאזורים המוטוריים של קליפת המוח או למסלולים המוטוריים, או ליד גרעיני עצבי הגולגולת, כלול בנוסף ניטור אלקטרו-פיזיולוגי תוך ניתוחי.
עדיף להתערב תוך שבועיים מהאבחון. אי ביצוע פעולה זו עלול לגרום להחמרה מהירה של התמונה הנוירולוגית ולהתפתחות מצב מסכן חיים.
סוויטות ניווט נוירוניווגיציה וניווט פלואורסצנטי תוך ניתוחי עם חומצה 5-אמינו-לוולנית משמשים כדי להפוך את הניתוח לשלם ורדיקלי ככל האפשר.
בשלב שלאחר הניתוח, חולים עם כריתה של מנינגיומה אנפלסטית עוברים טומוגרפיה ממוחשבת עם חומר ניגוד משופר או דימות תהודה מגנטית.
מְנִיעָה
גורמים מעוררים ושיטות למניעת התפתחות סרטן של מערכת העצבים המרכזית נחקרים ללא הרף על ידי מדענים בכל רחבי העולם. למרבה הצער, אלפי אנשים מאובחנים עם מנינגיומות מדי שנה, ורוב החולים הללו אינם ניתנים לריפוי מהמחלה עקב גילוי מאוחר.
חשוב שכל גורמי הסיכון ייבחנו במסגרת האחריות האישית לבריאותם. רוב האנשים מתעלמים לעתים קרובות מההמלצות בנוגע לתזונה, ביטול הרגלים רעים והצורך בהגנה מפני קרינה אולטרה סגולה. למרות נוכחותן של סיבות מוכחות והגיוניות, אנשים ממשיכים לצרוך אלכוהול לרעה, לעשן ולצרוך מוצרים המכילים חומרים מסרטנים רבים.
המניעה הפשוטה והמשתלמת ביותר כוללת, בראש ובראשונה, אורח חיים בריא. זה מפחית משמעותית את הסיכונים למנינגיומה אנפלסטית ולגידולים ממאירים אחרים, ומגדיל את סיכויי ההישרדות עבור חולים רבים שכבר נלחמים במחלה.
תַחֲזִית
תוצאת הפתולוגיה תלויה במיקום ובשכיחות של מנינגיומה אנפלסטית. במקרים רבים, גידולים חוזרים, שולחים גרורות, מה שמחמיר משמעותית את הפרוגנוזה של המחלה. לא תמיד ניתן להסיר לחלוטין תהליכי גידול כאלה - לדוגמה, ישנם קשיים בכריתה של מנינגיומות של זווית הטנטוריאלית הפאלקסית, בסיס הגולגולת והסינוס הקברני, מוקדים פטרוקליבליים, מסות מרובות.
בשל התסמינים המגוונים והלא ברורים, אבחון בזמן קשה לעיתים קרובות. אצל חולים קשישים, התמונה של תהליך הגידול מוטעית לעיתים לשינויים מוחיים הקשורים לגיל, מה שמחמיר עוד יותר את המצב. חשוב מאוד לחשוד בבעיה בזמן ולהפנות את המטופל לאמצעי אבחון - תהודה מגנטית וטומוגרפיה ממוחשבת, וכן להתייעצות עם אונקולוג, נוירוכירורג, רדיותרפיסט.
בממוצע, מנינגיומה אנפלסטית חוזרת ב-70% מהמקרים. ההישרדות מוגבלת ל-1-2 שנים.

