המומחה הרפואי של המאמר
פרסומים חדשים
היפופלזיה של הרחם
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
המונח "היפופלזיה של הרחם" משמש רופאים במקרים בהם האיבר אינו מפותח מספיק: גוף הרחם מצטמצם בגודלו בהשוואה לגיל הרגיל ולנורמות הפיזיולוגיות. הפרעה כזו יכולה להיות מולדת או נרכשת, הקשורה לסיבות פתולוגיות רבות. היפופלזיה של הרחם לא תמיד מלווה בסימנים ברורים. במקרים רבים, הפתולוגיה מתגלה במהלך אבחון אולטרסאונד - כמעט במקרה. צורות מסוימות של היפופלזיה יוצרות מכשולים חמורים להריון.
היפופלזיה של הרחם: מה זה בשפה פשוטה?
בתרגום מיוונית, "היפופלזיה" פירושה המילולי "היווצרות לא מספקת", "התפתחות לא מספקת". כלומר, היפופלזיה של הרחם היא מצב שבו איבר זה אינו מפותח כראוי, לא במלואו. אבחנה כזו נעשית כאשר אישה מגיעה לגיל הפוריות, כאשר מתברר שגודל הרחם אינו תואם את הגודל המינימלי הנדרש להריון וללידת ילד. עם זאת, עם צורות רבות של היפופלזיה, עדיין ניתן להיכנס להריון וללדת. העיקר הוא למצוא רופא טוב, לעבור בדיקה ולפעול לפי המלצות המומחה. [ 1 ]
לכן, המאפיין העיקרי של אבחון היפופלזיה של הרחם הוא גודלה המופחת, אשר יכול לסבך את תחילת ההריון, או אפילו להפוך את ההתעברות וההריון לבלתי אפשריים.
היפופלזיה של הרחם מתרחשת כאשר, עם השלמת תהליך ההבשלה של איברי הרבייה, גודלה "אינו מגיע" לערכים נורמליים ומזוהות אנומליות מבניות אחרות. לעתים קרובות, הפתולוגיה מתקיימת במקביל לאינפנטיליזם שחלתי, היפופלזיה של איברי המין החיצוניים או רירית הרחם.
היפופלזיה של רירית הרחם היא חוסר התפתחות של שכבת הרחם התפקודית, אשר ממלאת תפקיד חיוני במנגנון התפתחות ההריון. אם שכבה זו עוביה פחות מ-0.8 ס"מ בשלב הביוץ, הביצית המופרית לא תוכל להיקשר לרחם. במקרים נדירים, במצבים כאלה, תהליך ההשרשה אכן מתרחש, אך במצב של היפופלזיה של רירית הרחם, ההיריון קשה, עם סיכונים מתמידים להפלה פתאומית או מוות עוברי תוך רחמי עקב אי ספיקה שליה.
שכבת רירית הרחם כוללת את השכבה הבסיסית, היוצרת תאים חדשים, ואת השכבה התפקודית, המורכבת ממבנים אפיתליים ובלוטיים. השכבה התפקודית נוטה להידחות עם כל תחילת דימום מחזורי חודשי. במהלך המחזור, רירית הרחם משתנה בהתאם לפעילות התפקודית הנדרשת. האפשרות להריון תקין תלויה בעוביה ובמידת הבשלות. [ 2 ]
האבחנה של היפופלזיה של רירית הרחם נעשית אם בשלב הראשון של המחזור החודשי עובי השכבה הוא פחות מ-0.6 ס"מ, ובשלב השני - פחות מ-0.8 ס"מ. בנסיבות כאלה, הביצית המופרית קרובה מדי לעורקים הספירליים הקטנים ביותר, מה שמציב אותה בתנאים של ריכוז חמצן גבוה. זה משפיע לרעה על קיומה. כפי שמראים ניסויים מדעיים, התפתחות עוברית מתקדמת בצורה נוחה יותר על רקע ריכוז חמצן מופחת, המתרחש כאשר עובי שכבת רירית הרחם הוא בין 8 ל-12 מילימטרים.
אֶפִּידֶמִיוֹלוֹגִיָה
התפתחות לקויה ותת-התפתחות של איברי הרבייה הפנימיים אצל נשים מהווים כ-4% מכלל המומים הלידה הידועים. הם נמצאים ב-3.2% מהחולות בגיל הפוריות.
באופן כללי, פגמים התפתחותיים של מערכת השתן והאיברי המין תופסים את המקום הרביעי ברשימת כל האנומליות המולדות בבני אדם.
על פי הסטטיסטיקה, לנשים עם היפופלזיה של הרחם בדרגה 2 או 3 יש סיכוי מלא להרות וללדת תינוק בריא: טיפול מוסמך שנקבע על ידי רופא מקל על כך. עם דרגת הפתולוגיה הראשונה, הסיכויים להריון מצטמצמים בחדות, אולם, בתנאי שהשחלות מתפקדות כרגיל ומיוצרות ביציות מלאות, ניתן לבצע הפריה חוץ גופית על ידי פנייה לשירות פונדקאות.
היפופלזיה של הרחם נמצאת לעיתים קרובות על רקע מחלת שחלות פוליציסטיות. הסיבוכים הנפוצים ביותר של היפופלזיה הם אי פוריות והריון חוץ רחמי.
גורם ל היפופלזיה של הרחם
ישנם גורמים ידועים רבים להיפופלזיה של הרחם. עם זאת, הגורמים המצוינים ביותר הם:
- התפתחות תוך רחמית לקויה של העובר (הפתולוגיה נוצרת עוד לפני לידת הילדה);
- חוסר איזון הורמונלי שהתרחש בילדות או בגיל ההתבגרות, מחלת בלוטת התריס;
- נטייה גנטית (בעיות דומות אובחנו אצל קרובי משפחה אחרים).
תהליכי היפופלזיה ברחם יכולים להתפתח כתוצאה ממצבים מלחיצים קשים שהתרחשו בילדות המוקדמת. לעתים קרובות ה"אשמים" הם מחלות זיהומיות ודלקתיות ארוכות טווח, תזונה לקויה, פעילות גופנית מוגזמת וכו'. [ 3 ]
הרחם בגוף האישה מתחיל להיווצר בשלב ההתפתחות התוך-רחמית, המתרחשת בערך בשבוע החמישי להריון. לפני השלמת ההיריון הפיזיולוגית, איבר זה חייב להיות נוצר במלואו, אם כי גודלו עדיין קטן. עד גיל עשר, גדילת הרחם איטית והדרגתית. יתר על כן, עד גיל שלוש, האיבר נמצא בחלל הבטן, ולאחר מכן יורד נמוך יותר - לחלל האגן. לאחר גיל עשר ועד ארבע עשרה שנים, גדילת הרחם מופעלת באופן משמעותי: בשלב ההתבגרות, הוא יקבל את נפחיו הרגילים:
- הרחם הוא באורך של כ-48 מ"מ, עוביו 33 מ"מ ורוחבו 41 מ"מ;
- אורך הצוואר כ-26 מ"מ;
- האורך הכולל של הרחם וצוואר הרחם הוא כ-75 מ"מ.
אם מתרחשת התפתחות חריגה או היפופלזיה של הרחם, זה קשור לרוב לסיבות הבאות:
- משהו הפריע להתפתחות התקינה של האיבר בשלב היווצרותו. אולי מדובר היה בשיכרון תוך רחמי, או בכשל בגן או ברמת הכרומוזום, שהוביל להפסקת גדילת איבר הרבייה.
- הרחם התפתח כרגיל, אך אירעה תקלה בגוף הילד, שהשפיעה על תפקוד המערכת האנדוקרינית (רקע הורמונלי).
הכשל היה יכול להתרחש:
- על רקע זיהום ויראלי חמור (לדוגמה, נגיף השפעת תוקף לעיתים קרובות את האיברים העיקריים של המערכת האנדוקרינית, כגון בלוטת יותרת המוח וההיפותלמוס);
- לאחר מחלות זיהומיות תכופות של מערכת הנשימה, כולל זיהומים ויראליים חריפים בדרכי הנשימה, דלקת שקדים;
- במקרה של שכרות מתמדת או חמורה, כולל שכרות ניקוטין, אלכוהול וסמים;
- כתוצאה מלחץ מתמיד, או לחץ ממושך ועמוק המשפיע לרעה על ההיפותלמוס;
- במקרה של עומס יתר נפשי או פיזי, אשר גם הוא הופך ללחץ חזק עבור הגוף;
- כתוצאה מחוסר ויטמינים בגוף (אנו מתכוונים להיפווויטמינוזיס חמורה);
- על רקע תהליכי גידול בבלוטת יותרת המוח או בהיפותלמוס;
- במקרה של נזק לאיברי הרבייה על ידי זיהום ויראלי, בפרט חצבת, חזרת ואדמת;
- תזונה לקויה, תת תזונה סדירה, הגבלה כפויה ומכוונת של תזונת הילדה;
- התערבויות כירורגיות מוקדמות בשחלות.
גורמי סיכון
קבוצת הסיכון ללידת ילדים (בנות) עם היפופלזיה של הרחם כוללת נשים בעלות הרגלים רעים (שימוש לרעה באלכוהול, עישון), התמכרות לסמים, או נשים המתמודדות באופן קבוע עם סיכונים תעסוקתיים, או שסבלו מזיהומים ויראליים או שכרות בשלבים המוקדמים של ההריון. תפקידו של הגורם התורשתי, נחיתות תאית ביולוגית אפשרית (כלומר מבנה איברי המין), וההשפעות המזיקות של השפעות כימיות, פיזיות וביולוגיות נחשבים גם הם בלתי ניתנים לערעור. [ 4 ]
היפופלזיה רחמית מסוג מולד היא סימן לאינפנטיליזם מיני או פתולוגיה שלמה המתרחשת כתוצאה מנזק לעובר במהלך ההיריון, או נגרמת מסיבות גנטיות. לעתים קרובות מנגנון ההפעלה הוא הפרה של מערכת הרגולציה מצד ההיפותלמוס, או עקב אי ספיקה שחלתית על רקע פעילות יתר של בלוטת יותרת המוח. הפרעות ויסות כאלה נצפות בילדות ובגיל ההתבגרות. הן קשורות לגורמים הבאים:
- היפווויטמינוזיס;
- סוגים שונים של שכרות (כולל אלכוהול וסמים);
- הפרעות עצבים;
- לחץ נפשי ופיזי (ספורטיבי) מוגזם שאינו מתאים למגדר ולגיל);
- אנורקסיה;
- תהליכים זיהומיים תכופים בגוף (דלקת שקדים, זיהום ויראלי, שפעת).
גורמים אלה משפיעים ישירות על עיכוב התפתחות איבר הרחם הנוצר בתחילה בצורה תקינה.
פתוגנזה
התפתחות רחמית תוך רחמית מתרחשת מהחלק האמצעי של תעלות מולריאן זוגיות המתמזגות זו עם זו. היווצרותן של תעלות אלו נצפית כבר בארבעת השבועות הראשונים להריון, והן מתמזגות בחודש השני להריון. באזור איחוי מקטע התעלה התחתון נוצר הנרתיק, והמקטעים העליונים נשארים לא מחוברים: לאחר מכן, נוצרות מהם החצוצרות. כל כשל בתהליך האיחוי וההיווצרות יכול להוביל למגוון פגמים בהתפתחות איבר הרבייה, כולל שכפול חלקי או מלא. עם התפתחות לא מספקת של תעלה אחת, מתרחשת אסימטריה רחמית. היפופלזיה של הרחם מופיעה עקב תהליך הפרעה של ויסות הדדי של מערכות האנדוקריניות והרבייה המתפתחות בעובר. [ 5 ]
בנוסף, היפופלזיה עלולה להתרחש תחת השפעת גורמים חיצוניים שליליים המשפיעים באופן ישיר או עקיף על העובר בשלבים שונים של ההריון. במקרה זה, מידת הביטוי של האנומליה המולדת תלויה במשך החשיפה ובתקופת ההיריון.
תופעות הלוואי העיקריות כוללות:
- זיהומים מיקרוביאליים וויראליים;
- פתולוגיות סומטיות;
- תפקוד לקוי של המערכת האנדוקרינית;
- נטייה גנטית;
- נטילת תרופות מסוימות האסורות לשימוש במהלך ההריון;
- סיכונים תעסוקתיים;
- סמים נרקוטיים;
- אלכוהול, עישון;
- מצבי לחץ עמוקים או ממושכים, מתח פסיכו-רגשי;
- צום ממושך, תזונה לקויה ומונוטונית;
- אקולוגיה לא טובה.
תסמינים היפופלזיה של הרחם
היפופלזיה של הרחם כמעט ולא מתגלה בתסמינים כלשהם, ולכן מטופלות לעיתים קרובות אפילו אינן חושדות שיש להן סטייה כזו. הבעיה אינה מתבטאת קלינית אם האיבר מצומצם מעט, או שצמצום כזה נובע מפיזיולוגיה - כלומר, מהמאפיינים האישיים של האישה. לפיכך, רחם קטן אופייני לבנות מיניאטוריות, נמוכות ורזות, וזו הנורמה עבורן. [ 6 ]
היפופלזיה פתולוגית של הרחם עשויה להיות מלווה בתסמינים הבאים:
- כאב חמור בבטן התחתונה המופיע עם תחילת הדימום הווסתי;
- כאבי ראש קבועים, קשים וממושכים, בחילה נלווית, הידרדרות משמעותית במצב הרווחה בתחילת המחזור החודשי;
- תת משקל, שדיים קטנים;
- התחלה מאוחרת של הווסת (לאחר 15-16 שנים);
- אי סדירות של המחזור החודשי;
- מאפיינים מיניים משניים בעלי ביטוי גרוע.
כבר במהלך הבדיקה הראשונית ניתן להבחין בגירעון מסוים בהתפתחות הפיזית. נשים עם היפופלזיה של הרחם הן לרוב רזות, נמוכות, עם שיער ערווה ובית שחי לא משמעותי, אגן צר ובלוטות חלב קטנות. במהלך הבדיקה הגינקולוגית ניתן להבחין בסימנים נוספים:
- שפתיים לא מפותחות מספיק, דגדגן חשוף;
- שחלות קטנות;
- נרתיק מקוצר ומצומצם;
- חצוצרות מפותלות;
- תצורה לא תקינה של צוואר הרחם;
- גודל לא מספיק ותצורה שגויה של איבר הרחם.
עם זאת, כל הסימנים הללו מתגלים במהלך הבדיקה, שכן לרוב נשים פונות לעזרה רפואית עקב חוסר יכולת להיכנס להריון, הפלות תכופות, חוסר אורגזמה, תשוקה מינית חלשה, דלקת רירית הרחם כרונית חוזרת, דלקת אנדוצרוויק וכו'.
ניתן לזהות היפופלזיה של הרחם כבר בגיל ההתבגרות, על סמך הסימנים המחשידים הבאים:
- תחילת הווסת המאוחרת (לא לפני 15 שנים, לפעמים מאוחר יותר);
- אי סדירות של המחזור החודשי, אמנוריאה תקופתית;
- תסמונת כאב חמורה, אשר נצפתה עם כל מחזור חודשי חדש;
- דימום וסת כבד מדי או קל מדי;
- התפתחות גופנית לקויה של הסוג התינוקי (רזון, קומה נמוכה, אגן צר, שדיים מעוצבים בצורה גרועה);
- ביטוי חלש של מאפיינים מיניים משניים.
נשים מבוגרות חוות לעיתים קרובות:
- אִי פּוּרִיוּת;
- הפלות ספונטניות;
- דלקת תכופה של איברי המין;
- ליבידו חלש;
- אורגזמה חלשה או נעדרת.
כמובן, לא תמיד הסיבה להפרעות אלו היא היפופלזיה של הרחם. עם זאת, סימנים אלו הם שלרוב מאפשרים לחשוד בבעיה ולפנות לעזרה רפואית. [ 7 ]
היפופלזיה של הרחם ושחלות רב-פוליקולריות
שחלות רב-זקיקיות הן מצב פתולוגי שבו מספר רב של זקיקים (יותר מ-8) מבשילים בו זמנית בשחלות. בדרך כלל, מספר הזקיקים בכל שחלה נע בין 4 ל-7.
לרוב, ההפרעה מתחילה בגיל ההתבגרות, אך יכולה להתפתח מאוחר יותר. הפתולוגיה קשורה לעיתים קרובות להפרעות אנדוקריניות כרוניות או למחלות זיהומיות ודלקתיות, כמו גם ללחץ חמור. אצל חלק מהמטופלות, היפופלזיה של הרחם מאובחנת בו זמנית עם שחלות רב-פוליקולריות.
שילוב זה של פתולוגיות מתבטא בהיעדר וסת סדירה, כאבים במחזור. ישנם גם תופעות חיצוניות אופייניות הקשורות לחוסר איזון הורמונלי: לאישה יש בדרך כלל אקנה, חוסר יציבות במשקל הגוף (בדרך כלל עודף משקל, במיוחד בבטן), הופעת כתמים על העור כמו אקנתוזיס, דילול שיער. בנוסף, חולות עם שחלות רב-פוליקולריות על רקע היפופלזיה של הרחם מתלוננות לעתים קרובות על בעיות נפשיות, לרבות מהן יש אדישות, הפרעות דיכאון, ירידה בפעילות חברתית. [ 8 ]
הטיפול בפתולוגיה משולבת כזו הוא מורכב, אינדיבידואלי וארוך טווח, עם טיפול הורמונלי חובה.
היפופלזיה של הרחם וקולפיטיס
היפופלזיה של הרחם מתקיימת לעיתים קרובות במקביל לפתולוגיות דלקתיות שונות - למשל, עם קולפיטיס או דלקת הנרתיק. מחלה זו היא דלקת של רירית הנרתיק, יכולה להיות לה מקור זיהומי ולא זיהומי. היא יכולה להופיע בכל גיל, אפילו בתקופת היילוד.
הסימנים האופייניים לקולפיטיס הם:
- הפרשות נרתיקיות מסוגים שונים (נוזליות, סמיכות, גבינות, קצפיות וכו');
- נפיחות ואדמומיות של הפות;
- תחושות לא נעימות בצורת גירוד וצריבה באזור איברי המין;
- ריח לא נעים של פריקה;
- הפרעות במערכת העצבים, הקשורות בעיקר למצב של אי נוחות, כאב, גירוד מתמיד (הפרעות שינה, עצבנות, חרדה);
- כאב באזור האגן ובאיברי המין החיצוניים, כאב בנרתיק במהלך קיום יחסי מין;
- לפעמים, אך לא תמיד - עלייה בטמפרטורת הגוף;
- מתן שתן תכוף, כאבים במהלך ואחרי מתן שתן.
קולפיטיס בדרך כלל מגיבה היטב לטיפול, אולם, על רקע היפופלזיה של הרחם, המחלה הופכת כרונית וחוזרת. [ 9 ]
האם ניתן להיכנס להריון עם היפופלזיה של הרחם?
היפופלזיה של הרחם תמיד יוצרת מכשולים להריון, ללא קשר למידת ההפרעה. לאיבר המופחת יש לעיתים קרובות שחלות לא מפותחות לחלוטין, וזה שלילי במיוחד. עם זאת, גם עם היפופלזיה של הרחם, נשים נכנסות להריון ויולדות תינוקות בריאים. ההסתברות לכך נקבעת על פי מידת הפתולוגיה.
- החמור ביותר נחשב לדרגה הראשונה של היפופלזיה: אצל חולות עם אבחנה כזו, הרחם הוא למעשה מיניאטורי - כשלושה סנטימטרים. איבר כזה נקרא גם "עוברי" או "תוך רחמי", שכן התפתחותו נעצרת בשלב ההתפתחות התוך רחמית. תיקון דרגה כזו של פתולוגיה נחשב בלתי אפשרי, מכיוון שלאישה אין אפילו מחזור חודשי. תחילת ההריון אפשרית לרוב רק בעזרת פונדקאית - בתנאי שהשחלות מתפקדות כרגיל.
- במקרה של היפופלזיה רחמית בדרגה II, אנו מדברים על רחם תינוקי או "ילדותי": גודלו כ-3-5 ס"מ, השחלות ממוקמות גבוה, החצוצרות ארוכות ותצורתן לא סדירה. ככלל, האיבר קשור לצוואר הרחם ביחס גודל של 1:3. המחזור החודשי של האישה מאחר (לאחר 15 שנים), הוא כואב ולא סדיר. עם טיפול נכון וארוך טווח בחולות כאלה, ניתן להשיג הריון. קשה למדי ללדת ילד, אך אפשרי: במהלך כל תקופת ההיריון קיימים סיכונים להפלה ספונטנית, ולכן האישה נמצאת במעקב מתמיד.
- היפופלזיה של הרחם מדרגה שלישית מאופיינת בגודל האיבר בין 5 ל-7 ס"מ, עם יחס של 3:1 בין הרחם לצוואר הרחם. הפתולוגיה מטופלת באמצעות חומרים הורמונליים, תחילת ההריון סבירה למדי. ידועים גם מקרים רבים בהם המטופלת נכנסה להריון עם היפופלזיה של הרחם מדרגה שלישית באופן עצמאי: מומחים מצביעים על האפשרות לשקם את תפקוד התקין של הרחם והשחלות עם תחילת הפעילות המינית.
שלבים
מומחים מדברים על שלוש דרגות של היפופלזיה של הרחם, הקובעות את המאפיינים העיקריים של הפתולוגיה.
- הרחם העוברי (העוברי) נחשב לרחם העוברי, המכונה גם היפופלזיה רחמית מדרגה ראשונה: ממדיו החיצוניים פחות מ-30 מ"מ, כמעט ואין חלל רחם. זאת בשל העובדה שהיווצרות רחם כזה הושלמה בשלב ההתפתחות התוך רחמית.
- היפופלזיה של הרחם בדרגה 2 היא הרחם המכונה "ילדותי", בגודל של עד 50 מ"מ. בדרך כלל, גדלי איברים כאלה צריכים להיות נוכחים אצל ילדה בת תשע או עשר. במקרה זה, לרחם יש חלל, אם כי קטן יחסית. [ 10 ]
- היפופלזיה של הרחם בדרגה 3 נקראת רחם "מתבגר": אורכו עד 70 מ"מ - בדרך כלל זהו גודל האיבר אצל נערה בת 14-15. אם ניקח בחשבון שאורך הרחם הרגיל נחשב ל-70 מ"מ ומעלה, אז הדרג השלישי של הפתולוגיה נחשב לטובה ביותר מבחינת יישום תפקוד הרבייה של אישה.
היפופלזיה רחמית בינונית
היפופלזיה רחמית בינונית מוגדרת בדרך כלל כדרגה שלישית של המחלה ואין בה הבדלים משמעותיים מערכי המימד הסטנדרטיים. האינדיקטור המובהק הוא היחס בין גוף הרחם לצווארו, שהוא 3:1. אורך האיבר בדרך כלל מתאים ל-7 ס"מ. במקרים רבים, דרגת פתולוגיה זו מתוקנת באופן עצמאי עם תחילת הפעילות המינית.
היפופלזיה מתונה בדרך כלל אינה קשורה לפתולוגיות מולדות. הפרעה כזו עשויה להופיע על רקע הפרעות הורמונליות המתרחשות כתוצאה מעומס יתר פיזי ונפשי, לחץ, רעב ממושך או תת תזונה, התנהגות אכילה לא נכונה. סיבות אפשריות נוספות כוללות זיהום ויראלי, דלקת שקדים כרונית קיימת, הרעלה ושיכרון (סמים, אלכוהול, ניקוטין). בהשפעת גורמים אלה, הרחם מאט את התפתחותו, ללא קשר לשאלה האם גודל האיבר תואם את הנורמות אצל הילוד ובילדות.
סיבוכים ותוצאות
היפופלזיה של הרחם קשורה בעיקר לאי פוריות. אם גודל האיבר אינו עולה על 30 מ"מ, הריון הופך כמעט בלתי אפשרי. ואם מתרחשת תפיסה, אז קיים סיכון משמעותי לפתח הריון חוץ רחמי. העובדה היא שהיפופלזיה של הרחם משולבת לעיתים קרובות עם חוסר פיתוח של מערכת החצוצרות: החצוצרות דלות ויש להן עקמומיות פתולוגית.
מכיוון שאחת הסיבות הנפוצות ביותר לפתולוגיה נחשבת לחוסר הורמונלי, גם ההגנה הטבעית של מערכת השתן והאיברי המין מופרעת. זה כרוך בהתפתחות של תהליכים זיהומיים ודלקתיים של איברי המין הפנימיים: אישה עם היפופלזיה של הרחם מפתחת לעיתים קרובות דלקת רירית הרחם, דלקת אנדוצרביקיטיס, דלקת אדנקס וכו'.
היפופלזיה חמורה תורמת להתפתחות תהליכי גידול במערכת הרבייה, שפירים וממאירים כאחד. כדי למנוע סיבוכים, אישה עם היפופלזיה של הרחם חייבת להיות במעקב גינקולוג. [ 11 ]
אבחון היפופלזיה של הרחם
הליכי אבחון מתחילים בתשאול ובבדיקה של המטופל. ניתן לחשוד בהיפופלזיה של הרחם אם ישנם סימנים של אינפנטיליזם גניטלי:
- צמיחת שיער דלילה באזור הערווה ובבתי השחי;
- התפתחות לא מספקת של איברי המין החיצוניים;
- נרתיק מצומצם.
לצוואר הרחם יש תצורה חרוטית לא סדירה, וגוף האיבר שטוח ולא מפותח מספיק. [ 12 ]
בדיקות שיש לבצע ברמת אשפוז אמבולטורי:
- בדיקה קלינית כללית של דם ושתן;
- קואגולוגרם (זמן פרותרומבין, פיברינוגן, זמן טרומבופלסטין חלקי מופעל, יחס מנורמל בינלאומי);
- בדיקת דם ביוכימית (רמות אוריאה וקריאטינין, חלבון כולל, דקסטרוז, בילירובין כולל, אלנין אמינוטרנספראז, אספרטט אמינוטרנספראז);
- תגובת וסרמן בסרום הדם;
- קביעת אנטיגן p24 של HIV בשיטת ELISA;
- קביעת HbeAg של נגיף הפטיטיס C באמצעות שיטת ELISA;
- הערכת נוגדנים כוללים לנגיפי הפטיטיס C באמצעות שיטת ELISA;
- משטח גינקולוגי.
אבחון אינסטרומנטלי כולל את סוגי ההליכים הבאים:
- בדיקת אולטרסאונד של איברי האגן;
- אלקטרוקרדיוגרפיה;
- ציטולוגיה קריוטיפית כדי לשלול או לאשר חריגות התפתחותיות כרומוזומליות;
- דימות תהודה מגנטית של איברי האגן;
- קולפוסקופיה;
- היסטרוסקופיה;
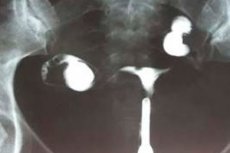
- היסטרוסלפינגוגרפיה.
אולטרסאונד, בדיקת רנטגן והיסטרוסלפינגוגרפיה מצביעים על גודל איברים לא מספק, תצורה שגויה (פיתול) של החצוצרות, שחלות קטנות. רמת הורמוני המין (הורמון מגרה זקיק, פרוגסטרון, אסטרדיול, פרולקטין, הורמון מחלמני, טסטוסטרון) והורמוני בלוטת התריס (הורמון מגרה בלוטת התריס, T4) נבדקות בהכרח. מטופלות רבות עוברות בדיקת רחם, קביעת גיל העצם, צילום רנטגן של העצם הטורצ'יקה, דימות תהודה מגנטית של המוח. [ 13 ]
בנוסף, נדרשת התייעצות עם מטפל אם קיימות פתולוגיות חוץ-גניטליות, וכן התייעצות עם אנדוקרינולוג, אורולוג, מנתח, אם ישנן הפרעות מצד איברים ומערכות קשורות אחרות.
אולטרסאונד להיפופלזיה של הרחם נחשב לאחד מבדיקות האבחון האינפורמטיביות ביותר. ההליך מבוצע באמצעות חיישן נרתיקי וטרנס-בטני, סריקה אורכית ורוחבית. [ 14 ]
- לפני בדיקת אולטרסאונד גינקולוגית טרנס-בטנית, המטופלת מוכנה: שעה לפני ההליך, עליה לשתות לפחות ליטר מים מינרליים ולא להשתין עד לסיום הבדיקה.
- אולטרסאונד טרנס-ווגינלי אינו דורש הכנה מיוחדת, ועדיף לרוקן את שלפוחית השתן לפני ההליך.
רק רופא יכול לפרש את תוצאות אבחון האולטרסאונד.
סימני הד של היפופלזיה של הרחם הם כדלקמן:
- פרמטרי אורך האיבר אינם תואמים את הגיל והנורמה הפיזיולוגית;
- צוואר הרחם גדול בגודלו יחסית לגוף הרחם;
- ניכרת כיפוף קדימה בולט של האיבר;
- החצוצרות דקות, מפותלות ומוארכות.
גוף הרחם בדרך כלל נוטה מעט קדימה, דבר המוגדר על ידי מונחים כגון "אנטברסיה" ו"אנטפלקסיה". ממדי הרחם נקבעים כאינדיקטורים רוחביים, אורכיים ואחוריים:
- האינדיקטור האורכי מאפיין את אורך האיבר והוא בדרך כלל בין 45 ל-50 מ"מ (אצל אישה שילדה הוא יכול לעלות ל-70 מ"מ) + אורך צוואר הרחם צריך להיות 40-50 מ"מ;
- המדד הרוחבי מאפיין את רוחב האיבר והוא בדרך כלל בין 35 ל-50 מ"מ (אצל אישה שילדה, הוא יכול לעלות ל-60 מ"מ);
- האינדקס הקדמי-אחורי מציין את עובי הרחם והוא בדרך כלל בין 30 ל-45 מ"מ.
עובי רירית הרחם משתנה לאורך המחזור החודשי. ביום ה-5-7 של הווסת, עוביו נקבע כ-6-9 מ"מ. [ 15 ]
לעתים קרובות, רק אולטרסאונד מספיק כדי לאבחן היפופלזיה של הרחם. מחקרים אחרים מבוצעים כדי להבהיר את האבחנה ולמצוא את הגורמים לפתולוגיה, דבר הנחוץ לטיפול נכון ויעיל נוסף.
אבחון דיפרנציאלי
סוג הפתולוגיה |
איכות המחזור החודשי |
סימני אולטרסאונד |
בדיקה גינקולוגית |
אנומליות של התפתחות מינית |
אין תפקוד וסת במהלך גיל ההתבגרות |
מתגלים סימנים של אנומליות: צוואר הרחם וגוף הרחם נעדרים, יש קרן ראשונית או מחיצה תוך רחמית, או רחם דו-קרני. |
מתגלים סימנים של התפתחות לא תקינה של איברי הרבייה |
אדנומיוזיס |
המחזור החודשי מופרע, דימום ווסתי דליל או כבד, יש הפרשה חומה מהנרתיק, הווסת כואבת. |
גודל הרחם הקדמי-אחורי גדל, ישנם אזורים בעלי אקוגניות גבוהה של המיאומטריום, תצורות אנקואיות עגולות קלות (3-5 מ"מ) |
הרחם כואב במידה בינונית, מכיל בלוטות (אנדומטריומות) והוא מוגדל |
דיסמנוריאה |
המחזור החודשי קיים, אך המטופלים מתלוננים על כאבים עזים |
סימני הד אופייניים נעדרים. |
לא נמצאו סימנים פתולוגיים במהלך בדיקה גינקולוגית. |
מחלות דלקתיות של איברי האגן |
דימום רחמי לא סדיר וממושך |
גודל רחם ועובי רירית הרחם לא סדירים, דרגה גבוהה של וסקולריזציה, נוזלים באגן, חצוצרות מעובה, ירידה לא אחידה באקוגניות של אזורי שריר הלב. |
כאב ורכות של הרחם, נוכחות של תצורות צינוריות-שחלות, תסמיני שכרות |
למי לפנות?
יַחַס היפופלזיה של הרחם
טיפול בהיפופלזיה של הרחם נקבע תוך התחשבות במידת הפתולוגיה ושואף למטרות הבאות:
- חיסול ההפרעה, תיקון פרמטרים של איברים;
- שחזור המחזור החודשי, תפקוד המיני והרבייה;
- אופטימיזציה של איכות החיים.
הבסיס לטיפול בהיפופלזיה של הרחם הוא שימוש בתרופות הורמונליות חלופיות או ממריצות. טיפול שנבחר נכון מאפשר הגדלה של גודל האיבר בצורה מספקת לתפקודיו הפיזיולוגיים הרגילים.
בנוסף, טיפולי פיזיותרפיה משמשים בצורה של טיפולים מגנטו-תרפיים, טיפולים בלייזר, טיפולים דיאתרמיים, טיפולים אינדוקטורמיים, טיפולי UHF, טיפול בלנאותרפיה, שימוש באוזוקריט ופרפין. המטרה הבסיסית של הפיזיותרפיה היא לשפר את זרימת הדם באזור הרחם.
אפקט מצוין מתקבל מהליך הגלווניזציה האנדונזלית: שיטה זו כוללת גירוי של אזור ההיפותלמוס-יותרת המוח, מה שמוביל לייצור מוגבר של חומרים הורמונליים, דהיינו הורמון מחלמני והורמון מגרה זקיק. [ 16 ]
כדי לתמוך ולהאיץ את ההחלמה, מומלץ למטופלות עם היפופלזיה של הרחם ליטול טיפול בוויטמינים, טיפול גופני, טיפול ידני עם עיסוי גינקולוגי וטיפולי ספא.
נעשה שימוש בתכשירים של ויטמינים קומפלקסים המכילים ויטמינים A, B, D, טוקופרול, חומצה אסקורבית וחומצה פולית. ויטמין E בעל השפעה נוגדת חמצון, מייצב את המחזור החודשי, מייעל את תפקוד הרבייה. ויטמין C מחזק את רשת כלי הדם, משפר את זרימת הדם.
כדי לשפר את תפקוד הרבייה, יש לבחון מחדש את תזונת האישה. הרופא בהחלט יבטל דיאטות קפדניות וצומות, ימליץ על תזונה מלאה, אכילת יותר סיבים, ירקות ופירות, שמנים צמחיים ודגנים. מוצרים כמו תרד, ברוקולי וכרוב ניצנים, עגבניות, שמן שומשום וזרעי פשתן, ופירות ים מומלצים במיוחד.
תרופות
טיפול תרופתי הוא בדרך כלל מורכב, הכולל שימוש בתרופות בעלות מנגנוני פעולה שונים.
- סוכנים הורמונליים:
- קורס מתמשך של אסטרוגנים במהלך גיל ההתבגרות;
- אסטרוגנים לשלב הראשון של המחזור החודשי, פרוסטגנים לשלב השני.
במקרה של התפתחות סומטית כללית לא מספקת, משתמשים בהורמוני בלוטת התריס (נתרן לבותירוקסין 100-150 מק"ג ליום), סטרואידים אנבוליים (מתנדרוסטנולון 5 מ"ג 1-2 פעמים ביום, בהתאם לסוג ההפרעה). [ 17 ]
- אנטיביוטיקה נקבעת עבור תהליכים זיהומיים תכופים:
- סולבקטם/אמפיצילין (לתוך הווריד 1.5 גרם);
- קלוולנט/אמפיצילין (לתן תוך ורידי 1.2 גרם);
- צפאזולין (בדרך כלל 2 גרם תוך ורידי);
- צפורוקסים (1.5 גרם תוך ורידי);
- ונקומיצין (במקרה של אלרגיה לאנטיביוטיקה ממשפחת בטא-לקטם) 7.5 מ"ג/ק"ג כל 6 שעות או 15 מ"ג/ק"ג כל 12 שעות, למשך 7-10 ימים;
- ציפרופלוקסצין 200 מ"ג דרך הווריד פעמיים ביום למשך שבוע;
- אנטיביוטיקה של מקרליד אזיתרומיצין 500 מ"ג פעם ביום דרך הווריד במשך 3-5 ימים.
טיפול הורמונלי ארוך טווח מלווה לעיתים קרובות בתופעות לוואי לא רצויות שכל המטופלים צריכים להיות מודעים להן:
- כאב, הגדלה של בלוטות החלב;
- תיאבון מוגבר, לפעמים בחילות;
- ריריות יבשות;
- תחושת עייפות, חולשה;
- טרומבוז, תרומבואמבוליזם.
חשוב להבין שתופעות לוואי אינן מתרחשות בכל המטופלות, וגם חומרתן אינה זהה. יחד עם זאת, ללא טיפול הורמונלי, לעתים קרובות בלתי אפשרי לתקן את מצב הרחם ולהיפטר מהיפופלזיה, שכן הגדילה וההתפתחות של האיבר תלויות ישירות בייצור ההורמונים בגוף.
טיפול באמצעות תרופות הורמונליות
תרופות הורמונליות להיפופלזיה של הרחם כמעט תמיד הופכות לחוליה העיקרית בטיפול. הן עוזרות לאזן את הרקע ההורמונלי, מה שעוזר לשקם את התפתחות הרחם.
לרוב, התרופות המועדפות הן הסוכנים ההורמונליים הבאים:
- פמוסטון היא תרופה של אסטרדיול ודידגסטרון, אשר מפעילה את התפתחות מערכת הרבייה כולה, כולל החצוצרות. הטיפול הוא ארוך טווח, עם הפסקות: התוכנית נקבעת על ידי הרופא המטפל, תוך התחשבות במאפיינים האישיים של המטופלת ובתגובת גופה לטיפול.
- דופסטון נקבע לעתים קרובות לטיפול בהיפופלזיה של הרחם. הורמון זה הוא אנלוג מלאכותי של פרוגסטרון, וזה רלוונטי במיוחד כשמדובר בהיפופלזיה של רירית הרחם. דופסטון מייצב את מאזן ההורמונים בגוף אם נלקח בשילוב עם תרופות מורכבות אחרות. משך הטיפול הוא בדרך כלל יותר משישה חודשים. המינון והמשטר נקבעים על ידי הרופא באופן פרטני.
- אסטרופם היא תרופה המסייעת לייצוב מאזן האסטרוגן בגוף הנשי, להפעלת התפתחות איבר הרבייה העיקרי ולשיפור תפקוד החצוצרות. במקביל, נקבע מחזור חודשי. יש ליטול טבליה אחת מדי יום בבוקר. משך הטיפול נקבע על ידי הרופא באופן אישי. ככלל, הקורסים הם קצרי מועד (כ-2 חודשים), ולאחר מכן יש לקחת הפסקה.
- אובסטין מכיל הורמון נשי טבעי - אסטריול. הורמון זה מקיים אינטראקציה עם גרעיני תאי רירית הרחם, מנרמל את מצב האפיתל. ככלל, התרופה משמשת בצורת נרות: נרות אחת מוחדרת ביום עם ירידה הדרגתית במינון, בהתאם לדינמיקת הטיפול. נרות נרתיקיים מוחדרים לנרתיק בערב, לפני השינה.
- מיקרופולין הוא תכשיר אתניל אסטרדיול המבטל הפרעות הקשורות לחוסר אסטרוגן אנדוגני, מגרה התפשטות של רירית הרחם ואפיתל הנרתיק, ומקדם את התפתחות הרחם ומאפיינים מיניים משניים של נשים עם היפופלזיה.
טיפול הורמונלי לעולם לא צריך להתבצע באופן עצמאי: תרופות כאלה תמיד נקבעות על ידי רופא, ולאחר מכן צריכתן מנוטרת, תוך התאמת המינון ותדירות השימוש. יש לקחת בחשבון את תגובת גוף האישה לטיפול הורמונלי ואת הדינמיקה של הטיפול. [ 18 ]
טיפול פיזיותרפיה
פיזיותרפיה משמשת בהצלחה כתוספת לתרופות הרופא העיקריות לטיפול בהיפופלזיה של הרחם. להלן התופעות הנפוצות ביותר:
- טיפול מגנטי, המשתמש בשדה מגנטי, בעל השפעה אנטי-אדמטית ואנטי-דלקתית, משפר את זרימת הדם וממריץ מבנים תאיים.
- טיפול באולטרסאונד משפיע על האיבר ברמה התאית, מגרה את חילוף החומרים של הרקמות, המשולב עם ייצור חום בולט. כאשר הטמפרטורה עולה, זרימת הדם משתפרת, תסמונת הכאב נעלמת וההידבקויות מתרככות. בנוסף, ויברציות אולטרסאונד מפעילות את התפקוד ההורמונלי של השחלות, מה שעוזר לבסס את המחזור החודשי.
- פונופורזה מאפשרת להעביר תרופות ישירות למוקד הפתולוגי באמצעות גלי אולטרסאונד. זה מאפשר לתרופה לפעול באופן מקומי, מה שמפחית משמעותית את הסבירות לתופעות לוואי. לרוב, תרופות אנטיבקטריאליות, חומרים נוגדי דלקת וויטמינים מועברות לרקמות באמצעות פונופורזה.
- אלקטרופורזה "עובדת" באופן דומה לפונופוזיס, אך זרם חשמלי משמש להעברת תרופות.
בנוסף, עם היפופלזיה של הרחם, מומלץ לבצע עיסוי גינקולוגי: 10 דקות מדי יום במשך 1-1.5 חודשים. עיסוי רטט גינקולוגי מייעל את זרימת הלימפה והדם באגן, מה שמבטל גודש ומשפר תהליכים מטבוליים. הודות לעיסוי רטט, ניתן לחזק את המערכת הרצועה-שרירית של איבר הרחם ורצפת האגן. אינדוקטורמיה ודיקור גם שימושיים. [ 19 ]
טיפול צמחי
ניתן להשתמש בשיטות טיפול מסורתיות להיפופלזיה של הרחם, אך תהיה להן השפעה מועילה של ממש רק בשילוב עם הטיפול התרופתי העיקרי. במילים אחרות, טיפול שמרני מלא אינו ניתן להחלפה בתרופות ביתיות, אך בהחלט ניתן להשלים אותו.
תה צמחים, מרתחים וחליטות המבוססים על צמחי מרפא בעלי פעילות אנטי דלקתית והורמונלית משמשים בהצלחה כתרופות צמחיות לתיקון היפופלזיה של הרחם.
- אורטיליה סקונדה, או ירוק חורפי חד צדדי, מכיל גם פיטואסטרוגנים וגם פרוגסטרון צמחי, ולכן הצמח מיועד לטיפול במחלות גינקולוגיות רבות. לרוב, משתמשים בתמיסת ירוק חורפי חד צדדית בבית. להכנתה, יש לקחת 100 גרם של צמח יבש כתוש, לשפוך ליטר וודקה, להניח במקום חשוך. יש לשמור מתחת למכסה במשך שבועיים, לאחר מכן לסנן ולהתחיל ליטול: 35 טיפות עם כמות קטנה של מים בין הארוחות, פעמיים ביום. הטיפול הוא בדרך כלל ארוך טווח, מספר חודשים. אין ליטול את התרופה בילדות.
- לצמח "קנוטוויד", או "ציפורי היילנדר", יש השפעות אנטי דלקתיות, אנטיבקטריאליות, משתנות, נוגדות גידולים ומשככות כאבים. בשל הפיטונוטריינטים הכלולים בצמח, "קנוטוויד" יכול לעורר את מערכת הרבייה הנשית, להגביר את ייצור ההורמונים ולייצב את המחזור החודשי. הצמח נלקח בצורת מרתח. עשב מיובש בכמות של 20 גרם יוצקים עם 200 מ"ל מים רותחים, ומשרים במשך שעה תחת מכסה. יש ליטול לגימה אחת 3-4 פעמים ביום 30 דקות לפני הארוחות.
- מרווה יכולה לעורר את ייצור האסטרוגן על ידי גוף האישה ולווסת את הביוץ. תכשירים מהצמח נלקחים בשלב הראשון של המחזור, לאחר סיום הדימום הווסתי (בערך ביום הרביעי-חמישי). אין ליטול מרווה לטיפול באנדומטריוזיס, גידולים או יתר לחץ דם חמור. להכנת התרופה, יש לקחת כף אחת מהצמח היבש, לחלוט 200 מ"ל מים רותחים, להמתין עד להתקררות, לסנן ולאחסן במקרר. במהלך היום יש לשתות את כל החליטה, שהם כ-50 מ"ל 4 פעמים ביום.
- אלקמפן מייצב בהצלחה את המחזור החודשי, משפר את זרימת הדם באזור הרחם, ובכך מקדם את התפתחות האיבר. כדי להכין חליטה מהצמח, 2 כפות של חומר גלם יוצקים עם 0.5 ליטר מים רותחים ומשאירים תחת מכסה למשך חצי שעה. לאחר מכן, מסננים את החליטה ומחלקים אותה לשני חצאים: חלק אחד שותים בבוקר חצי שעה לפני ארוחת הבוקר, והשני - שעה לפני ארוחת הערב. יש ליטול את התרופה מדי יום. אם מופיעות בחילות או חולשה, המינון מופחת.
- מברשת אדומה היא תרופה צמחית טבעית המשמשת באופן פעיל לטיפול במיומות, שרירנים, מסטופתיה, שחיקות צוואר הרחם, מחלת שחלות פוליציסטיות, וסת לא סדירה ואפילו היפופלזיה של הרחם. לטיפול בהיפופלזיה, השתמשו בתמיסה של הצמח: 50 גרם של חומרי גלם יבשים מרוסקים יוצקים עם 0.5 ליטר וודקה, ומשרים בצורה סגורה במקום חשוך למשך חודש (לפעמים צריך לנער). לאחר מכן סננו את התמיסה והתחילו ליטול כפית אחת שלוש פעמים ביום 40 דקות לפני הארוחות. משטר הטיפול הוא כדלקמן: ארבעה שבועות של נטילה - שבועיים של הפסקה.
טיפול כירורגי
במקרה של היפופלזיה נלווית של רירית הרחם על רקע חוסר יעילות של טיפול שמרני, הרופא רשאי לרשום התערבות כירורגית, הכוללת גרידה אבחנתית נפרדת. הניתוח כולל כריתה של שכבת הרחם הפנימית (מה שנקרא ניקוי) כדי להפעיל את תהליכי ההתחדשות והצמיחה שלאחר מכן של השכבה התפקודית של רירית הרחם.
ההתערבות מתבצעת באמצעות הרדמה תוך ורידית כללית דרך גישה נרתיקית (ללא חתכים).
ביצוע המניפולציות הכירורגיות נשלט באמצעות היסטרוסקופ, מה שהופך את הניתוח למדויק ובטוח.
ההתערבות הכירורגית נמשכת עד חצי שעה, ולאחר מכן המטופלת מאושפזת במחלקת אשפוז יום, שם היא נמצאת תחת השגחת מומחים רפואיים במשך מספר שעות. אם היא מרגישה טוב ואין סיבוכים, האישה יכולה לחזור הביתה באותו היום. [ 20 ]
מְנִיעָה
אמצעי מניעה נחוצים, קודם כל, במהלך ההכנה להריון ובשלב ההתעברות. מניעה ראשונית של היפופלזיה של הרחם עשויה לכלול את האמצעים הבאים:
- תזונה נכונה לנשים בתקופת הפוריות, אספקת כל הוויטמינים והמיקרו-אלמנטים הדרושים לגוף הנשי, ונטילת תוספי תזונה המומלצים על ידי הרופא.
- הימנעו מעישון ושתיית אלכוהול, הן בשלב התכנון והן במהלך ההריון. עליכם גם להיזהר ממזונות ומשקאות מזיקים.
- מניעת חשיפה של גוף האישה לחומרים מסוכנים, בפרט מתכות כבדות, חומרי הדברה ותרופות מסוימות.
- מניעה בזמן של מחלות זיהומיות, חיסון (לדוגמה, ניתן לתת חיסון נגד אדמת לפחות 4 שבועות לפני ההריון לחולים שלא חוסנו בעבר ולא חלו באדמת בילדות).
יש צורך לדאוג לבריאות מערכת הרבייה כולה של הילדה מרגע לידתה. מומלץ להציג את הילד לרופא - גינקולוג ילדים - כבר בינקותו. זה הכרחי כדי שהמומחה יוכל להעריך את התפתחות איברי המין של התינוק.
הן בילדות המוקדמת והן בשלבי גיל מאוחרים יותר, יש להגן על הילד מפני לחץ, לספק לו תזונה תקינה, לשמור על היגיינה ולמנוע מחלות זיהומיות ודלקתיות.
בתקופת גיל חשובה מאוד - גיל ההתבגרות, החל מגיל 11 בערך, ילדה צריכה להיות מוגנת במיוחד מפני פתולוגיות זיהומיות, ובמיוחד מפני ויראליות. יש צורך לחסל את כל מקורות ההדבקה האפשריים בגוף - למשל, עששת, דלקת שקדים כרונית וכו'.
לעבודה הסברתית עם ילדים יש תפקיד חשוב מאוד: חשוב להסביר לילד מדוע עישון, שתיית אלכוהול, שימוש בסמים וחומרים רעילים מזיקים. גורמים אלה גורמים נזק רב לגוף הילד, מכיוון שיש להם גונדוטוקסיות.
חוסר שינה קבוע, צום, התחלה מוקדמת של פעילות מינית ועומס פסיכו-רגשי משפיעים לרעה על התפתחות מערכת הרבייה הנשית בכללותה.
תַחֲזִית
אם היפופלזיה של הרחם נגרמת עקב הפרעות במערכת האנדוקרינית, טיפול בזמן יכול להיות יעיל. עם זאת, צורה חמורה של פגם מולד אינה ניתנת לתיקון, וההסתברות שאישה תיכנס להריון מצטמצמת כמעט לאפס. [ 21 ]
הטיפול בהיפופלזיה במידה יחסית קטנה הוא ארוך טווח, אך הפרוגנוזה לרוב חיובית: נשים רבות מצליחות לשאת בהצלחה וללדת תינוק המיוחל.
חשוב להבין כי על המטופלות להיערך באופן מיידי לטיפול ארוך טווח תוך הקפדה על כל המרשמים הרפואיים. תוצאת טיפול זה תלויה במידת האנומליה ובסיבות להופעתה. היפופלזיה של הרחם לא תמיד נרפאת לחלוטין. עם זאת, רופאים מצליחים לעתים קרובות להשיג את התוצאה הרצויה העיקרית: נשים נכנסות להריון והופכות לאימהות. העיקר הוא למצוא מומחה טוב שיבחר במיומנות את גישת הטיפול.

