המומחה הרפואי של המאמר
פרסומים חדשים
רחם כפול
Last reviewed: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
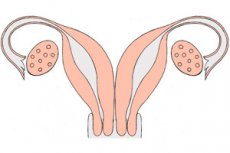
רחם כפול הוא הפרעה מולדת נדירה מאוד. זוהי פגם התפתחותי של איבר הרבייה, אשר במהלך התפתחותו הופך לזווג, כתוצאה מאי-איחוי עוברי של צינורות מולריאן. לרחם כפול שני צווארי רחם נפרדים ולעיתים אף נרתיק כפול: כל אחד מהרחמים מצויד בקרן אחת המחוברת לחצוצרה, ו"מסתכל" על השחלה המתאימה.
נשים עם רחם כפול לא תמיד מבינות את "המוזרות" שלהן, שכן האנומליה עשויה שלא להתבטא קלינית, והריון סביר למדי. אם ההפרעה יוצרת בעיות בבריאות הרבייה, הן פונות לניתוח - הדרך היחידה לתקן את הפתולוגיה.
אֶפִּידֶמִיוֹלוֹגִיָה
רחם כפול הוא פגם מולד במנגנון הרבייה. הפרעה זו מתרחשת כתוצאה מכשל מוחלט בחיבור צינורות מולריאן לאורך קו האמצע, מה שמוביל להיווצרות שני איברי רחם נפרדים עם מחיצת נרתיק. אנומליה זו נחשבת נדירה: שיעור ההיארעות נע בין 1:1000 ל-1:30000 (על פי מידע סטטיסטי שנאסף בארצות הברית של אמריקה, השכיחות היא מקרה אחד לכל 3,000 נשים).
כל אחד מהרחמים שנוצרו מחובר לחצוצרה אחת ולשחלה מתאימה.
התרחשות הריון תאומים, שבו העובר מתפתח ברחם נפרד, אצל חולות שאובחנו עם רחם כפול היא מקרה נדיר במיוחד, המתרחש בשכיחות של 1:1 מיליון.
התרחשות הריון עם רחם כפול נחשבת סבירה למדי, בתנאי שאין הפרעות רבייה אחרות. על פי הסטטיסטיקה, אי פוריות נצפית ב-12-30% מהחולות, ותדירות ההפלות משתנה בין 30-80%, כאשר תדירות הלידות המוקדמות היא כ-28 אחוזים. טרם הובהר האם אינדיקטורים כאלה הם רק תוצאה של אנומליה באיבר, או שמא רחם כפול משולב עם אי ספיקה מורפופונקציונלית וכשל במנגנון ההורמונלי ההיפותלמוס-יותרת המוח-שחלות, כמו גם הפרעה בהיווצרות מערכת השליה העוברית.
גסטוזה במהלך ההריון מזוהה בכ-10% מהנשים עם רחם כפול, תנוחת עובר לא תקינה נקבעה ב-15-20% מהמקרים. כמו כן נצפית שכיחות גבוהה של לידה כירורגית (ניתוח קיסרי) - ב-45% מהמקרים. היפוטרופיה עוברית זוהתה ב-27%, משקל לידה נמוך - ב-15% מהמקרים.
לדברי מומחים, נשים עם אנומליה חוות לעיתים קרובות לחץ דם גבוה במהלך ההריון, ורעלת הריון מתרחשת בתדירות כפולה מאשר אצל נשים הרות אחרות עם רחם תקין.
גורם ל רחם תאומים
מערכת השתן והשתן כולה נוצרת במהלך התקופה התוך-רחמית מחוליה עוברית אחת, כך שכל הפרעה בה יכולה להפוך לשורש היווצרותם של מספר פגמים בו זמנית. לדוגמה, רחם כפול נמצא לעתים קרובות בשילוב עם מחלות מולדות אחרות של מערכת השתן והשתן. בעיה כזו יכולה להופיע במקרים הבאים:
- בהפרעות גנטיות;
- בהריון קשה (הפלה ממושכת, הריון, חוסר בחומרים מזינים, זיהום תוך רחמי של העובר);
- שכרות ממושכת במהלך ההריון (לדוגמה, כתוצאה מסמים, שיכרון מקצועי וכו');
- מחלות מערכתיות מורכבות אצל האם המצפה.
במקרים רבים, לא ניתן לקבוע את הסיבה האמיתית להפרה.
הייזל ג'ונסון והרחם הכפול
אנומליה כזו כמו רחם כפול תמיד הייתה קיימת. עם זאת, תשומת לב רבה לבעיה הופיעה לאחר שסיפורה של הייזל ג'ונסון, אישה מהיי וויקומב (בריטניה), שהתגלה כי היא סובלת מכפילות מלאות, פורסם. הייזל השתתפה בתוכנית פופולרית בערוץ ITV, שם סיפרה לכל המדינה על הייחודיות שלה. היא ציינה, בין היתר, שהיא מרגישה די בנוח וכמעט ואינה סובלת מהאנומליה. הבעיה היחידה היא תחילת המחזור החודשי, שהוא קשה יותר ממה שהוא אמור להיות בדרך כלל.
הרופאים בדקו את המטופלת והגיעו למסקנה שאין צורך בתיקון כירורגי של הפגם בהייזל. עם זאת, אם האישה רוצה להיכנס להריון, היא תצטרך להיות תחת פיקוח מתמיד של מומחים - בפרט, בשל גודלם הקטן של איברי המין הפנימיים הכפולים. מומלץ ניתוח קיסרי.
גורמי סיכון
גורמי סיכון נפוצים במיוחד כוללים:
- חשיפה לסיכונים תעסוקתיים במהלך הריונה של אישה;
- הרגלים רעים (צריכת אלכוהול, עישון, התמכרות לסמים);
- זיהומים ויראליים במהלך ההריון (שפעת, טוקסופלזמוזיס, אדמת);
- השפעות משכרות של תרופות.
ישנן עדויות לנטייה גנטית אפשרית להתפתחות אנומליות באיברי הרבייה. לפיכך, נמצא כי הסיכון לפתח רחם כפול גדל במשפחות בהן תועדו בעבר מקרים של פגמים התפתחותיים אחרים - למשל, הכפלת הכליות, היפופלזיה וכו'.
גורמי סיכון במהלך ההריון כוללים:
- זיהומים ויראליים חריפים בדרכי הנשימה בשליש הראשון של ההריון;
- נטילת תרופות הורמונליות או תרופות נוגדות דלקת לא סטרואידיות, סליצילטים;
- גסטוזה.
נשים בסיכון זקוקות לאבחון טרום לידתי יסודי, להכנסת טקטיקות ניהול הריון רציונליות ולגילוי בזמן של הפרעות.
פתוגנזה
מבחינה פתוגנית, נבדלים מספר סוגים של התפתחות של רחם כפול:
- שכפול מוחלט, שבו ישנם שני איברי רחם ושני נרתיקים שאינם מחוברים זה לזה.
- שכפול לא שלמה, כאשר ישנם שני איברי רחם ושני נרתיקים, המופרדים במקום מסוים על ידי קרום שרירי-סיבי.
- שכפול מוחלט עם נרתיק אחד, שבו ישנם שני איברי רחם ושני צווארי רחם, אך נרתיק אחד.
- שכפול רחם עם צוואר רחם אחד ונרתיק אחד.
- הכפלת רחם, שבה יש איבר אחד מלא ואיבר אחד בסיסי (לא מפותח).
- רחם דו-קרני, מחולק חלקית לשני אזורים.
- רחם בצורת אוכף עם קרקעית קרקעית מעוותת ללא חלוקה של האיבר.
- רחם אחד, מחולק על ידי מחיצה (חלקית או מלאה).
איבר הרבייה הדו-קרני בעל קרום פנימי חופף חלקית (מה שנקרא תת-ספטיס של הרחם) מחולק לשני חצאים המחוברים באזור צוואר הרחם. גודל הקרום עשוי להשתנות. פגם זה קשור לספיגה חוזרת לא מספקת של צומת צינורות מולריאן.
בנוכחות קרום מחיצה שלם (uterus septis), כל חלל הרחם הפנימי מגודר, ויוצר שני חלקים מבודדים זה מזה - מהפונדוס ועד למערכת העצבים הפנימית.
הגוף הכפול (המחולק) וצוואר הרחם המשותף (uterus bicollis unicollis) הם זוג חללי רחם נפרדים החולקים תעלת צוואר הרחם המשותפת.
יש להבחין בין גוף כפול עם שינוי אטרופי או אטרטי בקרן אחת לבין אנומליה מולדת בהתפתחות חלק הרחם ואיחוי פוסט-טראומטי של חללו.
היווצרות רחם דו-קרני עם חלל פנימי אטרטי נובעת מאי-התמזגות צינורות מילר ואיגום חלליהם. לאיבר הרבייה עצמו יש מבנה חזק, או שיש לו חלל קטן נפרד באזור קרן אחת. [ 1 ]
תסמינים רחם תאומים
רוב המטופלות עם רחם כפול אינן מראות סימנים פתולוגיים: יש להן מחזור חודשי תקין וסדי, אם כי לעיתים הדימום החודשי כבד יותר. עם הכפלה מלאה של האיבר ונרתיק כפול, מופיעות בעיות בספירה האינטימית. [ 2 ]
אצל חלק מהנשים, התסמינים מתגלים מעט מאוחר יותר - בפרט, עלולות להתעורר בעיות הקשורות להריון וללידה:
- הפלה מאוימת לאורך כל תקופת ההיריון;
- הפסקת הריון ספונטנית בשלב מוקדם;
- הפלות מאוחרות;
- היווצרות הפלה רגילה;
- לידה מוקדמת;
- אִי פּוּרִיוּת.
עם איבר רחם שני בסיסי, עלולות להתעורר בעיות הקשורות להידרדרות זרימת הדם החודשי:
- כאב בבטן התחתונה, המתעצם במהלך הווסת;
- הגדלת הבטן, תחושת לחץ ונפיחות.
אם החלק הבסיסי מחובר לצוואר הרחם, ייתכן שיופיעו התסמינים הבאים:
- כתמים כמה ימים לפני המחזור החודשי ובמשך כמה ימים אחריו;
- דימום ווסתי כבד.
במצב כזה, הסיכון לפתח הריון חוץ רחמי עולה. בנוסף, ייתכן היווצרות של אנדומטריוזיס גניטלית, המלווה בתסמינים הבאים:
- הפרשות דמיות באמצע המחזור החודשי;
- חולשה גוברת, עייפות;
- אלגומנוריאה;
- כאבי אגן;
- בעיות בכניסה להריון;
- היפר-וסת;
- אי סדירות של המחזור החודשי;
- כאב ואי נוחות במהלך ואחרי קיום יחסי מין.
לעתים קרובות, המטופלת אפילו לא חושדת שיש לה מאפיין כזה - רחם כפול. האישה חיה חיים נורמליים, מתחתנת, נכנסת להריון, יולדת ילד. ברוב המקרים, הכל מתנהל ללא תסמינים ספציפיים. קשיים עלולים להתעורר אם מדובר לא רק ברחם כפול, אלא גם בנרתיק כפול.
חלק מהמטופלות חוות מחזורים כבדים במיוחד ולא נוחים במיוחד: הפרעה כזו עשויה לשמש סיבה להתייעצות עם רופא, כאשר מתגלה אנומליה התפתחותית.
שינויים בתצורה של האיבר ברחם כפול יכולים להשפיע לרעה על תפקודם של איברים סמוכים אחרים: האישה מרגישה שמשהו לא בסדר איתה. אי הנוחות יכולה להיות פיזית (כאבי בטן, תחושת נפיחות ולחץ) וגם פסיכולוגית (אם המטופלת מודעת לתכונותיה). אנשים רבים מקשרים בטעות רחם כפול עם נחיתות נשית, חוסר יכולת, חוסר אפשרות לאמהות ולהקים משפחה. מצב הרוח הפסיכולוגי של המטופלות חשוב מאוד להריון: אם אתן מכינות את עצמכן מראש לכישלון, הרי שההתעברות עלולה לא להתרחש (כמו, אגב, אצל נשים עם רחם תקין). בעיות בהריון מתעוררות גם בנוכחות הפרעות נלוות - למשל, תת-תפקוד שחלתי, חוסר הורמונלי וכו'. רחם כפול הוא פתולוגיה נדירה, אך לעיתים רחוקות אף יותר קורה שאחד הרחמים או שניהם אינם מפותחים מספיק.
רחם כפול והריון
ברוב המקרים, רחם כפול אינו מהווה מכשול להריון - אלא רק בתנאי שאין פגמים מצד איברי הרבייה האחרים.
כאשר אישה נכנסת להריון, היא עלולה להתמודד עם הבעיות הבאות:
- הפסקת הריון ספונטנית;
- לידה מוקדמת;
- מיקום לא טיפוסי של העובר;
- דימום רב לאחר לידה.
לרוב, עם רחם כפול, רק אחד מאיברי הרחם מוכן במלואו להתעברות ולהריון, בעוד שלשני יש מאפיינים חלשים במקצת - ניתן לסווג אותו כאיבר בסיסי. ראוי לציין שככל שההריון מתקדם, גם "בסיסי" זה מתחיל לעלות, מה שמתרחש בערך עד החודש החמישי, הקשור לפעילות הורמונלית מוגברת.
עבור רוב המטופלות, רחם כפול אינו מהווה סכנה כלשהי, אינו פוגע בתפקוד הרבייה ואינו דורש התערבות רפואית. עם זאת, יש להתקיים בהריון תחת פיקוח רפואי קבוע כדי למנוע סיבוכים והפרעות במהלך תהליך ההיריון.
אם מתרחשת הפלה ספונטנית, מתבצעת גרידה דחופה של האיבר הראשון והשני. [ 3 ]
במקרים בודדים, נצפה הריון בשני רחמים בו זמנית: במצבים כאלה, אישה הייתה יולדת תחילה תינוק אחד, ורק כמה שבועות לאחר מכן תינוק שני.
הצורך בהפסקת הריון רפואית נדון במקרים הבאים:
- אם העובר אינו מחובר כראוי (לדוגמה, למחיצה הבין-רחמית);
- במקרה של היפופלזיה של אנדומטריום הרחם;
- במקרה של אי ספיקה צווארית;
- כאשר עובר מתפתח באיבר בסיסי שאינו מתאים להשתלה. [ 4 ]
סיבוכים ותוצאות
נוכחות של רחם כפול מובילה לעיתים לשגיאות אבחון. כתוצאה מכך, נקבע טיפול שגוי, כולל התערבויות כירורגיות לא מוצדקות כגון כריתת התוספתן, כריתת צינור, הסרת תוספים, הסרת תעלת צוואר הרחם והסרת נרתיק.
השלכות לא נעימות נוספות עשויות לכלול:
- קשיים באינטימיות (תחושות לא נעימות וכו');
- הצטברות של דם וסת בחלק הבסיסי של הרחם;
- תהליכים זיהומיים (היווצרות חללים מוגלתיים באיברי המין הפנימיים);
- קשיים בלידת ילד (הפלות ספונטניות, לידות מוקדמות);
- קשיים בהריון (אי פוריות).
אבחון רחם תאומים
שיטות האבחון העיקריות המאפשרות גילוי רחם כפול הן הבאות:
- בדיקת אולטרסאונד (רצוי טרנס-ווגינלית);
- היסטרוסקופיה, היסטרוסלפינגוגרפיה;
- דימות תהודה מגנטית;
- לפרוסקופיה.
השלב הראשון של האבחון כולל בדרך כלל הליכים נגישים יותר: אולטרסאונד ודימות תהודה מגנטית. אך אנדוסקופיה בצורת לפרוסקופיה והיסטרוסקופיה מתאימה אם יש צורך לשלב אבחון וטיפול במחלה. במקרה זה, ניתן לא רק לזהות את האנומליה, אלא לפעמים גם להסיר את הקרן הבסיסית שאינה מתפקדת.
אבחון אינסטרומנטלי בצורת אולטרסאונד ודימות תהודה מגנטית נחשב לאינפורמטיבי, בטוח ונגיש ביותר. הם אינם חושפים את הגוף לקרינה, אך מאפשרים לקבוע שינויים אנטומיים מדויקים באיברי הרבייה. במקרה של הכפלה מלאה, במהלך אבחון MRI, מוצגים שני איברי רחם מבודדים, מכל אחד מהם יוצאת חצוצרה עם שחלה, שני צווארי רחם מבודדים ושני נרתיקים (מחיצה נרתיקית שלמה). שני צווארי רחם ונרתיקים נמצאים במגע הדוק בין הדופן. שני איברי הרחם והנרתיקים יכולים להיות מופרדים זה מזה על ידי שלפוחית השתן ו/או פי הטבעת, או לגעת זה בזה על ידי הדפנות. רחם כפול יכול להיות שלם לחלוטין מבחינה אנטומית ופיזיולוגית, או בעל מחצית שנייה לא מפותחת. באמצעות בדיקה משוקללת T2, ניתן להבחין בשכבות של הרחם, בהתאם לעוצמת האות:
- השכבה ההיפר-אינטנסיבית המרכזית מתאימה לאנדומטריום ולרקמה הרירית המצפה את חלל הרחם.
- שכבה צרה הסמוכה לשכבה המרכזית, המכונה אזור המעבר.
- השכבה החיצונית היא המיאומטריום, בעל עוצמת אות ממוצעת.
כבדיקות נוספות, המטופל מקבל בדיקות מעבדה:
- בדיקת דם כללית;
- ניתוח שתן כללי;
- קרישה;
- בדיקת דם ביוכימית (אוריאה, קריאטינין, חלבון כללי, גלוקוז);
- מחקרים הורמונליים.
הצורך בטיפול נקבע, קודם כל, על ידי נוכחות תלונות מצד המטופלת. על הרופא לקבל מידע על איכות חיי המין של האישה, האם היו ניסיונות להיכנס להריון, האם היו בעיות אחרות במערכת השתן והאיברי (מחלות, ניתוחים, הפלות, הפלות וכו'). איכות תפקוד הווסת מנותחת בהכרח, והשאלות הבאות מתבהרות:
- תקופת תחילת הווסת הראשונה (באיזה גיל);
- סדירות המחזור החודשי;
- דימום שופע;
- כאב בתחילת הווסת;
- משך המחזור;
- נוכחות של הפרשות מהנרתיק באמצע המחזור.
בנוסף, מתבצעת בדיקה בכיסא גינקולוגי, בדיקה נרתיקית דו-ידנית (הכרחית למישוש גודל איברי המין הפנימיים, הקשר ביניהם, מצב הרצועות, ניידות הגברי גוף, כאב וכו'). [ 5 ]
אבחון דיפרנציאלי
כיום, ישנן לא מעט שיטות מודרניות להמחשת איברים פנימיים. אך למרות זאת, אבחון של רחם כפול יכול להיות קשה, מה שגורם לזיהוי שגוי של הפתולוגיה. על פי הסטטיסטיקה, אבחנות שגויות, ובהתאם, מרשם שגוי של טיפול לרחם כפול מוביל להתערבויות כירורגיות לא מוצדקות בכ-30% מהמקרים. כדי להימנע מכך, מומחים ממליצים, אם יש חשד להכפלת איברים, לבצע MRI חובה, המאפשר הבחנה מדויקת יותר של מחלות ומספקת מידע רב יותר על הפתולוגיה הקיימת.
הקשיים הגדולים ביותר באבחון מבדל מתעוררים עם סוגים כאלה של אנומליות רחמיות כמו הכפלה מלאה, דו-קרנית, נוכחות של מחיצת רחם ורחם בצורת אוכף.
ניתן להשתמש בהיסטרוסקופיה והיסטרוסלפינגוגרפיה כדי לחשוד באנומליה. עם זאת, שיטות אלו אינן תמיד ישימות, בעיקר בשל פולשניותן: הליכים כאלה אינם משמשים עבור ילדים ונערות צעירות שלא קיימו יחסי מין בעבר. בנוסף, היסטרוסקופיה והיסטרוסלפינגוגרפיה מספקות תמונה של קווי המתאר הפנימיים בלבד של חלל האיבר, ומידע זה אינו מספיק לאבחון מבדל. ניתן לבדוק את קווי המתאר החיצוניים באמצעות לפרוסקופיה, אך גם שיטה זו פולשנית. [ 6 ]
בין השיטות הלא פולשניות לפירוש אמין של פתולוגיה, נעשה שימוש באולטרסאונד ובהדמיית תהודה מגנטית, המאפשרות להעריך את קווי המתאר הפנימיים והחיצוניים של הרחם. מכיוון שאולטרסאונד טרנס-ווגינלי הוא אופטימלי, הליך זה אינו מומלץ לילדים ולבנות לפני תחילת הפעילות המינית. לכן, עדיפות ניתנת לעתים קרובות ל-MRI, עם ניתוח התצורה בתמונה משוקללת T2 במישור סטנדרטי (קורונלי, מצויר לאורך ציר גוף הרחם). לצורך בידול נוסף, החלקים הביניים של החצוצרות משמשים כנקודות בקרה לציור קו ביניהן.
למי לפנות?
יַחַס רחם תאומים
אין צורך בטיפול אם רחם כפול אינו גורם לבעיות בתפקוד הרבייה, המיני והווסת, ואינו סובל מסיבוכים והפרעות מצד איברים אחרים. נדרשת גישה מיוחדת לטיפול אם האנומליה מלווה בהצטברות של דם ווסתי בחללי איברי הרבייה. פתולוגיה זו מאופיינת בכאב חמור, במיוחד עם תחילת מחזור חודשי חדש. חלק מהנשים מפתחות סיבוכים זיהומיים בצורה של היווצרות מוקדים דלקתיים מוגלתיים.
טיפול כירורגי נחוץ אם למטופלת יש בעיות בהיבט המיני, בעיות בהתעברות ובלידת ילד. סוג ההתערבות ומורכבותה תלויים בפגם הספציפי ובמידתו. במקרה זה, ניתוח הוא הדרך היחידה לתקן את הפתולוגיה. מנתחים משתמשים בדרך כלל בטכניקות זעיר פולשניות, כולל טכנולוגיית לייזר וקרישת דם. אחת הניתוחים הנפוצים ביותר היא היסטורוסקטוסקופיה, שבמהלכה הרופא מסיר את מחיצת הגוף המחלקת את האיבר לשני חלקים.
באופן כללי, ישנן האינדיקציות הבאות להתערבות כירורגית:
- מבנה לא תקין של הנרתיק שמפריע לחיי מין תקינים;
- רחם שני בסיסי סגור;
- רחם שני לא מפותח, עם סבירות גבוהה לפתח הריון חוץ רחמי בו;
- הפלות שגרתיות;
- מחיצת רחם;
- שילוב של רחם כפול ואנומליות ופתולוגיות אורוגינקולוגיות אחרות.
במקרה של הפרעות בזרימת הדם במחזור החודשי, מנותקים דפנות הנרתיק, נוצר מגע בין החלל ה"עובד" לחלל הסגור, פותחים ומנקזים את אתר ההצטברות, מתבצע חיטוי הנרתיק. במהלך הלפרוסקופיה, נבדקת לוקליזציה של הרחם, מתבצע הליך לריקון האתר ומחוטאים את חלל הבטן.
אפלזיה נרתיקית היא אינדיקציה לשימוש בקולפולוגציה (בוז'נאז') וקולפואיזיס (היווצרות מלאכותית של תעלת הנרתיק מרקמת הבורסה הסרוסית של הרקטום).
אם נמצא כי לאישה מחיצה תוך רחמית דקה, עדיף לבצע ניתוח טומפקינס, המאפשר יצירת חלל רחם טוב. [ 7 ]
מחיצה לא שלמה אך צפופה היא אינדיקציה לניתוח ג'ונס. על מנת ליצור חלל אחד באיבר, המנתח מבצע כריתה חלקית בצורת טריז של הממברנה, ולאחר מכן הוא מנתח את החלקים הנותרים. כתוצאה מכך, נוצר חלל רחם גדול מספיק תוך שמירה על האנדומיומטריום.
רחם דו-קרני עם איחוי קרניים נמוך מהווה אינדיקציה לניתוח שטרסמן, ובאיחוי גבוה או בינוני, גוף הרחם מנותק מתחת לאזור איחוי הקרניים, ולאחר מכן נפתחים חללי הקרניים הראשונה והשנייה. שיטת התערבות זו מקלה על ההחלמה ומפחיתה את הטראומה מהניתוח.
במקרה של הכפלה מלאה, מתבצעת פעולה דו-שלבית, המורכבת מהשלבים הבאים:
- דיסקציה של מחיצת הנרתיק ויצירת צוואר רחם יחיד;
- ביצוע ניתוח פלסטי (מטרופלסטיה).
סיבוך של ניתוח כזה עשוי להיות התפתחות של אי ספיקה איסתמית-צווארית.
מְנִיעָה
אין מניעה ספציפית להתפתחות רחם כפול. ניתן להגביל את הסיכון לאנומליה אם מתכוננים בקפידה להריון ומקיימים את כל המלצות הרופא לאורך כל תקופת ההיריון.
מומחים מדברים על אמצעי המניעה הבאים:
- לבקר אצל גינקולוג באופן קבוע (פעמיים בשנה);
- לתכנן ולהתכונן להריון בצורה יעילה (להיבדק באופן מלא, לטפל במחלות כרוניות וזיהומים קיימים);
- למנוע התפתחות הריון לא רצוי, לא לכלול הפלות;
- להירשם לרופא מיילד-גינקולוג לצורך הריון בזמן (לפני השבוע ה-13 להריון);
- במהלך ההריון, בקרו אצל הרופא באופן קבוע (רצוי פעם ב-7-14 ימים, לעתים קרובות יותר במידת הצורך), ופעל לפי המלצותיו;
- לוותר על הרגלים רעים, לאכול כרגיל ומזין, לא ליטול תרופות עצמיות, להימנע משיכרון.
אידיאלי אם זוג יפנה לייעוץ מרופא בשלב תכנון ההריון. במצב כזה, לרופא יש הזדמנות לערוך את הבדיקות הנדרשות, לגבש תוכנית אישית של אמצעי מניעה הדרושים ליצירת תנאים אופטימליים להבשלת הביצית, להשרשתה ולהתפתחות העובר.
תַחֲזִית
נשים עם סוגים שונים של רחם כפול לעיתים קרובות סובלות מפתולוגיות גינקולוגיות וחוץ-גניטליות במקביל, דבר המסבך את הפרוגנוזה של האנומליה. מומחים מדברים על שכיחות גבוהה יחסית של אי פוריות והפלה.
הסוג הלא רצוי ביותר מבחינה פרוגנוסטית של פתולוגיה נחשב לרחם דו-קרני עם איחוי קרניים באמצע ובשליש התחתון, כמו גם נוכחות של מחיצה תוך רחמית. עם פגמים אלה, קיימת הסבירות הגבוהה ביותר לאי פוריות, הפלה רגילה והיפרדות שליה מוקדמת. עם רחם שני בסיסי, מתפתח לעיתים קרובות הריון חוץ רחמי, מתגלה פיגור בגדילת העובר או תנוחת עובר לא תקינה. לידת פגים ופגים במשקל נמוך דורשת החייאה דחופה ותקופת החלמה ארוכה.
עם מחיצת רחם, איבר דו-קרני או איבר בצורת אוכף, הסיכון לפתח אי ספיקה איסתמית-צווארית אצל נשים בהריון עולה.
כדי לשפר את הפרוגנוזה, מומלץ לאתר אנומליות מוקדם, ולנטר את המטופלות במהלך תכנון ההתעברות ולאורך כל ההריון. על מנת לאתר פגמים משולבים אפשריים בהתפתחות מערכת השתן והשתן, כל הנשים עם רחם כפול צריכות לעבור בדיקת אולטרסאונד של הכליות. במהלך ההריון, מומלץ לאשפז את האם ההרה בתקופות קריטיות: משבוע 8 עד 12, משבוע 16 עד 18, משבוע 26 עד 28.
אין צורך לבצע גרידה של האיבר השני שאינו בהריון לאחר הלידה. ביום הרביעי מתבצעת אולטרסאונד: אם מתגלה המטומטרה, מתבצע הליך שאיבת ואקום. [ 8 ]
עם זאת, עבור מטופלות רבות, רחם כפול אינו מהווה מכשול לחיי מין מלאים או להריון ולידה. עם זאת, מעקב גינקולוגי קפדני במהלך ההריון עדיין צריך להיות חובה.

