המומחה הרפואי של המאמר
פרסומים חדשים
ציסטה בטחול אצל ילד ומבוגר
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
ציסטה ספלנית היא מונח המאחד מספר פתולוגיות, המאופיינות בתסמין נפוץ - נוכחות של תצורה ציסטית בפרנכימה של האיבר.
אבחנה כזו היא תמיד חמורה למדי ודורשת התערבות רפואית מיידית. העובדה היא שהטחול ממלא תפקיד מרכזי במערכת החיסון האנושית. לכן, כל בעיה באיבר זה חייבת להיפתר באופן מיידי, מבלי להמתין להחמרת הפתולוגיה. [ 1 ]
אֶפִּידֶמִיוֹלוֹגִיָה
ציסטה בטחול היא מונח קיבוצי שמשמעותו מספר וריאציות פתולוגיות בו זמנית עם היווצרות חללי נוזל בפרנכימה של הטחול. מחלה כזו מאובחנת בכ-1% מכלל תושבי כדור הארץ, ובעיקר במהלך בדיקות מונעות (בשל התמונה הקלינית הסמויה).
לרוב מתגלים נגעים שאינם טפיליים, המהווים 60-70% מכלל הציסטות בטחול. [ 2 ] מבין הנגעים הטפיליים, אכינוקוקוזיס היא המובילה: היא מתגלה ב-60% מהמקרים. [ 3 ]
כ-2% מהחולים מדווחים על היעדר תסמינים כלל. ב-70-80% מהמקרים, ישנן תלונות על כאבי בטן תקופתיים, שלעיתים לא מיוחסים להם חשיבות רבה. [ 4 ]
גברים ונשים כאחד רגישים באותה מידה למחלה, אם כי על פי נתונים מסוימים, נשים נוטות לחלות מעט יותר. הפתולוגיה נמצאת כמעט בכל מדינות העולם. הגיל הממוצע של החולים הוא 35-55 שנים. [ 5 ]
גורם ל ציסטות טחול
הטחול הוא איבר לא מזווג האחראי על תהליך ההמטופויאזה, הגנה חיסונית ואספקת דם בגוף האדם. לאיבר צורה אליפסה שטוחה והוא מורכב בעיקר מרקמה לימפואידית.
רוב הפתולוגיות של הטחול הן מחלות משניות הנובעות מהפרעות באיברים ומערכות אחרים, או מהשפעות חיצוניות. כלומר, הגורמים עשויים להיות מחלות דם, פתולוגיות חיסוניות, תהליכי גידול, הפרעות מערכתיות או פגיעות טראומטיות. [ 6 ] לעתים קרובות, המקור העיקרי לבעיות הוא התקפי לב, מורסות, קרעים טראומטיים, הפרעות במחזור הדם, וכן:
- התפתחות עוברית לא תקינה של העובר (היווצרות חללים);
- פגיעות בטן סגורות ופתוחות, התערבויות כירורגיות;
- תהליכים דלקתיים חריפים הנגרמים על ידי זיהומים חמורים;
- פתולוגיות טפיליות. [ 7 ]
לאחר ניקוב במהלך תהליך דלקתי מוגלתי, או לאחר אוטם טחול, עולה ההסתברות להיווצרות חללים ברקמות שעברו שינוי פתולוגי, שבהן נוצרים בהדרגה דפנות, והקפסולה המתקבלת מתמלאת בתוכן סרוזי. אלמנט חלל נוצר גם לאחר חבורות ופצעים קשים, ניתוחים בחלל הבטן, וכן כאשר טפילים וזחליהם חודרים לגוף האדם.
גורמי סיכון
קבוצות הסיכון כוללות:
- אנשים החיים באזורים שבהם אכינוקוקוזיס נמצא באופן טבעי, או פשוט באזורים כפריים;
- אנשים הבאים במגע קבוע עם חיות משק, כלבים (חצר, בית, שירות, ציד וכו');
- אנשים הבאים במגע עם בשר ודגים נאים, עם איברים פנימיים נאים של בעלי חיים;
- נציגים של מקצועות מסוכנים או ספורטאים;
- אנשים שאוכלים באופן קבוע פירות יער לא שטופים, ירקות, פירות, דגים נאים או בשר;
- עובדים בחוות גידול בעלי חיים, מפעלי עיבוד בשר, בתי מטבחיים או מתקני סילוק בעלי חיים;
- וטרינרים, עובדי עיבוד פרוות, חוות פרוות, גני חיות, עובדי עיבוד עורות וכו';
- חולים שעברו ניתוח באיברי הבטן.
פתוגנזה
למרות העובדה שציסטה בטחול היא מחלה שנחקרה היטב, מומחים אינם יכולים לענות בבירור על השאלה לגבי הגורם להיווצרות הגידול. ייתכן בהחלט כי לתכונות המולדות של האיבר יש תפקיד מסוים.
ציסטות בטחול מחולקות באופן קונבנציונלי לשתי קטגוריות גדולות: גידולים אמיתיים ושקריים. סיווג זה אושר עוד בשנת 1924, כלומר, לפני כמעט מאה שנה. מקובל בדרך כלל שציסטה אמיתית היא מולדת, וציסטה מזויפת היא נרכשת. [ 8 ]
מהסיווג שצוין מתברר כי פתולוגיה מולדת מתרחשת, כמו כל פגם התפתחותי, במהלך תקופת היווצרות האיברים בעובר ברחם האם. ליתר דיוק, ההפרעה מתרחשת בזמן היווצרות מצע כלי הדם המזין את הטחול. סביר להניח שציסטה בטחול העובר נגרמת מסיבות גנטיות. קורה גם שרקמות טחול לא טיפוסיות נודדות למבנה האיבר ועם הזמן מעוררות היווצרות ציסטה. [ 9 ]
פתולוגיות נרכשות ברוב המקרים מיוצגות על ידי השלכות טראומטיות, אך רופאים רבים מבחינים בין מחלות טפיליות לקטגוריה מיוחדת ונפרדת. יחד עם זאת, ציסטות רבות שאובחנו מוכרות כאידיופתיות - כלומר, מומחים אינם יכולים לקבוע בדיוק איזה גורם גרם לבעיה: האם מדובר בהשפעות חיצוניות או בשינויים בתוך איברים ומערכות.
תסמינים ציסטות טחול
התמונה הקלינית עשויה להשתנות בעוצמתה, בהתאם למיקום הגידול, גודלו ומידת הדחיסה של איברים ורקמות אחרים. אם ציסטת הטחול אינה גדולה (עד 20 מ"מ), אז התסמינים נעדרים לעיתים קרובות. הסימנים הראשונים מופיעים כאשר מתפתח תהליך דלקתי, או כאשר מתרחשת דחיסה של מבנים סמוכים.
ככל שמתפתחת דלקת, מטופלים מציינים:
- תחושת חולשה, סחרחורת, לפעמים בחילה;
- כאב תקופתי, תסמונת כאב עמום מההיפוכונדריה השמאלית.
בהדרגה, הכאב מתגבר, ותהליך העיכול עלול להיפגע. באזור הטחול, תחושת כבדות ואי נוחות גוברת, הנשימה מתקשה, ומופיע שיעול יבש. קוצר נשימה ותחושת אי נוחות בחזה עלולים להופיע במהלך נשימה עמוקה. חלק מהמטופלים חווים כאב המקרין לעצם הבריח השמאלית, לכתף ולשכמות, עם עלייה לאחר האכילה.
עבור ציסטות מרובות או עבור גידול בעל ממדים גדולים, אופייניות הפרעות באיברי חלל הבטן. בפרט, עיכול מופרע, מופיעות בעיות בקיבה, בחילות וגיהוקים הם לעתים קרובות דאגה.
תוספת של תהליך מוגלתי-דלקתי מתבטאת בעלייה בטמפרטורת הגוף, צמרמורות ואי נוחות כללית. [ 10 ]
ציסטה בטחול אצל מבוגר
ציסטה בטחול היא פתולוגיה המתקדמת באיטיות: מהלך חריף כמעט ואינו אופייני לה. לכן בבגרות ניתן לזהות הן תצורות נרכשות והן תצורות מולדות, שנוכחותן לא הייתה צפויה לאדם קודם לכן. רופאים מציינים כי הבעיה ברוב המקרים הופכת ל"ממצא מקרי", במיוחד כשמדובר בגידולים קטנים.
חללים גדולים ונפחיים קלים הרבה יותר לגילוי, מכיוון שהם מתגלים קלינית, גורמים להפרה של תפקוד האיברים, מזיזים את הטחול עצמו או איברים סמוכים. במצב כזה, הטחול הגדול יביע תלונות על אי נוחות, כבדות בהיפוכונדריה משמאל. עם זאת, ישנם מקרים רבים שבהם אפילו אלמנטים פתולוגיים גדולים אינם מלווים בתסמינים משמעותיים. פתולוגיה כזו מאובחנת באמצעות סריקת אולטרסאונד של חלל הבטן. לאחר אישור המחלה, ניתן להפנות את המטופל בנוסף לטומוגרפיה ממוחשבת עם הכנסת חומר ניגוד, או להדמיית תהודה מגנטית. הליכי אבחון כאלה מסייעים לקבוע את מיקום האובייקט, לברר את הגודל, היחס לגבעול הטחול, היכן עוברים כלי הדם. חשוב שהרופא יעריך מידע זה, מכיוון שהצורך בהתערבות כירורגית ומאפייני יישומה תלויים בכך. הדמיית תהודה מגנטית מאפשרת לך להבין האם מדובר בפלישה טפילית: במהלך ההליך, הממברנה המשנית והפנימית, או הטפיל עצמו, נראים היטב. בנוסף, חשוב מאוד לבצע אבחון דיפרנציאלי של האלמנט עם גידול ממאיר ולהעריך את דינמיקת הצמיחה.
ציסטה בטחול והריון
במהלך בדיקת אולטרסאונד של נשים בהריון, מתגלות לעיתים קרובות מחלות של איברים אחרים שיכולות להשפיע על מהלך ותוצאה של תהליך ההיריון, או אף להפוך לאינדיקה להפסקת הריון. אם מתגלה ציסטה במהלך הבדיקה, פעולות הרופאים הנוספות תלויות בהערכת הסבירות לסיבוכים, כגון:
- קרע של הקפסולה הציסטית;
- דימום תוך-ציסטי;
- קרע באיברים וכו'.
ההליכים הבאים הם חובה עבור נשים:
- אולטרסאונד;
- פטומטריה;
- אולטרסאונד דופלר של זרימת דם ברחם ובעובר.
השיטות המועדפות לטיפול במחלות חלל הבטן, איברי האגן והחלל הרטרוצפקיאלי אצל נשים במהלך ההריון הן התערבויות זעיר פולשניות תחת בקרת אולטרסאונד. במקרה של גידולים גדולים, מבוצע ניקוז ציסטי עם בקרת אולטרסאונד לפי סלדינגר, עם שאיבת התוכן וניתוח ציטולוגי לאחר מכן.
ציסטה בטחול של ילד
אצל ילדים, ציסטה בטחול יכולה להתפתח בשלבי גיל שונים לחלוטין: משנות החיים הראשונות ועד גיל ההתבגרות.
מה גורם להופעת ציסטות אצל ילדים? לעתים קרובות, ה"אשמים" הם מחלות עבר - בפרט, פתולוגיות ויראליות, מונונוקלאוזיס זיהומית ופציעות. אחוז ניכר מציסטות הטחול הן מחלות מולדות.
גידולים כאלה אינם תמיד מהווים אינדיקציה להתערבות כירורגית. טקטיקות הטיפול תלויות בגודל הציסטה, בתלונות ובתסמינים הקיימים. כיום, ניתוחים בילדות מבוצעים באמצעות טכניקות לפרוסקופיות, המאפשרות הסרה באיכות גבוהה, קלות בתקופה שלאחר הניתוח והאצת שיקום. [ 11 ]
עבור ילדים, חשוב במיוחד לשמר את הטחול, אשר מבטיח את מצב החיסון של האורגניזם הגדל. לכן, במידת האפשר, רופאים בוחרים את הטיפול העדין ביותר.
ציסטה בטחול של יילוד
לרוב, ציסטות בטחול בתקופת היילוד מתגלות בטעות - למשל, במהלך בדיקת אולטרסאונד מונעת. בדרך כלל אין ביטויים חיצוניים של פתולוגיה, הסרה כירורגית אינה ננקטת, ובוחרים בטקטיקת המתנה: ניתוח נקבע רק עבור גידולים גדולים, כאשר קיים איום של תפקוד לקוי של האיבר והמבנים הסמוכים.
הטחול אחראי על ההגנה החיסונית, על היווצרותה ותחזוקה אצל הילד. כרגע, כבר ידוע שבאיבר זה נוצרים נוגדנים למיקרואורגניזמים פתוגניים שונים הנכנסים לזרם הדם. בנוסף, הטחול משתתף בתהליך ההמטופויאטי ובסינתזה של חומר חלבוני ספציפי - פפטיד הפוגע בתאי חיידקים.
כדי למנוע סיבוכים, על מנתחים לעשות כל שביכולתם כדי לשמר את האיבר. כריתת טחול מבוצעת רק אם ישנן אינדיקציות משכנעות, וגם אז רק בגיל מבוגר יותר.
טפסים
ישנם שלושה וריאנטים עיקריים של התפתחות ציסטה בטחול: טפילית, אמיתית ושקרית. ציסטה בטחול שקרית נוצרת כתוצאה מתגובה ספציפית של רקמות הטחול לתגובה דלקתית הנגרמת מפציעות, הפרעות במחזור הדם החריפות באיבר.
גידולים אמיתיים ושקריים הם פתולוגיות לא טפיליות, כלומר, כאלה שהתפתחותן אינה מעוררת פלישת טפילים לגוף. [ 12 ]
ציסטה טפילית של הטחול מיוצגת לרוב על ידי אכינוקוקוזיס, ציסטיצרקוזיס, ופחות - אלוויאוקוקוזיס. טפילים חודרים לאיבר דרך הדם - דרך המטוגני. חדירה לימפתית אפשרית גם כן, אך נדירה ביותר. התפתחות אכינוקוקוזיס היא בדרך כלל איטית, הדרגתית, ומתרחשת במשך מספר שנים ללא תסמינים מיוחדים. עם הזמן, הטחול גדל מאוד בגודלו, דוחק איברים סמוכים, בעוד שהפרנכימה של הטחול מתנוונת. הופעת סימנים פתולוגיים אחרים קשורה לתגובה של איברים אחרים לגדילת ציסטות.
ציסטה אכינוקוקלית של הטחול נמצאת לרוב אצל אנשים העוסקים בחקלאות וברפואה וטרינרית. יחד עם זאת, אכינוקוקוס יכול להשפיע לא רק על הטחול, אלא גם על הכבד, הריאות והמוח.
טפיל פחות נפוץ הגורם לפתולוגיה דומה הוא פלוק הדם מהסוג Schistosoma, הגורם לסכיסטוסומיאזיס.
ציסטה טחולית של סכיסטוסומיאזיס מאופיינת בדלקת עור (כאשר טפילים חודרים לעור), חום, שכרות, טחול, אאוזינופיליה, נזק למערכת המעיים והאורגניטל. תסמיני המחלה קשורים בעיקר לתגובה החיסונית-אלרגית של הגוף לפלישה טפילית.
ציסטות טחול לא טפיליות מופיעות בתדירות נמוכה יותר מאשר ציסטות טפיליות. לתצורות אמיתיות יש דפנות רקמת חיבור, עם רירית פנימית של אנדותל או אפיתל. גידול מזויף חסר רירית כזו ומיוצג רק על ידי דופן רקמת חיבור. עם זאת, מאפיין ייחודי כזה הוא מותנה למדי, שכן בתנאים מסוימים רירית האנדותל נוטה להתנוון.
ציסטה בטחול מולדת היא תמיד אמיתית, היא מתפתחת על רקע הפרעה באמבריוגנזה הנגרמת על ידי פגם מסוים. ציסטה שקרית נרכשת, הנובעת מפגיעות טראומטיות, המטומות, זיהומים (טיפוס, מלריה), או כתוצאה מאוטם איברים.
ציסטה אמיתית בטחול יכולה להתפתח בקצב שונה ומתבטאת בכאב עמום קל עם תחושת כבדות בצד שמאל מתחת לצלעות. הכאב מקרין לעיתים קרובות לכתף שמאל ולחגורת הכתפיים, לשכם. ככל שנפח התצורה עולה, התסמינים מחמירים, מכיוון שאיברים שכנים נעקרים.
היווצרות סימולטנית של גידולים במספר איברים בו זמנית אופיינית יותר לפלישה טפילית מתקדמת. לדוגמה, ציסטה של הכבד והטחול עשויה להשתלב באורגניזם אחד. במצב כזה, לאובייקטים פתולוגיים יש מספר מאפיינים משותפים, כגון צמיחה איטית, מהלך סמוי ממושך, מה שמסבך את האבחנה המבדלת. חשוב מאוד לברר את מקור האלמנט הציסטי בצורה מדויקת ככל האפשר ולקבוע את מאפייניו העיקריים.
המונח המטומה פוסט-טראומטית קשור לא רק לטראומה, אלא גם לדימום ספונטני בחולים עם דיאתזה דימומית או עם שימוש ארוך טווח בנוגדי קרישה. ממש בהתחלה, ההמטומה נראית כמו הצטברות נוזלים אנקואית, שיכולה לרכוש אקוגניות בעת היווצרות קרישי דם. מאוחר יותר, לאחר שההמטומה מתנזלת, ניתן לזהות ציסטה תת-קפסולרית של הטחול בעלת מבנה הטרוגני. תצורות כאלה מקבלות את צורת האיבר ונוטות לקרע ולדימום. [ 13 ]
ציסטה רב-תאית בטחול היא לרוב טפילית (נרכשת) או אפידרמואידית (מולדת). בהתחלה, מדובר בציסטות טחול קטנות ופשוטות בודדות עם חללים מוגדרים בבירור. אך עם הזמן הן גדלות בגודלן, המבנה שלהן הופך מורכב יותר, ומתרחשת הסתיידות. קרומים ומחיצות עשויים להופיע בקפסולות, וריבוי או רב-תאי נצפים בכ-20% מהמקרים.
פסאודוציסטות דומות לרוב הגידולים הציסטיים המולדים הידועים. מקורן האמיתי יכול להיקבע רק על ידי בדיקה היסטולוגית, מכיוון שהן חסרות שכבת אפיתל או אנדותל. [ 14 ] הסיבה העיקרית להופעתן היא פגיעות טראומטיות, דימומים או קרעים ברקמות, אם כי המטופלים עצמם לא תמיד מצביעים על היסטוריה של טראומה. ישנם גם תיאורים של פסאודוציסטות, שהתפתחותן נובעת מאוטם איברים, האופייני במיוחד לחולים באנמיה חרמשית. תצורות כאלה, ככלל, כוללות תא אחד מוקף בקיר מוחלק ומוגדר בבירור; הן בודדות, ללא סימני הסתיידות. [ 15 ]
סיבוכים ותוצאות
ניתן לחלק את הסיבוכים של ציסטות בטחול לשתי קבוצות:
- נגרמת על ידי פתולוגיה המתפתחת ישירות בתצורת הציסטה (דימום, קרע, מוגלה);
- קשור ללחץ על איברים סמוכים (חסימה של מערכת העיכול, חסימה מכנית, הפרעות אנדוקריניות).
התנפחות ציסטית מלווה בסימנים של דלקת טחול חריפה.
ניקוב כאשר הקפסולה נקרעת מתרחש לחלל הבטן עם התפתחות של דלקת הצפק בדרגות חומרה משתנות.
ישנם מומחים המצביעים על האפשרות של ממאירות של ציסטה אמיתית בטחול, אך בפועל קליני זה קורה לעיתים רחוקות. עם זאת, גידולים אפידרמואידיים יכולים לעבור דיספלזיה וממאירות עם התפתחות קרצינומה של תאי קשקש, אם כי גם תוצאה שלילית זו מתגלה לעיתים רחוקות. הגורמים לממאירות נדירה עדיין נחקרים. יש להניח שהאיבר מייצר מבנים אנטי-גידוליים ספציפיים, או שתאי הגידול נספגים במהירות על ידי פגוציטים, או שהדם הרווי ומערכת הלימפה של הטחול ממלאים תפקיד. [ 16 ]
לעיתים קרובות, הכבד ואיברים אחרים מושפעים בו זמנית עם הטחול.
מדוע ציסטה בטחול מסוכנת?
תצורה ציסטית היא סוג של קפסולה מלאה בנוזל. אם קוטרה אינו עולה על 20 מ"מ, בדרך כלל אין כאב או תסמינים אחרים. אבל אם הטחול כואב, הציסטה במקרים כאלה כבר גדולה או מרובה. התמונה הקלינית תהיה מגוונת:
- כאב מתמיד או התקפי בצד שמאל בהיפוכונדריה;
- תחושת לחץ ונפיחות, במיוחד לאחר אכילה, כבדות, בחילה, גיהוקים;
- לפעמים - שיעול, קשיי נשימה, עקצוץ לא נעים בעת ניסיון לנשום עמוק.
עם זאת, הפתולוגיה מסוכנת לא רק בגלל הופעת כאב ואי נוחות, הפרעות עיכול ונשימה. קרע בציסטה בטחול עם התפתחות מצב של "בטן חריפה", סיבוכים מוגלתיים-דלקתיים, דימום לחלל הבטן, תסמונת שכרות כללית - כל אלה הן בעיות חמורות ומאיימות, עם סיכון גבוה למוות. למרבה המזל, השלכות כאלה מתרחשות לעתים רחוקות יחסית. עם זאת, יש לקחת בחשבון את כל הסיכונים הקיימים לצורך תגובה מהירה נוספת. [ 17 ], [ 18 ]
אבחון ציסטות טחול
חולים עם חשד לציסטות בטחול או מחלות אחרות הפוגעות באיברי הבטן חייבים להיבדק על ידי מנתח. הרופא יבדוק וישאל את המטופל, יבצע אבחון מישוש והקשה, שבזכותו יוכל לחשוד בבעיה מסוימת. כדי להבהיר את האבחנה, ייקבעו בנוסף המחקרים הבאים:
- בדיקות דם כלליות וביוכימיות;
- ניתוח שתן כללי;
- בדיקת בילירובין בסרום;
- בדיקת תימול, מחקר של חלבון כולל ושברי חלבון, אמינוטרנספראזות, פוספטאז אלקליין, פרותרומבין;
- תגובות סרולוגיות לאכינוקוקוזיס (בדיקת אימונוסורבנט מקושרת לאנזימים);
- בדיקת אולטרסאונד של איברי הבטן;
- רנטגן (אם יש צורך בכך - דימות תהודה מגנטית או טומוגרפיה ממוחשבת).
אבחון אינסטרומנטלי כולל לרוב בדיקת אולטרסאונד וטומוגרפיה ממוחשבת רב-ספירלית עם שימוש בניגוד.
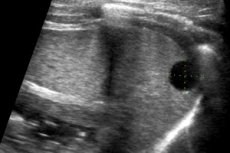
שיטת האבחון באולטרסאונד נפוצה במיוחד כיום, וזאת בשל זמינותה ותכולת המידע בו זמנית. באשר לטחול, איבר זה ניתן לראות היטב באולטרסאונד ברוב המקרים. בדרך כלל, הפרנכימה שלו אקוגנית יותר מזו של הכליה הסמוכה, והיא זהה בערך באקוגניות כמו רקמת הכבד. גדלי איברים תקינים: אורך 8-13 ס"מ, עובי עד 4.5 ס"מ (מקסימום - 5 ס"מ).
ציסטה בטחול באולטרסאונד עשויה להיות בעלת מראה שונה, בהתאם למאפייני הפתולוגיה:
- דופן של ניאופלזמה אמיתית מורכבת מרקמת חיבור, עם שכבת אפיתל או אנדותל מרופדת מבפנים;
- לדופן הניאופלזמה השקרית אין רירית אפיתל.
לאלמנט המולד יש מראה זהה לתצורות ציסטיות פשוטות בכל חלק אחר של הגוף. הן מוגבלות בחדות, ללא קירות מוגדרים בבירור. ברוב המקרים, יש צל אקוסטי: בהיעדר סיבוכים זיהומיים ודימומים, אין הד פנימי. תצורות יכולות להיות תוצאה של המטומות, כאשר הן מתעטפות. כדי להעריך את קצב הגדילה של האלמנט הפתולוגי, ניטור אולטרסאונד דינמי חוזר על עצמו לאחר 2-3 חודשים, ולאחר מכן מתקבלת החלטה על הצורך בהתערבות כירורגית.
עצמים טפיליים מיוצגים לרוב על ידי אכינוקוקוזיס: תמונת ההד שלהם בדרך כלל אינה שונה מציסטות בכבד. [ 19 ]
טומוגרפיה ממוחשבת נקבעת לאחר בדיקת אולטרסאונד - בעיקר כדי לשלול ניוון לגידול סרטני. ציסטה בטחול נראית ב-CT כחלל פתולוגי המורכב מקרום דק, כמעט נטול רשת כלי דם ולכן אינו מגיב להחדרת חומרי ניגוד. [ 20 ] בדיקה טבעית מספיקה בדרך כלל כדי להעריך את התצורה, הגודל והמיקום של הקפסולה. טומוגרפיה ממוחשבת מסייעת בבדיקת חלל הציסטה, כדי לקבוע את האטיולוגיה הטפילית או הלא-טפילית שלו: סימן לשייכות טפילית נחשב להסתיידות חלקית או מלאה של דפנות הקפסולה, נטייה לריבוי תאים. [ 21 ]
לציסטות טחול ב-MRI של חלל הבטן יש את כל המאפיינים האופייניים: בהירות ב-MRI משוקלל T2 והיפוינטנס ב-MRI משוקלל T1. הגידולים מוגדרים בבירור, בעלי מבנה הומוגני. אבצסים, בניגוד לתצורות ציסטיות פשוטות, אינם בהירים באותה מידה ב-MRI, בעלי גבולות לא אחידים ולא ברורים. במקרה של פגיעה באיברים, מזוהה דם, אשר הדמייתו תלויה בתקופת ההתיישנות. אוטם, כתוצאה מתרומבואמבוליזם, נחשב לנגע בצורת טריז עם קצוות מוגדרים בבירור.
אבחון דיפרנציאלי
במהלך אבחון דיפרנציאלי, יש צורך תחילה להבהיר את המיקום והשיוך לאיברים של הגידול, ולאחר מכן להבחין בינה לבין גידול, תהליך מוגלתי, שחפת וכו'. לרוב, מתעוררות קשיים בתצורות נוזליות גדולות - במיוחד אם הן במגע עם מספר איברים בו זמנית. קשה גם להבחין בין תצורות מרובות תאים עם תוכן הטרוגני, תכלילים של רקמות, אי סדרים וקווי מתאר לא ברורים בתמונה אולטרסאונד או טומוגרפית. [ 22 ]
ככלל, בדיקת אולטרסאונד של הטחול מאפשרת לא רק לבצע אבחנה נכונה, אלא גם להבדיל בין פתולוגיות, תוך חשד מיידי למחלות דם וכבד.
למי לפנות?
יַחַס ציסטות טחול
אם אתם סובלים מכאבי בטן תקופתיים או קבועים בצד שמאל של הבטן, עליכם בהחלט לפנות לעזרה רפואית. ניתן לאתר ציסטה בטחול במהלך בדיקה או בדיקה שגרתית.
גילוי של תצורה פתולוגית חייב להיות קשור לקביעת מאפייניה: גודל, שיוך איברים וכו'. האבחון הנכון והמלא קובע עד כמה תיבחר טקטיקת הטיפול בצורה נכונה. לדוגמה, במקרה של פלישות טפיליות, הטיפול יכוון לנטרל ולגרש את "האורחים הלא קרואים" מהגוף.
במקרים מסוימים, ייתכן שיידרש ניתוח, ואם הגידול קטן בגודלו וללא סיבוכים או תסמינים קליניים, לעיתים קרובות מתקבלת החלטה על טקטיקות תצפית נוספות, עם ביקור אצל הרופא ובדיקת אולטרסאונד מבוקרת 1-2 פעמים בשנה.
אם הרופא מציין צורך בטיפול כירורגי, הניתוח יכול להיות דחוף או מתוכנן. ניתוח דחוף הוא כאשר הקפסולה נקרעת, מתרחשת מוגלה או דימום. ניתוח מתוכנן נקבע בנוכחות כאב מתמיד והפרעות באיברים סמוכים.
מְנִיעָה
בהינתן הקושי לחזות את תוצאות הטיפול בציסטות בטחול, נקודה חשובה היא סוגיית המניעה של פתולוגיה זו. אך, למרבה הצער, מומחים אינם יכולים לספק תוכנית מאושרת של אמצעי מניעה כאלה.
ראשית, על רופאי משפחה ליידע את מטופליהם על הסכנה של פגיעות ונזקים בבטן, ועל הצורך לפנות לעזרה רפואית עם הופעת התסמינים הכואבים הראשונים. מחקרים רבים מצביעים על כך שמספר ניכר של מטופלים אינם יודעים על קיומה של ציסטה בטחול, למרות הסימנים הפתולוגיים הקיימים, מכיוון שאינם מודעים לסיכונים לפתח סיבוכים חמורים. במדינות מסוימות פותחו פרוטוקולי המלצות למטופלים: פרוטוקולים כאלה כוללים חינוך מקסימלי של אנשים בנוגע למניעה ותסמינים ראשוניים של התפתחות תופעות לוואי.
אמצעי מניעה כלליים כוללים:
- אורח חיים בריא ופעיל, הימנעות מחוסר פעילות גופנית;
- תזונה מאוזנת של מזון איכותי, שתיית מים מספקת, כמו גם ויטמינים ומינרלים חיוניים;
- ביקורים בזמן אצל רופאים, בדיקות סדירות המאפשרות לזהות פתולוגיה באיברים בשלב מוקדם של ההתפתחות.
קשר חשוב נוסף נחשב למניעת סיבוכים לאחר כריתת הטחול הנגרמים כתוצאה מכריתת איברים.
תַחֲזִית
הפרוגנוזה לחולים עם ציסטה בטחול היא דו-משמעית: התוצאה תלויה במיקום, בנפח הציסטה, בריבוי התצורות הפתולוגיות, בנוכחות סיבוכים והפרעות באיברים אחרים. אם המטופל מאובחן עם גידול קטן אחד, נצפית קיום יציב של הפתולוגיה ללא נטייה לעלייה ולהתנפחות, אזי הפרוגנוזה יכולה להיחשב חיובית.
אם מציינים התפתחות של תהליך דלקתי, והאלמנטים הציסטיים הופכים מרובים או גדלים בגודלם, קיים סיכון לקרע בקפסולה עם הופעה שלאחר מכן של מצב מסכן חיים חמור.
אם היה צורך להסיר את הטחול על מנת לטפל במחלה, גם הפרוגנוזה עשויה להיות שונה. עקב תפקוד לקוי של מערכת החיסון, הסבירות לפתח מחלות זיהומיות עולה משמעותית. במקרים מסוימים, מומלץ חיסון נגד הפתוגנים הנפוצים ביותר של אלח דם לאחר כריתת טחול. חיסונים ניתנים שבועיים לפני ניתוח כריתת הטחול המתוכנן או שבועיים לאחר ההתערבות החירום. גם קורס ארוך של טיפול אנטיביוטי לאחר הניתוח משפיע, אך הוא כרוך במספר תופעות לוואי שליליות. רוב המומחים ממליצים על טיפול אנטיבקטריאלי לכל החיים או במשך 24 החודשים הראשונים לאחר כריתת הטחול. עם זאת, במקרים מסוימים, מצבו של המטופל מנוטר באופן שיטתי, כאשר אנטיביוטיקה משמשת בכל סימן קל (למשל, בתסמיני הצטננות ראשונים).
רופאים רואים את המצב האופטימלי כמצב שבו ניתן להסיר ציסטה בטחול באמצעות ניתוח לשימור איברים או באמצעות השתלה עצמית של רקמת טחול.

