המומחה הרפואי של המאמר
פרסומים חדשים
תסמונת דג'רין
סקירה אחרונה: 04.07.2025

כל תוכן iLive נבדק מבחינה רפואית או נבדק למעשה כדי להבטיח דיוק עובדתי רב ככל האפשר.
יש לנו קווים מנחים קפדניים המקור רק קישור לאתרים מדיה מכובד, מוסדות מחקר אקדמי, בכל עת אפשרי, עמיתים מבחינה רפואית מחקרים. שים לב שהמספרים בסוגריים ([1], [2] וכו ') הם קישורים הניתנים ללחיצה למחקרים אלה.
אם אתה סבור שתוכן כלשהו שלנו אינו מדויק, לא עדכני או מפוקפק אחרת, בחר אותו ולחץ על Ctrl + Enter.
תסמונת דג'רין מתייחסת למחלה נדירה למדי. היא מבוססת על נטייה גנטית. תסמונת דג'רין נקראת גם נוירופתיה היפרטרופית. ניתן לומר מיד שהמחלה חשוכת מרפא, מכיוון שלא ניתן לרפא את כל המחלות הנגרמות על ידי מוטציות ושינויים שונים בגנים.
התיאור הראשון של המחלה שייך לנוירולוג הצרפתי דז'רין, אשר הניח בתחילה כי למחלה שורשים עמוקים בגנטיקה. הוא ציין כי המחלה מועברת מדור לדור, ונצפית בתוך משפחה אחת. הוא גם ערך מחקרים ניסויים שאפשרו לו להסיק כי גנים דומיננטיים אחראים להעברת המחלה. לפיכך, בייעוץ גנטי, ניתן לחשב מראש האם ילד ייוולד בריא או יפתח תסמונת דז'רין.
למרבה הצער, אין דרך למנוע את התפתחותה. אם המחלה מועברת לילד, היא תתפתח באופן בלתי נמנע.
 [ 1 ]
[ 1 ]
אֶפִּידֶמִיוֹלוֹגִיָה
כיום קיימים סוגים רבים של תסמונות דג'רין. עם זאת, לכולן מאפיינים דומים - הן מתבטאות בין גיל הלידה לגיל 7 שנים. יחד עם זאת, כ-20% ממקרי המחלה מתבטאים בשנה הראשונה לחיים. בשנה השנייה לחיים, המחלה מתבטאת ב-16% מהמקרים.
תסמונת דג'רין-סוטאס היא הנפוצה ביותר. היא נרשמת בכ-43% מהמקרים. בכ-96% מהמקרים היא גורמת לנכות מוחלטת, האדם מרותק לכיסא גלגלים.
במקום השני נמצאת תסמונת דג'רין-קלומפקה, והיא מופיעה בכ-31% מהמקרים. במקום השלישי נמצאת תסמונת דג'רין-רוסו, ששכיחותה היא כ-21% מהמקרים. יחד עם זאת, תסמונת דג'רין-רוסו מאופיינת בהיווצרות תסמינים יציבים תוך שנה אצל חולים שלקו בשבץ מוחי או באירוע מוחי אחר בצורה חריפה.
תסמונת הכאב מתפתחת באופן לא אחיד. בכ-50% מהחולים, הכאב מופיע תוך חודש לאחר אירוע מוחי, ב-37% - בתקופה שבין חודש לשנתיים, וב-11% מהמקרים - לאחר תקופה של שנתיים. הפרשתזיה ואלודיניה נרשמות ב-71% מהחולים.
גורם ל תסמונת דג'רין
הסיבה העיקרית לתסמונת דג'רין היא מוטציה גנטית המועברת באופן גנטי אוטוזומלי. עם זאת, גורמים גנטיים רבים יכולים להשפיע על התפתחות הפתולוגיה. הם משפיעים על האדם ועל מוחו. הגורמים העיקריים למחלה כוללים:
- טראומה, נזק, השפעות שליליות אחרות. זה נכון במיוחד לגבי עצבים גולגולתיים. המחלה יכולה להיות גם תוצאה של זעזוע מוח;
- שברים בעצמות הממוקמות בבסיס הגולגולת;
- דלקת של קרומי המוח, המתבטאת בצורה חריפה. דלקת יכולה להיות ממקורות שונים. היא יכולה להיגרם על ידי גורמים זיהומיים, דלקת, תגובה אלרגית. כמו כן, התפתחות התסמונת יכולה להיות תוצאה של טראומה;
- דלקת של קרומי המוח ממקורות שונים שהפכה כרונית;
- לחץ תוך גולגולתי מוגבר.
גורמי סיכון
ישנם גורמי סיכון מסוימים שיכולים לעורר את המחלה. אנשים שנחשפים לגורמים אלה רגישים יותר למחלה מאחרים. גורמי הסיכון כוללים גם מחלות מסוימות המלוות את הפתולוגיה.
קבוצת הסיכון כוללת חולים הסובלים מגידולי מוח. גידול המפעיל לחץ על המדולה המוארכת יכול להיחשב כגורם סיכון. קבוצה זו כוללת גם שחפת שונות, נזקים וסרקואידוזיס. נזק מוחי מתרחש כתוצאה מלחץ על המוח. נזק לכלי הדם במוח יכול להיות בעל אופי שונה. ראשית, מדובר בנגעים דימומיים, תסחיפים, פקקות, מפרצות, מומים.
כמו כן, אחד הגורמים התורמים להתפתחות תסמונת דג'רין הם מחלות נלוות כמו פוליאנצפליטיס, טרשת נפוצה, פוליו. הסכנה יכולה להיגרם גם מאותן מחלות המלוות בהפרעה בתפקוד התקין של המוח, בהפרעה באספקת הדם שלו. ראשית, יש להיזהר מהפרעות בזרימת הדם במיטת העורקים. קבוצת הסיכון כוללת גם חולים המועדים להפרעה באספקת הדם לעצב השנים עשר, לגרעינו, ללולאה המדיאלית ולפירמידה.
סירינגובולביה ושיתוק בולברי תורמים גם הם להתפתחות המחלה. גורמים אלה מהווים סיכון גבוה, שכן הם מאופיינים בהתקדמות מתמדת.
גידולים במוח הקטן מסוגים שונים יכולים גם הם להיחשב כגורם סיכון.
חולים מולדים עם אנומליות מולדות במוח נכללים בקבוצות סיכון. אם אדם עם אנומליה כזו נחשף לחומרים זיהומיים, רעילים וניווניים, הסיכון לפתח את המחלה עולה משמעותית. גורמים כמו כימיקלים קאוסטיים וחומרים רדיואקטיביים יכולים לעורר התפתחות של פתולוגיה. הם יכולים לגרום למוטציה גנטית. לכן, נשים שנחשפו לחומרים רעילים וכימיים, כמו גם החיים באזור עם קרינה גבוהה, עלולות ליפול לקבוצת הסיכון. הנטייה למחלה במקרה זה עולה בחדות.
פתוגנזה
הפתוגנזה של המחלה נגרמת על ידי מוטציה גנטית. היא תורמת לשיבוש מבנה מעטפות עצבי הגזע. עם התפתחות המחלה, נצפית גדילה מוגזמת של מעטפות החיבור, שהן חלק מרקמת העצבים. כתוצאה מכך, רקמת החיבור מתפתחת, וחומר רירי שקוע בין חיבורי העצבים. זה מוביל לעיבוי משמעותי של גזעי העצבים, שורשי עמוד השדרה ודרכי המוח הקטן. צורתם משתנה. תהליכים ניווניים משפיעים על רקמת העצבים ועל עצבי עמוד השדרה.
תסמינים תסמונת דג'רין
תסמונת דג'רין יכולה להתבטא בדרכים שונות לחלוטין. חשוב להבין שישנם סוגים רבים של מחלה זו, וכל אחד מהם מתבטא בסימנים שונים לחלוטין. לכן, הגיוני לדבר על הסימנים האופייניים לכל סוג בנפרד של תסמונת זו.
עם זאת, ישנם מספר סימנים מוקדמים שיכולים בדרך כלל להצביע על הסבירות שילד יפתח פתולוגיה. בשלבים המוקדמים, לסוגים שונים עשויים להיות מאפיינים דומים רבים.
סימנים ראשונים
ברוב המקרים, המחלה מתבטאת במלואה כבר בגיל הגן. עם זאת, ניתן לחשוד בסימנים הראשונים שלה כמעט מלידה. אם הילד מתפתח לאט יותר מחבריו, זה עשוי להיות הסימן המדאיג הראשון. יש להקדיש תשומת לב מיוחדת לילד שאינו יושב בגיל המתאים, עושה את הצעד הראשון באיחור, מתחיל לנוע באופן עצמאי.
מראהו של הילד יכול גם הוא להעיד רבות. בדרך כלל, שרירי הפנים של הילד שמוטים. הזרועות והרגליים מתחילות להתעוות בהדרגה. הן הופכות פחות רגישות, כמעט ולא מגיבות לשום דבר. מצב זה יכול להחמיר כל הזמן, עד שהשרירים מתנוונים.
ברגע שהילד מתחיל להתפתח בצורה לא נכונה, יש לפנות לרופא. יש צורך בהתייעצות עם נוירולוג.
במהלך הבדיקה, הרופא מגלה סימנים נוספים המצביעים על התסמונת. נצפית עוויתות פיבריליות של השרירים. רפלקסים רבים של גידים אינם באים לידי ביטוי. האישונים עשויים להיות מכווצים וברוב המקרים אינם מגיבים לאור. הרופא מאשר סימנים של היחלשות שרירי הפנים.
שלבים
ישנם שלבים קלים (ראשוניים), שלבים בינוניים ושלבים חמורים. השלב הראשוני הוא כאשר מופיעים הסימנים הראשונים של המחלה. שלב זה מתרחש בדרך כלל בינקות.
השלב האמצעי הוא עיכוב בולט בדיבור ובהתפתחות המוטורית, הפרעות מוטוריות שונות, רגישות לקויה, אובדן רפלקסים מסוימים ותגובות ראייה לקויות.
שלב חמור - אובדן שמיעה תחושתי-עצבי, עיוותים שלדיים, הפרעות בטונוס שרירים, ניסטגמוס. התקדמות המחלה. מסתיים בנכות.
טפסים
ישנם סוגים רבים מאוד של תסמונת דג'רין, בהתאם לסוג וחומרת הנגע. הנפוצים ביותר הם תסמונת לסירוגין, תסמונת דג'רין-סוטה, תסמונת דג'רין-קלומפקה ותסמונת דג'רין-רוסט.
 [ 21 ]
[ 21 ]
תסמונת דז'רין לסירוגין
אם לילד יש תסמונת מתחלף, הלשון היא הראשונה שמשותקת. יתר על כן, לא כל הלשון מושפעת, אלא רק חלק ממנה. המיפרזיס מתפתחת בצד הנגדי. רגישות לרטט מגיעה לשכבות עמוקות. הילד כמעט ואינו מבחין בתחושות מישוש. הסיבה לכך היא טרומבוז או חסימה של עורק הבסיס. זה מה שמשבש את העצבוב ואספקת הדם למדולה המוארכת.
תסמונת דג'רין קלומפקה
בתסמונת דג'רין-קלומפקה, הענפים התחתונים של מפרק הכתף משותקים. לא כל הגפה משותקת, אלא רק חלק ממנה. שיתוק ופרזיס של הידיים מתפתחים בהדרגה. הרגישות של האזורים המתאימים מצטמצמת בחדות. מצב כלי הדם משתנה. תגובות האישונים אינן תקינות.
השיתוק מתפשט בהדרגה לשכבות העמוקות של מבנה השרירים. נצפית קהות חמורה. תחילה הידיים מאבדות תחושה, אחר כך האמות והמרפקים. במקרים חמורים, אפילו עצב בית החזה עלול להיפגע. מתפתחות גם פטוזות ומיוזות רבות.
תסמונת דג'רין רוסי
תסמונת זו מאופיינת בנזק לעורקים המנקבים. כמו כן ניזוקים אזורים סביב העורק, ואותם אזורים במוח המעוצבבים על ידי העורק הפגוע. תסמונת זו נקראת גם תסמונת כאב כרוני, או תסמונת כאב תלמית (לאחר שבץ מוחי).
שם זה מוסבר על ידי העובדה שהתסמונת מלווה בכאב עז, מתמיד וחודר. הכאב לרוב בלתי נסבל. המחלה מלווה גם בתחושת כאבים ופיתולים של כל הגוף. נצפית גם היפרפתיה, כתוצאה מכך חלק מהשרירים נכנסים לטונוס מוגזם. עם זאת, הרגישות מופחתת בחדות. כמו כן, המחלה מאופיינת בהתקפי פאניקה, בכי לא טבעי, צרחות או צחוק.
במקרה זה, הנזק מוגבל בעיקר לצד אחד. זה יכול להיות רגל אחת או יד אחת. באזורים הנגועים, נצפים בעיקר כאב חמור ותחושת צריבה. הכאב מתיש את המטופל. הוא יכול להיות מחמיר מגורמים שונים. הכאב יכול להיות מחמיר הן מרגשות חיוביים והן מרגשות שליליים. הכאב יכול להיות מחמיר גם מחום, קור ותנועות שונות.
לעיתים קרובות קשה להבדיל את המחלה, להפריד אותה ממחלות אחרות. יש לה סימנים רבים הדומים לנגעים עצביים אחרים. לפעמים ניתן לאבחן אותה סופית רק לאחר שתסמונת הכאב נוצרה במלואה.
תסמונת דג'רין סוטאס
תסמונת דג'רין-סוטה היא סוג של מחלה. המחלה היא גנטית. במהלך מחלה זו, עובי עצבי הגזע נפגע. ניתן לאבחן את המחלה בשלבים המוקדמים של ההריון באמצעות ייעוץ גנטי. בלידה, הילד אינו שונה מילד בריא. לאחר מכן, ככל שהוא גדל ומתפתח, מורגש שהילד מתפתח לאט מאוד. תנועות לקויות, דיבור אינו נוצר. השרירים רגועים מאוד, הילד אינו מסוגל להחזיק את הראש, הצוואר, הגוף. תגובות הראייה נפגעות. הילד מפגר מאוד אחרי חבריו בהתפתחות. הרגישות יורדת בהדרגה, השרירים מתנוונים בהדרגה. התפתחות מלאה אינה מתרחשת. בהדרגה, ניוון עובר למערכת השלד. זה מסתיים בנכות.
תסמונת נרי דג'רין
בתסמונת נרי דג'רין, שורשי חוט השדרה האחוריים מגורים כל הזמן. הסיבה לכך היא אוסטאוכונדרוזיס, גידולים שונים המשפיעים על המוח ולוחצים עליו. בקעים, צביטה ופציעות גם תורמים ללחץ על השורשים. בנוסף, זה יכול להתרחש עקב גידולי עצם חזקים. הביטוי העיקרי הוא כאב חמור במקום בו מתרחש לחץ על המוח ושורשיו.
ברוב המקרים, תסמונת זו אינה העיקרית, אלא נלווית, עם פתולוגיות ומחלות שונות אחרות. לדוגמה, היא מלווה באופן מסורתי אוסטאוכונדרוזיס. מאפיין ייחודי הוא כאב חד באזור המותני, וכאב מציק בצוואר ובראש, שאינו מאפשר לאדם להרים את ראשו לחלוטין ממצב שכיבה. בהדרגה, אזור זה מתקשה, הרגישות אובדת בהדרגה. נצפית גם התכווצות שרירים. בהדרגה, הגפיים עוברות שינויים פתולוגיים.
תסמונת לנדוזי דז'רין
שם נרדף הוא מיופתיה. שם המחלה מצביע על היחלשות של השרירים, אשר מתקדמת כל הזמן. במקביל, נצפית התפתחות של פתולוגיות שונות בשרירים, תהליכים דיסטרופיים. ניתן לומר כי לא מדובר במחלה נפרדת, אלא בקבוצה שלמה של מחלות. הכתף, השכם והפנים מושפעים. המחלה היא פתולוגיה גנטית, העוברת מדור לדור.
היא מתפתחת בכמה שלבים. בשלב הראשון מתפתחת חולשת פנים, כתוצאה מכך שרירי הפנים לא רק נחלשים, אלא גם מאבדים צורה ומתעוותים. כתוצאה מכך, הפנים רוכשות תווי פנים לא סדירים ומעוותים. לרוב, ניתן לזהות את המחלה על ידי פה מעוגל ושפתיים תחתונות ועליונות שמוטות.
בהדרגה, המחלה מתקדמת עד כדי כך שהאדם אינו יכול עוד לסגור את פיו. הוא משאיר את פיו פתוח תחילה במהלך השינה, ואז אפילו במהלך היום. בהדרגה, חולשת שרירים משפיעה על שרירי חגורת הכתפיים.
במקרים נדירים, שרירי הלוע והלשון עלולים להיחלש. אך לתסמין זה אין ערך אבחוני והוא אינו בולט כמו תסמינים אחרים.
בשלב החמור ביותר, אדם מפתח חולשה של שרירי השלד. ראשית, הזרועות נחלשות, אחר כך הרגליים. הפרוגנוזה מאכזבת - נכות.
אבחון תסמונת דג'רין
ניתן לאבחן תסמונת דג'רין על סמך התסמינים והביטויים הקליניים האופייניים למחלה. במקרים מסוימים, התמונה כה בולטת עד שניתן לחשוד במחלה אפילו על סמך בדיקה. אבל במציאות, הכל הרבה יותר מסובך. מחלות נוירולוגיות אחרות יכולות להתבטא באופן דומה. לכן, חשוב לנתח מיד את הסימנים הקליניים הקיימים, לנתח את נתוני הבדיקה הסובייקטיבית והאובייקטיבית. המסקנה הסופית נעשית על סמך מחקרים מעבדתיים ואינסטרומנטליים. כמו כן יש צורך ללמוד את ההיסטוריה הרפואית, ההיסטוריה המשפחתית.
בדיקות
ניתן לאשר את האבחנה של תסמונת דג'רין על סמך ניתוח נוזל מוחי שדרתי וביופסיה. כתוצאה ממחקר נוזל מוחי שדרתי, ניתן לזהות מספר רב של חלבונים ושברי חלבון. הם המאפיין הייחודי המעיד על תסמונת דג'רין.
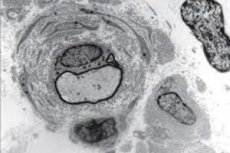
במקרים מסוימים, זה מספיק כדי לקבוע אבחנה מדויקת. אבל לפעמים מתעוררים ספקות. לדוגמה, אם יש מעט שברי חלבון בנוזל השדרה, זה עשוי להצביע על מחלות נוירולוגיות אחרות. לכן, במקרים ספקניים כאלה, מבוצעת ביופסיה. ביופסיה דורשת לקיחת סיבי עצב. הם נלקחים משרירי המרפק והשוק. תסמונת דג'רין מסומנת במדויק על ידי נוכחות היפרטרופיה של רקמת העצבים. עם פתולוגיה זו, מעטפות סיבי העצבים מתעבות בחדות.
בנוסף, כתוצאה מלימוד רקמות עצב תחת מיקרוסקופ, ניתן לקבוע כי לא רק הממברנות מתעבות, אלא שגם מספר הסיבים עצמם מצטמצם משמעותית. מתרחשת גם דה-מינרליזציה. מספר סיבי העצב מצטמצם.
אבחון אינסטרומנטלי
אבל לפעמים ישנם מקרים שבהם אפילו בדיקות אינן מספיקות כדי להיות בטוחים לחלוטין שאדם סובל מתסמונת דג'רין. אז נדרש ציוד מיוחד. ברוב המקרים, משתמשים בהדמיית מחשב ותהודה מגנטית. שיטות אלו מאפשרות לזהות עד כמה ניזוק העצב השנים עשר. לאחר מכן, לאחר קבלת התוצאות, הרופא בוחר טיפול. הטיפול נקבע על ידי נוירולוג או נוירוכירורג.
אבחון דיפרנציאלי
מהות האבחון המבדיל היא להפריד בבירור בין תסמינים של מחלה אחת לאחרת בעלת ביטויים דומים. בתסמונת דג'רין, זה חשוב מאוד, שכן הפרוגנוזה והטיפול הנוספים תלויים בכך. מחלה זו יכולה לעתים קרובות להתבלבל עם מחלות נוירולוגיות אחרות, שיתוק.
לאחר אישור האבחנה, יש צורך להבדיל אותה מזנים אחרים, כלומר, לקבוע בבירור באיזה סוג ספציפי של תסמונת דג'רין מדובר. ביופסיה וניתוח של נוזל השדרה יכולים לסייע בכך.
נוכחות תסמונת דג'רין מעידה על ידי חלבון בנוזל השדרה וסיבים עצביים מעובה בביופסיה. סוג התסמונת נקבע בדרך כלל על ידי התמונה הקלינית וסימנים פתוגנומוניים, כלומר, סימנים האופייניים למחלה מסוימת, ייחודיים לה, ומהווים את המאפיין המובהק שלה.
למי לפנות?
יַחַס תסמונת דג'רין
מכיוון שהמחלה היא גנטית, חשוב להבין שלא ניתן יהיה לרפא אותה לחלוטין ולהיפטר ממנה. סביר להניח שהמחלה תתקדם, ולא ניתן יהיה לעצור אותה בשום דרך. אך אין זה אומר שלא כדאי לטפל בה. צריך רק לבחור את הטיפול בקפידה וברציונליות רבה. זה יכול להאט את התקדמות המחלה, יכול להקל משמעותית על סבלו של המטופל.
בבחירת הטיפול, הם מונחים על ידי העובדה שטיפול אטיולוגי אינו רציונלי. טיפול אטיולוגי מובן כטיפול שמטרתו לחסל את הגורם. עבור מחלה גנטית, אי אפשר לחסל את הגורם. לכן, נותר טיפול סימפטומטי, כלומר טיפול שמטרתו להקל על תסמיני המחלה, להקל על המצב הכללי, ולשפר את רווחתו של המטופל. משטרי הטיפול יכולים להיות שונים לחלוטין. הכל תלוי באיזה תסמין שולט, מה מדאיג את המטופל כרגע. על מנת להבטיח הקלה בתסמינים ובמקביל למנוע התקדמות נוספת של המחלה, נעשה שימוש בטיפול מורכב.
טיפול מורכב כולל בדרך כלל משככי כאבים, שכן התסמונת כמעט תמיד מלווה בתחושות כואבות. אם אין כאב (וזה קורה לעתים רחוקות למדי), ניתן לשלול תרופות כאלה.
טיפול מטבולי, המשפר תהליכים מטבוליים, מקדם הזנה טובה יותר של הרקמות ומסיר מטבוליטים, חייב להיות נוכח. סוג זה של טיפול מכוון בעיקר לשמירה על רקמת השריר, מכיוון שהיא רגישה מאוד לתהליכים ניווניים ועלולה להתנוון לאחר מכן. המטרה העיקרית של טיפול זה היא למנוע ניוון.
כמו כן, יש צורך להשתמש בתרופות לשיפור מוליכות העצבים. הן מאפשרות לנרמל תהליכים מטבוליים ברקמת העצבים, לשחזר או לשמור על רגישות קצות העצבים ולמנוע מוות של קולטנים.
בנוסף לטיפול תרופתי, ניתן לרשום פיזיותרפיה. ייתכן שיהיה צורך בקורס עיסוי, טיפול ידני וטיפולים אלטרנטיביים שונים. כיום, ישנם מוצרים אורתופדיים רבים ושונים המאפשרים למנוע התפתחות של מחלות שלד. ניתן גם למנוע התפתחות של עיוותים בכף הרגל. ניתן גם למנוע התכווצויות מפרקים בעזרת מוצרים אורתופדיים.
לעיתים הטיפול יכול להיות מכוון לביטול הגורם שעורר את המחלה. באופן טבעי, אם לא מדובר בגורם גנטי. לדוגמה, במקרים מסוימים, למרות שלאדם יש נטייה גנטית, המחלה אינה מתבטאת. אך אז, כתוצאה מגורם כלשהו, המחלה מתחילה להתפתח או להתקדם. לכן, הגורם יכול להיות פקקת עורקית. העורק הפגוע לוחץ על החלק הסמוך במוח, ומשבש את אספקת הדם שלו. במקרה זה, מומלץ לנסות לבטל את הגורם - להסיר את הפקקת. במקרה זה, ייתכן שיידרש התערבות כירורגית.
במקרים אחרים, נדרש טיפול תומך ומתמשך.
תרופות
תרופות משמשות אך ורק לחיסול תסמינים. לדוגמה, לטיפול בתסמונת כאב, מומלץ להשתמש בקבראזפאם במינון של 3-5 מ"ג / ק"ג משקל גוף 2-3 פעמים ביום.
ניתן להמליץ גם על קטורולק בריכוז של 60 מ"ג/יום, פעמיים ביום. טרומטמול משמש במינון של 60 מ"ג/יום, פעמיים ביום, קטונאל - 50 מ"ג 1-2 פעמים ביום, המינון היומי המרבי הוא 100-150 מ"ג.
ויטמינים
ויטמינים נחוצים לשמירה על המצב הכללי של הגוף, לנרמול מערכת החיסון, להגנה מפני מחלות זיהומיות ומחלות אחרות. ויטמינים גם מסייעים בשיפור הרווחה הכללית של הילד. הוויטמינים העיקריים הנחוצים לתפקוד תקין של הגוף (מינון יומי):
- B – 2-3 מ"ג
- PP – 30 מ"ג
- H – 7-8 מק"ג
- C – 250 מ"ג
- D – 20 מק"ג
- E – 20 מ"ג.
טיפול פיזיותרפיה
פיזיותרפיה אינה יכולה לרפא את תסמונת דג'רין. אך במקרים מסוימים, ניתן להשתמש בפיזיותרפיה. היא משמשת בדרך כלל למטרה ספציפית. לפיכך, אלקטרופורזה מגבירה משמעותית את חדירות הרקמות וניתן להשתמש בה כדי להבטיח שתרופות יחדרו לרקמות מהר יותר וביעילות רבה יותר. חלק מהליכי הפיזיותרפיה יכולים להפחית כאב, להרפות שרירים ולהקל על עוויתות. הם יכולים לשפר משמעותית את המצב הכללי של הגוף. פיזיותרפיה גם מסייעת בהקלה על כאב.
תרופות עממיות
ישנן תרופות עממיות המסייעות להקל על מצוקתו של המטופל. אי אפשר לרפא את תסמונת דג'רין, אך אין זה אומר שצריך לוותר ולא לעשות שום מאמץ להקל או להפחית את התסמינים. תרופות עממיות מסייעות בהתגברות על התסמינים, בהקלה על הכאב. הן מספקות סיוע פסיכולוגי ותמיכה משמעותיים למטופל. לא ניתן לרפא את המחלה, אך ניתן להאט את התקדמותה.
במקרה של שיתוק, שיתוק, היחלשות שרירי הפנים, מומלץ להשתמש בשיבולת שועל. השתמשו במיץ שיבולת שועל ירוקה. יש ליטול שליש כוס פעמיים ביום. עדיף ליטול לפני הארוחות. ההשפעה היא חיזוק כללי.
שיתוק ופרזיס מקלים על ידי שימוש בנענע ובמליסה. מומלץ לחלוט אותם, להכין מרתח ולשתות אותם חמים. צמחי מרפא אלה בטוחים יחסית, ולכן ניתן להשתמש בהם בכמויות גדולות, אך לא באופן בלתי נשלט. מותר להשתמש בערך ליטר ביום. ניתן להוסיף צמחי מרפא אלה גם לתה לפי הטעם. יש לשתות בכמויות בלתי מוגבלות, לפי הטעם ומצב הרוח. בדרך כלל הם מאפשרים לשרירים להירגע, וגם מנרמלים את מצב מערכת העצבים, בעלי השפעה מרגיעה.
ניתן לערבב גם מנטה ומליסה עם דבקון, בערך ביחס שווה, ולהשתמש בהם כמרתח. במקרה זה, יש להשתמש בהם בכמויות מוגבלות, כ-20-30 מ"ל שלוש פעמים ביום. חליטה זו מסייעת בהפחתת עוויתות, כאבים, הרפיית שרירים והרגעת מערכת העצבים.
לאמבטיות עם צמחי מרפא יש השפעה טובה על הגוף. ניתן להכין אמבט מהרצף. לשם כך, מכינים בנפרד כ-2-3 ליטר של חליטה חזקה, ולאחר מכן מוזגים אותה לאמבט בטמפרטורה נוחה. מומלץ לעשות אמבטיות במשך 20-30 דקות. הן מאפשרות לכם לחזק את השרירים, לנרמל את פעילות מערכת העצבים. ניתן לשלב צמחי מרפא, לסירוגין. ניתן להשתמש במרתח של צמחי מחטניים: אורן, אשוח, ארז. ניתן להוסיף קמומיל, טיליה, פטל, סרפד.
 [ 31 ], [ 32 ], [ 33 ], [ 34 ]
[ 31 ], [ 32 ], [ 33 ], [ 34 ]
טיפול צמחי
אם לאדם יש לקויות קואורדינציה, שיתוק ושיתוק, ניתן להשתמש בצמח אפדרה. הוא משמש בצורת מרתח. יש לחלוט כ-5 גרם של הצמח ב-500 מ"ל מים רותחים. ניתן לשתות 2-3 כפות שלוש פעמים ביום.
כמו כן, כדי לנרמל את מצב השרירים, להרגיע, להקל על עוויתות וכאבים, יש להשתמש במרתח או עירוי של ולריאן. ניתן למכור תמיסת ולריאן אלכוהולית באופן מסחרי. אופן מתן התרופה מצוין בדרך כלל על האריזה.
כדי להכין מרתח בבית, יש לשפוך כ-5 גרם מהצמח לכוס מים ולשתות את המרתח הזה לאורך כל היום. ניתן גם להוסיף אותו לתה.
ניתן להשתמש במרתח קמומיל באופן דומה. בנוסף, יש לו השפעה אנטי דלקתית, מנרמל את מערכת החיסון ואת חילוף החומרים.
מומלץ להשתמש במרתח קלנדולה כף אחת שלוש פעמים ביום. יש לו השפעה אנטי דלקתית, מקל על נפיחות.
הוֹמֵיאוֹפָּתִיָה
לתרופות הומיאופתיות יכולות גם להיות השפעה חיובית, לשפר את המצב הכללי של הגוף ולחסל תסמינים בודדים. תופעות לוואי הן נדירות אם המינון ושיטות המתן נכונים. חשוב לקחת בחשבון שלחומרים רבים יש השפעה מצטברת, מה שאומר שההשפעה תופיע רק לאחר סיום הטיפול המלא, או לאחר זמן מה. יש צורך לנקוט באמצעי זהירות בסיסיים: יש להתייעץ עם רופא לפני נטילתן, מכיוון שחומרים מסוימים עשויים שלא להיות תואמים זה לזה או עם תרופות. ההשלכות יכולות להיות בלתי צפויות.
לשיתוק רפוי, שיתוק, היפרקינזיס, היחלשות שרירי הפנים, מומלץ ליטול Securinega sibirica. כ-15 גרם של עלים וענפים קטנים מרוסקים יוצקים עם 250 מ"ל מים רותחים. יש להשרות עד להתקררות. לסנן, ליטול שליש כוס, פעמיים ביום.
- אוסף מס' 1. עבור נגעים של המדולה המוארכת, המוח הקטן
קח עלי פטל, עלי דומדמניות, ולריאן, צמח האם ביחס של 2:1:2:1. קח בצורת חליטה, שליש כוס שלוש פעמים ביום.
- אוסף מס' 2. לשיתוק ספסטי
יש ליטול עלי מליסה, קמומיל, מרווה ונענע ביחס של 1:1:2:2. יש ליטול בצורת חליטה שלוש פעמים ביום, שליש כוס.
- אוסף מס' 3. לתסמונת כאב, עוויתות, שיתוק
יש ליטול עלי סטיביה, סרפד, אצטרובלי כשות ופרחי אכינצאה ביחס של 2:1:1:1. יש ליטול כחליטה שלוש פעמים ביום.
טיפול כירורגי
במקרים מסוימים, רק התערבות כירורגית יכולה לעזור. לדוגמה, אם לחולה יש פגיעה כלשהי, גידול, יש להסירו. פקקת או חסימה של העורקים עשויים גם הם לדרוש התערבות כירורגית.
במקרה של פתולוגיה של כלי דם, התערבות כירורגית תוך-וסקולרית זעיר פולשנית יעילה.
אם עורק ספציפי מושפע, ייתכן שיידרש ניתוח לשיפור זרימת הדם המוחית ולנרמול העצבוב של אזור זה.
אבל במקרים מסוימים ישנן פתולוגיות שלא ניתן לנתח. אלה יכולות להיות אנומליות מולדות שונות, פציעות.
תַחֲזִית
מהלך המחלה הוא תמיד פרוגרסיבי, תקופות ההפוגה קצרות. הפרוגנוזה שלילית. זאת בעיקר בשל העובדה שהתהליכים הניווניים העיקריים מתרחשים במערכת העצבים, המוח. ככל שהמחלה מתקדמת, היכולת לעבוד אובדת. בסופו של דבר, המטופל מרותק לכיסא גלגלים או למיטה.
 [ 39 ]
[ 39 ]

